Reporte de caso
← vista completaPublicado el 16 de diciembre de 2014 | http://doi.org/10.5867/medwave.2014.11.6053
Hidatidosis hepatopulmonar: reporte de caso clínico pediátrico y revisión de literatura
Hepatopulmonary hydatidosis: pediatric case report and literature review
Resumen
Se denomina hidatidosis a la zoonosis parasitaria que causa la infección de herbívoros o del hombre con el estado larval (hidátide) de parásitos del género Echinococcus. La hidatidosis pediátrica exhibe un patrón de presentación distinto a la adulta, el pulmón es el órgano afectado con mayor frecuencia. La hidatidosis hepatopulmonar es una entidad inusual en los niños. Se presenta un caso clínico y una breve revisión del tema en la literatura. El caso clínico es un escolar de 13 años procedente de la comuna de Cauquenes, con cuadro clínico de tres meses de evolución de tos, fiebre, compromiso del estado general y masa abdominal en el último mes. A través de imágenes se evidencian múltiples quistes pulmonares de predominio derecho y quistes hepáticos. El paciente recibe tratamiento con albendazol 15 mg/kg/día y se deriva a la unidad de cirugía infantil del Hospital Regional de Talca para resolución quirúrgica. Es sometido a toracotomía y laparotomía para extirpación de hidátides. Evolucionó favorablemente y continuó con tratamiento médico. La hidatidosis es un problema de salud pública nacional, causante de alta morbimortalidad. Su presentación puede ser asintomática, por lo que requiere de un alto índice de sospecha para diagnosticarla.
Introducción
La hidatidosis (o equinococosis) es una zoonosis parasitaria producida por formas larvarias del género Echinococcus[1]. Muy prevalente en lugares de alta ruralidad, aunque con las migraciones se ha extendido ampliamente en el mundo. En Chile esta zoonosis es altamente endémica, especialmente en regiones ganaderas como la zona sur y austral del país [2]. En el año 2012 la tasa de incidencia nacional fue de 1,56 por 100 000 habitantes (271 casos), presentándose en todas las regiones del país. Las regiones de Aysén, de Los Ríos y de Magallanes, fueron las que reportaron las más altas tasas [3]. El 50% de los enfermos de hidatidosis tiene menos de 30 años de edad [4]. Por estas razones emerge en la actualidad como una preocupación de salud pública global, debido a la significativa morbilidad y mortalidad que genera, estimándose para la población pediátrica entre 10 y 19 años una tasa de mortalidad de 0,28 por 100 000 habitantes. A nivel nacional, en abril de 2000 el Ministerio de Salud la declaró como enfermedad de notificación obligatoria, debido a su gran impacto socioeconómico [5].
El principal y final huésped es el perro. Los seres humanos son huéspedes accidentales o intermedios, que contraen este parásito a través de la ingestión de comida contaminada con heces caninas o directamente por el contacto con perros [6]. La mayoría de las personas infectadas son asintomáticas y las manifestaciones clínicas varían según la localización anatómica de los quistes [7].
Se ha reconocido que la hidatidosis en la población infantil presenta un patrón diferente al de adultos. En los adultos, el hígado es el órgano más afectado por las formas larvales; mientras que en los niños es más común en los pulmones [8]. En estos últimos, las localizaciones de los quistes hidatídicos pulmonares, según frecuencia, son lóbulo superior derecho, 15%; superior izquierdo, 23%; lóbulo inferior derecho, 28%; inferior izquierdo, 22% y lóbulo medio, 11% [4]. La mayoría de los niños y adolescentes con lesiones pulmonares están asintomáticos, a pesar de tener lesiones de tamaño impresionante, debido a una relativamente mayor elasticidad del parénquima pulmonar en relación con los pacientes de más edad [9]. Asimismo, en los niños es inusual que se presenten múltiples quistes. En este trabajo se presenta un caso de hidatidosis hepatopulmonar en un paciente escolar de 13 años, dada su rareza como entidad clínica y por la edad en que se desarrolla.
Caso clínico
Escolar de 13 años sin antecedentes mórbidos, residente durante toda su vida en sector rural de la comuna de Cauquenes, Chile. Consulta por cuadro de tres meses de evolución caracterizado por tos seca y fiebre intermitente hasta 38,5°C, agregándose el último mes masa palpable en hipocondrio derecho y epigastrio, asociado a baja de peso no cuantificada. Además presenta un episodio de vómica seguido de hemoptisis de poca cuantía, sin dificultad respiratoria.
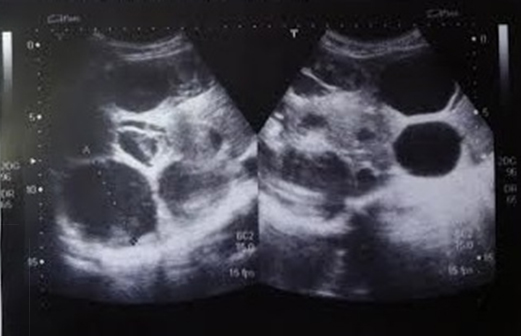
Se solicita ecografía abdominal (Figura 1) que informa innumerables quistes hepáticos, de aspecto hidatídico en ambos lóbulos, algunos simples y otros con membranas de hasta seis centímetros. La radiografía de tórax (Figura 2) anteroposterior y lateral, evidencia al menos cuatro quistes pulmonares y uno roto que desemboca en bronquio derecho.
 Tamaño completo
Tamaño completo 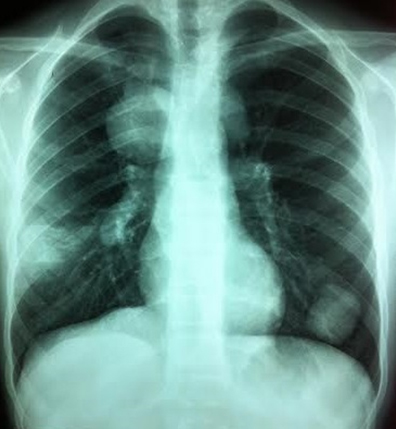 Tamaño completo
Tamaño completo Se inició tratamiento con albendazol 15 mg/kg/día y se deriva a la unidad de cirugía infantil del Hospital Regional de Talca para resolución quirúrgica. Los exámenes preoperatorios mostraron eosinofilia 13%, velocidad de eritrosedimentación (VHS) 67, perfil hematológico normal, pruebas de coagulación y función renal normal.
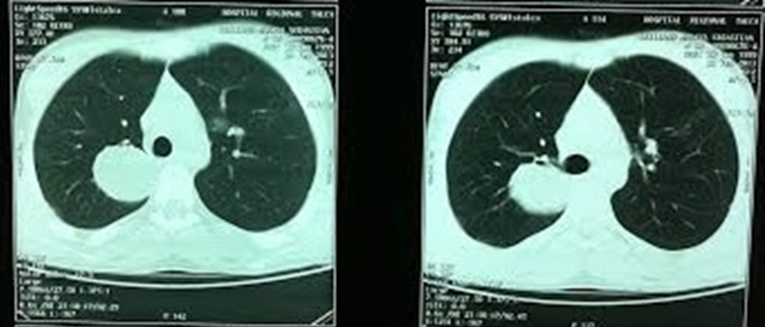
Se realiza tomografía axial computarizada de tórax (Figura 3) y abdominal (Figura 4) que exhibe múltiples quistes pulmonares con predominio en pulmón derecho y hepáticos. Tras diez días de tratamiento médico se ingresa a pabellón. Allí fue abordado mediante toracotomía derecha, extirpándose quiste de cinco centímetros de diámetro en ápice de lóbulo superior derecho y se retira membrana de quiste previo complicado en lóbulo inferior derecho. Posteriormente se continúa con laparotomía derecha ampliada a izquierda. Se observa hígado ocupado por múltiples quistes hidatídicos de distinto tamaño (entre dos y seis centímetros de diámetro). Se retiran y aspiran 31 quistes en total. El paciente presenta buena evolución post operatoria.
 Tamaño completo
Tamaño completo 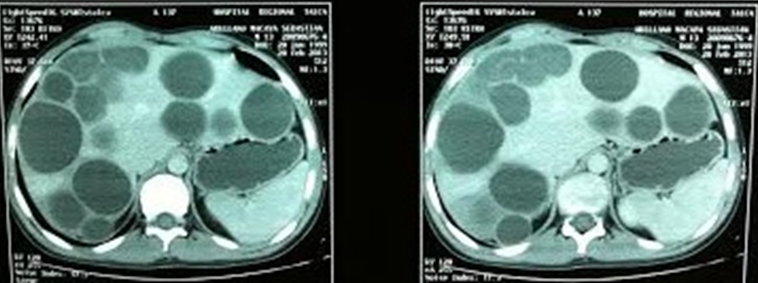 Tamaño completo
Tamaño completo Se realiza ecografía abdominal de control que evidencia cuatro quistes hepáticos con artefactos de gas en su interior, que sugieren cambios postoperatorios. Por esta razón se decide mantener tratamiento con albendazol. El paciente fue dado de alta en buenas condiciones y se mantuvo en controles periódicos en el policlínico de la especialidad.
Discusión
La hidatidosis es un importante problema de salud en muchos países endémicos y Chile no es la excepción. Entre 1990 y 2005, las tasas de incidencia de hidatidosis a nivel nacional se mantuvieron estables, con cifras cercanas a 2 por 100 000 habitantes. A contar de 2006 y hasta 2012, se observa una tendencia paulatina al descenso. Sin embargo persisten regiones con tasas de incidencia alarmantemente altas, con cifras de hasta 26,2 por 100 000 habitantes, como es el caso de la Región de Aysén. Por otro lado, la tasa de mortalidad por hidatidosis entre 2001 y 2010 se mantuvo inestable, en un rango entre 0,09 y 0,21 por 100 000 habitantes [3]. Es más prevalente en poblaciones rurales con alta actividad ganadera [1], lo que se refleja en nuestro caso, oriundo de Cauquenes, zona que históricamente ha concentrado el mayor número de casos de la Región del Maule [11]. Por estas razones, se necesitan medidas epidemiológicas a nivel de salud pública para su control y erradicación [7],[10]. La ingestión accidental de huevos embrionados de Echinococcus granulosus seguida de un contacto estrecho con perros, son los principales factores de riesgo para contraer la enfermedad [12]. La mayoría de los casos son reportados en adultos. No obstante, por lo general esta zoonosis se contrae durante la niñez y adolescencia, permaneciendo silente hasta hacerse sintomática en edades mayores.
El diagnóstico se basa en los hallazgos clínicos y antecedentes relevantes como la ruralidad y contacto con perros. El uso combinado de ultrasonografía y técnicas de inmunodiagnóstico permite la distinción de otras entidades quísticas, como lesiones benignas, malignas y abscesos[13]. La inmunoelectroforesis se ha utilizado para seguimiento postoperatorio dada su alta especificidad y enzimoinmunoanálisis de adsorción (ELISA) para el diagnóstico inicial. Sin embargo, ambas presentan baja sensibilidad porque arrojan cerca de un 25% de falsos negativos. El retraso del diagnóstico se debe a la baja tasa de crecimiento de los quistes hidatídicos (de uno a cinco centímetros de diámetro anualmente), siendo bien tolerado a largo plazo por los pacientes [13].
En adultos existe igual distribución en ambos sexos, mientras que en los niños predomina en los varones. Ello se ha atribuido a las diferencias conductuales propias de cada género, como la exposición de juegos al aire libre por parte de los niños [14]. La edad de los pacientes varía entre uno y catorce años, reportándose incluso un caso de un lactante menor de seis meses con quistes pulmonares. Por lo tanto, todos los grupos etarios son susceptibles a padecer hidatidosis [10]. Los quistes en la población adulta son generalmente hepáticos y es menos frecuente su ubicación en pulmón. Sin embargo, la literatura reporta un predominio pulmonar para la hidatidosis en la población infantil. Esto se explicaría por la baja densidad del tejido hepático de los niños, propiciando su diseminación hacia los pulmones [14].
La ocurrencia sincrónica de quistes hidatídicos pulmonares y hepáticos es poco común, observándose en menos del 10% de los casos [15]. Esta entidad clínica llamada hidatidosis hepatopulmonar es inusual que se presente en población pediátrica, siendo más frecuente en mujeres mayores de 40 años. Nuestro caso es atípico. Se han encontrado escasos reportes de casos similares a nivel nacional, como el develado por Neira et al. en 2006 que trata sobre una preescolar de tres años con cuadro respiratorio de difícil manejo, que a través de imagenología se comprueba la afectación hepatopulmonar de quistes hidatídicos [16]. Por lo general, la hidatidosis hepatopulmonar se presenta con síntomas propios del sistema respiratorio, incluyendo tos, disnea, dolor torácico, hemoptisis y vómica, lo que se comprueba a través de nuestro caso. El compromiso del pulmón derecho, como en nuestro caso, ha sido encontrado con más frecuencia que la afectación contralateral [12].
La clínica puede ser inespecífica como lo reportan Anyfantakis et al. en 2010, con el caso de una escolar de 10 años con antecedente de ruralidad, que debutó con compromiso del estado general, interpretado inicialmente como virosis respiratoria, sin hallazgos positivos al examen físico, pero la radiografía de tórax fue clave en el proceso diagnóstico [15]. Las manifestaciones de hidatidosis hepatopulmonar dependen del tamaño y sitio de las lesiones quísticas, como también de la accesibilidad del órgano comprometido al examen físico. La masa abdominal es la forma de presentación más común cuando está afectado el hígado, como en nuestro caso y similar a lo reportado en otros estudios [17]. La progresión natural de los quistes no tratados es el aumento de tamaño y puede incluir la calcificación y muerte del quiste. El contenido de los quistes es altamente alergénico, lo que puede determinar una anafilaxia en caso de ruptura [13].
Durante muchos años la cirugía se ha consolidado como el tratamiento de elección para la hidatidosis [13]. Sin embargo, el manejo moderno adopta nuevas modalidades y varía hacia un drenaje percutáneo o quimioterapia con compuestos de benzimidazol con tal de ser menos invasivos. Una técnica que cada vez se utiliza más es el drenaje percutáneo guiado por ultrasonografía, a través del cual se punciona la lesión, se aspira su contenido y se inyecta un agente escolicida, que es reaspirado para finalizar. El objetivo del drenaje percutáneo guiado por ultrasonografía es destruir la capa germinal con agentes escolicidas o evacuar completamente el endoquiste [13]. Se trata de una técnica efectiva, mínimamente invasiva y segura, con bajas tasas de complicaciones [13]. Otra opción terapéutica, especialmente en casos inoperables, es la quimioterapia con albendazol o mebendazol. Este tratamiento debe durar como mínimo tres meses, alcanzando una completa cura en uno de cada tres pacientes tratados médicamente [13]. La quimioprofilaxis también se puede indicar en el preoperatorio y postoperatorio para reducir complicaciones intraoperatorias y tasas de recurrencia, tal como se prescribió en nuestro caso.
Conclusión
Este caso subraya la necesidad de mantener un alto nivel de vigilancia de hidatidosis, puesto que es un problema de salud pública tanto a nivel mundial como nacional. Es muy importante que médicos generales y profesionales ligados a la salud pediátrica consideren esta entidad como una posibilidad diagnóstica, sobre todo frente a pacientes con factores de riesgo o procedentes de áreas endémicas. Ello garantizaría mayor celeridad en el proceso diagnóstico, permitiendo tratar precozmente e impactar en una menor morbimortalidad causada por esta patología. Esta zoonosis tiene múltiples formas de presentación. De ellas la asintomática es la más común, pudiendo permanecer sin diagnóstico por un largo período de tiempo. La hidatidosis pulmonar es más frecuente en los niños a diferencia de los adultos. Nuestro caso es una inusual presentación de enfermedad hepatopulmonar con múltiples quistes, en un escolar de trece años.
Notas
Declaración de conflictos de intereses
Los autores han completado el formulario de conflictos de intereses del ICMJE traducido al castellano por Medwave, y declaran no haber recibido financiamiento para la realización del artículo, y no tener conflictos de intereses asociados a la materia del mismo. Los formularios pueden ser solicitados al autor responsable o a la dirección editorial de la Revista.

