Reporte de caso
← vista completaPublicado el 31 de octubre de 2015 | http://doi.org/10.5867/medwave.2015.09.6297
Púrpura de Henoch Schonlein asociada a picadura de abeja: reporte de caso
Henoch Schonlein purpura associated with bee sting: case report
Resumen
La púrpura de Henoch Schonlein es una vasculitis común en la infancia, caracterizada por una púrpura palpable no trombocitopénica y manifestaciones sistémicas. Está relacionada con patologías desencadenantes como las infecciones y las picaduras de insectos. Presentamos el caso de una escolar de 6 años, de sexo femenino, con lesiones maculopapulares palpables en miembros inferiores, prurito, dolor leve, edema de pies, limitación al movimiento y antecedente de picadura de abeja. Se realizó biopsia cutánea de muslo con reporte de vasculitis leucocitoclástica y se diagnosticó como púrpura de Henoch Schonlein. Se indicó reposo y se le administró hidratación oral. Evolucionó favorablemente y fue dada de alta a los cinco días. Este es el quinto caso de púrpura de Henoch Schonlein asociado a picadura de abeja, la que se presentó sin complicaciones a diferencia de los reportes de caso previos.
Introducción
La púrpura de Henoch Schonlein es una de las vasculitis más comunes en la infancia. Se caracteriza por ser una púrpura palpable no trombocitopénica que se manifiesta con dolor abdominal, sangrado gastrointestinal, glomerulonefritis, artritis y artralgia. Además presenta vasculitis leucocitoclástica con depósitos de inmunoglobulina A a nivel histopatológico [1]. La primera descripción de púrpura de Henoch Schonlein fue realizada por Heberden en 1801 en dos niños de cinco años que presentaron dolor abdominal, vómitos, melena, artralgias, eritema purpúrico y hematuria [2]. La púrpura de Henoch Schonlein fue caracterizada por Johann Schoenlein quien reconoció la asociación entre la púrpura y las artralgias denominándola “peliosis reumática”. Esta descripción fue ampliada por su alumno, el pediatra Eduard Henoch, quién reportó el compromiso abdominal y renal en cuatro niños [3],[4]. Posteriormente, Gairdner utilizó el término de purpura anafilactoide [5],[6].
La púrpura de Henoch Schonlein se presenta frecuentemente en la infancia, con predominancia en el sexo masculino y está relacionada con diversas patologías desencadenantes. Estas incluyen infecciones bacterianas, micóticas, protozoarias, así como picaduras de insectos [7]. Se han publicado sólo cuatro reportes de casos asociados a picadura de abeja a nivel mundial. Presentamos el caso de una escolar de seis años con púrpura de Henoch Schonlein con antecedente de picadura de abeja.
Presentación del caso
Escolar de seis años nueve meses de sexo femenino, procedente de Trujillo (Perú), atendida en el Hospital Regional Docente de Trujillo, sin comorbilidades y con vacunas completas. Tres semanas antes del ingreso presentó un cuadro de infección de vías respiratorias altas. Fue tratada con amoxicilina más ácido clavulánico y mucolíticos, cediendo siete días después. Diez días antes del ingreso presentó episodios de náuseas y cefalea, acompañado de hiporexia, intolerancia oral y un episodio de vómitos. Seis días antes del ingreso presentó dolor abdominal tipo cólico intermitente que duró dos días. Cinco días antes del ingreso sufrió picadura de abeja en la planta del pie, con posterior formación de pápula inflamatoria dolorosa que se acompañó de lesión puntiforme.
Tres días antes del ingreso inició con lesiones maculopapulares palpables en miembros inferiores, que se irradiaron de manera centrípeta en caras anteriores y posteriores de ambos pies, piernas y muslos. Se acompañó de prurito, dolor leve, con edema de pies y limitación al movimiento. Acudió a emergencia, donde se planteó diagnóstico de púrpura de Henoch Schonlein. Allí se le indicó manejo ambulatorio con clorfenamina por vía oral a dosis de 7,5 ml cada ocho horas. En la ocasión negó dolor abdominal. El día del ingreso, las lesiones progresaron hasta ambos glúteos, motivo por el cual acudió a consultorio externo. Se decidió su hospitalización en el Servicio de Pediatría con diagnóstico de púrpura de Henoch Schonlein.
Al examen presentó presión arterial: 90/60 mmHg (P95: 116/77); frecuencia cardiaca: 100 por minuto; frecuencia respiratoria: 22 por minuto; peso: 25,5 kg; talla: 117,5 cm; perímetro cefálico: 49,5 cm. La paciente ingresó en aparente estado general regular, ventilando espontáneamente, con lesiones maculopapulares rojizas de distintos tamaños en miembros superiores, inferiores y glúteos; respetando región inguinal (Figuras 1 y 2). Los exámenes auxiliares requeridos fueron hemograma, hematocrito, recuento de plaquetas, perfil hematológico periférico, creatinina y examen de orina, todos normales. En ecografía abdominal total, no se informaron hallazgos anormales.
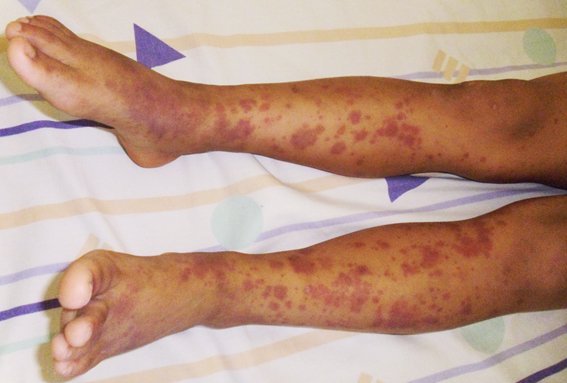
Figura 1. Lesiones maculopapulares en ambos miembros inferiores.
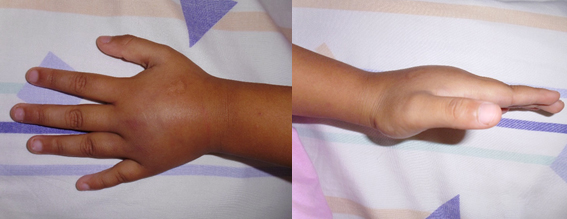
Figura 2. Edema en dorso de mano.
Se realizó biopsia cutánea de muslo, en sacabocado de 3 mm, con tinción hematoxilina-eosina. Se reportó una vasculitis leucocitoclástica de pequeños vasos en la dermis reticular superficial, que comprometió el plexo vascular superficial a nivel de dermis reticular superficial (Figura 3). A mayor aumento, se pudieron observar neutrófilos invadiendo y destruyendo la pared vascular (Figura 4); con diagnóstico patológico final de vasculitis leucocitoclástica.
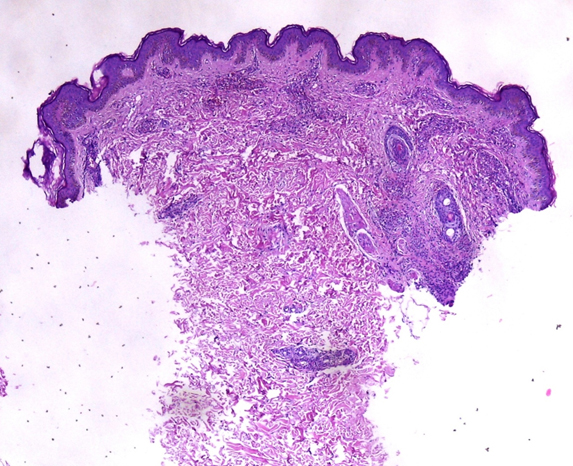
Figura 3. Biopsia cutánea, con tinción hematoxilina-eosina. Aumento a 4x.
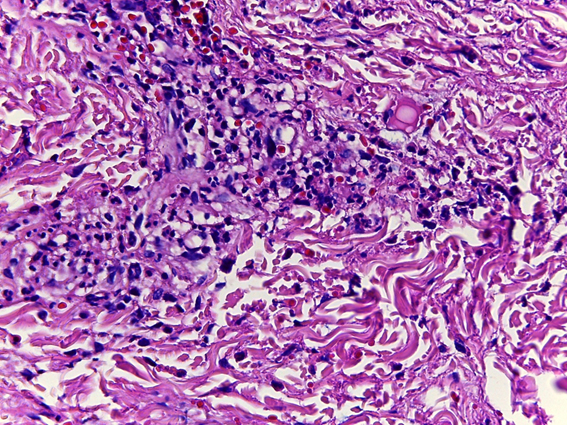
Figura 4. Biopsia cutánea, con tinción hematoxilina-eosina. Aumento a 4x.
Durante la hospitalización la paciente estuvo afebril. El edema se resolvió cinco días después del ingreso, evolucionando favorablemente. La paciente estuvo en reposo recibiendo hidratación vía oral y paracetamol condicional a fiebre durante su hospitalización. Fue dada de alta a los diez días con evolución favorable y lesiones purpúricas en remisión. El diagnóstico al alta fue de púrpura de Henoch Schonlein.
Discusión
La púrpura de Henoch Schonlein es una vasculitis sistémica de pequeños vasos mediada por inmunoglobulina A, también denominada vasculitis leucocitoclástica. Se presenta con frecuencia en la infancia, generalmente en edades entre tres y 15 años. Es poco frecuente en niños menores de dos años y en adultos [8],[9],[10],[11]. La edad más recurrente de presentación es entre los seis y siete años, con cierta variación estacional, presentándose generalmente en invierno [12],[13]. En nuestro caso la paciente tenía seis años nueve meses de edad.
Antiguamente denominada como púrpura anafilactoide, su nombre en sí sugería un proceso alérgico como base para su desarrollo. En la actualidad debido a la presencia de depósitos de inmunoglobulina A, se plantea un origen inmunológico aunque también se incluye una asociación genética y expresión de diversos genes [1], aunque también se incluye una asociación genética y expresión de diversos genes [1]. Su etiología es desconocida, pero se encuentra frecuentemente asociada a procesos infecciosos como desencadenantes, generalmente bacterianos [8],[12],[14],[15],[16],[17],[18],[19]. Otras causas han sido establecidas incluyendo infecciones virales, procesos de vacunación e incluso procesos ocasionados por insectos [7].
A nivel histopatológico, se caracteriza por una vasculitis leucocitoclástica de pequeños vasos, con depósitos de inmunoglobulina A [1]. Clínicamente se presenta como una púrpura palpable asociada a prurito en superficies dependientes de presión a predominio de extremidades inferiores y glúteos. Puede presentarse en distintas áreas [1],[20]. Las lesiones cutáneas varían desde pequeñas petequias a grandes equimosis y ampollas hemorrágicas. Su coloración varía de eritematosas a eritematovioláceas y finalmente a color marrón [1]. Puede presentar edema subcutáneo en el dorso de las manos, pies, alrededor de los ojos, frente, cuero cabelludo y escroto en las etapas tempranas de la enfermedad, particularmente en niños muy jóvenes [1],[20]. La paciente presentó lesiones maculo papulares rojizas de distintos tamaños en miembros superiores, inferiores y glúteos, respetando región inguinal. Además, se agregó edema en el dorso de las manos.
Las manifestaciones gastrointestinales se presentan generalmente en 2/3 de los niños [12],[21], en su mayoría dentro de una semana de iniciado el prurito y hasta los treinta días. En el 14 a 36% de los casos, el dolor abdominal precede al resto de manifestaciones [21],[22],[23]. El edema submucoso y hemorragia intramural resultantes de la vasculitis en la pared intestinal pueden conducir a intususcepción, gangrena e incluso perforación [1]. En muchos casos el dolor abdominal puede ser intermitente, tipo cólico [21], y ubicarse en la región periumbilical [22],[24].
El compromiso renal se presenta en la tercera parte de los niños y de éstos, en menos del 10% es una complicación que pone en riesgo la vida del paciente. Las artralgias se presentan en diversas articulaciones, aunque en la mayoría de los niños afecta las rodillas y los tobillos [8]. Éstas se caracterizan por presentar edema periarticular [12], rigidez, generalmente sin eritema o derrame, pero con dolor considerable y limitación del movimiento. La paciente presentó dolor abdominal, tipo cólico, tres días antes de la presentación de las lesiones maculopapulares. No presentó compromiso renal, pero sí dolor en pies y limitación del movimiento.
Los exámenes de laboratorio generalmente no muestran alteraciones, tal como se evidenció en el caso clínico presentado. El recuento plaquetario puede ser normal o estar incrementado, esto genera dos tipos de púrpura de Henoch Schonlein: con o sin trombocitopenia. Algunos niños pueden presentar una leucocitosis de hasta 20 000 leucocitos con desviación izquierda y la ecografía puede detectar alteraciones gastrointestinales. En nuestro caso, todos los exámenes fueron normales. El tratamiento es de soporte, con hidratación, nutrición, balance electrolitos y control condicional del dolor con analgésicos como el acetaminofén. Adicionalmente se puede utilizar corticoides para disminuir el compromiso articular, sin embargo no existen indicaciones específicas sobre su uso [1]. Durante la hospitalización la paciente se encontró en reposo, recibiendo hidratación por vía oral y paracetamol condicional a fiebre.
Existen pocos reportes de casos relacionados con picaduras de abejas [25],[26],[27],[28]. La primera descripción de la asociación con la picadura de abeja, fue realizada por Burke y Jellinek en una niña de cuatro años, con una picadura siete días antes del inicio de los síntomas. Reportaron un cuadro grave marcado por edema de articulaciones, diarrea acuosa, hematuria, melena y shock; el cual se resolvió espontáneamente [25]. Sharan et al. fueron los segundos en reportar la asociación con picaduras de abejas, quienes encontraron una paciente de 10 años con escasa sintomatología en piel, dolor abdominal, náuseas y vómitos; síntomas que iniciaron una semana luego de la picadura y plantearon una posible respuesta de hipersensibilidad a la picadura del insecto [26]. Quercia et al., fueron los terceros en reportar un caso de una niña de 12 años con un episodio previo de púrpura de Henoch Schonlein asociado a faringoamigdalitis estreptocócica. Presentó una picadura algunos días previos al inicio de los síntomas, con un cuadro clínico moderado, a quien se le realizó un test de alergia a himenópteros con resultado positivo [27]. Akgün et al., fueron los cuartos en reportar un caso de púrpura de Henoch Schonlein de un niño de seis años que se presentó con dolor abdominal difuso grave y antecedente de picadura de abeja diez días antes del inicio de los síntomas [28]. En el caso descrito aquí, la niña de seis años y nueve meses de edad presentó manifestaciones purpúricas que iniciaron 48 horas luego de la picadura de abeja, evidenciando un tiempo de evolución más corto respecto de los reportes previos. Adicionalmente, las manifestaciones clínicas fueron leves. Las náuseas, vómitos y dolor abdominal precedieron a la picadura.
La picadura de abejas genera diversas manifestaciones clínicas y fisiopatológicas. El veneno de la abeja está compuesto principalmente por melitina. Esta proteína hidroliza las membranas celulares y altera la permeabilidad celular, ocasionando la liberación de histamina y de catecolaminas. Esta última genera hemólisis intravascular a través de la fosfolipasa A2 [29],[30]. Se han reportado casos de vasculitis hemorrágicas [31], púrpuras trombocitopénicas [32],[33] y alteraciones a nivel abdominal y renal [29],[30],[31],[34],[35]. posteriores a picaduras de abejas. Si bien algunos autores han incluido en la evaluación de los pacientes con púrpura de Henoch Schonlein asociada a picadura de abeja la prueba de alergia a himenópteros [27], ésta no pudo ser realizada por su falta de disponibilidad en nuestro medio.
La infección de vías respiratorias altas es el factor desencadenante más frecuente (entre 42 y 65%) de la púrpura de Henoch Schonlein. Sin embargo, en la mayoría de los casos se presenta entre siete a diez días antes del inicio de los síntomas [12],[13]. No existe diferencia en la forma de presentación, edad, sexo, manifestaciones abdominales y articulares entre los pacientes con y sin infección respiratoria previa. No obstante, los pacientes con antecedente de infección de vías respiratorias altas presentan con mayor frecuencia compromiso renal. Éste no existió en la paciente del caso presentado [36]. La infección de vías respiratorias altas de la paciente fue tratada con antibióticos, los que podrían ser desencadenantes de la púrpura de Henoch Schonlein, aunque no existe diferencia entre los pacientes que ingieren o no medicamentos (incluyendo betalactámicos como la amoxicilina) [36].
La paciente presentó como síntoma inicial dolor abdominal tipo cólico, poco frecuente como síntoma inicial [37], pero que podría indicar que la púrpura de Henoch Schonlein ya había iniciado. Aproximadamente el 25% de los pacientes presentan dolor abdominal, en promedio cinco días antes de la aparición de las lesiones maculopapulares [21]. Estos detalles plantean confusión respecto al desencadenante, permitiéndonos reconsiderar el rol de la picadura de abeja como desencadenante o coadyuvante de la sintomatología de la púrpura de Henoch Schonlein. La presentación en los pocos reportes de caso relacionados con picadura de abeja ha sido variable, tanto con y sin complicaciones. Por esta razón, no podemos afirmar que el desencadenante haya sido el proceso infeccioso de vías respiratorias o la picadura de abeja. Sin embargo evidenciamos, tanto en la paciente como en los antecedentes, que ambos factores se encuentran relacionados con la presentación y posible causalidad de la púrpura de Henoch Schonlein.
Conclusión
La púrpura de Henoch Schonlein presenta diversos factores desencadenantes, los que pueden manifestarse en forma aislada o en conjunto, tal como en el caso estudiado. Esto es, los signos clínicos característicos tipo lesiones purpúricas palpables se presentaron 48 horas después de la picadura de abeja con manifestaciones principalmente cutáneas y articulares, y sin compromiso gastrointestinal ni renal al momento de su ingreso a hospitalización.
La púrpura de Henoch Schonlein es una vasculitis mediada por inmunoglobulina A, que a nivel histopatológico se caracteriza por una vasculitis leucocitoclástica de pequeños vasos, como se mostró en la biopsia del caso clínico presentado.
Es importante realizar una historia clínica adecuada en todos los pacientes en los que se sospeche púrpura de Henoch Schonlein, que incluya exposición a medicamentos, procesos infecciosos o picaduras de insectos, para aclarar el factor desencadenante final.
Si bien la púrpura de Henoch Schonlein desencadenada por la picadura de abeja es un cuadro infrecuente, pudo documentarse en la historia clínica en esta paciente aunque no se concluyó qué fue el desencadenante.
Aspectos éticos
El presente reporte de caso contó con el consentimiento informado de los padres de la paciente y asentimiento informado de la paciente.
Notas
Conflictos de intereses
Los autores han completado el formulario de conflictos de intereses del ICMJE y declaran no tener conflictos de intereses asociados a la materia del artículo. Los formularios pueden ser solicitados al autor responsable o a la dirección editorial de la Revista.
Aspectos éticos
La Revista tiene constancia del consentimiento escrito otorgado por la paciente y sus tutores para la presentación de la información contenida en artículo.
Agradecimientos
Los autores agradecen: a la Dra. Alix Arce, pediatra del Hospital Belén de Trujillo, por la revisión y comentarios al presente artículo; a la Dra. Diana Díaz, al Dr. Julio Vicuña y al Dr. Alan Díaz del Servicio de Pediatría del Hospital Regional Docente de Trujillo, por su apoyo en la evaluación, diagnóstico y manejo de la paciente durante la hospitalización.

