Reporte de caso
← vista completaPublicado el 30 de agosto de 2017 | http://doi.org/10.5867/medwave.2017.07.7033
Síndrome de Susac: primer reporte de caso en el Perú
Susac syndrome: the first case report in Peru
Resumen
El síndrome de Susac es una entidad rara, caracterizada por la triada clásica de encefalopatía subaguda, oclusión de la arteria retiniana e hipoacusia neurosensorial. Es más frecuente en mujeres, la edad de inicio fluctúa entre los nueve y los 58 años de edad. La patogénesis se plantea como un cuadro microangiopático a nivel cerebral, retiniano y coclear asociado a un mecanismo autoinmune. Presentamos el caso de una mujer de 31 años de edad que inició con cefalea holocraneana, conducta pueril, bradilalia y somnolencia. En la angiografía con fluoresceína de retina presentó en la evolución un déficit auditivo y obstrucción arterial de la rama temporal retiniana derecha. La resonancia magnética cerebral mostró lesiones redondeadas hiperintensas en el cuerpo calloso, región periventricular y cerebelo. Se reporta el primer caso de síndrome de Susac definido en Perú, el que se manifestó con la triada clásica, que es de presentación poco frecuente. Sin embargo, también los casos que muestran formas incompletas deben ser evaluados oportunamente para iniciar un tratamiento oportuno y evitar secuelas irreversibles.
Introducción
El síndrome de Susac es una entidad rara, descrita por primera vez por John Susac en 1979, quien presentó dos pacientes de sexo femenino con la triada clásica de encefalopatía subaguda, oclusión de la arteria retiniana e hipoacusia neurosensorial [1]. Es más frecuente en mujeres, con una relación mujer a hombre de 3:1. La edad de inicio fluctúa entre los nueve y los 58 años de edad [2]. Hasta el momento se han reportado 405 casos en el mundo [3], de los cuales siete corresponden a Sudamérica: cinco en Argentina [4], uno en Brasil y otro en Colombia [5].
La patogénesis del síndrome de Susac es poco conocida [6]. Sin embargo se ha planteado la posibilidad de un cuadro microangiopático a nivel cerebral, retiniano y coclear; asociado a un mecanismo autoinmune. Esto es apoyado por la respuesta inflamatoria que suele hallarse, así como por la presencia en algunos pacientes de anticuerpos no específicos antiendoteliales celulares y la respuesta favorable a la terapia inmunomoduladora [7].
Las manifestaciones encefalopáticas pueden ser anunciadas por dolor de cabeza intenso, a veces migrañoso. Se presentan anormalidades en la conducta como agresividad, paranoia, apatía y depresión. El compromiso cognitivo puede manifestarse con déficit de la memoria, confabulación, alteraciones visuoespaciales, disminución de la atención y concentración, desorientación y luego trastorno del nivel de conciencia en forma de letargo. Durante este período, en algunos casos puede presentarse incontinencia urinaria y convulsiones generalizadas [8]. Los síntomas visuales son reportados como escotomas, fotopsias y disminución de la agudeza visual cuando la retina central está involucrada. No obstante, algunos pacientes pueden ser asintomáticos, por lo que es conveniente realizar una angiografía con fluoresceína que puede mostrar la oclusión de las arterias retinianas distales a las bifurcaciones de los vasos e hiperfluorescencia de las paredes arteriales [6].
La hipoacusia neurosensorial típica de este síndrome revela la afectación de las frecuencias bajas y medias en la audiometría, causada principalmente por microinfartos en la cóclea apical y puede ser la primera y única característica clínica de la enfermedad [9]. La pérdida de audición así como el compromiso visual son irreversibles en la mayoría de los pacientes, y puede ocurrir rápidamente [10].
Las imágenes en la resonancia magnética cerebral en las secuencias sagitales de T2, Fluid Attenuated Inversion Recovery (FLAIR por sus siglas en inglés) y T1 muestran microinfartos de las fibras centrales del cuerpo calloso con preservación relativa de la periferia. Estos hallazgos tienen la apariencia de "bolas de nieve" que con el tiempo se convierten en "agujeros". Estos son observados sólo en el síndrome de Susac y no en otras enfermedades autoinmunes como vasculitis, esclerosis múltiple o encefalomielitis diseminada aguda [11],[12]. Asimismo, se pueden encontrar microinfartos en la cápsula interna sobre todo en la secuencia Diffusion Weighted Magnetic Resonance Imaging (DWI) que tienen la apariencia de un "collar de perlas". Ambos hallazgos resultan patognomónicos del síndrome de Susac [9],[13].
El diagnóstico temprano es esencial para asegurar el inicio inmediato de la terapia inmunosupresora. Al principio se emplean corticoides por vía endovenosa a altas dosis, seguido de corticoides por vía oral asociado a dosis bajas de ácido acetil salicílico [14]. Sin embargo, un inmunosupresor tipo micofenolato o azatioprina también debe instaurarse como parte del tratamiento de esta entidad [15]. Se reporta el primer caso de síndrome de Susac en Perú, que se manifiesta con la triada característica.
Presentación del caso
Mujer de 31 años de edad, previamente saludable, quien presentó un cuadro gastrointestinal autolimitado, caracterizado por dolor abdominal, náuseas, vómitos y diarrea. Una semana después presentó cefalea holocraneana, tipo opresiva, de moderada intensidad, luego se añadió apatía, hiporexia y malestar general. En los últimos días, previos a su ingreso, se agregó conducta pueril y dificultad para reconocer a sus familiares. No se orientaba en qué lugar se encontraba, no recordaba las fechas, realizaba sus actividades diarias con lentitud, mostraba bradilalia y somnolencia. Estos síntomas fueron incrementándose en el transcurso de los días. No refirió síntomas visuales o auditivos.
En el examen físico se encontró a la paciente somnolienta. Al despertarla se mostraba bradipsíquica, su lenguaje era poco fluido, disártrico. Comprendía y repetía, pero presentaba actitud negativa e irritable. La fuerza muscular estaba conservada, aunque con hiperreflexia generalizada. Tenía dismetría en extremidades y ataxia de tronco que no le permitía deambular por sus propios medios. No presentaba rigidez de nuca.
Los exámenes paraclínicos de rutina fueron normales. Los resultados de anticuerpos antinucleares, anticuerpos anticitoplasma de neutrófilos c y anticuerpos anticitoplasma de neutrófilos p fueron negativos. El estudio de líquido cefalorraquídeo mostró 185 milígramos por decilitro de proteínas, 58 miligramos por decilitro de glucosa; siete células, 98% linfocitos, 2% polimorfonucleares y las bandas oligoclonales fueron negativas. Se le realizaron dos resonancias magnéticas de encéfalo, con una diferencia de dos semanas, las cuales mostraron numerosas pequeñas áreas de hiperseñal en protocolos T2 y Fluid Attenuated Inversion Recovery en sustancia blanca a predominio del cuerpo calloso, en hemisferios cerebrales, peri y supraventriculares, sin efecto de masa ni edema periférico (Figura 1, A y B). Otras imágenes de hiperseñal con las mismas características se apreciaron en la fosa posterior afectando el mesencéfalo, pedúnculos cerebelosos medios y ambos hemisferios cerebelosos. No se evidenció captación de contraste.
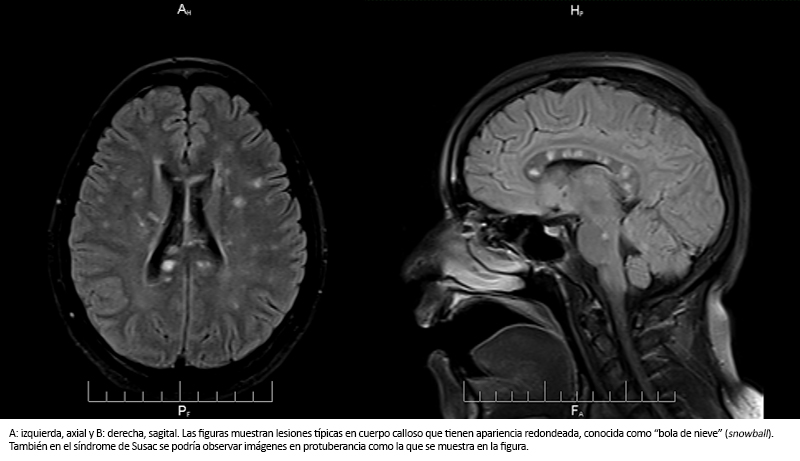 Tamaño completo
Tamaño completo Se planteó como diagnóstico una enfermedad desmielinizante de probable etiología autoinmune, por lo que se inició pulsos de metilprednisolona con dosis de un gramo al día por vía endovenosa durante cinco días. Posteriormente se continuó con prednisona a dosis de un milígramo por kilógramo de peso al día. Se observó mejoría al quinto día de iniciado el tratamiento. La paciente estaba despierta, orientada, con lenguaje fluido, menos negativa e irritable y lograba deambular con mínimo apoyo. Sin embargo, al décimo día de hospitalización manifestó disminución de la audición con predominio izquierdo, que fue confirmado en la evaluación otorrinolaringológica. La audiometría realizada mostró hipoacusia neurosensorial de 40 decibeles en el oído derecho y 45 decibeles en el izquierdo (Figura 2). Además presentó sensación de mareo y tinnitus fugaz.
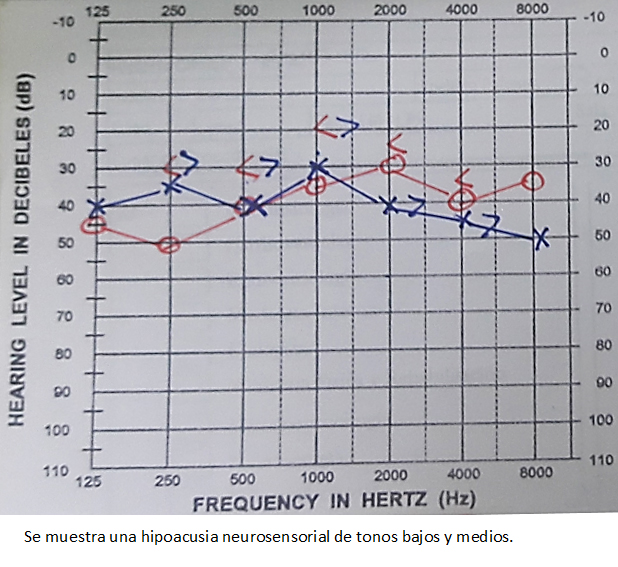 Tamaño completo
Tamaño completo Debido al cuadro clínico, los hallazgos de las imágenes y el compromiso auditivo, se planteó el diagnóstico probable de síndrome de Susac. Se realizó una evaluación oftalmológica, donde el fondo de ojo mostró una obstrucción de la rama temporal de la arteria retiniana del ojo derecho. Este hallazgo fue corroborado en la angiografía con fluoresceína de retina, donde se apreciaron múltiples lesiones diseminadas de obstrucción arteriolar (Figura 3). Se añadió al tratamiento ácido acetil salicílico y micofenolato. Al momento del alta médica la paciente se encontraba lúcida, orientada en tiempo, espacio y persona, con lenguaje fluido, realizaba marcha sin apoyo, era independiente en sus actividades de la vida diaria y con leve mejoría de la audición. Sin embargo, al mes del alta hospitalaria manifestó disminución leve de la agudeza visual que no limitaba su quehacer diario.
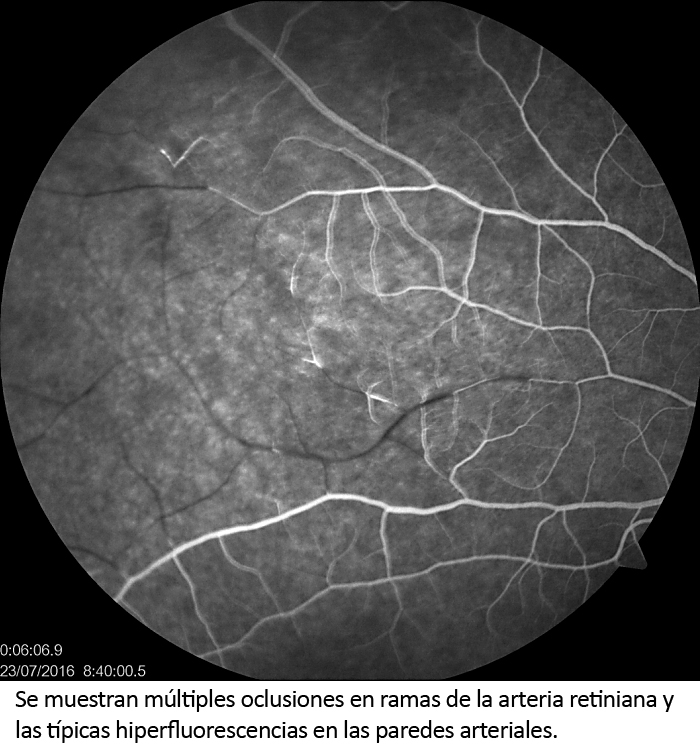 Tamaño completo
Tamaño completo Discusión
La frecuencia del síndrome de Susac es muy rara en el mundo, aunque se han descrito casos en todos los continentes, la mayoría de los reportados proceden de América del Norte y Europa [15]. El presente es el primer caso reportado en Perú. Esta entidad se manifiesta con mayor frecuencia en mujeres jóvenes, entre los 30 y 40 años de edad [3],[5], grupo etario al cual pertenece la paciente.
La mayoría de los pacientes que llegan a ser diagnosticados con síndrome de Susac no presentan la clásica triada del cuadro clínico, los pocos casos completos llegan sólo al 13% [16]. Se debe tener en cuenta el intervalo de tiempo entre el primer y tercer síntoma típico, ya que puede tardarse hasta cinco meses en completar la triada [17]. En este caso el cuadro clínico se completó aproximadamente a los tres meses de iniciados los síntomas. Sin embargo, se pudo objetivar previamente la triada utilizando la angiografía con fluoresceína de retina, la que ya mostraba la obstrucción de las arterias. De esta manera se cumplieron los criterios diagnósticos del síndrome de Susac definitivo, los cuales han sido publicados recientemente por Ilka Kleffner y colaboradores [18], en el que se califica como síndrome de Susac definitivo a los casos con compromiso clínico o paraclínico que involucre los tres órganos (encéfalo, retina y el sistema vestibulococlear), y síndrome de Susac probable cuando hay una inequívoca implicancia clínica o paraclínica de dos de los tres órganos comprometidos (Tabla 1).
 Tamaño completo
Tamaño completo Sin embargo, no hay que olvidar que existen otros síndromes y enfermedades que pueden cursar con una clínica muy similar y compartir algunos componentes del síndrome de Susac. Algunos ejemplos son enfermedad de Behcet, la enfermedad de Marchiafava-Bignami o el síndrome de Cogan. [19],[20],[21] como se aprecia en la Tabla 2 [11],[12],[19],[20],[21].
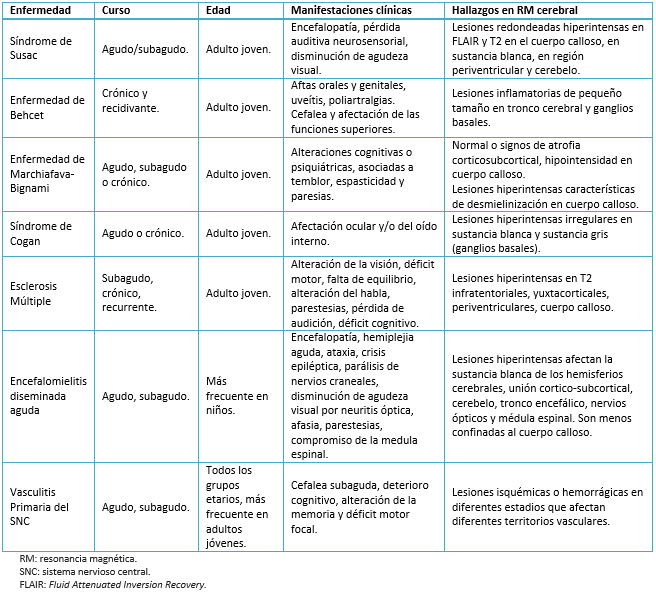 Tamaño completo
Tamaño completo La encefalopatía puede ser subclínica o dominante en el cuadro clínico, su gravedad no se correlaciona con la gravedad de los síntomas neurológicos iniciales y tiende a ser leve en la mayoría de casos [16]. A pesar de ello, en el caso presentado la encefalopatía fue la manifestación más resaltante y tuvo un grado moderado de severidad. El cuadro encefalopático se presenta entre el 60 y el 70% de los pacientes, pudiendo manifestarse como déficits en diversos dominios cognitivos. Al comienzo suelen presentar confusión o cambios de personalidad, trastornos del estado de ánimo, e incluso síntomas psicóticos. La abulia también puede estar presente y luego progresar a una etapa donde la comunicación verbal y no verbal ya no es posible [22]. Los trastornos cognitivos y su gravedad son variables. Algunos estudios han descrito principalmente la lentitud psicomotora y bradipsiquia, mientras que otros indicaron síntomas más específicos en el dominio de la memoria, la atención y las habilidades ejecutivas [23].
La paciente presentó cambios en la conducta con rasgos de agresividad, bradisiquia, abulia, disminución de atención, poca concentración, así como compromiso cognitivo con una marcada afectación de la memoria. Esto no le permitía interactuar adecuadamente con su entorno, asociado además a cefalea persistente tipo opresiva. La cefalea es considerada actualmente un síntoma común y es relevante cuando es de inicio reciente, de tipo migrañosa u opresiva [16].
Respecto a la hipoacusia, la literatura revisada pone en evidencia que la pérdida auditiva es aguda y puede desarrollarse de la noche a la mañana. Incluso los pacientes pueden despertar con sordera en un oído y perder la audición del otro lado en un período de tiempo corto (días a semanas) [24]. En el caso de la paciente, debido a que se mostraba encefalopática, inicialmente no se pudo valorar la hipoacusia y tampoco fue uno de los síntomas iniciales que le aquejara. Sin embargo, en la evolución se presentó el déficit auditivo primero en el oído izquierdo, donde predominó el déficit, y días después en el derecho. Estos hallazgos fueron corroborados con la audiometría tonal y vocal, hallándose compromiso de las frecuencias bajas y medias. Lo anterior es congruente con lo reportado en otros casos donde la pérdida auditiva puede ser bilateral y asimétrica [18]. Como parte de los síntomas vestibulococleares también se puede asociar tinnitus o vértigo [25]. La paciente presentó tinnitus fugaz en la evolución. No se evidenció nistagmus a pesar de haber referido que se sentía mareada, por lo que no se puede plantear la presencia de vértigo periférico [26].
La evaluación oftalmológica en el síndrome de Susac comprende el examen del fondo de ojo, la evaluación con fluoresceína (para objetivar la oclusión de las ramas arteriales retinianas) y la tomografía de coherencia óptica en la que se observa daño de las capas internas de la retina [27],[28]. Estos exámenes son útiles para documentar el compromiso de retina, independientemente de si el paciente presenta o no síntomas visuales. En el caso presentado la fundoscopía reveló obstrucción de la rama temporal de la arteria retiniana del ojo derecho. Este hallazgo fue corroborado en la angiografía con fluoresceína de retina. Sin embargo, no se encontró blanqueamiento isquémico retiniano, parches de algodón, blanqueamiento periarterial, segmentación de caja o mancha roja cereza que también se pueden encontrar en el fondo de ojo [29]. La obstrucción de las arterias retinianas es un hallazgo común en el síndrome de Susac, como se muestra en una serie de casos donde estuvo presente en el 100% de los pacientes incluidos, quienes en su mayoría permanecieron asintomáticos por mucho tiempo [14]. A pesar de ello, se debe recalcar que la fundoscopía es menos sensible que la angiografía con fluoresceína para detectar oclusiones arteriales [14].
La resonancia magnética cerebral del caso evidenció lesiones redondeadas hiperintensas acordes con el protocolo Fluid Attenuated Inversion Recovery y T2 en el cuerpo calloso, en la sustancia blanca, en la región periventricular y el cerebelo. Dichos hallazgos son compatibles con lo descrito en otros reportes de síndrome de Susac donde se habla de lesiones hiperintensas, multifocales y redondas (bola de nieve), y que al menos una de ellas está presente en el cuerpo calloso como lo describen también en una serie de cinco casos en Estados Unidos. Además, se puede ver atrofia del cuerpo calloso con ventrículomegalia compensatoria y en la difusión de áreas de restricción [16],[30].
En aproximadamente el 45% de los casos con diagnóstico de síndrome de Susac se puede identificar en el estudio de líquido cefalorraquídeo una leve pleocitosis [16] y un aumento inespecífico de las proteínas como se halló en el caso que reportamos. Esto también fue descrito por Dörr y colaboradores en un estudio donde un 67% de los casos reveló pleocitosis linfocítica y contenido proteico elevado en el líquido cefalorraquídeo [17]; aunque la importancia de este estudio radica en descartar otras posibles etiologías [16].
No existe un consenso en el tratamiento del síndrome de Susac, pero se brinda un tratamiento empírico basado en la hipótesis fisiopatológica que postula la afectación del endotelio por mecanismos inflamatorios autoinmunes. Por este motivo en la fase aguda se administra corticoides a altas dosis por vía endovenosa y, para evitar las recaídas, un tratamiento con inmunosupresores tal como se hizo con la paciente que reportamos [15].
Conclusión
Se presenta el primer caso de síndrome de Susac en Perú, con un cuadro clínico que incluye la tríada característica. Estos síntomas fueron objetivados con los exámenes auxiliares imagenológicos y funcionales, por lo que se concluye que se trata de un síndrome de Susac definido.
Es necesario señalar que ante un cuadro sólo de encefalopatía, hipoacusia o alteraciones visuales, este síndrome se debe considerar en el diagnóstico diferencial. Si los estudios realizados lo confirman, el inicio temprano del tratamiento evitará posibles secuelas irreversibles.
Notas
Aspectos éticos
El consentimiento informado solicitado por Medwave, ha sido firmado por la paciente; una copia de este fue remitido a la dirección editorial de la Revista.
Declaración de conflictos de intereses
Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE, y declaran no haber recibido financiamiento para la realización del reporte; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. Los formularios pueden ser solicitados contactando al autor responsable o a la dirección editorial de la Revista.
Financiamiento
Los autores declaran que no hubo fuentes de financiación externas.

