Reporte de caso
← vista completaPublicado el 27 de mayo de 2019 | http://doi.org/10.5867/medwave.2019.04.7641
Tratamiento artroscópico de sinovitis villonodular pigmentada de tobillo: reporte de caso y revisión de literatura
Arthroscopic treatment of pigmented villonodular synovitis of the ankle: a clinical case report and review
Resumen
La sinovitis villonodular pigmentada es un tumor benigno del tejido sinovial de muy baja incidencia. El compromiso de tobillo es aún menos frecuente. Se requiere diagnóstico y manejo precoz para evitar secuelas funcionales y mecánicas irreversibles. Se manifiesta inicialmente con aumento de volumen de partes blandas, edema o derrame articular y puede evolucionar con dolor progresivo y daño articular avanzado. Existe una forma focal y una difusa, siendo esta última la de peor pronóstico. El examen diagnóstico de elección es la resonancia magnética, confirmándose por biopsia en la que se observa tejido sinovial inflamatorio con depósitos de hemosiderina. El tratamiento es quirúrgico y consiste en sinovectomía abierta o artroscópica. La recurrencia es de hasta un 40%, por lo que están descritas terapias coadyuvantes biológicas y radioterapia. Este artículo expone el caso de un hombre de 30 años que consulta por dolor y claudicación del tobillo izquierdo, encontrándose en el estudio imagenológico (resonancia magnética) hallazgos compatibles con sinovitis villonodular pigmentada difusa del tobillo, con extensión a la articulación subtalar, por lo que se realiza artroscopía para tratamiento y biopsia. En este reporte de caso se ilustran los resultados con este paciente y una revisión bibliográfica del tema.
|
Ideas clave
|
Introducción
La sinovitis villonodular pigmentada o tumor de células gigantes tenosinoviales corresponde a una proliferación benigna del tejido sinovial de articulaciones, bursas o vainas tendinosas[1]. Tiene una incidencia de 1,8 casos por un millón de habitantes, y la localización en el tobillo corresponde al 2,5% del total de casos de sinovitis villonodular pigmentada[1]. Se considera que su origen es tumoral en vista de hallazgos de anormalidades cromosómicas, genéticas y sobre expresión de la citocina factor estimulante de colonias 1 (CFS-1)[2],[3]. Corresponde específicamente a tejido sinovial hipervascular proliferativo compuesto por macrófagos y células multinucleadas gigantes mutadas que reclutan otras células inflamatorias mediante la expresión del receptor de citocina factor estimulante de colonias 1 (CFS1-R) activando osteoclastos, histiocitos y linfocitos[2] generando destrucción en el hueso y cartílago adyacente. La hemosiderina, que le da su pigmentación característica es debido a la degradación de la hemoglobina[2],[3].
Existen dos formas de presentación clínica según la Organización Mundial de la Salud para los tumores de células gigantes[4], una difusa que afecta a toda la sinovial de la articulación y otra localizada que afecta sólo una parte restringida.
Epidemiológicamente, la forma localizada es más frecuente en mujeres de 40 a 50 años, afectando principalmente los dedos (85%) siendo menos frecuente en otros lugares como muñecas, tobillo, pie y rodilla. En cambio, la sinovitis villonodular pigmentada difusa es más común en hombres menores de 40 años, con una mayor incidencia en rodilla (75%), y luego en cadera, tobillo y hombro[3].
El principal tratamiento[2],[3] corresponde a la sinovectomía quirúrgica total para la forma difusa, o localizada en la presentación focal. La tasa de éxito es inversamente proporcional a la cantidad de tejido sinovial afectado, por lo tanto es necesario su detección y diagnóstico precoz para un oportuno tratamiento, teniendo como principal herramienta diagnóstica la resonancia magnética[3], cuyos hallazgos son confirmados posteriormente mediante una biopsia quirúrgica.
En este artículo se describe un caso clínico de un hombre joven con sinovitis villonodular pigmentada difusa del tobillo, tratada en forma artroscópica, junto con una revisión del diagnóstico y tratamiento de la sinovitis villonodular pigmentada.
Caso clínico
Hombre de 30 años con antecedente de hipertensión arterial, que consultó por cuadro de dolor progresivo en tobillo izquierdo, asociado a claudicación desde hace cinco meses sin antecedente de trauma. El dolor aumentaba con la actividad y había presentado algunos episodios de bloqueo articular. No refería síntomas de inestabilidad ni cuadros similares en otras articulaciones.
Al examen físico del tobillo, destacaba una extremidad bien alineada con aumento de volumen en relación a los recesos lateral y medial. El rango articular estaba levemente disminuido por dolor. A la palpación presentaba dolor en la región anterolateral y anteromedial del tobillo. A la marcha destacaba una evidente claudicación antiálgica en la extremidad inferior izquierda. Pulsos arteriales conservados. Sensibilidad L3-S2 sin alteraciones.
En la radiografía se observaron signos de artrosis grado 2 de Takakura, engrosamiento sinovial, signos de derrame articular tibioastragalino, sin aumento de volumen de partes blandas y restantes espacios articulares de amplitud conservada (Figura 1). En la resonancia magnética se demostraron engrosamientos sinoviales nodulares intraarticulares en el receso tibioastragalino anterior y posterior, con extensión extracapsular, lateral al cuello del astrágalo y al seno del tarso, de intensidad heterogénea, con señal en T1 y T2. También se evidenció algunos focos hiperintensos con artefactos que aumentan el tamaño de las lesiones en secuencia T2 gradiente (fenómeno descrito en la literatura anglosajona como blooming artefact), y que luego del uso de gadolinio como contraste paramagnético, presenta refuerzo en recesos anterior y posterior, asociado a edema yuxtacapsular de predominio anterior y edema a nivel del seno del tarso (Figura 2). Se concluyó que estas lesiones en el compartimiento tibiotalar con extensión al margen lateral del seno del tarso correspondían muy probablemente a sinovitis villonodular pigmentaria crónica.
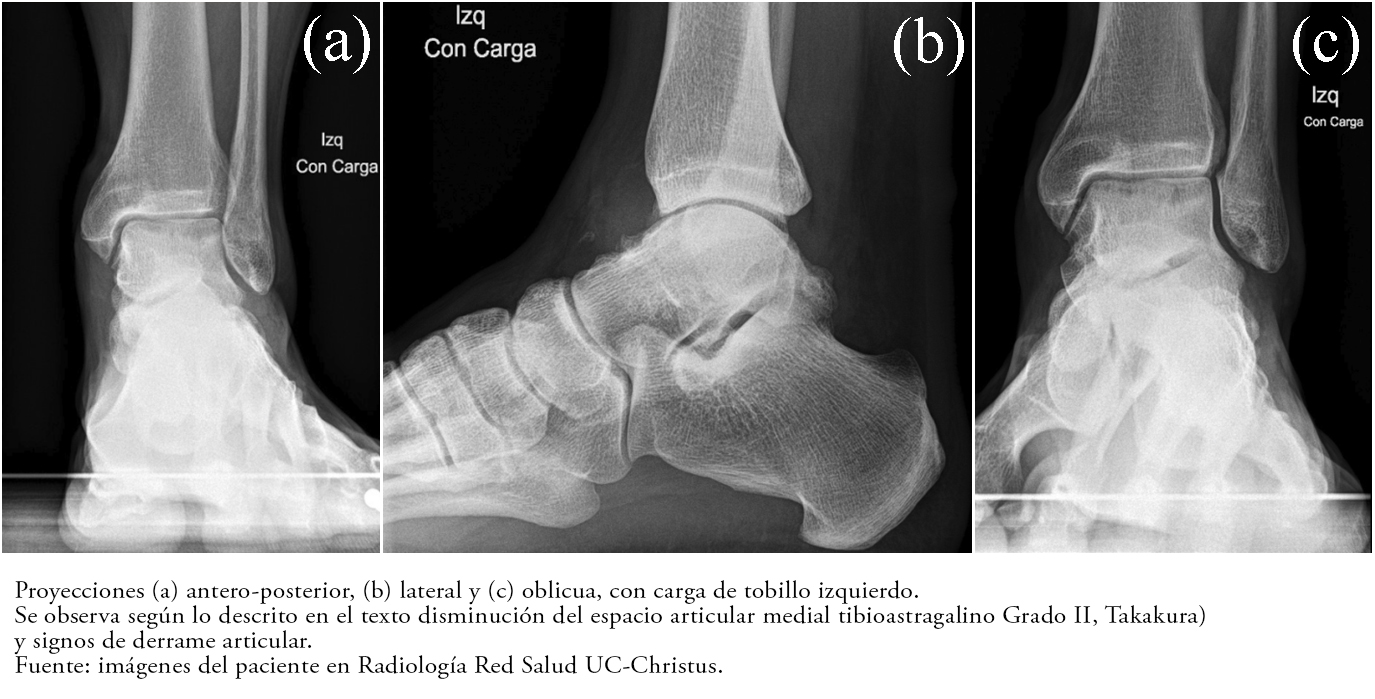 Tamaño completo
Tamaño completo 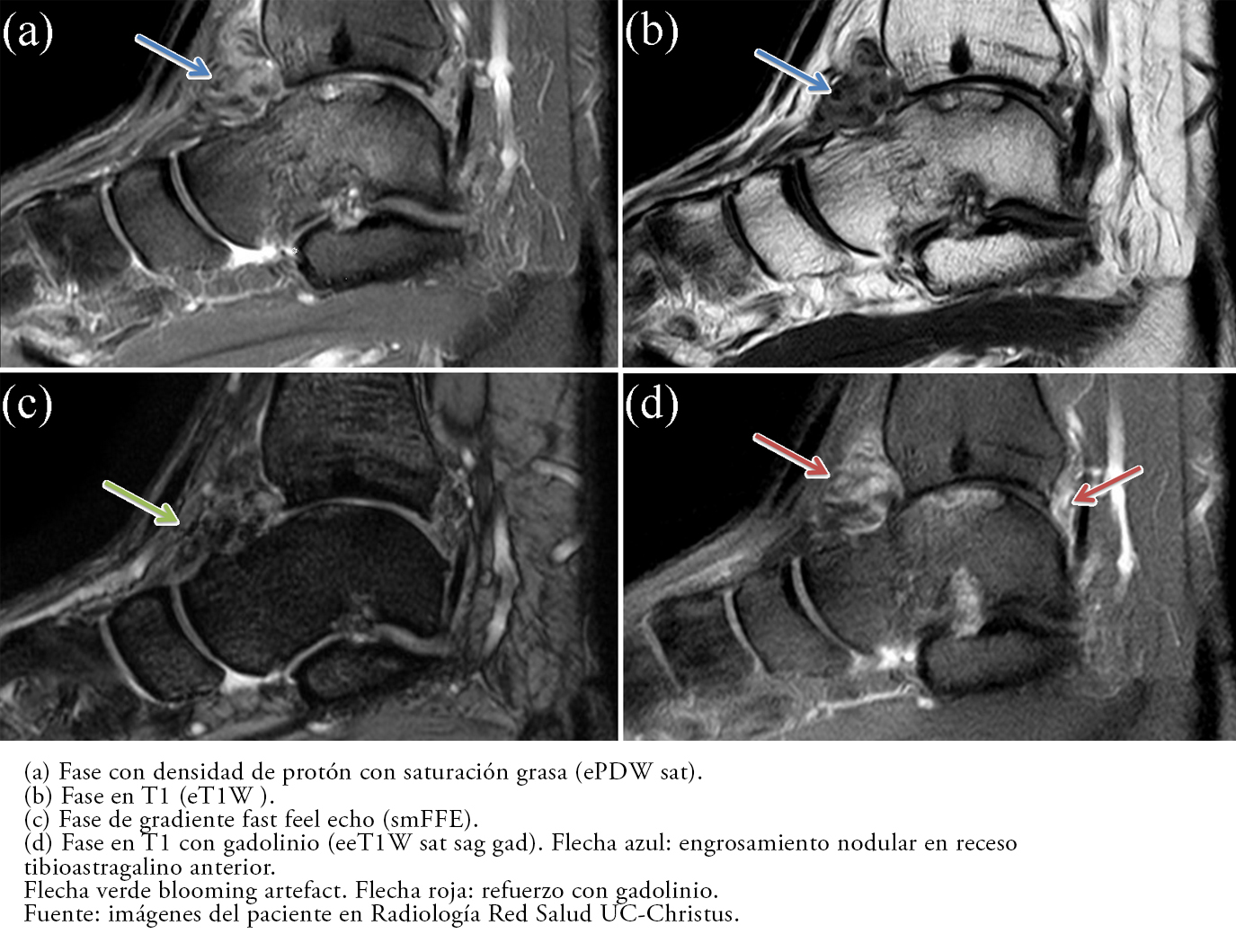 Tamaño completo
Tamaño completo Con el diagnóstico probable de sinovitis villonodular pigmentada difusa, se realizó una artroscopía de tobillo (Figura 3). Se utilizaron los portales anteromedial y anterolateral de tobillo y anterior, anterolateral y posterolateral para la articulación subtalar. En el procedimiento, se observó abundante tejido sinovial de color amarillento rojizo en los recesos anterolateral, anteromedial y posterolateral del tobillo, así como en el seno del tarso. Se realizó sinovectomía con shaver de 4,5 milímetros hasta observar la articulación limpia sin restos de tejido sinovial. Además, se encontraron dos cuerpos libres de la sinovial, amarillos, gomosos, de cuatro milímetros de diámetro, que se extrajeron en forma artroscópica desde la articulación del tobillo. También se evidenció daño condral de todo el tercio anterior del talo que se regularizó hasta obtener cartílago y hueso subcondral estable. Se envió sinovial para estudio histopatológico.
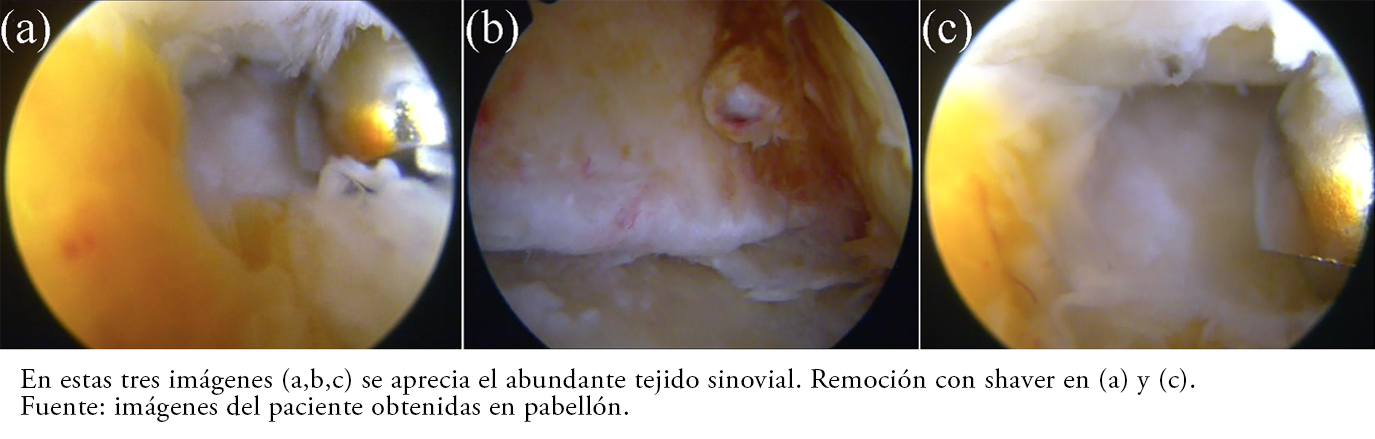 Tamaño completo
Tamaño completo En el postoperatorio se deja bota ortopédica y se inicia rehabilitación permitiendo carga parcial de 20 kilos en la extremidad operada y marcha con dos bastones y ejercicios de rango articular, fortalecimiento en cadena cerrada y balance en descarga. La Figura 4 muestra el tobillo operado a las tres semanas. Al mes de evolución se logra marcha con un bastón, se inician ejercicios en cinta rodante y se retira definitivamente a las cinco semanas. A las ocho semanas de la cirugía, el paciente presentaba un alivio del dolor de un 90%, ausencia de claudicación y rangos de movilidad articular completos en tobillo.
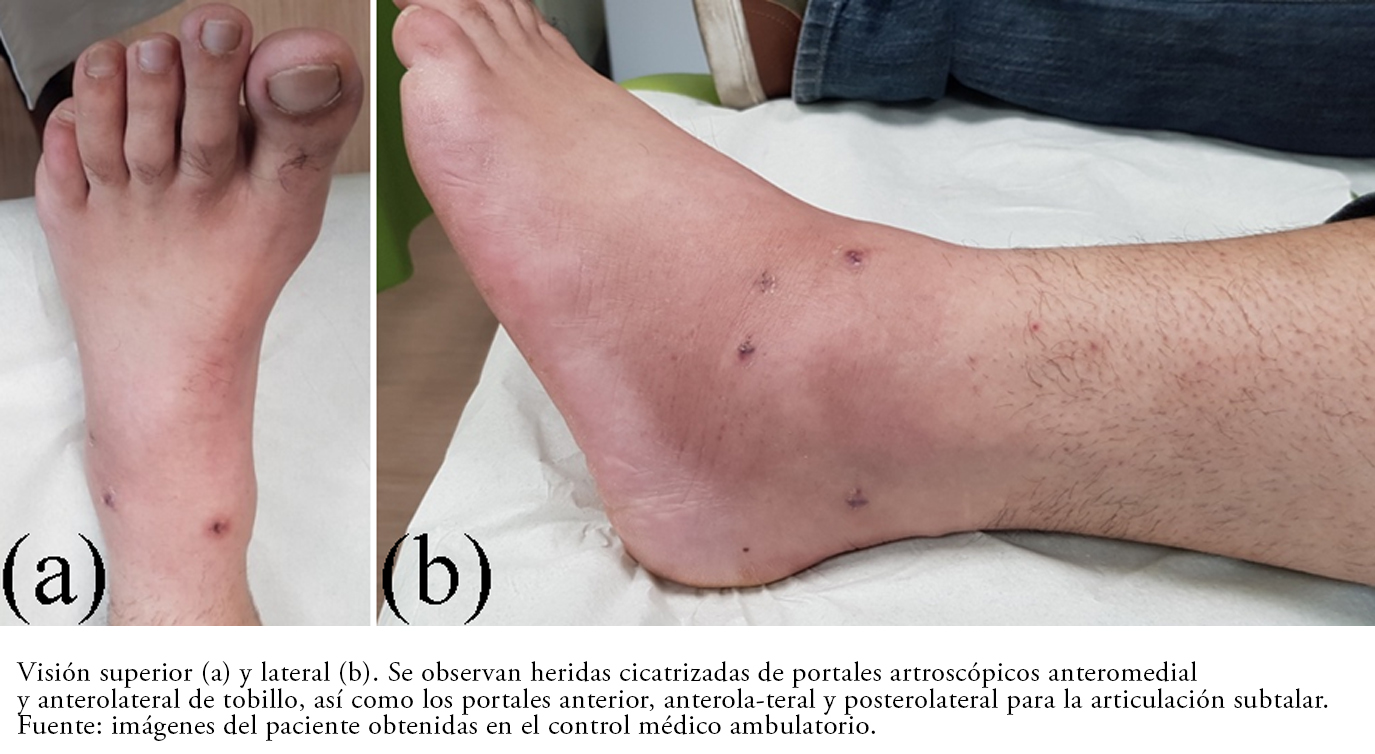 Tamaño completo
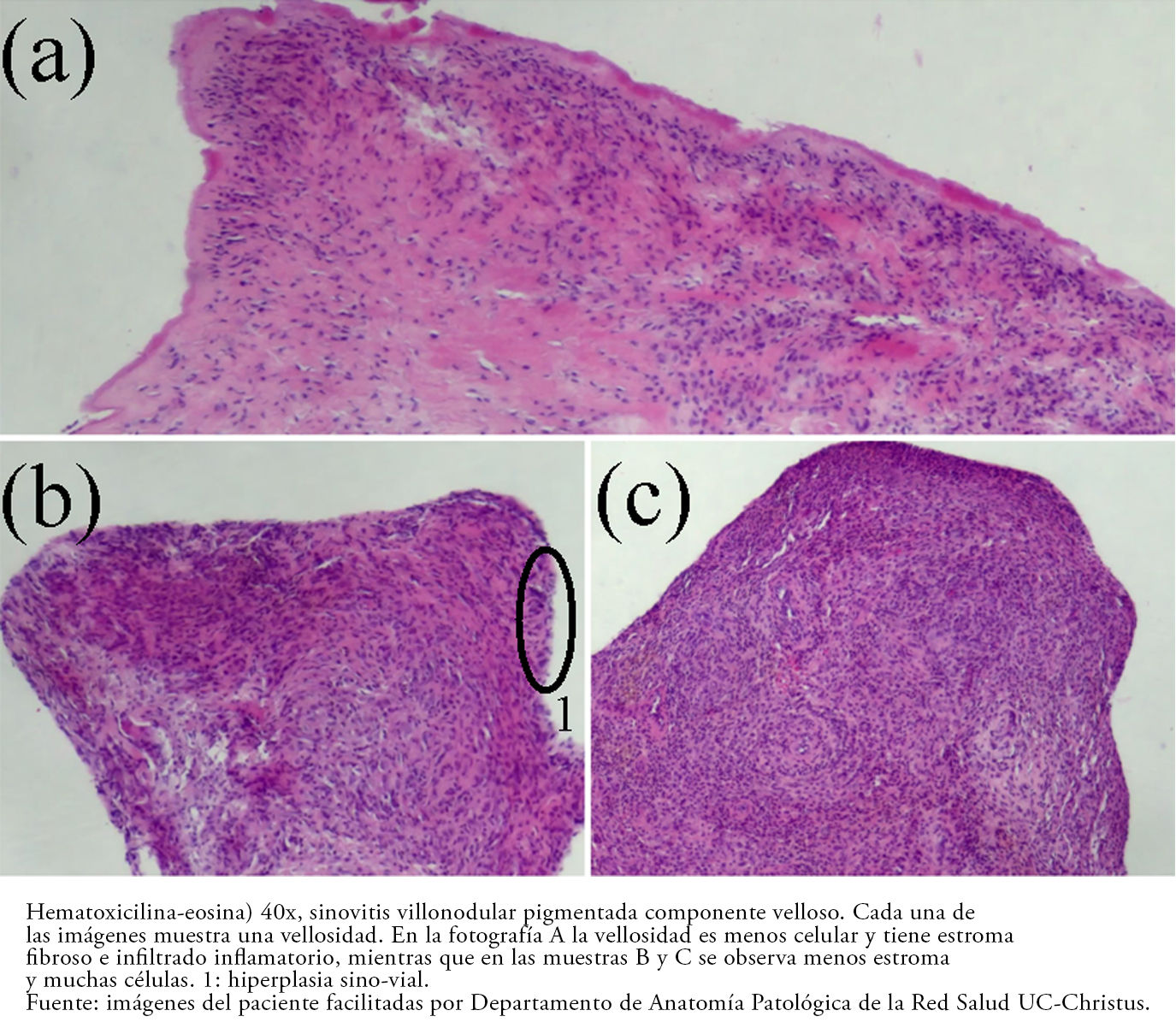
Tamaño completo En el estudio anatomopatológico (Figuras 5, 6, 7) se observó tejido sinovial con abundantes células mononucleares de tipo histiocítico, presencia de células multinucleadas y pigmento intracelular correspondiente a hemosiderina, comprobando así el diagnóstico de sinovitis villonodular pigmentada difusa.
 Tamaño completo
Tamaño completo 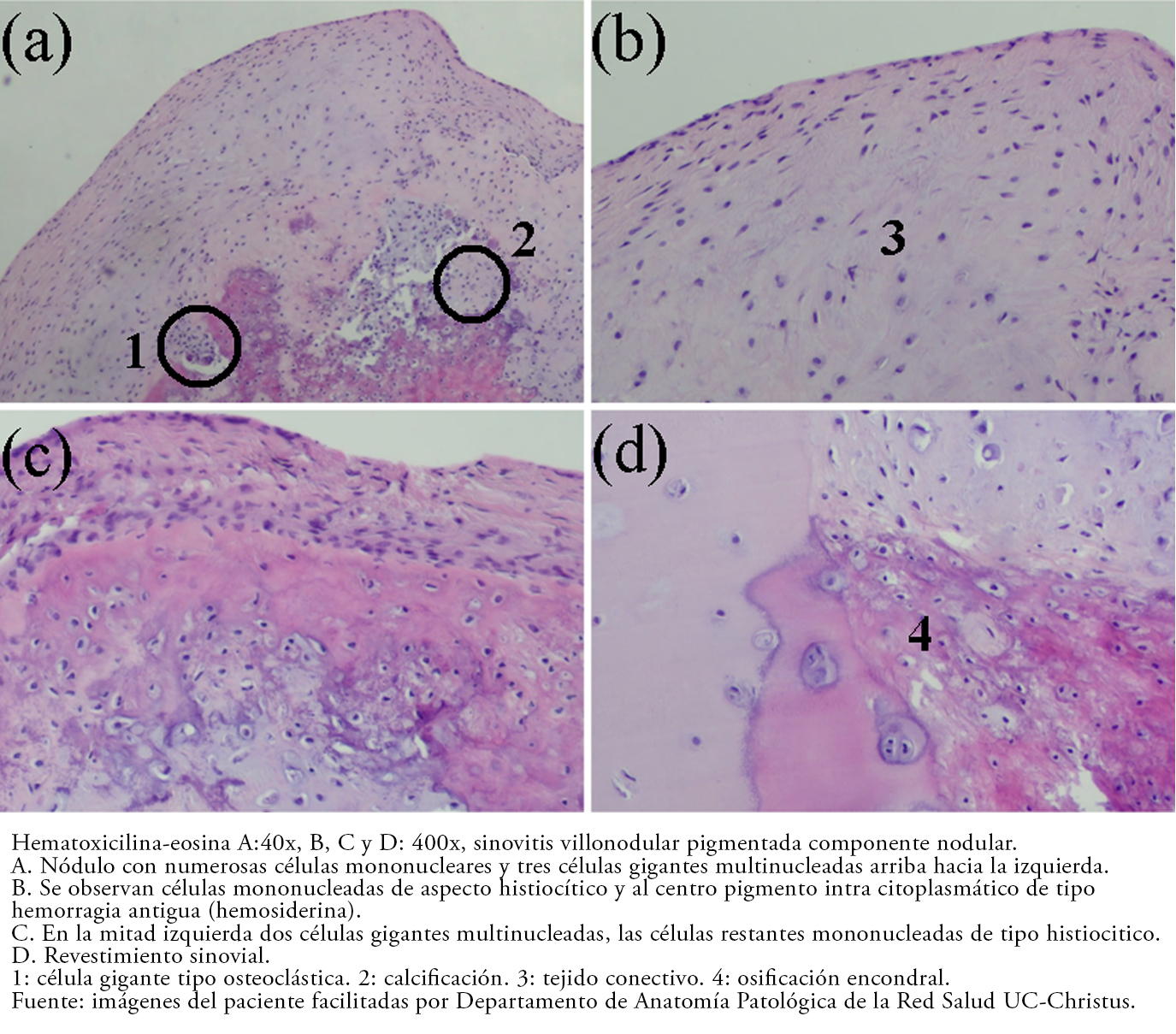 Tamaño completo
Tamaño completo 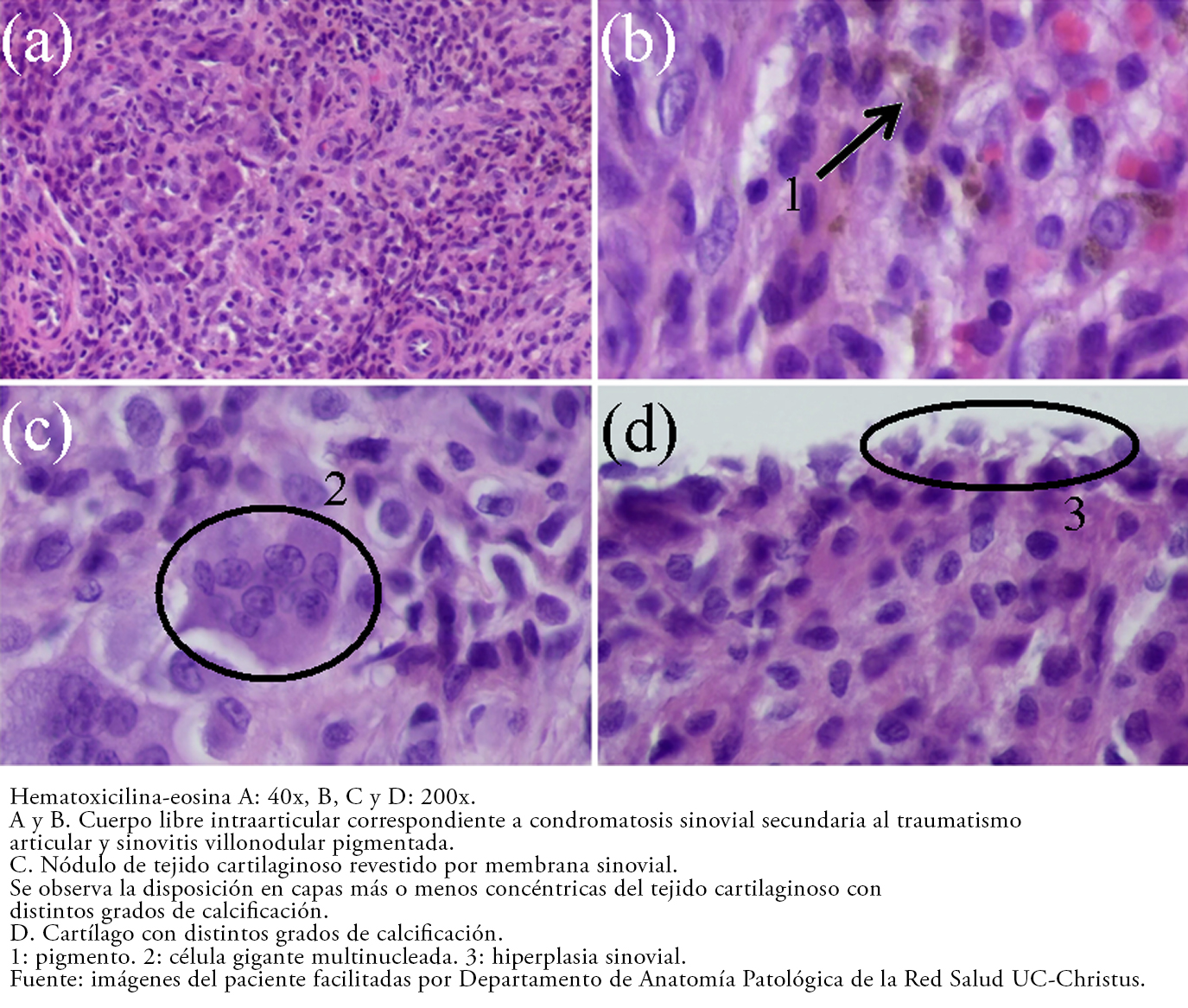 Tamaño completo
Tamaño completo Discusión
El caso presentado es clínicamente concordante con otros reportes en la literatura[1],[2],[3],[4], ya que se presenta como un cuadro de dolor crónico de tobillo, asociado a edema y sin antecedentes de trauma. La clave al enfrentarse en casos como el presentado, es mantener una alta sospecha diagnóstica y confirmarlo con la resonancia.
Estudio imagenológico
Los signos radiográficos descritos para la sinovitis villonodular pigmentada son aumento de volumen articular[4],[5], sin calcificación y en un inicio con espacio articular conservado progresando a erosiones y quistes yuxtaarticulares y subcondrales[4], coincidiendo con los hallazgos de este caso. Como estos hallazgos son inespecíficos, el examen imagenológico clave es la resonancia magnética, que permite caracterizar las lesiones, su extensión y planificar la cirugía. El signo patognomónico de la sinovitis villonodular pigmentada corresponde al blooming artefact que consiste en el debilitamiento desproporcionado de la señal en las secuencias de eco gradiente y estado estable eco dual[6] resultantes del depósito de hemosiderina[2]. La combinación de estos depósitos de hemosiderina, más masas de tejido blando villonodular y/o múltiples erosiones óseas son altamente sugerentes de sinovitis villonodular pigmentada[5], hallazgos que fueron identificados en la resonancia magnética de este paciente, aumentando la certeza de este diagnóstico. Sin embargo, se deben tener presente otros diagnósticos diferenciales que también desarrollan depósitos de hemosiderina, como la artropatía hemofílica, la condromatosis sinovial, hematomas, tumor de células gigantes, patología reumática inicial y otras de menor frecuencia[2],[3],[6].
La artropatía hemofílica se distingue de la sinovitis villonodular pigmentada por tener patrón erosivo óseo diferente, mientras que la condromatosis sinovial se caracteriza por presencia de múltiples cuerpos mineralizados intraarticulares. Otras patologías con infiltraciones de tejido blando a considerar son el sarcoma sinovial y la artropatía amiloidea[2],[6]. A diferencia de la sinovitis villonodular pigmentada el sarcoma tiene alta señal en T2. En cambio la artropatía amiloidea coincide con baja señal en T1 y en T2, pero tiene ausente el blooming artefact. Otros diagnósticos diferenciales que también presentan señal intermedia en T2 son fibromatosis, xantomatosis o sarcoma desmoide, sin embargo su cuadro clínico difiere al de la sinovitis villonodular pigmentada[2],[3].
Considerando que el pronóstico y el tratamiento son muy diferentes según la patología en particular, es esencial siempre confirmar con biopsia.
Histología
En el estudio histopatológico de la forma difusa se visualizan vestigios de tejido sinovial papilar hipervascular[6] con células mononucleares similares a histiocitos, células gigantes multinucleadas símiles a osteoclastos y otras células inflamatorias[3] con pigmentación de hemosiderina intra y extracelular, diferenciándose de la forma localizada en que esta última carece de la arquitectura villonodular y está encapsulada[2]. Dicha descripción fue compatible con lo encontrado en la muestra histopatológica de este paciente (Figuras 5 y 6), comprobando el diagnóstico imagenológico.
De acuerdo a los reportes[5],[6], macroscópicamente se pueden observar uno o varios nódulos desde blanquecinos a café amarillento o rojizo, según la cantidad de hemosiderina, tal como los hallados en la Figura 3.
Tratamiento
El tratamiento de elección es la sinovectomía total para prevenir la recurrencia, así como las erosiones y cambios degenerativos de la articulación. Excepcionalmente, podría considerarse la vigilancia clínica sólo en caso de los pacientes asintomáticos[4] sin dolor, síntomas mecánicos ni signos de rápida progresión en la resonancia magnética[2]. En el caso presentado, dado el extenso compromiso articular y que el paciente estaba muy sintomático se decidió el tratamiento quirúrgico. Conjuntamente, por ser menos invasiva, tener una excelente visualización de la sinovial afectada y menor tasa de complicaciones postoperatorias[3],[7],[8],[9], así como la ausencia de compromiso de extraarticular, se optó por realizar la sinovectomía artroscópica[10].
La recurrencia reportada de sinovitis villonodular pigmentada en tobillo y pie es variable, con tasas hasta 40%[4] según el tipo, la articulación afectada, técnica quirúrgica y uso de radioterapia postoperatoria[7]. En caso de osteoartritis avanzada y sintomática, la artrodesis de tobillo está reportada como tratamiento inicial[11],[12], pero dado que muchas veces el dolor está provocado por la sinovitis villonodular pigmentada, recomendamos la sinovectomía como opción terapéutica inicial y dejar para un segundo tiempo la artrodesis o prótesis de tobillo, siendo esta la decisión terapéutica elegida para este caso.
Finalmente, aún está en estudio el uso de terapias adyuvantes. Dentro de estas se encuentra la radioterapia[2],[7], no considerándose necesaria en la sinovitis villonodular localizada pues el control seriado con resonancia magnética o el tratamiento quirúrgico en caso de ser sintomática son suficientes. En contraposición, la radioterapia aún es tema de debate en la sinovitis villonodular pigmentada difusa, dada las mayores tasas de recurrencia post sinovectomía[1]. En este sentido, una revisión sistemática reciente con metanálisis[13] obtuvo, con muy baja calidad de evidencia, que la tasa de recurrencias disminuía con radioterapia adyuvante en sinovitis villonodular pigmentada de rodilla (Odds ratio = 0,31, intervalo de confianza 95%: 0,14 a 0,70, valor p = 0,01). La radioterapia no sería justificable según otros estudios[2],[14], debido a efectos adversos que superan los beneficios como daño cutáneo, rigidez articular y sarcoma por radioterapia. En vista de la controversia, falta entonces mayor y mejor evidencia referente a radioterapia. Nuestra recomendación es considerar la radioterapia en casos en que no sea técnicamente posible realizar una sinovectomía quirúrgica total en la sinovitis villonodular pigmentada difusa.
Otra opción adyuvante comprende a terapias biológicas cuyo blanco es el eje CSF-1/CSF-1R[2],[15],[16], ya sean moléculas pequeñas o anticuerpos como el imatinib, el nilotinib, emactuzumab, PLX3397,RG7155, entre otros agentes que atacan esta vía, con tasas de respuesta en lo referente a control del tumor y/o mejoría sintomática o funcional de 19; 93,6; 86; 52 y 86% respectivamente, reportando efectos adversos leves a moderados como edema facial (periorbitario), astenia, cambio de pigmentación del pelo, náuseas, disgeusia, prurito, piel seca y rash[15],[16]. Cabe destacar que si bien sus resultados son prometedores, estas terapias aún están en fase de investigación[2],[15],[16].
Un estudio reciente[17] propone para aquellos casos refractarios a tratamientos convencionales sistémicos o locales y/o contraindicaciones a otros, como por ejemplo intervenciones quirúrgicas, el uso de la sinoviortesis radiosiotópica, o radiosinoviortesis, que consiste en una inyección intraarticular de radioisótopos (citrato, cromato o sulfato) emisores β de corto alcance que permiten irradiar selectivamente la sinovial, respetando el cartílago y el hueso. Dicha técnica logró mejoría clínica en dolor y rango de movilidad en el 100% de los pacientes con sinovitis villonodular pigmentada de rodilla, siendo muy esperanzadora como alternativa terapéutica.
Conclusión
La sinovitis villonodular pigmentada de tobillo es una patología que pese a ser muy poco frecuente, necesita de un diagnóstico y terapia precoz para disminuir las posibilidades de daño osteoarticular, con secuelas funcionales y mecánicas irreversibles.
La historia clínica es inespecífica, por lo que el diagnóstico requiere de alta sospecha clínica y conocimiento de los hallazgos imagenológicos. Luego de un estudio inicial con radiografías, el examen de elección es la resonancia magnética, en la cual el signo patognomónico corresponde al blooming artefact. La biopsia confirma el diagnóstico.
El tratamiento es la sinovectomía total, prefiriéndose la vía artroscópica para el compromiso intraarticular y la abierta en compromiso extraarticular. La recurrencia de la enfermedad reportada es de hasta un 40% post sinovectomía, por lo que se han propuesto medidas adyuvantes tales como radioterapia, terapia biológica y la radiosinoviortesis.
Notas
Roles y contribuciones de los autores
SS: conceptualización, investigación, metodología, administración del proyecto, fuentes de datos, visualización, scritura y escrito original, revisión y edición. TU: conceptualización, investigación, metodología, administración del proyecto, fuentes de datos, supervisión, visualización, escritura y escrito original, revisión y edición. JF: conceptualización, metodología, fuentes de datos, supervisión, validación, escritura, revisión y edición.
Declaración de conflictos de intereses
Los autores declaran no tener conflictos de intereses con la materia de este artículo.
Financiamiento
No hubo financiamiento para la realización de este artículo.
Agradecimientos
Agradecimientos a la Dra. Antonieta Solar, especialista en Anatomía Patológica UC, que nos facilitó las muestras de anatomía patológica correspondientes al paciente y su descripción. Asimismo, a doctores especialistas y becados de Anatomía Patológica de la Pontificia Universidad Católica de Chile que colaboraron con la caracterización de las fotografías. Finalmente agradecemos al departamento de Radiología UC, cuyo personal médico ayudó a la selección de imágenes radiológicas y su descripción.
Aspectos éticos
La revista está al tanto que la investigación tiene el consentimiento informado del paciente para ser publicado.

