Atención primaria
← vista completaPublicado el 1 de octubre de 2007 | http://doi.org/10.5867/medwave.2007.09.1904
Patología infecciosa de la piel I: infecciones bacterianas y micóticas
Infectious skin diseases I: bacterial and fungal infections
Resumen
Este texto completo es la transcripción editada y revisada de una conferencia dictada en el XI Curso de Educación Continua en Medicina Interna 2006, realizado desde el 26 de mayo al 30 de septiembre de 2006 y organizado por Departamento de Medicina del Hospital Clínico U. de Chile.
Directores: Dra. Leticia Elgueta, Dr. Miguel Fodor.
Introducción
La piel puede ser afectada por infecciones micóticas, virales, bacterianas y parasitarias. Existen diversos factores que aumentan la probabilidad de infecciones e infestaciones de la piel, entre ellos: temperatura, humedad, estado nutricional, edad, ciertas patologías dermatológicas que favorecen algunos tipos de infección, inmunodepresión, mala higiene y hacinamiento. Antiguamente, Streptococcus pyogenes era el agente más importante como causal de infecciones bacterianas de la piel; en la actualidad, el principal germen involucrado es Staphylococcus aureus, que se encuentra en 70% de estas infecciones.Las infecciones bacterianas de la piel pueden ser agudas o crónicas:
- Las formas agudas pueden ser superficiales, profundas o con compromiso de linfáticos. De las infecciones bacterianas agudas superficiales, la más importante es impétigo vulgar, que se ve habitualmente en niños, seguida por impétigo ampollar y osteofoliculitis; entre las profundas se cuentan: forúnculo, ántrax, hidrosadenitis, ectima y celulitis; entre las que afectan a linfáticos están: erisipela, linfangitis, adenitis.
- Entre las infecciones bacterianas crónicas se incluyen dos cuadros: la sycosis de la barba y la foliculitis queloidea.
La diabetes mellitus, las inmunodeficiencias y la piel dañada por la quemadura solar son condiciones agravantes de las infecciones bacterianas; la exposición prolongada al sol produce inmunodepresión local y sistémica, favoreciendo las infecciones de la piel.
Los principales cuadros clínicos bacterianos de la piel impétigo, foliculitis y forúnculos, síndrome de piel escaldada, erisipela, celulitis y eritrasma.
Infecciones bacterianas superficiales
El impétigo vulgar es la más frecuente de las piodermias en los niños. Es provocada por S. pyogenes, pero también puede ser producida por estafilococo, por lo cual muchas veces se debe efectuar tratamiento combinado. El tratamiento consiste en descostrar la lesión, es decir, realizar un lavado agresivo de la piel, y aplicar antibióticos tópicos como mupirocina o cloranfenicol en crema. Además se indica penicilina o derivados y, en caso de alergia a penicilina, eritromicina; también se puede indicar flucloxacilina, ya que muchas veces se asocia el estafilococo. El impétigo vulgar se caracteriza por meliséricas que, si no se tratan, se van extendiendo poco a poco y se van sobreinfectando debido al grataje, ya que son muy pruriginosas (Fig. 1).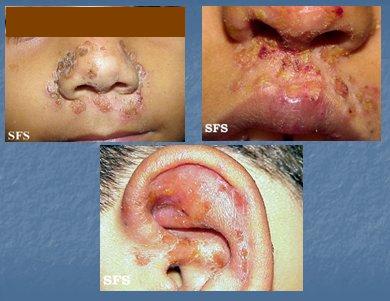 Tamaño completo
Tamaño completo Figura Nº 1. Impétigo vulgar
El impétigo ampollar, producido por S. aureus, tiene mayor incidencia en verano. Se presenta como vesículas, más frecuentemente en regiones como la axila. Su tratamiento consiste en curaciones con antibióticos tópicos, como mupirocina o cloranfenicol. También se utiliza cloxacilina o flucloxacilina oral y, en caso de alergia, eritromicina. Se caracteriza por lesiones similares a “espinillas”, que van creciendo hasta formar ampollas gigantes (Fig. 2)
 Tamaño completo
Tamaño completo Figura 2. Impétigo ampollar
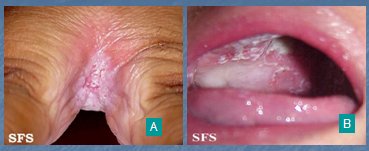
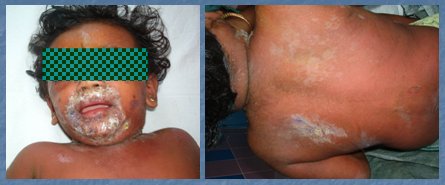
El síndrome de piel escaldada, causado por S. aureus, es una dermatosis aguda propia de los menores de 5 años. El cuadro clínico se caracteriza por fiebre, eritema y desprendimiento epidérmico generalizado, similar a una quemadura. El tratamiento consiste en hospitalización, aislamiento, cuidados generales y antibióticos sistémicos, principalmente cloxacilina y cefalosporinas. En la Fig. 3 se observa un niño en malas condiciones generales, febril, que presenta un impétigo en la región facial; toda la piel parece estar desprendiéndose. El cuadro se debe a una reacción alérgica del organismo frente a S. aureus (Fig. 3).
 Tamaño completo
Tamaño completo Figura 3. Síndrome de piel escaldada
La osteofoliculitis es provocada por S. aureus; consiste en una pústula subcórnea, rodeada de un pequeño halo inflamatorio, con un pelo central; la lesión mejora sin dejar cicatriz. El tratamiento consiste en aseo, jabones antisépticos y antibióticos locales, en caso de que existan pocas lesiones; de lo contrario se debe indicar un antibiótico oral que cubra S. aureus: cloxacilina, flucloxacilina o una cefalosporina. Las lesiones foliculíticas se ven por lo general en las piernas, en las mujeres y en la barba, en los hombres, es decir, en zonas de rascado habitual (Fig. 4).
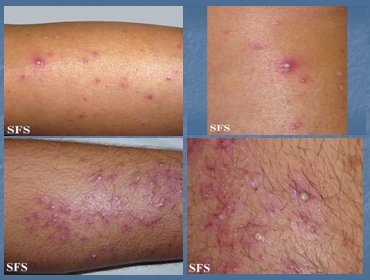 Tamaño completo
Tamaño completo Figura 4. Osteofoliculitis
Infecciones bacterianas profundas
El forúnculo, provocado por S. aureus, es frecuente en personas jóvenes y se ve, en forma característica, como una tumefacción dolorosa y eritematosa, con una pústula de 1 a 5 cm de diámetro. Su tratamiento consiste en calor local, curaciones y antibióticos como cefalosporinas, cloxacilina o eritromicina y, si es necesario, drenaje quirúrgico. Cuando el forúnculo está en etapa inicial se debe indicar antibióticos antes de drenar, ya que muchas veces se reduce (Fig. 5 A). El ántrax corresponde a un absceso cutáneo formado por un conglomerado de forúnculos, provocado por S. aureus; es una infección frecuente en ancianos y diabéticos y se trata con aseo quirúrgico, curaciones y antibióticos sistémicos con actividad anti-estafilocócica, como cloxacilina, flucloxacilina o cefalosporinas. Cuando la lesión es extensa se debe hospitalizar al paciente para efectuar aseo quirúrgico y administrar antibióticos por vía sistémica (Fig. 5, B y C).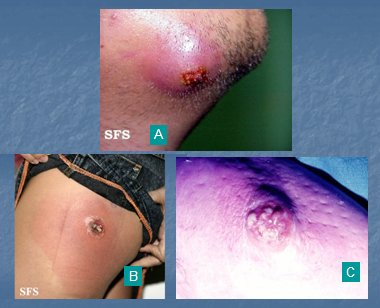 Tamaño completo
Tamaño completo Figura 5. A: Forúnculo. B y C: Ántrax
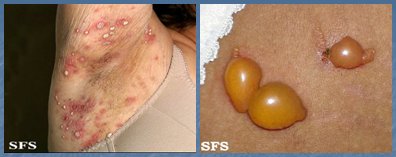
La hidrosadenitis es la infección de las glándulas apocrinas, habitualmente de la región axilar, pero también se puede ver a nivel inguinal, producida por S. aureus. La incidencia de esta patología ha ido en aumento, en forma paralela al incremento del sobrepeso y la obesidad, con formación de abscesos intradérmicos o hipodérmicos (Fig. 6). Se previene evitando los factores predisponentes, tales como la humedad, la obesidad y el rasurado. El tratamiento se efectúa con antibióticos sistémicos por vía oral por un período prolongado, mínimo un mes, con tetraciclina o doxiciclina, ya que se considera un acné inverso y se trata como tal. Si se añade un antibiótico tópico se debe utilizar clindamicina tópica y se debe efectuar un buen aseo previo. Otro esquema posible es doxiciclina, 1 g ó 500 mg cada 8 horas durante 7 días, después 500 mg cada 12 horas por 10 días y luego 500 mg de tetraciclina hasta completar el tratamiento; o bien, se puede partir con doxaciclina, 100 mg cada 12 horas durante 10 días, para luego continuar con 100 mg diarios hasta completar el tratamiento antibiótico, que se debe mantener durante 6 semanas.
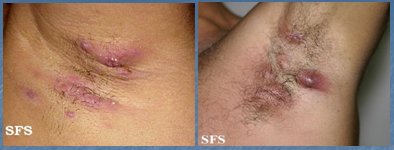 Tamaño completo
Tamaño completo Figura 6. Hidrosadenitis
La celulitis es una inflamación aguda y extensa del tejido celular subcutáneo, provocada por Streptococcus grupo A y S. aureus. Se caracteriza por una inflamación con bordes poco definidos, con puerta de entrada clara (Fig. 18). El cuadro clínico consiste en fiebre, dolor, compromiso del estado general e inflamación importante de la región comprometida. Se trata con reposo y antibióticos, de preferencia cefalosporinas, pero también se podrían utilizar penicilina y cloxacilina. Si el paciente está muy grave, se debe tratar con cefalosporina endovenosa y si se puede hacer tratamiento ambulatorio, se utilizará cefalosporina vía oral (Fig. 7)
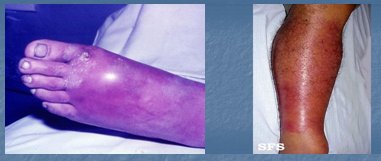 Tamaño completo
Tamaño completo Figura 7. Celulitis
Infecciones bacterianas que afectan los linfáticos
La erisipela es una infección superficial de la piel que compromete los vasos linfáticos, se presenta con fiebre y compromiso del estado general. A diferencia de la celulitis, en donde la inflamación es difusa, en la erisipela el límite es neto. Se localiza con mayor frecuencia en las piernas, debido a la presencia de traumatismos o heridas, y en la cara, como consecuencia de un proceso inflamatorio previo, como por ejemplo, una foliculitis nasal. El tratamiento consiste en curaciones con antibióticos tópicos, como mupirocina o cloranfenicol, reposo y antibióticos por vía oral, con las cefalosporinas como fármaco de primera elección, al igual que en la celulitis. En la Fig. 8 se observa una lesión bien delimitada, que corresponde a una erisipela en la cara, con lesiones ampollares de contenido seroso o hemático.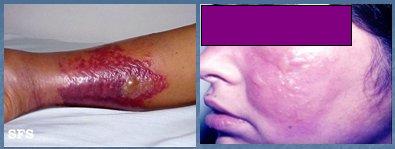 Tamaño completo
Tamaño completo
Figura 8. Erisipela
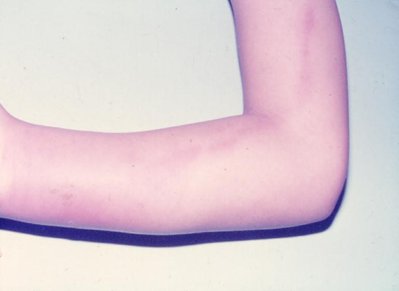
La linfangitis es la inflamación del cordón linfático, a partir de una solución de continuidad; entre los agentes etiológicos están el S. pyogenes y el S. aureus. Muchas veces hay una celulitis que se acompaña de linfangitis, de manera que existe un proceso inflamatorio local asociado a compromiso linfático, de menor o mayor grado (Fig. 9). El tratamiento es sintomático, para aliviar el dolor y con antibióticos, siendo de elección las cefalosporinas, pero también se puede utilizar una mezcla de penicilina y cloxacilina.
 Tamaño completo
Tamaño completo Figura 9. Linfangitis
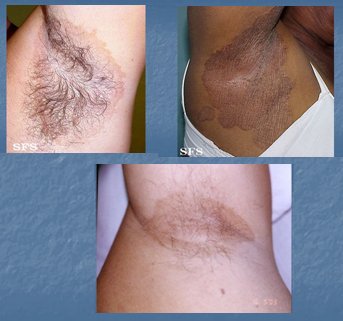
El eritrasma es una infección bacteriana superficial, que afecta principalmente a los pliegues, causada por Corynebacterium minutissimum. Se da principalmente en personas que presentan sudoración excesiva y se caracteriza por lesiones inguinales y/o axilares de color marrón, bien delimitadas, secas y ligeramente escamosas. El tratamiento puede ser tópico, con clindamicina al 1% o eritromicina al 4%; en casos graves se puede indicar tratamiento sistémico, con claritromicina 500 mg en dosis única o eritromicina. La lesión se caracteriza por ser de coloración marrón, desde el comienzo (Fig. 10). En caso de duda diagnóstica se debe solicitar un examen micológico, ya que esta patología se puede confundir con una micosis y es importante hacer el diagnóstico diferencial, ya que el tratamiento es diferente.
 Tamaño completo
Tamaño completo Figura 10. Eritrasma
Infecciones micóticas de la piel
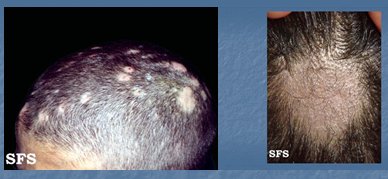
Las micosis superficiales son enfermedades producidas por el ingreso a la capa córnea de la piel, fanéreos y/o mucosas de diversos géneros de hongos patógenos. Las micosis superficiales habitualmente son producidas por dermatofitos o levaduras, siendo importante determinar el tipo de hongo causal, ya que de ello dependerá el tipo de antimicótico a prescribir.La tiña capitis es un problema frecuente en niños y jóvenes; habitualmente se presenta como una tiña tonsurante, de modo que el motivo de consulta es la caída del pelo en placas redondeadas, como si se hubiera cortado. En Chile, el agente etiológico de la tiña tonsurante microscópica es el M. canis, de modo que el antimicótico de elección es la griseofulvina. En la tiña inflamatoria se produce un granuloma por hipersensibilidad al hongo zoofílico; en esta tiña del cuero cabelludo se asocia un proceso inflamatorio, de modo que, además del antimicótico, se debe prescribir un antiinflamatorio. La tiña fábica es una afección poco frecuente; deja alopecía cicatricial definitiva y es provocada por T. shoenleinii.
El tratamiento general de la tiña capitis es la griseofulvina, que tiene la particularidad de ser un medicamento fotosensibilizante, de modo que se se debe prescribir además un bloqueador solar. Se puede utilizar terbinafina como segunda elección. La duración del tratamiento de la tiña capitis es 1 mes a 6 semanas (Fig. 11).
 Tamaño completo
Tamaño completo Figura 11. Tiña capitis
La tiña corporis se presenta en zonas expuestas de piel lampiña, como cara, cuello, brazos, hombros y tronco, en donde se aprecian placas eritemato-escamosas, redondeadas, con borde microvesiculoso y curación central. Es producida por M. canis en niños y T. rubrum, en adultos. El tratamiento es oral y tópico: el tratamiento oral se puede realizar con griseofulvina o terbinafina; en los niños se prefiere griseofulvina y en adultos, terbinafina y el tratamiento tópico se puede efectuar con clotrimazol, bifonazol o miconazol. Se debe tener mucha precaución con daño hepático hepático secundario a terbinafina, así como con los efectos de la griseofulvina a nivel hematológico. Una tiña comienza como una lesión pequeña, que va creciendo y dejando un borde inflamatorio periférico. En la tiña corporis con una sola lesión se indica tratamiento tópico, pero cuando hay más de tres lesiones se debe indicar tratamiento oral (Fig. 12).
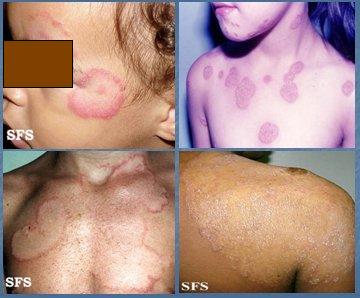 Tamaño completo
Tamaño completo Figura 12. Tiña corporis
Los agentes causales de la tiña cruris son T. rubrum y T. mentagrophytes. Esta tiña se ubica en zona inguinal, cara interna de muslos, pubis, glúteos y escroto. Se asocia con frecuencia a tiña pedis y lo habitual es que el hongo se instale primero en los pies y desde allí ascienda hasta la región inguinal, motivo por el cual se deben examinar los pies del paciente.
Es más frecuente en hombres, adultos jóvenes, obesos y deportistas. Si se presenta en la mujer, se debe descartar una diabetes mellitus. Dependiendo de la extensión del cuadro se indicará tratamiento tópico u oral. La lesión va creciendo, con un borde eritematoso más activo y se va uniendo a otras. En este caso, el tratamiento de elección es la terbinafina (Fig. 13).
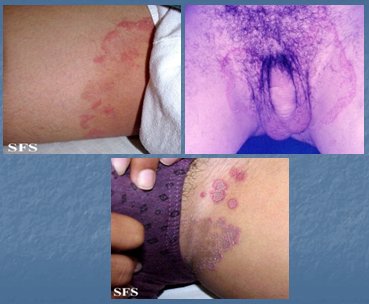 Tamaño completo
Tamaño completo
Figura 13. Tiña cruris
En la tiña pedis, los agentes causales son T. rubrum y T. mentagrophytes. Se ubica en pliegues interdigitales, bóveda plantar, base de ortejos, bordes de pies y talones. Si existen pocas lesiones se puede indicar tratamiento tópico, pero si son muchas lesiones el tratamiento debe ser por vía oral. Cuando una persona consulta por lesiones descamativas en la mano, siempre hay que mirar los pies (Fig. 14). En un paciente trasplantado renal con tiña pedis y onicomicosis se puede utilizar tratamiento tópico diario, con resultados lentos.
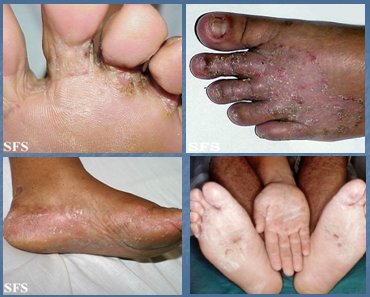 Tamaño completo
Tamaño completo
Figura 14. Tiña pedis
Medwave. Año VII, No. 9, Octubre 2007. Derechos Reservados.
El tratamiento de las candidiasis superficiales incluye la corrección de factores predisponentes y la administración de antimicóticos tópicos, como nistatina, imidazólicos, ciclopirox, amorolfina, miconazol y antimicóticos orales. Entre éstos están: nistatina, en comprimidos de 500.000 U o en gotas; ketoconazol, con el cual se debe tener precaución debido a su toxicidad hepática; itraconazol 1 a 2 cápsulas/día, que es muy bueno, pero tiene hepatotoxicidad; y fluconazol, que es uno de los antimicóticos más usados para la infección en mucosas. En el caso de la candidiasis genital se utiliza fluconazol en dosis de 150 mg una vez por semana, durante una o dos semanas; pero en el tratamiento de la onicomicosis por dermatofitos, con presencia de Candida sp., este fármaco no es de elección como alternativa terapéutica, lo que prolonga el tratamiento.
Entre los factores predisponentes para la infección por levaduras o Candida están: presencia de humedad, oclusión y trauma; edades extremas, siendo más frecuente en lactantes y en ancianos inmunosuprimidos; embarazo y uso de anticonceptivos orales; malnutrición y obesidad; ingesta de fármacos inmunosupresores; endocrinopatías, principalmente la diabetes; inmunodeficiencia celular y enfermedades caquectizantes.
Figura 16. A: Intértrigo. B: Candidiasis oral
 Tamaño completo
Tamaño completo El tratamiento de las dermatofitosis consiste principalmente en corregir los factores predisponentes; esto implica evitar que los pies transpiren en exceso y evitar los ambientes húmedos, que favorecen el crecimiento de los hongos; se pueden tomar medidas epidemiológicas; se debe evaluar la inmunidad celular en casos de gran extensión, situaciones en las que se debe sospechar una inmunodeficiencia. El tratamiento se efectúa con antimicóticos tópicos y orales; el que más se utiliza en adultos es la terbinafina, pero también se puede indicar griseofulvina más tratamiento tópico.
Candidiasis superficiales
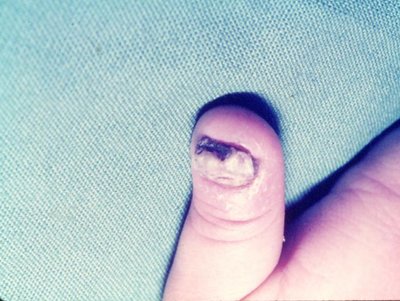
Las candidiasis superficiales son infecciones producidas por levaduras. El agente etiológico más frecuente es Candida albicans, pero se están viendo con mayor frecuencia infecciones por Candida sp. no albicans, que son más rebeldes al tratamiento. La C. albicans es un comensal oportunista de boca, colon y vagina y su espectro clínico incluye candidiasis superficiales y candidiasis profundas.Entre las candidiasis superficiales la más habitual es el intértrigo, que corresponde al compromiso de pliegues cutáneos con eritema, secreción blanquecina, prurito, pápulas y/o placas satélites. También es frecuente la paroniquia o perionixis, aguda o crónica, en la cual la persona consulta porque tiene el reborde de las uñas afectadas. 60% de las onicomicosis causadas por levaduras se presentan en las uñas de las manos, porque éstas están gran parte del día en el agua o en un ambiente húmedo; en los pies es poco frecuente, a menos que el paciente sea diabético o inmunodeprimido. Clínicamente se caracteriza por onicolisis, con color verde-negruzco o blanquecino. Se debe establecer el diagnóstico diferencial con tiña unguium, perionixis bacteriana, psoriasis y distrofias ungueales. Cuando se está frente a una uña de color verde se debe pedir no sólo un examen micológico, sino también uno bacteriológico, porque muchas veces existe infección concomitante con Pseudomona sp.
En la Fig. 16A se observa la lesión típica de candidiasis a nivel interdigital; se ve el pliegue eritematoso y macerado, lo que muchas veces se ve en el contexto de un paciente diabético. La candidiasis oral se presenta muchas veces en pacientes con SIDA (Fig. 16B).
Figura 15. Tiña unguium
 Tamaño completo
Tamaño completo Tiña unguium: cuando hay tiña de las manos, es decir, onicomicosis, los agentes causales más frecuentes son T. rubrum y T. mentagrophytes, que se ubican de preferencia en uñas de manos y/o pies. La tiña en las uñas se puede ubicar a nivel subungueal distal, subungueal proximal o como leuconiquia superficial, que tiene el aspecto de una mancha blanca. Las uñas se ven engrosadas y desgastadas. Lo ideal sería hacer un examen micológico, pero si no se realiza dicho examen, considerando que el agente micótico más frecuente es un dermatofito, el tratamiento de elección es la terbinafina; si ésta no se puede administrar se aplicará sólo tratamiento tópico, con bifonazol 1% y urea 30% en crema base. Las uñas blancas se producen por infección por levaduras (Fig. 15).