Congresos
← vista completaPublicado el 1 de octubre de 2004 | http://doi.org/10.5867/medwave.2004.09.1162
AUGE ¿amenaza a la salud pública y privada? VI
AUGE: A threat to public and private health care? VI
Resumen
Este texto completo es la transcripción editada y revisada de la conferencia dictada en el marco del II Congreso Masvida 2004, realizado en Santiago el día 30 de abril de 2004, cuyo tema central fue el Rol del Médico en la Nueva Salud. En la ocasión, se publica el panel: AUGE ¿Amenaza a la Salud Pública y Privada?
Presidente: Dr. Juan Badilla.
Consideraciones previas
Primero, estamos en presencia de una reforma de carácter político, en la cual no necesariamente los aspectos técnicos son los sustanciales, aunque son importantes. Es una reforma emprendida por el gobierno, con variables políticas, en un ambiente político, que ha tenido un devenir en el tiempo y que ha sufrido cambios e inflexiones de acuerdo con el curso de los acontecimientos y marca la tendencia de lo que pueden ser los resultados finales de ella.
En segundo lugar, una pregunta que se hacen todos los médicos en su quehacer cotidiano y es un fenómeno mundial: ¿Es posible ejercer la medicina en un ambiente de limitación de recursos?
En tercer lugar, establecer el papel de los médicos en este escenario nuevo: La gente ¿entiende lo que es el plan AUGE? ¿Se comprende lo que significa esta reforma, después de dos años de discusión pública, y tienen sentido de identidad los médicos respecto a este proceso? ¿Tienen sentido de identificación como protagonistas de estos cambios?
Conjunto priorizado de enfermedades
En primer lugar, hay un conjunto priorizado de enfermedades, con garantías determinadas. En este plano, es importante definir dichas enfermedades, lo que no ha sucedido. Se realizó un proceso con un equipo técnico que definió cuáles eran estas 56 enfermedades. A raíz de esto surge un debate, que está presente en todos los países que entran en esta discusión, sobre si se debe permitir que las presiones sociales lleven a incorporar enfermedades nuevas. Por ejemplo, si la fibrosis quística, que está incluida entre las 56 enfermedades, es una enfermedad que tiene la urgencia y la necesidad de estar allí, respuesta que desconozco, y probablemente los expertos en ese tema dirían lo mismo. Esto genera situaciones que pueden ir complicando la aplicación.
Segundo, cuál es la capacidad de tener espacios de elección libre en este escenario nuevo, porque ciertos aspectos son de la profesión médica, no están relacionados sólo con pérdida de poder, sino con la manera en que la gente puede acceder a espacios de decisión para elegir sus médicos y profesionales, y, por otro lado, generar los controles de costo necesarios y suficientes para que el sistema sea viable.
Hubieran podido funcionar redes virtuales, donde participasen los médicos, de modo que, cumpliendo con una acreditación determinada, todo profesional pudiese pertenecer a cualquier red, no sólo geográfica, sino que de cualquier naturaleza, y así poder acceder a la demanda de pacientes; de tal manera que, de acuerdo con la acreditación que le den las autoridades sanitarias y las instituciones científicas, cuente efectivamente con esa demanda garantizada; pero en la medida en que las redes se ordenan desde los seguros, de manera particular en el campo privado, esto es más acotado, disminuyen los espacios naturales y legítimos que las personas reclaman al momento de poder acceder a la atención de salud.
Financiamiento
En materia financiera, se han definido fuentes de financiamiento de distinta naturaleza. Actualmente, en el debate público se ha reconocido que el financiamiento no ha sido suficiente. La demanda fue subestimada en los pilotos y los recursos, en lo referente a crecimiento económico, reasignación presupuestaria y aumentos de impuestos generales, por medio del IVA, no permiten cubrir esta brecha financiera tan significativa. Cuando se establezca el marco de los recursos disponibles para su financiamiento en FONASA y el valor de la prima universal, habrá que resolver este debate próximamente y se deberá hacer los ajustes en esta materia.
En el tema financiero, subsisten dudas importantes sobre la manera de costear efectivamente las enfermedades garantizadas. El sistema se pondrá a prueba en el período siguiente con 17 enfermedades, varias de ellas bastante complejas, y tendrá que mostrar de qué manera es posible sostener esa demanda, que con seguridad será mayor, y financiarla de manera adecuada. Se ha dicho que en 2007 se completaría el proceso de las 56 enfermedades.
La prima, los copagos hasta de 20% para acceder a las prestaciones y el 19% del IVA, que desde octubre 2003 pagan todos los chilenos para contribuir a financiar el plan AUGE, siguen trayendo aún problemas serios en la llamada gradualidad en la aplicación del plan AUGE, que está relacionada con un problema de costeo de prestaciones, con la valoración adecuada de la demanda, con los recursos humanos disponibles y con el equipamiento e infraestructura necesaria para que sea corregido, mejorado y esté a tono con la satisfacción que los chilenos esperan de esta reforma.
En el terreno estrictamente económico, en octubre se ofreció y prometió que con la tributación acordada por el Senado se iba a financiar completamente el plan AUGE, el que iba a estar aplicado durante el gobierno del presidente Lagos (2005). Ahora estos tiempos son diferentes, surgen de necesidades mayores, sobre todo en este terreno.
Fondo de compensación solidario
El fondo de compensación solidario, que tenía disposiciones en la Cámara de Diputados, sufrió cambios en el Senado y ahora viene un largo proceso de discusión con respecto a su constitucionalidad y acerca de si la cotización es propia de las personas y si hay derecho o no de tomar parte de este patrimonio para distribuirlo en un fondo de compensación de riesgo y, dependiendo de qué riesgo se esté hablando, ajustar los precios en el plan AUGE. Este tema aún no se ha resuelto en el debate legislativo.
Costo real de las prestaciones
En cuanto al tema de la fijación del costo real de las prestaciones, la manera en que lo público y lo privado se entienden no es un problema histórico ni pasado de moda, y se ha logrado lógicas comunes para enfrentar de manera eficaz el otorgamiento de las atenciones que el régimen garantizado va a dar. Es un problema real; de hecho, en la actualidad hay sobre treinta mil millones de pesos de deudas en los hospitales. Al parecer, ninguna de las leyes de la reforma aclara cómo se van a terminar las deudas de los hospitales, lo que significa problemas para las enfermedades, sobre todo las no AUGE, que pueden ser discriminadas. ¿Cómo evitar que los incentivos económicos sólo jueguen a favor de las enfermedades garantizadas? Esto, en un marco de recursos restringidos, particularmente en el sector público, lo que genera problemas asistenciales cotidianos hacia las personas.
La salud actual tiene éxito; las personas en la televisión ven la tecnología del año 2010, pero sigue existiendo una salud artesanal en la acción médica cotidiana. Esto atraviesa realidades múltiples; la primera fue el anuncio del 26 de marzo de 2004, en el cual se reconoció esta postergación, ya que sólo durante este período, se va a tener menos del 50% de las enfermedades garantizadas en marcha. Hay subestimación de la demanda, lo que ha complicado la aplicación del plan. Sería importante que las personas que realizaron este diseño lo tomaran en cuenta , porque los tiempos pueden seguir cambiando de manera progresiva, al igual que las expectativas de la gente. Por ejemplo, en el caso de la Diabetes Mellitus 1 y 2, garantizadas en el plan AUGE, hoy día está en marcha la tipo 1, que corresponde a 10% de los enfermos, lo que significa un cambio en las reglas del juego y posterga un problema tan importante como es esta enfermedad.
Otro grupo de enfermedades son los trastornos psiquiátricos graves, que comprenden trastornos bipolares, psicosis, paranoia, crisis de pánico y esquizofrenia. En este piloto ha quedado sólo la esquizofrenia, que es el 1% de la población, y, dentro de la esquizofrenia, se va a cubrir sólo el primer episodio. En el caso de la depresión, abarca a mujeres de 20 a 44 años de edad, pero, en definitiva, sólo están cubiertas las mujeres de este grupo etario que sean madres de hijos menores de 10 años. Entonces, el camino se va angostando respecto a lo prometido, debido a problemas financieros, y es muy difícil saber lo que se va a incluir por último..
Existe un punto clave, para explicar el complejo estado de los médicos frente a esta situación; se trata de la judicialización de la medicina. Las estadísticas de la Fundación de Asistencia Legal (FALMED) muestran que mensualmente se inician más de 87 causas nuevas contra médicos, porque hay personas que, con costo cero, han creado un mercado en torno a este tema. Este fenómeno es crucial para entender la lógica de los médicos (Figura 1).
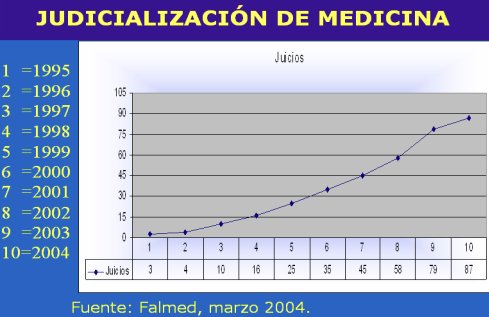 Tamaño completo
Tamaño completo Figura 1. Número anual de juicios contra médicos (1995-2004). FALMED.
Las expectativas en salud van en aumento, pero hay limitación de recursos, costos de acceso restrictivos y limitaciones objetivas al ejercicio de la medicina que chocan con el manejo actual de la información; se exhibe un exitismo desproporcionado, que contrasta con la falta de educación en salud de la población. Además, algunos medios de comunicación han alentado la sobreventa y la ilusión acerca del producto AUGE, y esto rebota en los médicos, que son el rostro del sistema en lo cotidiano y que se enfrentan a la imposibilidad de entregar todo lo que demanda la expectativa creciente y descontrolada de la población, acerca de los beneficios que recibirá a futuro.
Responsabilidad sanitaria
Se habla de la responsabilidad por los daños que se causan a particulares por falta de servicio, por culpa o dolo de los funcionarios; no obstante, el estado tendrá el derecho a repetir en contra del funcionario que hubiera incurrido en falta personal. Esto significa que las demandas contra el estado, que hoy ascienden a 40 mil millones de pesos en el sector público por falta de servicios, o bien, aquellas demandas civiles que parten por lo penal en contra de un médico y terminan afectando al servicio de salud o al hospital, producirán una situación crítica y crecientemente dificultosa, para enfrentar este problema.
¿Cómo se hará el día de mañana, en este mismo entorno? ¿Cómo las garantías explícitas por ley se van a resolver de manera armónica, para evitar una mayor judicialización y costo de la medicina? ¿De qué manera el cumplimiento de los protocolos, que datan de años, están hechos por expertos y ajustados a la lex artis y a la realidad chilena, se van a considerar para determinar los costos?¿Cómo se ajustarán éstos para que cubran todas las condiciones en las cuales se presenta cada una de la enfermedades?
En la actualidad, en relación con el linfoma, más que la adenopatía, se establece que debe llegar en menos de 30 días desde un consultorio a un especialista y que el informe de la biopsia debe estar en 15 ó 20 días, pero no se establece lo necesario para determinar el acceso a quimioterapia y radioterapia. ¿Cómo se le completa la etapificación a un enfermo con adenopatías, que necesita escáner, radiologías de otra naturaleza y exámenes bioquímicos complejos?
Las garantías deben concentrarse donde están realmente las demoras importantes de atención. Los protocolos no deben ser rígidos, porque, por ejemplo, la tercera edad adolece de múltiples patologías, y hay que realizar continuamente adecuaciones en cuanto a tratamientos, porque los protocolos muchas veces no dan abasto para ello.
Se estableció la ley de autoridad sanitaria, una alternativa para la resolución de conflictos sobre responsabilidad civil. Durante 2003 se insistió por mucho tiempo ante el Senado para que se formulara un sistema de arbitraje prejudicial que evitara tener que realizar arreglos civiles extrajudiciales y pagar más dinero para compensar lo que aparece como denuncias por supuesta falta de servicios o negligencia médica. Este es un aspecto cada vez más extenso, que no está en el AUGE y que debieran discutir todos los actores del sistema.
Se observa con preocupación que la gente sigue clamando, pidiendo soluciones, que los médicos deben otorgar una atención óptima, lo que aún no es posible. En este contexto, es necesario readecuar las cosas y las críticas deben estar enfocadas para que la reforma sea una solución real a los problemas de salud.
Los médicos están reflexionando en un entorno que cruza la ética profesional, para lograr que el día de mañana no haya que enfrentarse a estas preguntas. Ellos deben tener un papel cada vez más protagónico en determinar si la medicina pública y privada, en lo cotidiano, es capaz de asumir una reforma que ha tenido tropiezos múltiples y que presenta situaciones contradictorias todavía sin resolver. La opinión médica debe ser considerada por las autoridades en el momento de definir cualquier estrategia, para que esta reforma pueda tener éxito.

