Cursos
← vista completaPublicado el 1 de diciembre de 2004 | http://doi.org/10.5867/medwave.2004.11.3225
Hombro doloroso en el adulto mayor
Shoulder pain in the elderly
Resumen
Este texto completo es la transcripción editada y revisada de una conferencia dictada en el Simposio Problemas Reumatológicos del Adulto Mayor, organizado en Santiago por la Sociedad Chilena de Reumatología los días 28 y 29 de mayo de 2004.
Presidente: Dr. Carlos Fuentealba. Secretario Ejecutivo: Dr. Pedro Miranda.
El síndrome de hombro doloroso es un cuadro clínico frecuente que adquiere características diferentes en el adulto mayor. Como todos los reumatismos de partes blandas son enfermedades en los que la semiología constituye el pilar del acercamiento al diagnóstico y correcto tratamiento. En Primer on the Rheumatic Deseases of the Artritis Foundation se lee “los síndromes reumáticos de dolor regional, por su prevalencia, complejidad y falta de pruebas de laboratorio diagnósticas, presentan un reto para el clínico”.
Las estadísticas internacionales muestran que el 10% de la población adulta general ha presentado dolor de hombro durante la vida, con una prevalencia de 21% en los mayores de 70 años. Dentro de las patologías musculoesqueléticas, es la tercera causa de demanda de atención médica primaria, después del lumbago y la cervicalgia.
Cuando un adulto mayor consulta al médico clínico por primera vez, las posibilidades diagnósticas son múltiples. La sintomatología puede derivar de lesiones en órganos o sistemas alejados, en cuyo caso se habla de causas extrínsecas (dolor referido, enfermedades sistémicas o lesión ósea), o de enfermedades de las estructuras anatómicas propias del hombro, dando origen a la causas intrínsecas (articulares, de partes blandas, dolor miofascial).
Dificultades diagnósticas en el adulto mayor
En el adulto mayor se presentan más dificultades para hacer un correcto diagnóstico etiológico del síndrome de hombro doloroso que en un joven, debido a dos factores que inciden en forma importante. El primero son los cambios naturales producidos en las estructuras articulares y tendinosas a causa de la edad, las actividades laborales y deportivas, y el segundo son los vicios posturales de la vida diaria, que al mantenerse durante años, condicionan la aparición de dolor en las estructuras intrínsecas del hombro y cuello.
Los cambios naturales causados por la edad, las actividades laborales o las secuelas de actividades deportivas son cambios degenerativos articulares que se observan frecuentemente en el adulto mayor, con o sin dolor de hombro, como alteraciones en las estructuras tendinosas y secuelas de patologías pasadas, por lo que los estudios de imágenes deben ser interpretados en estrecha relación con la información obtenida en el examen físico.
Por ejemplo, si un paciente consulta por dolor agudo, intenso y muy invalidante en la zona del troquíter y el estudio radiológico muestra artrosis acromioclavicular, este hecho es un hallazgo que se observa frecuentemente en los mayores de 60 años, pero la causa sería una tendinitis aguda, posiblemente por cristales, que es lo que se debe tratar.
Cuando el dolor de hombro se presenta en un adulto mayor, hay más probabilidades de que la causa esté determinada por enfermedades de otros aparatos o sistemas diferentes al músculo esquelético, como cardiopatías coronarias, lesiones proliferativas del pulmón, tumores abdominales que irritan el diafragma, lesiones óseas secundarias expansivas y daños neurológicos cervicales, entre otras.
Para separar estas causas extrínsecas de hombro doloroso del adulto mayor, de las causas intrínsecas, hasta el presente, nada reemplaza a la anamnesis realizada metódica y tranquilamente y al examen físico general y localizado, practicado en forma minuciosa.
Elementos a buscar en la anamnesis
- La fecha de comienzo de la sintomatología.
- La acción que se estaba realizando en el momento de inicio del dolor y si es diestro o zurdo.
- La ubicación e irradiación del dolor.
- Limitación del movimiento, diferenciando entre dolor y rigidez
- Ritmo diario del dolor.
- Condiciones que lo alivian o acentúan.
- Tipos de trabajo que ha realizado durante toda la vida, investigando especialmente los vicios posturales. Analizar las posiciones que adopta el paciente durante la lectura o al realizar labores manuales como bordar, pintar, tejer.
- Postura en que duerme el paciente, preguntar si se acuesta temprano y si lee o ve televisión en cama, lo que frecuentemente provoca dolores musculoesqueléticos.
- Preguntar sobre la pérdida de fuerzas en el hombro, si hay adormecimientos o sensaciones parestésicas cutáneas.
- Deporte o acciones recreativas en las que usa directa o indirectamente el hombro.
- Preguntar dirigidamente sobre baja de peso, diabetes, síndrome febril, apetito, sensación de opresión retroesternal, ictericia, trastornos del tránsito intestinal, molestias urinarias, cambio de coloración de la orina.
Cuando se termina de recabar esta información, es conveniente dejar al paciente que manifeste sus inquietudes y temores con respecto a su patología. Es frecuente que un paciente mayor tenga temor a una enfermedad invalidante o de pronóstico severo, como “enfermedad a las coronarias”, “cáncer a los huesos”, “comienzo de una trombosis cerebral”, “quedar con el hombro malo para siempre”. Este temor, frecuentemente injustificado, constituye el elemento más gravitante en el deterioro de la calidad de vida de quien consulta por síndrome de hombro doloroso médico, por lo que debe ser considerado al explicarle al paciente la enfermedad que padece.
Revisando en detalle los puntos mencionados, la determinación de la fecha de inicio permitirá establecer si el cuadro de hombro doloroso es agudo o crónico, estableciendo como punto de corte arbitrario los 30 días. Este antecedente es importante para el enfrentamiento terapéutico, como se verá más adelante.
En el punto 2, cuando el dolor es desencadenado por un movimiento brusco, acciones repetitivas no habituales o por levantar un peso excesivo para la capacidad física del paciente, se debe pensar en una tendinitis aguda. Un ejemplo de las tres situaciones es el sujetar a un niño que se está cayendo, el limpiar todas las ventanas del hogar en un solo fin de semana o el viajar con una maleta de peso excesivo.
El determinar el lado dominante ayuda a sospechar si la tendinitis es aguda o crónica. Si es del lado dominante, debemos pensar en un factor crónico que culminó en un cuadro agudo doloroso, como el caso de un pintor con dolor de hombro, que tiene un roce crónico previo a la tendinitis aguda, que a su vez puede ser por traumatismo o por depósito de cristales.
Si el dolor es del lado no dominante, se debe pensar en una recarga aguda de trabajo, por ejemplo, cargar un peso excesivo para la capacidad del paciente. El lado no dominante es menos hábil para adaptarse, por lo que se produce una fatiga de material, un daño traumático, y secundariamente se suma una respuesta inflamatoria en el tendón.
En el punto 3, al preguntar sobre la ubicación del dolor, el paciente puede señalar un punto anatómico orientador; por ejemplo:
- Si muestra la cara antero externa del hombro, pensaremos en una tendinitis del supraespinoso.
- Si señala la cara posterior del hombro, en los fascículos posteriores del deltoides.
- Si muestra la parte alta de la escápula, en el trapecio superior.
- Si la cara anterior del tercio proximal del brazo, en el tendón del bíceps.
- Si indica todo el hombro, acompañado de una actitud de protección (¡no me toque por favor!), en una tendinitis por cristales.
- Si señala todo el hombro, pero con una intensidad moderada, en una periartritis difusa (comienzo del hombro congelado).
- Si muestra la zona retroesternal, las mandíbulas o la cara interna del brazo, pensar en angor pectoris.
- Si el dolor se acentúa con la inspiración, pensar en irritación del diafragma por lesión torácica o abdominal.
Otro elemento a destacar es el número de puntos dolorosos. Cuando el dolor es de reciente comienzo, menos de una semana, lo habitual es encontrar un solo punto de dolor; en este caso, la lesión está ubicada en un tendón o en la bursa subdeltoidea. Cuando el dolor es de evolución crónica, sobre un mes desde el comienzo, es usual encontrar más de un punto doloroso; su posible explicación es que si bien al comienzo fue un tendón el afectado, con las posiciones antiálgicas se fueron usando otros músculos en forma complementaria e inadecuada. El número de puntos dolorosos aumenta a medida que el paciente es mayor.
El cuarto elemento se refiere a que es frecuente que los pacientes con dolor tengan limitado el movimiento de la zona afectada, por lo tanto, se debe preguntar dirigidamente si la limitante es el dolor, la falta de fuerzas o la incapacidad para mover dicha zona.
- Si la limitante del movimiento es el dolor, se deberá establecer la intensidad, que puede ser desde tolerable, como en las tendinitis, hasta “terrible”, como en las bursitis por cristales.
- La falta de fuerzas puede ser secundaria a contractura muscular, defensa o a compromiso de una raíz nerviosa o nervio periférico.
- Cuando hay incapacidad para elevar y rotar el hombro se deberá pensar en ruptura del manguito de los rotadores.
- La asociación de rigidez con dolor, o rigidez casi pura, orienta a etapas 1 y 2 del hombro congelado.
El ritmo diario del dolor también es importante para el diagnóstico.
- Si el paciente amanece sin dolor, se presenta durante el día y alivia cuando hace reposo, nos orienta a tendinitis.
- Si se produce esencialmente cuando eleva el miembro superior, en un síndrome de atrición.
- Si aparece cuando comienza el reposo, es una contracción muscular tensional.
- Si se presenta al despertar en la mañana, es un vicio postural nocturno.
- Si despierta a medianoche en forma reiterativa, se debe pensar en un proceso infeccioso óseo, neuropatía compresiva o metástasis ósea.
Las acciones que alivian el dolor pueden ser la aplicación de calor o frío, posiciones para disminuir el dolor, medicamentos. El calor alivia el dolor cuando hay un componente importante de contractura muscular secundaria a un proceso inflamatorio de tendón o bursa del hombro, mientras que el frío alivia cuando hay un proceso inflamatorio muy activo. La posición más frecuente para aliviar el dolor es poner el miembro superior en reposo, apoyado en un pañuelo que se anuda alrededor del cuello. Los analgésicos alivian el dolor de cualquier origen, mientras que los relajantes musculares y los tranquilizantes disminuyen el componente afectivo negativo del dolor.
El trabajo realizado en malas posiciones favorece el hombro doloroso. Un adulto mayor que pasa muchas horas frente a un computador, en una silla de altura inadecuada, una bandeja de teclado alta o baja para su talla, sentado sin apoyar la zona lumbar, favorece la proyección anterior de los hombros y por ende, el roce tendinoso del manguito de los rotadores, como respuesta a cada una de esas posiciones inadecuadas.
Una persona que se sienta a la mesa apoyándose sobre los codos favorece la compresión del manguito de los rotadores, entre la cabeza humeral y el acromion, y el leer o tejer en cama proyecta los hombros hacia anterior, lo que favorece los roces tendinosos de los músculos del hombro, para quien es sedentario y tiene una musculatura subdesarrollada.
Hay posiciones nocturnas que favorecen las tendinitis secundarias a una compresión. Cuando el adulto duerme en decúbito ventral, rota el cuello y coloca los miembros superiores debajo de la almohada o a lo largo del cuerpo en rotación interna, lo habitual es que amanezca con “dolor de nuca”, dolor de hombros, miembros superiores dormidos y “dolor de riñones”, debido a que se han elongado los músculos cervicales y dorsolumbares que producen cervicalgia y lumbago, los nervios de los miembros superiores han sido comprimidos por los pectorales (como en el síndrome de hiperabducción) y se comprime el manguito de los rotadores entre el acromion y la cabeza humeral.
Si duerme en decúbito lateral, con una almohada que, aplastada por la cabeza, tiene una altura que es inferior a la distancia existente entre el borde externo del hombro y la base del cuello, como son la mayoría de las almohadas de uso actual, se proyecta el hombro hacia adelante o atrás, con lo que se comprime el manguito de los rotadores; igual situación se produce si se coloca el miembro superior debajo de la almohada.
Se deberá investigar sobre la calidad del sueño. Es frecuente que los portadores de hombro doloroso crónico tengan sueño superficial (“lo despierta el más mínimo ruido”), amanezcan como “si no se hubieran acostado” y presenten somnolencia postprandial, lo que se deberá corregir mejorando hábitos y/o asociando medicamentos que mejoren la estructura del sueño.
El noveno punto orienta a que si el hombro mantiene los movimientos, pero con poca fuerza, sensación de quemadura en la región y piel hipersensible, es probable que estemos ante una neuropatía sensitiva motora.
Las actividades deportivas o recreativas también pueden ser causa de hombro doloroso, por los movimientos propios del deporte, como la atrición que se puede producir durante el servicio del tenis, o por la tracción al realizar un golpe de golf. Se observa en los deportistas de fin de semana, que no hacen acondicionamiento físico a lo menos bisemanalmente y desprecian el precalentamiento al comienzo y al final del acto deportivo.
Las preguntas del último punto están orientadas a la búsqueda de las causas extrínsecas de dolor en el adulto mayor.
En resumen, la primera anamnesis de un paciente que consulta por hombro doloroso médico permitirá diferenciar un cuadro clínico agudo de uno crónico y determinar la probable estructura anatómica que genera el dolor, su relación con la actividad física (mecánica), si es autónomo (infección ósea, metástasis, neuropatía) y si está condicionado por algún vicio postural de la vida diaria. Todo esto constituye la forma de presentación del cuadro, la que permitirá indicar una terapia específica, como se verá más adelante.
Examen físico
Se deberá realizar con ambos hombros descubiertos, preferentemente de pie.
En la inspección se observará la forma, postura y simetría de los hombros, en reposo y en movimiento; se buscará dirigidamente la presencia de prominencias, abombamientos y alteraciones de color o de la estructura de la superficie de la piel. Normalmente existe mayor desarrollo del lado dominante, en las personas que hacen actividad laboral y/o deportiva. Con una inspección detallada se podrá identificar procesos inflamatorios que comprometan la piel, herpes zoster, tumores de partes blandas u óseos y especialmente, las actitudes de defensa que orientarán hacia el área dolorosa.
La forma práctica de evaluar globalmente los movimientos de los hombros es solicitar al paciente que coloque ambas manos apoyada en la nuca y proyecte los codos hacia atrás; quien es portador de hombro doloroso tendrá alguno de estos movimientos limitado; en ese caso, se deberá estudiar separadamente cada uno de los movimientos de la articulación del hombro con diferentes técnicas: movimientos pasivos, movimientos voluntarios activos y movimientos activos contra resistencia.
En la palpación se buscarán contracturas musculares, alteraciones de la sensibilidad cutánea difusa, músculos hipotónicos y especialmente puntos sensibles, tanto en posición de reposo como durante los movimientos del hombro. En mi experiencia, una maniobra muy útil para acentuar molestias que no son claramente la causa de consulta, o cuando dicha molestia no está presente durante el examen médico, es realizar los movimientos contra resistencia.
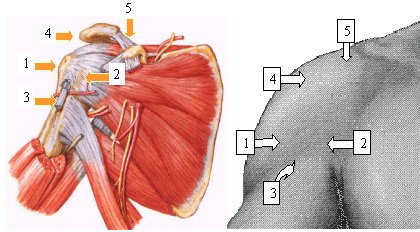
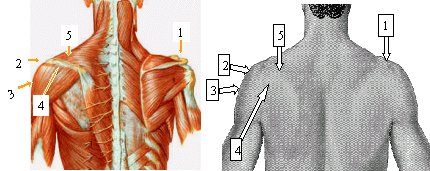
Los puntos dolorosos corresponden a diferentes estructuras anatómicas, por lo que se debe recordar la anatomía regional. Las maniobras, movimientos y puntos dolorosos que se sugiere explorar sistemáticamente en todos los pacientes portadores de hombro doloroso se ilustran en las figuras 1 y 2.
- Movimiento global de la articulación glenohumeral; si aparece dolor difuso e intenso, sugiere artritis glenohumeral; si es moderado, sugiere periartritis aguda difusa.
- Dolor hacia medial del acromion, por la cara superior del hombro, zona de la articulación acromioclavicular; si se acentúa cuando se eleva el hombro o cuando se le proyecta hacia adelante o atrás, pensar en artrosis acromioclavicular sintomática o, menos probable, en artritis.
- Dolor al comprimir el reborde lateral del acromion, se acentúa cuando el examinador opone resistencia con la mano al movimiento de abducción del hombro del paciente. Sugiere entesitis de la inserción del fascículo 3 del deltoides.
- Dolor al comprimir la cara lateral del hombro, a 2 cm por debajo de borde lateral del acromion, presente en la bursitis subdeltoidea.
- Dolor al comprimir un punto óseo ubicado en la cara anteroexterna del hombro, a 3 cm por debajo del borde acromial anterior, corresponde al troquíter. Para confirmar que es este punto óseo se debe solicitar al paciente que haga movimiento de rotación interna y externa del hombro y se apreciará una protrusión ósea por fuera de la corredera bicipital. Se observa en inflamaciones de la inserción del manguito de los rotadores en el húmero.
- Dolor al comprimir por dentro del punto anterior, al otro lado de la corredera bicipital, con el hombro en rotación externa; corresponde al troquín, donde se inserta el músculo subescapular. Se encuentra en las entesitis del subescapular.
- Dolor en una zona longitudinal entre el troquíter y el troquín, que se acentúa al realizar la flexoextensión del codo. Presente en las tendinitis de la porción larga del tendón bicipital.
- Dolor en el borde posterior del acromion, se acentúa al llevar el miembro superior hacia atrás. Sugiere entesitis de la inserción de los fascículos 4 y 5 del deltoides.
- Dolor en el borde inferior de la espina del omóplato, zona de inserción del fascículo 6 del músculo deltoides. Presente cuando hay entesitis de la inserción del fascículo 6 del deltoides.
- Dolor en el borde superior de la espina del omóplato, especialmente en el tercio medio, zona de inserción escapular del trapecio superior. Es frecuente encontrarlo en el hombro doloroso crónico. Corresponde a entesitis de la inserción del trapecio superior.
- Signo de Neer: dolor subacromial al elevar el brazo contra resistencia a 80-90°.
La confirmación de que alguno de estos puntos de dolor es el causante del síndrome de hombro doloroso médico se puede realizar observando su desparición al infiltrarlos con lidocaína 2%.
 Tamaño completo
Tamaño completo Figura 1. Relación entre anatomía y semiología del hombro vista anterior. 1. Inserción del manguito de los rotadores en troquíter. 2. Inserción del músculo subescapular en troquín. 3. Corredera bicipital. 4. Inserción del fascículo 3 del músculo deltoides en acromion. 5. Zona de la articulación acromioclavicular.
 Tamaño completo
Tamaño completo Figura 2. Relación de anatomía y semiología del hombro en vista posterior. 1. Zona de la articulación acromioclavicular 2. Inserción del fascículo 3 del músculo deltoides en el acromion. 3. Zona de la bursa subacromial 4. Inserción del fascículo 6 del deltoides en la espina del omóplato. 5. Inserción del trapecio superior en espina del omóplato.
Formas de presentación
La primera información entregada por la semiología permitirá separar los síndromes de hombro doloroso extrínsecos de los de causa intrínseca, siendo los segundos el motivo de la presente comunicación; además, determinará si el cuadro de hombro doloroso es agudo o crónico, tomando como punto de corte 30 días.
La segunda información que aporta la anamnesis es si el dolor es localizado o difuso. La palpación permitirá ubicar los puntos dolorosos y el estudio del movimiento ayudará a precisar si hay uno o múltiples puntos de dolor y si hay rigidez y/o contracturas. El comienzo brusco y muy doloroso orienta a una tendinitis o bursitis por cristales y la incapacidad de realizar un movimiento, sin dolor limitante, orienta a una pseudoparálisis, es decir, a una ruptura tendinosa. Finalmente, el conocimiento de la actividad laboral permite identificar algunos oficios que facilitan el roce tendinoso crónico.
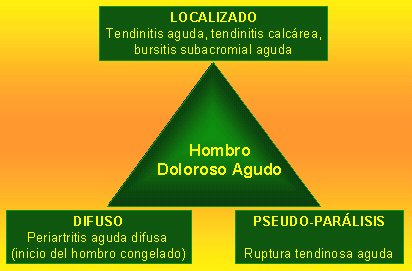
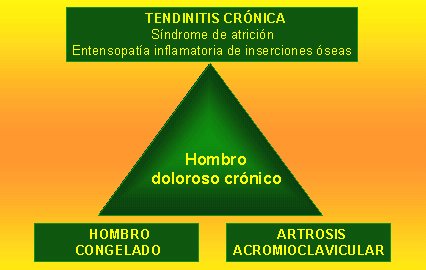
Las combinaciones de estos hallazgos permiten postular diferentes formas de comienzo, las que servirán para definir la terapia.Las formas de comienzo pueden ser agudas o crónicas. Los subtipos y las patologías correspondientes se muestran en las figuras 3 y 4 respectivamente.
 Tamaño completo
Tamaño completo Figura 3. Síndrome de hombro doloroso. Formas de comienzo agudo.
 Tamaño completo
Tamaño completo Figura 4. Síndrome de hombro doloroso. Formas de comienzo crónico.
Orientación terapéutica
Existen algunas acciones médicas que son comunes a casi todos los pacientes. La primera parte del tratamiento consiste en explicar al paciente el tipo y probable pronóstico de la enfermedad que está sufriendo: es frecuente que la persona portadora de la enfermedad tenga temores injustificado que crean una mala actitud ante la patología.
En segundo lugar se deberá tratar el dolor, que es más importante en algunos cuadros que en otros debiendo ocupar el primer punto de la medicación. El sueño no reparador que no mejore con medidas higiénicas podrá tratarse con ciclobenzaprina, 2,5 a 10 mg, o con amitriptilina, 6 a 25 mg dos horas antes de acostarse, si no mejora, agregar fluoxetina en las mañanas.
Cuando un paciente presenta un síndrome de hombro doloroso médico se debe pensar que ha existido una mala relación entre los requerimientos mecánicos (malas posturas o movimientos ) y la estructura del hombro que está despertando dolor, por lo que se deberá indicar rehabilitación física. Se debe explicar al paciente que la mejoría que se obtiene reforzando la musculatura global del hombr y que debe mantenerse haciendo los ejercicios de hombro 15 minutos diarios indefinidamente.
El enfrentamiento terapéutico en la primera entrevista del paciente portador de síndrome de hombro doloroso médico se puede adecuar a la forma de comienzo.
En las formas de comienzo agudo localizado, se recomienda:
- Analgésicos.
- Reposo de acuerdo a la intensidad del dolor
- Antiinflamatorios no esteroidales.
- Infiltración de corticoesteroides más lidocaina (puntos hiperálgicos)
- Reforzamiento kinésico a la brevedad
- Corregir vicios posturales laborales y nocturnos.
En las formas de comienzo agudo difuso:
- Prednisona en dosis de 20-30 mg diarios
- Antiinflamatorios no esteroidales
- Analgésicos al comienzo
- Reforzamiento kinésico a la brevedad
En la pseudoparálisis se indica tratamiento médico.
Formas de comienzo crónico tipo hombro congelado:
- Prednisona 20 mg diarios en período de dolor intenso
- Analgésicos en la etapa 1, que corresponde a la forma de comienzo agudo difuso.
- Kinesiterapia precoz y mantenida
- Antiinflamatorios no esteroidales.
En la tendinitis crónica:
- Reposo si el dolor es intenso
- Analgésicos
- Antiinflamatorios no esteroidales
- Corregir minuciosamente los vicios posturales
- Reforzamiento muscular programado
En la artrosis acromioclavicular:
- Antiinflamatorios no esteroidales
- Reposo moderado
- Corregir vicios posturales
En los adultos mayores se debe ajustar las dosis de los medicamentos a las pautas propias del grupo etario; por ejemplo, en el caso de aintiinflamatorios no esteroidales se debe usar la mitad de la dosis plena y cuando se utilicen fármacos de vida media prolongada, deben ser administrados día por medio.
Las recomendaciones precedentes constituyen una forma de enfrentamiento terapéutico que cada clínico deberá ajustar a cada paciente en particular.

