Acta de reunión clínica
← vista completaPublicado el 1 de diciembre de 2009 | http://doi.org/10.5867/medwave.2009.12.4313
Secuelas infecciosas pulmonares
Sequelae from lung infections
Resumen
Este texto completo es la transcripción editada y revisada de una conferencia dictada en el marco de las reuniones clínicas de la Unidad General de Cuidados del Niño del Hospital Padre Hurtado. La publicación de estas actas científicas ha sido posible gracias a una colaboración editorial entre Medwave y la Unidad. El jefe de la UGCN es el Dr. Alejandro Donoso y el Encargado de las Reuniones Clínicas es el Dr. Mario Vildoso.
Generalidades
Las secuelas infecciosas pulmonares se definen como una lesión permanente del árbol respiratorio, a partir, la mayoría de las veces de una infección viral aguda que afecta al niño en el período de lactancia precoz, provocando daño tisular, hiperreactividad bronquial e hipersecreción. En alrededor de 50% de los casos estas características desaparecen entre los 6 y 8 años de edad, pero en el restante 50% persiste algún grado de hiperreactividad e hipersecreción después de esa edad, lo que favorece la aparición de múltiples exacerbaciones respiratorias gatilladas por sobreinfecciones virales o bacterianas, que a su vez van aumentando el grado de inflamación local y favorecen la progresión del daño pulmonar.
Fisiopatología del daño pulmonar
El daño pulmonar está determinado en gran medida por la cantidad e intensidad de las exacerbaciones más la inflamación que las acompaña. Su principal etiología es la sobreinfección, que en adultos y adolescentes es por microorganismos como Chlamydia pneumoniae, Mycoplasma pneumoniae y Legionella; en cambio en preescolares y escolares los cultivos de expectoración suelen ser positivos para Haemophilus influenzae, Moraxella catarrhalis y Streptococcus pneumoniae. Otros agentes menos frecuentes son Haemophilus parainfluenzae, Staphylococcus aureus, bacilos gramnegativos y la Pseudomona aeruginosa, que se asocia a ciertas patologías de base como la fibrosis quística.
La exposición a bacterias desconocidas por el sistema inmunológico del individuo produciría nuevas exacerbaciones en estos pacientes, por lo que se ha planteado que la administración de cursos de antibióticos, de entre 14 y 21 días de duración o en forma permanente, podrían mantener al paciente libre de enfermedad durante más tiempo, siempre y cuando se logre erradicar al patógeno del cultivo de expectoración. Se han desarrollado múltiples protocolos de investigación con el objetivo de identificar el esquema antibiótico más eficaz. Los resultados obtenidos entregan evidencia a favor de los macrólidos, que actúan a través de la unión a la unidad 50S de los ribosomas, bloqueando la síntesis de péptidos; además tendrían un efecto inmunomodulador al reducir el daño por neutrófilos, lo que se ha observado tanto in vitro como in vivo.
Los datos disponibles sugieren que los pulsos de tratamiento podrían incluso mejorar las pruebas de función pulmonar y reducir el débito diario de expectoración bronquial, aunque la eficacia relativa difiere en ambos aspectos entre los diferentes macrólidos probados.
A continuación se describirán las principales complicaciones infecciosas pulmonares: neumatoceles, abscesos pulmonares, atelectasias, bronquiectasias y empiemas.
Neumatocele
El neumatocele se define como una cavitación parenquimatosa distal, tanto bronquiolar como alveolar, asociada a un mecanismo valvular que favorece el atrapamiento de aire y la acumulación de éste a nivel intersticial. La sobreinfección bacteriana de esta cavidad es muy frecuente y puede determinar la formación de un absceso pulmonar periférico.
El neumatocele es poco frecuente dentro del universo de las neumopatías (2% a 8%), pero su frecuencia relativa cambia de acuerdo al método diagnóstico utilizado, al cuadro clínico de presentación y al agente etiológico involucrado. Es así que su frecuencia llegaría a 20% en pleuroneumonías y empiemas estudiados con tomografía axial computada (TAC).
En la radiografía de tórax el neumatocele comienza como un patrón de condensación clásico de neumonía (Fig. 1).
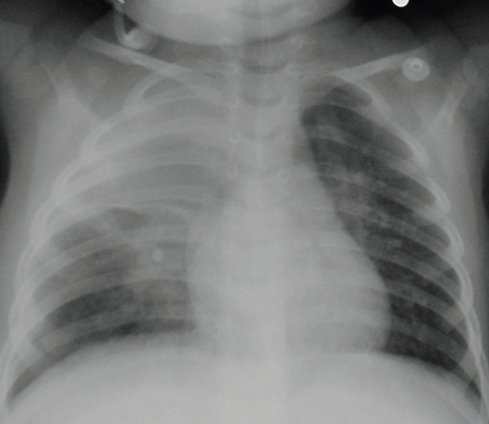 Tamaño completo
Tamaño completo Posteriormente este patrón evoluciona a múltiples pequeñas cavidades que después coalescen y forman una cavidad visible (Fig. 2). En la TAC se observa una evolución similar.
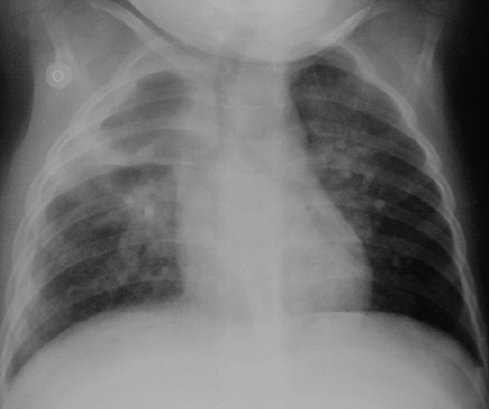 Tamaño completo
Tamaño completo La gran mayoría de los neumatoceles se asocian a Streptococcus pneumoniae o Klebsiella pneumoniae.
En Israel se hizo un estudio en 111 niños con neumonía neumocócica; el promedio de edad fue 2,2 años; 39% de los pacientes presentó algún tipo de complicación, como derrame pleural, empiema, neumotórax, neumatocele o atelectasia; los factores asociados a estas complicaciones fueron: peso bajo el percentil 10; distrés respiratorio manifestado como polipnea y disnea; anemia y recuento de glóbulos blancos menor de 15.000 al ingreso (1).
En Turquía, por otro lado, se estudió en forma retrospectiva a 134 niños que presentaron un empiema paraneumónico, entre 1997 y 2003. El promedio de edad fue 3,8 años; 58 pacientes (43%) se complicaron con neumatocele. De los 58 niños, en 37 (63,7%) hubo resolución completa del cuadro en dos meses tras el cese de la infección; 13 tuvieron una reducción espontánea dentro de seis meses, sin intervención; 7 requirieron drenaje guiado por imágenes, con resolución completa en 5 de ellos; 2 pacientes requirieron cirugía por lesión quística persistente y otro más se complicó con un absceso pulmonar que necesitó resolución quirúrgica (2).
En resumen, estos estudios grafican el hecho de que la mayoría de los neumatoceles se resuelven en forma espontánea entre los dos y seis primeros meses de evolución. En forma ocasional alguno no regresa y continúa creciendo, por lo que requeriría algún otro procedimiento, como un drenje percutáneo o incluso resolución quirúrgica.
Absceso pulmonar
El absceso pulmonar se define como una cavidad parenquimatosa pulmonar con pared establecida (a diferencia del neumatocele que se caracteriza por una pared virtual).
La flora predominante en los abscesos, en adultos y niños, está conformada por microorganismos aerobios y anaerobios de la cavidad bucal, tales como Prevotella, fusobacterium y estreptococos del grupo milleri. Siempre se debe considerar la posibilidad de una aspiración o eventos convulsivos asociados a la aparición de un absceso pulmonar.
Un grupo seleccionado de pacientes pueden desarrollan neumonías estafilocócicas de la comunidad, graves, complicadas con abscesos; en esos casos se debe sospechar la presencia de un estafilococo comunitario portador de un fago, es decir, un virus bacteriano que confiere capacidad de sintetizar péptidos incluidos en el genoma viral y ajenos a la bacteria, que se multiplica al interior de las bacterias y tiene la capacidad de pasar de un estafilococo a otro. Este fago confiere la capacidad de síntesis de dos subunidades que se polimerizan y forman un verdadero poro en la membrana celular de los leucocitos, evitando su acción normal de defensa. Este péptido se denomina factor de virulencia Panton-Valentine leucocidina y provoca la hidrólisis de los leucocitos alrededor del sitio de infección, con el consiguiente defecto en la localización y combate de la enfermedad.
Los émbolos sépticos también pueden ser una causa de abscesos pulmonares, especialmente en presencia de prótesis o catéteres. Los microorganismos asociados a esta etiología son Staphylococcus aureus, Staphylococcus epidermidis y Streptococcus pneumoniae. Se denomina Síndrome de Lemierre a la tromboflebitis séptica de la yugular interna asociada a catéteres y es causada por el Fusobacterium necrophorum, lo que también se asocia a abscesos pulmonares. La Salmonella sp, por su parte, adquiere un rol relevante sólo en pacientes inmunodeficientes.
En la siguiente imagen, en la TAC de tórax se observa un absceso pulmonar con su pared definida y un nivel hidroaéreo (Fig. 3).
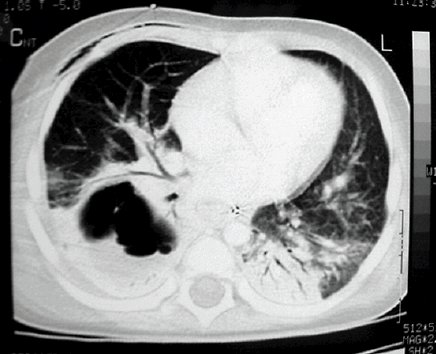 Tamaño completo
Tamaño completo La mayoría de los abscesos pulmonares responden adecuadamente al tratamiento médico y sólo algunos casos seleccionados requieren tratamiento quirúrgico, como será en presencia de sepsis refractaria a tratamiento y en caso de vaciamiento del absceso al espacio pleural con empiema secundario. La cirugía consiste en realizar un drenaje adecuado del contenido del absceso pulmonar para controlar la sepsis, en primer lugar, y en segundo lugar se debe tratar la fístula broncopleural residual que eventualmente se genere. En el caso de empiemas secundarios se debe realizar un aseo toracoscópico, o un aseo pleural abierto en caso de diagnóstico más tardío.
Atelectasias
Atelectasia es el colapso de un segmento pulmonar o un lóbulo pulmonar completo, pudiendo ser aguda o crónica. Las atelectasias agudas pueden ser causadas por diferentes mecanismos y esto permite determinar su forma de tratamiento. No hay evidencias de que alguna terapia sea superior a otra y para todas se ha demostrado algún grado de utilidad, por ello se utilizan en forma combinada. A continuación se describen los tipos de atelectasia y las terapias disponibles:
- Por reabsorción debido a obstrucción del lumen: se tratan con kinesiterapia, broncodilatadores, nebulizaciones con DNAsa y aseo con fibrobroncoscopía en caso de tapones bronquiales.
- Pasiva, por hipoventilación o estasia.
- Adhesiva, por tensión superficial aumentada (déficit de surfactante): igual que en la anterior, el uso de presión positiva espiratoria (PEEP), el surfactante sintético y los estimulantes del centro respiratorio, como la aminofilina, podrían tener utilidad.
- Compresiva, por distensión abdominal: es útil la descompresión abdominal, la aplicación de PEEP y el tratamiento del síndrome compartimental.
No existe una definición precisa sobre el límite temporal para hablar de atelectasia crónica, después del cual la zona afectada pierde su capacidad para reexpandirse, pero algunas publicaciones señalan tres meses como referencia. La eventual presencia de bronquiectasias en el mismo segmento de la atelectasia hace difícil determinar cuál lesión es primaria. Habitualmente se combinan en las lesiones crónicas.
En la siguiente imagen se observa la TAC de un paciente portador de atelectasia crónica del lóbulo pulmonar inferior izquierdo (Fig. 4).
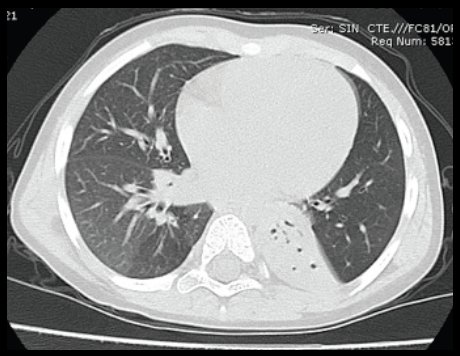 Tamaño completo
Tamaño completo En la reconstrucción se observan las bronquiectasias, pero además se puede ver la presencia de grandes adenopatías hiliares, que son frecuentes en este tipo de lesiones crónicas (Fig. 5).
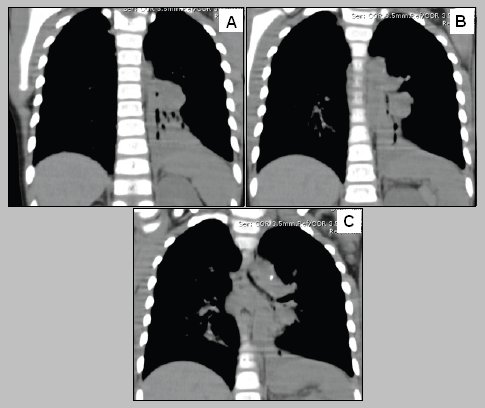 Tamaño completo
Tamaño completo Bronquiectasia
Se denomina bronquiectasia a la dilatación permanente, anormal, de bronquios lobares, segmentarios o subsegmentarios. Habitualmente se acompaña de alteraciones inflamatorias transmurales de la pared del bronquio, con linfocitos T CD4+ y macrófagos. En el lavado bronquioalveolar se detecta elastasa y TNF alfa. La descripción original fue realizada en 1819 por Laënnec, quien caracterizó a estas lesiones como bronquios ectásicos. Las causas de las bronquiectasias son múltiples y varían de acuerdo a las diferentes condiciones sociodemográficas, de forma tal que en los países desarrollados la primera causa es la fibrosis quística del páncreas y en los países en vías de desarrollo son secuelas de infecciones.
En un estudio efectuado en niños aborígenes de Australia se evaluaron las causas de las bronquiectasias no asociadas a fibrosis quística. Se definió como población de estudio a pacientes en control periódico por médico broncopulmonar, con más de cuatro meses de tos productiva y se hizo una revisión retrospectiva de todos los pacientes que tenían fibrobroncoscopía, por las siguientes razones: más de dos episodios de neumonía en el mismo lóbulo, con exclusión de cuerpo extraño si tenían un solo lóbulo comprometido; atelectasia de uno o más lóbulos de más de tres meses de evolución; necesidad de estudiar la vía aérea por episodios de aspiración repetida o por estridor; o clínica no concordante con TAC. En 33 de 65 niños con supuración pulmonar, la fibrobroncoscopía ya estaba hecha. 28 de los 33 niños tenían bronquiectasias radiológicas y 5 tenían supuración crónica sin alteración radiológica. No hubo en este estudio pacientes con hemoptisis y en 32 de 33 pacientes se asumió que el origen de la lesión fue postinfeccioso.
La ubicación de las bronquiectasias fue la siguiente: 34% de los casos, en el lóbulo inferior izquierdo; 20,8%, en el lóbulo inferior derecho; 17% en el lóbulo medio; 11,3% en el lóbulo superior derecho; 3,8% en lóbulo superior izquierdo y 3,8 % en la língula (Fig. 6).
Los hallazgos en la fibrobroncoscopía del sitio pulmonar afectado se describieron según la clasificación de Nunn y se encontraron en la siguiente frecuencia:
- Tipo I, eritema de la mucosa: 58,3%.
- Tipo II, broncomalacia segmentaria: 18,8%.
- Tipo III, broncomalacia más algún grado de estenosis: 16,7%.
- Tipo IV, sólo estenosis: 4,2%.
- Tipo V, sin hallazgos patológicos: 2,1%.
- En suma, en pacientes con tos productiva por más de cuatro meses se encontraron alteraciones estructurales en 39,7% de los casos (3).
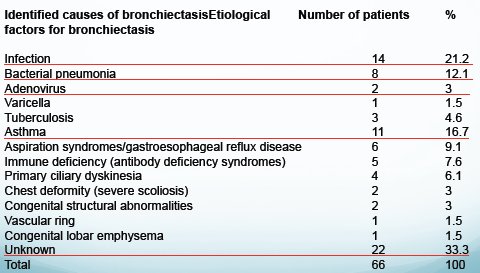
La Tabla I muestra las etiologías de las bronquiectasias y su frecuencia, según otro estudio publicado recientemente, en un grupo de 66 pacientes. En 21% de los casos la causa fue infecciosa; en 12%, neumonia bacteriana; en 17%, asma bronquial; en 33% son desconocidas y en 4% de los casos se encontró disquinesia ciliar primaria, cifra muy elevada en comparación con la incidencia de esta etiologia en nuestro medio (4).
 Tamaño completo
Tamaño completo El diagnóstico de las bronquiectasias es radiológico, con base en una sospecha clínica y principalmente elementos de la historia. La imagen de elección es la TAC de tórax.
En la siguiente figura se observa una imagen típica de una bronquiectasia. Un elemento muy útil para determinar si existe una bronquiectasia en el examen imageneológico es observar la relación que existe entre los bronquios segmentarios y la rama de la arteria pulmonar que lo acompaña; normalmente esta relación es <1, es decir, el diámetro del bronquio es menor que el de la arteria; si es igual o >1 significa que hay una bronquiectasia (Fig. 7).
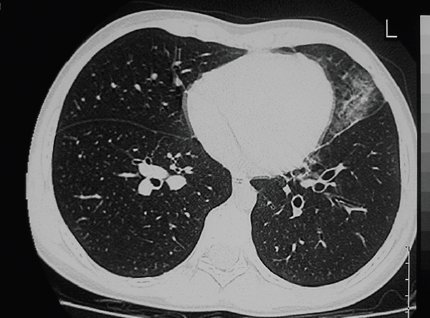 Tamaño completo
Tamaño completo Otro signo importante es el signo de la línea de ferrocarril, que se puede apreciar en la tomografía cuando se logra hacer un corte longitudinal del bronquio, en el que no se ve una disminución progresiva de su diámetro, como es habitual, sino que las paredes bronquiales van paralelas entre sí.
En cuanto al tratamiento de las bronquiectasias, éste puede ser médico o quirúrgico. El tratamiento médico consiste en:
- Control periódico con especialista broncopulmonar.
- Manejo de la broncorrea con kinesiterapia y antibióticoterapia.
- En algunos casos podría ser útil un lavado bronquioalveolar para cultivo y ajuste de terapia antibiótica según antibiograma.
- Tratamiento curativo o paliativo de la enfermedad de base, como la fibrosis quística que se caracteriza por un deterioro progresivo de la función pulmonar, con períodos de estabilización.
- Se debe reconsiderar el manejo médico si el paciente presenta exacerbaciones frecuentes, deterioro de la calidad de vida o mala evolución radiológica.
El tratamiento quirúrgico está indicado en pacientes con:
- Enfermedad grave, con limitación de las actividades de la vida diaria.
- Limitación de la calidad de vida, por ejemplo niños con abundante broncorrea en relación al ejercicio.
- Presencia de enfermedad localizada en un segmento o lóbulo pulmonar, con resto del pulmón sano. En estos casos, el tratamiento precoz es muy relevante para interrumpir el ciclo de infección e inflamación, que lleva a fibrosis de la zona afectada.
La técnica quirúrgica de elección es la lobectomía, que se realiza a través de una toracotomía anterolateral sin sección muscular, lo que favorece la recuperación funcional óptima y reduce el dolor postoperatorio. La siguiente imagen muestra una lobectomía; se observa el músculo dorsal disecado y el músculo serrato anterolateral rechazado hacia adelante, con lo que aparece el plano intercostal en forma evidente (Fig. 8).
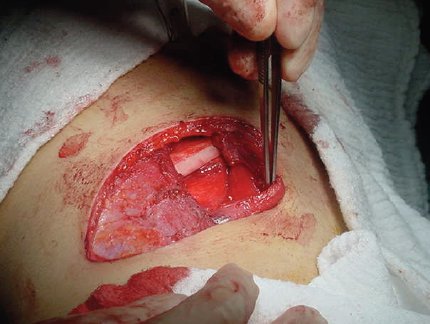 Tamaño completo
Tamaño completo En la Fig. 9 se muestra el momento en que se liga un vaso segmentario; cada vaso recibe tres ligaduras, dos quedan hacia proximal para cerrar la rama segmentaria de la arteria, como mecanismo de seguridad, y una queda a distal saliendo con la pieza quirúrgica.
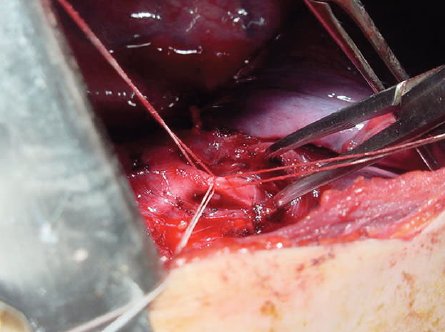 Tamaño completo
Tamaño completo En la siguiente imagen se muestra un lóbulo bronquiectásico de color normal, pero con algunas regiones pálido-amarillentas que corresponden a loci de pus en un lóbulo con múltiples bronquiectasias. Durante la lobectomía de estos pacientes no es raro que el anestesista tenga que cambiar el tubo endotraqueal durante la cirugía debido a que se obstruye con pus por la movilización de estos segmentos (Fig. 10).
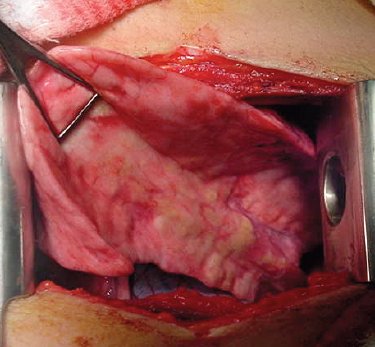 Tamaño completo
Tamaño completo Finalmente, cabe mencionar el empiema como una complicación infecciosa capaz de dejar secuelas, pero corresponde a un capítulo aparte.

