Publicado el 1 de diciembre de 2001 | http://doi.org/10.5867/medwave.2001.12.2590
Hiperplasia benigna de próstata (adenoma prostático) - diagnóstico
Benign prostatic hyperplasia (prostate adenoma) - diagnosis
Introducción
En el siglo XVI el médico veneciano Nicolo Ulassa describió los trastornos urinarios en el adulto mayor como causa primordial de origen prostático. Posteriormente se efectuaron operaciones de cálculos vesicales por vía perineal y, en algunos casos, se extraían trozos de tejido adenomatoso de la próstata. Virchow en 1862 y Morgani en 1860, definieron mejor el concepto anatomopatológico de la hiperplasia prostática.
La hiperplasia benigna de próstata es una patología extraordinariamente frecuente en el hombre mayor. En estudios recopilados por Meiggs, la prevalencia de esta enfermedad es de 80% en los hombres después de los setenta años de edad, definida por estudios de autopsias y/o tacto rectal. Se ha determinado que la próstata crece con los años, pudiendo tener 25-30 gr en esa edad. Sin embargo, sólo el 45% de los hombres son sintomáticos y en el 25% hay una necesidad de tratamiento quirúrgico. No hay diferencias de razas, pero parece que en países orientales la incidencia sería menor.
La hiperplasia comienza desde la zona llamada de transición de la próstata que corresponde a la zona periuretral y subcervical (Figura 1). El crecimiento es fibromiomatoso y glandular a la vez, y se produciría por un desequilibrio androgeno-estrógeno que ocurre en el hombre mayor. Este desequilibrio ha sido conocido mejor en los últimos años, al descubrirse el efecto de las hormonas sexuales y de los factores de crecimiento sobre los núcleos celulares y su proliferación.
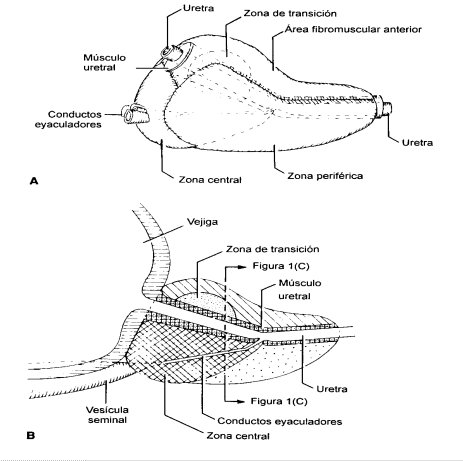 Tamaño completo
Tamaño completo Figura 1. Anatomía de la próstata.
El 90% de la testosterona se produce en los testículos y 10% en las glándulas suprarrenales. Los andrógenos testiculares son estimulados por la hormona LH hipofisiaria y los suprarrenales por la ACTH. El andrógeno activo dentro de la próstata es la dihidrotestosterona (DHT) que se sintetiza en la célula prostática desde la testosterona por acción de la enzima 5 alfa-reductasa. Al mismo tiempo, parte de la testosterona se transforma en estrona por acción de la enzima aromatasa.
La dihidrotestosterona produce cambios en la estructura nuclear induciendo la proliferación, principalmente en el tejido glandular. Para que esta acción se efectúe hay otras substancias que inducen o complementan el crecimiento. Estas son los factores de crecimiento que son polipéptidos que actúan como mediadores celulares en esta actividad. Los factores de crecimiento principales son: FGF, EGF, IGF y TGF; éstos producen especialmente proliferación del tejido intersticial.
La hiperplasia benigna de la próstata es histológicamente un adenofibromioma. Su composición según Costa es 30% glandular, 6% muscular liso y 65% fibrointersticial. En la parte del estroma se encuentran todos los receptores alfaadrenérgicos que regulan los procesos neurológicos de la micción.
Los tratamientos farmacológicos modernos se basan en estos conceptos biomoleculares estudiados últimamente en la hiperplasia benigna de la próstata.
Patología
La hiperplasia benigna de próstata (HBP) comienza en la zona llamada de transición de la próstata que corresponde a la zona periuretral y subcervical y su crecimiento rechaza el cuello vesical, el verumontánum y la zona periférica.
La HBP comienza formando lóbulos laterales y uno mediano; puede desarrollarse preferentemente en un lóbulo medio o en dos laterales o ser trilobar. Cuando la HPB obstruye la uretra, dificulta la micción y se produce consecuentemente una hipertrofia del detrusor de la vejiga. La pared vesical aumenta de grosor y en su capa interna los ases musculares en su proliferación toman el aspecto de celdas y columnas que se aprecian en los estudios endoscópicos.
La hipertrofia de la pared vesical es en un comienzo compensatoria para mantener una buena micción y la sintomatología no se manifiesta en esta etapa. Posteriormente la obstrucción de la zona prostática produce residuo urinario que va en aumento y es causa de los primeros síntomas; al aumentar la presión retrógrada puede complicarse con hidronefrosis uni o bilateral y alteraciones de la función renal.
La HBP puede tener volúmenes diferentes entre 20 hasta 150 gr y más. La patología y sintomatología no están relacionados con el tamaño de la tumoración, sino por el efecto de la obstrucción. Pequeños adenomas con lóbulo medio pueden obstruir más que otros más grandes.
El efecto de ectasia urinaria que produce la HPB pude complicarse con dos patologías importantes, que son la litiasis vesical y la infección urinaria. Cuando éstas se producen, la sintomatología es más fuerte con hematuria, dolor y retención. La infección urinaria se manifiesta como prostatitis y pielonefritis agudas o cronicas.
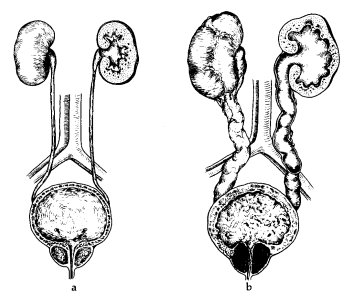 Tamaño completo
Tamaño completo Figura 2. Obstrucción urinaria por HPB: a) normal, b) HPB e hidronefrosis.
Diagnóstico
La hiperplasia benigna de la próstata en su comienzo no presenta síntomas porque las alteraciones morfológicas no han descompensado la fisiología de la micción; es el período preobstructivo. Cuando la obstrucción no permite una micción completa se pasa al período de obstrucción parcial de orina. En este etapa el paciente presenta micción prolongada con chorro miccional débil y polaquiuria nocturna (nicturia).
En cualquier momento se puede producir una retención completa de orina por edema de la zona; esto se ve después de transgresiones alcóholicas, enfriamientos o baja de defensa en general. La retención crónica puede producirse también en forma paulatina con un residuo vesical gigante, produciéndose la pseudoincontinencia de orina o micción por rebosamiento.
Otros síntomas importantes son la hematuria y la infección urinaria. La hematuria se presenta en forma inicial o final, es decir al comienzo y/o al término de la micción.
Con cualquiera de los síntomas anteriormente descritos el paciente debe ser sometido a un examen físico general y urológico. Se puede comprobar dolor en hipogastrio o en zonas renales debido a eventuales dilataciones a estos niveles. La observación de la orina es importante para determinar el volúmen miccional y la presencia de hematuria o piuria macroscópica. El estudio se completa con un tacto rectal que es fundamental.
En el tacto rectal se aprecia que la próstata está aumentada de volumen, bien limitada, de superficie lisa y de consistencia semielástica. Cuando el volumen ha crecido hasta el doble de lo normal se denomina grado I; si es el triple, grado II; si es cuatro veces mayor, grado III; y si el tacto rectal no puede ya determinar los límites, es grado IV. Se diferencia del cáncer prostático porque éste se presenta duro como madera, de superficie irregular y a veces infiltrante. En casos de cáncer prostático inicial se puede palpar uno o más nódulos duros en próstatas de consistencia adenomatosa.
Laboratorio
Un examen de sangre general es importante para detectar función renal, anemia y descartar otras patologías concomitantes, como por ejemplo diabetes. Es importante conocer el nitrógeno ureico, glicemia, creatininemia y la fórmula sanguínea. Especial importancia tiene la determinación en la sangre del antígeno prostático específico (APE).
El antígeno prostático específico es una enzima que produce la licuefacción del semen y que pasa en muy escasa cantidad a la sangre. Su valor normal es de menos de 4 ng/ml, siendo relativamente mayor en edades más avanzadas, después de los 70 años. Este valor sube en las patologías prostáticas como la prostatitis, la HPB y, especialmente, en el cáncer. En la HPB es normal o puede subir hasta valores no mayores de 8 ng/ml, especialmente en adenomas grado III o IV. En valores entre 4 y 10 ng/ml en el 80% de los casos se trata de HPB y en el 20% de cáncer prostático (Catalona); como esta última cifra es significativa para cáncer, en estos casos debe efectuarse biopsias para descartar neoplasia maligna.
En la orina debe investigarse la existencia de hematuria y de infección urinaria a través del urocultivo.
Imagenología
En todo paciente que está siendo investigado por un HBP, debe hacerse rutinariamente una ecotomografía renal y pelviana. Con estos exámenes se determinará la existencia de dilataciones de los sistemas pielocaliciares, de los ureteres y la forma y tamaño de la vejiga. En la ecotomografía pelviana se puede observar el volumen y la forma del crecimiento prostático; también se puede determinar la existencia y cantidad del residuo vesical. La ecotomografía renal y pelviana es suficiente en la mayoría de los casos estudiados. Si este examen no es muy exacto o si hay sospecha de litiasis, debe complementarse con una pielografía o urografía de eliminación.
El la pielografía de eliminación el estudio de las dilataciones de las cavidades urinarias y de los cálculos es mejor. Como para este examen se necesita un período previo de preparación y se requiere de la inyección endovenosa de un medio de contraste iodado, se utiliza hoy en casos más seleccionados.
La ecotomografía transrectal se reserva sólo para casos de sospecha de cáncer prostático, pudiéndose efectuar al mismo tiempo biopsias ecodirigidas a las zonas más endurecidas que se presentan como hipoecogénicas.
Exámenes más especializados
El estudio de la fisiología de la micción se puede hacer con un examen de urodinamia. A través de este se puede determinar las presiones de la vejiga en reposo como en micción. Se utiliza en forma excepcional. Sin embargo, el estudio de la fuerza del chorro miccional, que es parte de lo anterior, se debe efectuar en forma rutinaria. Este examen se denomina uroflujometría y mide el volumen miccional total y el volumen por segundo. Existe la uroflujometría máxima (uroflow máximo) que es el volumen máximo que en un determinado instante de la micción se produce, y la uroflujometría promedio (uroflow promedio), que relaciona es valor en todo el tiempo de la micción. En el hombre, el uromax es sobre 20 cc/s y el uropromedio es sobre 14 cc/s, siendo este último más significativo en el estudio de las patologías urinarias obstructivas. En la HPB ambos factores bajan considerablemente.
El calibre uretral puede medirse con un cateterismo uretral con una sonda Fr 16 introducida con lubricante y en forma suave. Cuando hay estrecheces uretrales concomitantes, ésta no puede deslizarse más allá de estas obstrucciones. Esto se debe hacer especialmente en los casos que consultan con retención de orina o si se desea conocer la cantidad de residuo vesical postmiccional. Si en casos de retención de orina no se puede pasar una sonda semirrígida menor de Fr 12 o 14 con facilidad, se debe optar por una cistostomía suprapúbica por punción, con el objeto de no lesionar mayormente las lesiones obstructivas y no infectarlas. Todo esto permite efectuar posteriormente una mejor solución operatoria.
Cuando todos los exámenes anteriores no han definido bien el diagnóstico y se desea determinar bien el tipo de tratamiento que se indicará, se puede efectuar un estudio endoscópico que comprende uretroscopía y cistoscopía. Con un cistoscopio calibre Fr 15 o 17, se puede analizar la uretra anterior, la uretra prostática, el cuello vesical y la vejiga completa. Con este examen se puede determinar la forma y volumen del adenoma, su grado de obstrucción, la existencia de estrecheces uretrales, de esclerosis del cuello vesical, de litiasis vesical, de tumores vesicales, etc.
Para determinar el volumen de un adenoma en el estudio endoscópico, se puede medir la distancia que hay entre el cuello vesical y el verumontanum; si éste es mayor de 3 cm, el volúmen es mayor de 50 cm3. Esto nos permite muchas veces determinar el tipo de operación que se va a indicar, es decir, endoscópica o abierta.

