Publicado el 1 de noviembre de 2001 | http://doi.org/10.5867/medwave.2001.11.2273
Tumores de testículo
Testicular tumors
Introducción
Los tumores que se generan dentro del testículo son casi siempre malignos. Los tumores que se desarrollan en el epidídimo y en el cordón espermático son generalmente benignos, como quistes, fibromas, etc. Nos ocuparemos a continuación específicamente del cáncer testicular.
El cáncer testicular es una patología relativamente poco frecuente que constituye el 1% de los tumores malignos del hombre. Sin embargo tiene gran impacto ya que es el cáncer más frecuente del hombre entre los 20 y 30 años de edad. En nuestro hospital hemos atendido 287 pacientes con esta enfermedad entre 1979 y 1995, presentándose 15 casos nuevos por año, al principio, y 20 por año en los tiempos posteriores. Es posible que esto se deba a una aumento relativo de la frecuencia en los últimos años. Tenemos una población asignada de 750.000 habitantes, lo que da una incidencia de 2,6 nuevos casos por año por cada 100.000 personas.
En estudios realizados en trece países industrializados se muestra un aumento de incidencia en todos ellos, en valores que varían entre el 1,9 en Inglaterra, 6,6 en Japón y Dinamarca, con una mediana de 2,7. Situación similar se encontró en Connecticut, USA, encontrándose un aumento del seminoma entre los 20 y 40 años de edad y de los no seminomatosos entre los 15 y 30 años.
Asimismo, cabe destacar que otros indicadores como la mortalidad, estadía hospitalaria y período transcurrido entre la consulta y la resolución de la enfermedad han disminuido considerablemente, lo que indudablemente está relacionado con una mejor información de la población, atención oportuna y progresos tanto en el diagnóstico como en el tratamiento.
Etiología
No se conoce la causa de la aparición del cáncer de testículo; tampoco hay evidencias de influencias hereditarias. Sin embargo, hay una posible causa en defectos genéticos de la formación y maduración de la gónada. Riches describe cambios intracelulares en el crecimiento tisular. Esto explica que coexistan cambios de maduración, como atrofia y especialmente la criptorquídea, que es un factor claramente asociado. Diferentes autores en Estados Unidos han proporcionado estadísticas que señalan que el riesgo aumenta en 15 a 30 veces más cuando está presente esta asociación. En estos pacientes son más frecuentes los seminomas (60%), a veces aparece también tumor en el testículo contralateral y, en el 25% de los casos, puede aparecer incluso después de corregida la criptorquídea.
En un porcentaje significativo existe el antecedente de golpe; el traumatismo no sería causa de la tumoración, sino un elemento que desencadenaría otros factores no conocidos e inflamación, todo lo cual induce a consultar. El traumatismo del tumor se supone generador de metástasis, por lo que se recomienda una palpación suave y breve en los exámenes físicos clínicos.
Patología y clasificación
Existen varias clasificaciones histológicas de esta tumoración, siendo la más utilizada por su versatilidad la de Dixon, Moore y Friedman (Tabla I).
Tabla I.
 Tamaño completo
Tamaño completo Esta clasificación deriva del concepto de la célula totipotencial del epitelio germinativo, según el cual su evolución neoplásica puede dar diferentes tipos y asociarse unos a otros. Así puede desarrollarse en un sentido específico o somático dando seminoma o teratomas bien diferenciados, o bien en una forma más indiferenciada o trofoblástica llegando a formar carcinomas embrionarios y coriocarcinomas.
Mostofi mejora esta clasificación en diferentes partes. Así los seminomas los divide en puro (76%), espermatocítico (9%), anaplástico (10%) y trofoblástico (5%). El menos maligno es el seminoma puro. Los tumores no germinales los denomina disembriomas inmaduro (Ca. embrionario), disembrioma maduro (teratoma), y disembrioma trofoblástico (coriocarcinoma). Agrega los mixtos (14%) que son mezclas de cualquiera de los diferentes tipos.
Como se ve, el tumor más frecuente es el seminoma que, macroscópicamente, se presenta como un tumor blando, de textura regular y color gris rosado. Histológicamente sus células evocan la célula germinal primitiva, con algunas células gigantes y con infiltración linfocitaria. De los tumores no seminomatosos, llamados también disembriomas, el más frecuente es el carcinoma embrionario cuya histología se asemeja al de un embrión primitivo. Los teratomas y teratocarcinomas se asemejan a tejidos de feto de término con zonas duras, blandas y quistes.
El coriocarcinoma se presenta macrocópicamente más pequeño, con múltiples áreas de necrosis y hemorragia. Histológicamente hay presencia de sinciciotrofoblasto con estructuras celulares papilares y vellosas. Evoluciona rápidamente dando metástasis sanguíneas y linfáticas. Es el cáncer testicular más maligno.
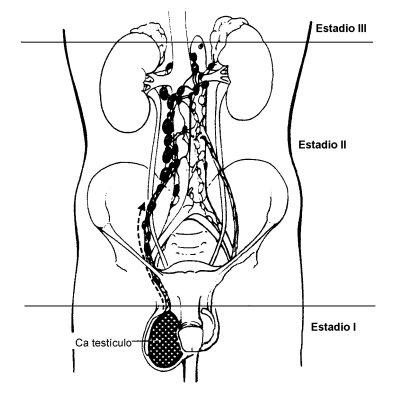
Respecto a la propagación de estos tumores, éstos crecen localmente comprimiendo el tejido normal pero muy raramente invaden la piel y el cordon espermático. A veces se acompañan de hidrocele. Las metástasis van primeramente por vía linfática a los ganglios lumboaórticos, apareciendo frecuentemente nódulos a nivel de la desembocadura de la vena renal izquierda en la vena cava. Siempre hay drenaje linfático cruzado a este nivel. Después se comprometen los ganglios mediastínicos y supraclaviculares.
La difusión de las metástasis por vía sanguínea es más tardía pudiendo comprometerse los pulmones y el hígado (Figura 1). Las metástasis son histológicamente semejantes al tumor primitivo, frecuentemente menos diferenciadas.
Según el estadío o la propagación metastásicas, existen tres clasificaciones que se usan internacionalmente, la de Boden-Gibbs, la del Royal Madsen Hospital y la TNM (clasificación internacional) (Tabla II).
 Tamaño completo
Tamaño completo Tabla II.
 Tamaño completo
Tamaño completo Figura 1. Diseminación de los tumores de testículo.
Marcadores biológicos
Los tumores de testículo tienen la particularidad de poder producir algunas glicoproteínas embrionales que han servido de marcadores biológicos. Las dos más importantes son la alfafetoproteína y la betagonadotrofina coriónica.
La alfafetoproteína es una glicoproteína de alto peso molecular que se produce en el hígado, saco vitelino e intestino del feto. En el adulto se determinan en el suero en tasas pequeñas de menos de 5-10 ng/ml. Aumentan en los hepatomas y en los cánceres testiculares no seminomatosos, especialmente en el 72% de los casos de carcinoma embrionario. La betagonadotrofina coriónica es una glicoproteína de peso molecular más bajo que en condiciones normales es producida en la placenta durante el embarazo. Su valor normal es de menos de 10-15 ng/ml y está aumentada en el 5 -10% de los seminomas y en el 100% de los coriocarcinomas.
Estos marcadores biológicos sirven para determinar mejor el tipo de tumor testicular en el diagnóstico y posteriormente para monitorizar los controles después de la orquidectomía. Si la alfafetoproteína y/o betagonadotrofina permanecen elevadas posteriormente, los pacientes presentan recidivas en un 70%; en cambio si éstas se normalizan, las posibilidades de metástasis bajan a sólo el 7%.
Diagnóstico
Es importante destacar el papel fundamental del autoexamen, así como incluir el examen genital en la evaluación que pueden realizar médicos de otras especialidades cuando se enfrentan a pacientes del grupo de más riesgo. Para pesquisar esta patología en etapas iniciales, hay que tener presente que estos tumores se presentan como aumentos de volumen genital duro, indoloro y de crecimiento lento. A veces puede manifestarse con dolor fuerte por necrosis y hemorragia interna que asemeja a cuadros inflamatorios agudos. Manifestaciones extragonadales pueden verse como masas gangionares abdominales y algunos casos de ginecomastia por accion hormonal.
La confirmación diagnóstica se realiza con ultrasonografía testicular, efectuada con transductor adecuado (7,5 o 10 mhz) y por médicos con buen entrenamiento en este examen. Luego se toman muestras de sangre para determinar los marcadores tumorales anteriormente mencionados (alfafetoproteínas y betagonadotrofinas coriónicas) y prontamente se debe realizar la exploración y extirpación testicular por vía inguinal como etapa diagnóstica y a la vez terapéutica.
Complementariamente se debe solicitar una radiografía de tórax para buscar metástasis pulmonares, y tomografía axial computada abdominal superior y pelviana para estudiar los ganglios lumboaórticos y otras vísceras que pueden estar metastizadas.
En forma excepcional se podría solicitar una pielografía de eliminación para determinar el trayecto de los ureteres en relación a crecimientos ganglionares, y linfografía para un estudio más detallado de los ganglios. Este último, examen con el cual tuvimos mucha experiencia, se ha dejado de utilizar en los últimos años por el perfeccionamiento de los estudios con escáner.
El estudio histopatológico debe ser muy bien efectuado para determinar el tipo de tumor y el informe debe incluir una mención de los factores de riesgo, como invasión vascular, invasión linfática, extensión de la lesión primaria y presencia de carcinoma embrionario en el tumor primitivo. Todos estos factores agravan el pronóstico y requieren una conducta terapéutica más agresiva.
Tratamiento
Según el tipo histológico del tumor y el estadío, el tratamiento se efectúa en base a tres recursos: la cirugía, la radioterapia y la quimioterapia.
Cirugía
La cirugía fundamental es la orquidectomía radical o ampliada que se debe hacer con la mayor prontitud posible después del diagnóstico, en lo posible antes de 48 horas. Técnicamente, ésta se efectúa con incisión inguinal extrayendo la gónada y el cordón espermático hasta la altura del orificio inguinal interno, para lo cual se abre el conducto inguinal. La maniobra extractiva debe hacerse con ligadura previa del cordón espermático y nunca se debe abrir, puncionar o biopsiar el tumor para evitar metástasis.
La segunda fase de la cirugía es la linfadenectomía lumboaórtica que se indica en los pacientes con tumores no seminomatosos o disembriomas en estadío I y II. A través de esta operación efectuada con incisión anterior xifopubiana se extirpan los ganglios lumboaórticos que rodean los grandes vasos hasta el nivel de la vena renal izquierda que cruza la aorta. Esta operación no es curativa, tal vez sólo en los teratocarcinoma, y se acepta como diagnóstico de compromiso ganglionar; si éstos son positivos, se indica quimioterapia posterior. Esta intervención puede dejar una aneyaculación como efecto secundario por lesión de nervios simpáticos; por esta razón esta intervención se hace hoy en forma más reducida y/o con preservación de nervios simpáticos. Actualmente en varios centros de Francia y Estados Unidos se está efectuando esta linfadenectomía por técnica laparoscópica.
Radioterapia
La radioterapia que se efectúa con bomba de cobalto o acelerador lineal se usa como tratamiento complementario en todos los seminomas, ya que éstos son bien sensibles. Se debe irradiar los ganglios ilíacos, lumboaórticos, mediastino y espacio supraclavicular. Los seminomas en estadío I reciben 2500 Gi en los ganglios ilíacos y lumboaórticos. Los seminomas en estadío II reciben una dosis de 4500 Gi. Todo este tratamiento se hace en un tiempo de 1 a 2 meses. En estos casos el buen resultado con curación es de 100% para los primeros y de 98% para los segundos, en estudios efectuados en nuestro servicio junto al IRAM (Instituto de Radiaciones Médicas). Los seminomas en estadío III deben ser sometidos a quimioterapia semejante a los otros tumores.
Quimioterapia
La quimioterapia está indicada en todos los tumores testiculares no seminomatosos. Un gran cambio en el resultado de la quimioterapia de los cánceres de testículo fue la incorporación del cisplatino a los esquemas de tratamiento, hecho que comenzó en la Universidad de Indiana en 1974. Einhorn y Donahue iniciaron el tratamiento con la combinación de cisplatino, vinblastina y bleomicina (PVB) mejorando notoriamente el pronóstico de los tumores estadío II y III.
Se aplica cisplatino 20 mg/m2 cada tres semanas, vinblastina 0,2 mg/kg en un día y bleomicina 30 U intravenosa. Este ciclo se repite cuatro veces. Debido a su toxicidad neuromuscular, en los últimos años se ha reemplazado la vinblastina por etopósido (VP-16). Así la combinación cisplatino, etopósido y bleomicina (PEB) ha demostrado igual actividad y menos toxicidad.
En 80 pacientes con tumores no seminomatosos avanzados tratados en nuestro servicio y que recibieron esta quimioterapia complementaria, la sobrevida a cinco años ha sido del 76% para los casos estadío II, y 51% para los con estadío III. La mayor parte de estos han sido carcinoma embrionario y algunos coriocarcinomas. El teratocarcinoma se ha demostrado con una relativa mayor resistencia a este tratamiento.

