Reporte de caso
← vista completaPublicado el 8 de abril de 2024 | http://doi.org/10.5867/medwave.2024.03.2792
Traqueobroncopatía osteocondroplástica: reporte de cuatro casos clínicos
Osteochondroplastic tracheobronchopathy: Four case reports
Resumen
Introducción La traqueobroncopatía osteocondroplástica es una rara enfermedad crónica benigna de etiología desconocida. La broncoscopía sigue siendo el estándar de oro para el reconocimiento de traqueopatía osteocondroplástica. Sus hallazgos típicos se describen como un empedrado, un jardín de rocas, una apariencia de paisaje montañoso o de una cueva con estalactitas. El objetivo del presente trabajo es mostrar las principales características clínicas de una patología poco conocida.
Casos clínicos Se analizaron los datos clínicos de cuatro pacientes de mediana edad, tres fueron hombres y una mujer. Los principales síntomas clínicos fueron tos crónica, disnea, disfonía. Los pacientes tuvieron un diagnóstico preliminar mediante tomografía axial computarizada de tórax, confirmado por examen video broncoscópico e histopatológico. El tratamiento incluyó medicamentos para los síntomas y en un solo caso criocirugía y coagulación con argón plasma.
Discusión El diagnóstico de traqueobroncopatía osteocondroplástica no fue sencillo por ser una entidad rara, cuyos síntomas son inespecíficos y muy frecuentes en otras patologías. En Perú no se han publicado artículos de serie de casos sobre esta patología. Por lo tanto, tomamos como referencia artículos originales publicados en otros países para compararlos con nuestros hallazgos.
Conclusión La traqueopatía osteocondroplástica es una enfermedad benigna que predispone a los adultos, los hombres tienen más probabilidades de verse afectados. Sus manifestaciones clínicas son inespecíficas; frecuentemente de origen faríngeo y la causa no está aún definida. La tomografía axial computarizada de tórax combinada con video broncoscopía son los principales procedimientos para el diagnóstico. No existe un estándar de tratamiento con efectos terapéuticos consistentes.
Ideas clave
- La traqueobroncopatía osteocondroplástica es una enfermedad crónica rara de causa aún no definida, con manifestaciones clínicas inespecíficas
- Este trabajo proporciona información de la presentación clínica y broncoscópica de la traqueobroncopatía osteocondroplástica, que puede ser útil para la sospecha, diagnóstico temprano y el abordaje de una condición tan rara.
- Una limitación de este reporte es el número reducido de casos.
Introducción
La traqueobroncopatía osteocondroplástica es una rara enfermedad, crónica benigna, caracterizada por múltiples nódulos cartilaginosos u óseos submucosos, que se proyectan en la luz de los dos tercios inferiores de la tráquea y la parte superior de los bronquios principales [1]. En algunos casos, la laringe y la tráquea subglótica también pueden estar comprometidas [2,3], causando diversos síntomas respiratorios. La enfermedad progresa lentamente y puede obstruir la tráquea y los bronquios [4]. La etiología de la traqueobroncopatía osteocondroplástica sigue siendo desconocida. Se han propuesto numerosas teorías tales como el factor genético, los trastornos metabólicos, irritación química o mecánica, inflamación persistente y malignidad [3,5,6].
La primera observación de traqueobroncopatía osteocondroplástica fue realizada por el médico inglés Wilks en muestras de necropsia, y fue diagnosticada inicialmente como tuberculosis [7]. Se le atribuye a Von Schroetter en ser el primero en documentar el diagnóstico in vivo en 1896 [8]. La incidencia se estima en 0,5% aproximadamente [9,10].
Es frecuente hacer un diagnóstico erróneo o que pase desapercibido por las siguientes razones: la etiología y la patogenia no están claras [11,12], los síntomas clínicos no son típicos, no están definidos los factores de riesgo específicos y los médicos tienen poco conocimiento al respecto.
Los síntomas clínicos más comunes incluyen tos crónica y sibilancias, otros síntomas inespecíficos incluyen opresión en el pecho, dificultad para respirar, disnea y ronquera [5].
Actualmente la broncoscopía sigue siendo el estándar de oro para el reconocimiento de traqueobroncopatía osteocondroplástica. Sus hallazgos típicos se describen como un empedrado, un jardín de rocas, una apariencia de paisaje montañoso o de una cueva con estalactitas [6,13,14,15]. Se clasifica broncoscópicamente según su evolución:
-
Etapa I: infiltraciones inflamatorias dispersas en forma de placa de color amarillo-blanquecino, con lesiones suaves distribuidas sobre la mucosa de la luz, acompañadas de edema e hiperemia mucosa.
-
Etapa II: existencia dispersa o difusa de numerosas espículas sésiles y de nódulos cartilaginosos que se proyectan hacia la luz como un “adoquín o empedrado típico”, o apariencia estalactítica de una cueva.
-
Etapa III: caracterizada por deformación, rigidez y estrechez de la vía aérea, que causa obstrucción [10].
Casos clínicos
Caso clínico 1
Paciente MEJT, mujer de 47 años procedente de Trujillo, Perú. Durante aproximadamente nueve meses presentó tos seca, disfonía recurrente y prurito faríngeo. Fue evaluada por varios otorrinolaringólogos. En diferentes oportunidades recibió tratamiento con corticoides, antihistamínicos, n-acetilcisteina, antibioticoterapia, debido al diagnóstico de rinitis crónica alérgica. Por persistir los síntomas, el 30 de diciembre de 2019 se le realizó una video laringoscopía rígida. Esta informó presencia de múltiples nodulaciones subglóticas hasta la tráquea (Figura 1). Con estos hallazgos, y al presentar sibilancias, la refirieron a neumología.
Video laringoscopia rígida: nodulaciones blanquecinas subglóticas y en tráquea.
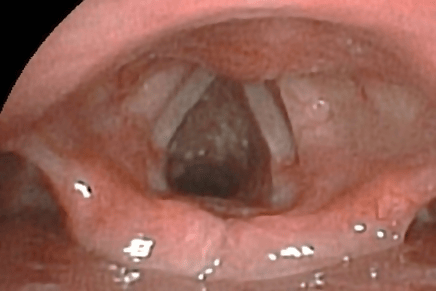
Antecedentes: no contributarios. Factores de riesgo: ninguno.
Examen físico: frecuencia respiratoria 16 por minuto, frecuencia de pulso 78 por minuto, saturación de oxígeno: 98%, fracción de oxígeno inspirado: 21%.
Pulmones: murmullo vesicular en ambos campos pulmonares, no se auscultaron sibilancias.
Exámenes auxiliares: la tomografía axial computarizada de tórax y cuello (realizada el 20 de diciembre de 2019) mostró tráquea con calcificación irregular mural de hasta 3 milímetros de espesor de predominio en lado izquierdo en toda su longitud, condicionando irregularidad y leve estenosis del lumen (Figura 2, A y B). Nódulo de 3 milímetros en lóbulo superior derecho y nódulo de 4 y 3 milímetros en lóbulo medio.
Tomografía axial computarizada de tórax: A. Vista coronal. B. Vista sagital. Calcificación irregular mural de hasta 3 milímetros de espesor de predominio en lado izquierdo, en toda su longitud, condicionando irregularidad y leve estenosis del lumen (flecha).
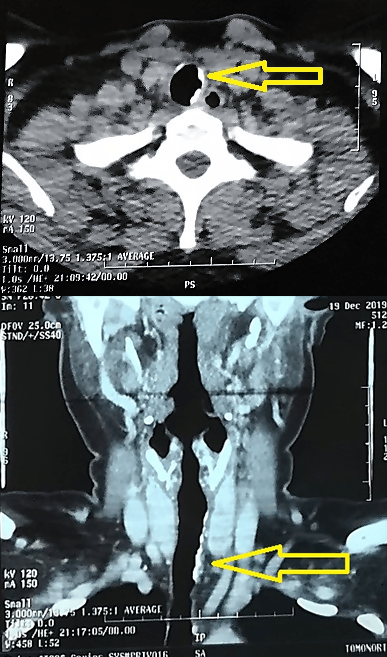
Hematología y bioquímica (tomadas el 10 de enero de 2020): hemograma, hemoglobina, perfil de coagulación, glucosa, urea y creatinina dentro de rangos normales.
Espirometría (tomada el 17 de febrero de 2020): patrón espirométrico restrictivo.
Se realizó video broncoscopía, la cual evidenció presencia de abundantes lesiones nodulares blanquecinas de apariencia cartilaginosa, que emergen de la submucosa, en pared anterior y paredes laterales de la tráquea y en zona proximal de ramas bronquiales principales derecha e izquierda (Figura 3). Se tomaron muestras de biopsias, cepillado en carina y pared traqueal, además de aspirado bronquial. El examen histológico de las biopsias reportó segmentos de epitelio respiratorio sin alteraciones histológicas significativas. El cepillado de las lesiones en carina principal dio cuenta de la presencia de células epiteliales de tipo respiratorio, sin evidencia de células neoplásicas. Se observaron escasos focos de exudado leucocitario. Los exámenes de cultivo de hongos, cultivo de gérmenes comunes y baciloscopías del aspirado bronquial fueron negativos.
Video de broncoscopía que muestra nódulos cartilaginosos que se proyectan hacia la luz como un “adoquín o empedrado típico” o apariencia estalactita de una cueva.
Por episodios de aumento de tos, disfonía y disnea de esfuerzo, ya con el diagnóstico de traqueopatía osteocondroplástica, fue derivada a institución privada donde recibió cinco sesiones de criocirugía con criosonda flexible y coagulación con argón plasma, en intervalos de 6 a 8 meses. La última sesión se efectuó en diciembre de 2022. Después de cada sesión presentó remisión parcial de la sintomatología. Acudió a sus controles y el 17 de junio de 2023, se realizó estudio de espirometría, el que presentó valores de volumen espiratorio forzado en el primer minuto de 109% y capacidad vital forzada de 97% (normal).
La paciente refirió que las intervenciones con criosonda y argón plasma son procesos largos, pero parecen “funcionar”.
Caso clínico 2
Paciente CVM, varón 55 años, procedente de Trujillo, Perú. Presentaba disfonía y prurito faríngeo de dos meses de duración, negó presencia de tos y disnea. Evaluado por otorrinolaringología en varias oportunidades, recibió varios esquemas de antibioticoterapia sin mejoría. En octubre de 2022 se realizó video laringoscopia rígida, que mostró presencia de granulomas subglóticas. Por persistencia de sintomatología y los hallazgos descritos, fue referido al servicio de neumología.
Antecedentes: psoriasis desde hace dos años.
Factores de riesgo: ninguno.
Examen físico de funciones vitales: frecuencia respiratoria: 18 por minuto. Frecuencia de pulso: 75 por minuto. Saturación de oxígeno 98% con fracción de oxígeno inspirado al 21%. Presión arterial 120/70 milímetros de mercurio.
Pulmones: murmullo vesicular en ambos campos pulmonares, no se auscultaron ruidos respiratorios anormales. En el resto del examen no se encontraron hallazgos contributarios.
Exámenes auxiliares (tomados el 5 de noviembre de 2022): radiografía de tórax no mostró alteraciones. Tomografía axial computarizada sin contraste de cuello informó engrosamiento nodular irregular traqueal difuso, parcialmente calcificado asociado a estenosis, sugestivo de traqueobroncopatía osteocondroplástica (Figura 4).
Tomografía axial computarizada de cuello que muestra engrosamiento nodular irregular traqueal difuso parcialmente calcificado (flechas).
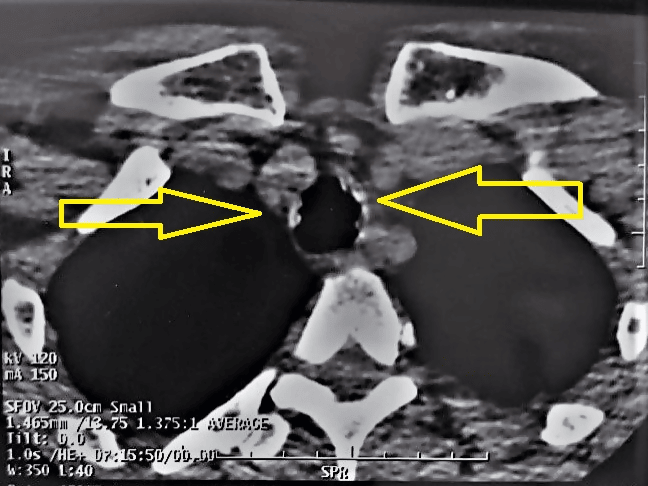
Hematología y bioquímica (tomados el 10 de noviembre de 2022): hemograma, hemoglobina, perfil de coagulación, glucosa, urea y creatinina dentro de rangos normales.
Espirometría (realizada el 17 de noviembre de 2022): capacidad vital forzada , volumen espiratorio forzado en el primer segundo y volumen espiratorio forzado en el primer segundo/capacidad vital forzada, dentro de rangos de normalidad.
Se realizó video broncoscopía que evidenció presencia de abundantes lesiones granulomatosas, que emergían de la submucosa, desde pared anterior y lateral de la tráquea hasta las ramas bronquiales principales derecha e izquierda. También se aprecian lesiones nodulares blanquecinas de apariencia cartilaginosa, que surgían de la submucosa, en la pared anterior, las paredes laterales de la tráquea y en la zona proximal de las ramas bronquiales principales derecha e izquierda. Además, de observó secreción mucopurulenta en moderada cantidad (Figura 5). Se tomaron muestras de biopsias en carina y pared traqueal, bronquios principales derecho e izquierdo. Asimismo, se realizó aspirado bronquial para estudios de gérmenes comunes y hongos.
Video de broncoscopía que presenta abundantes lesiones granulomatosas en tráquea, que se extiende hacia ambos bronquios principales.
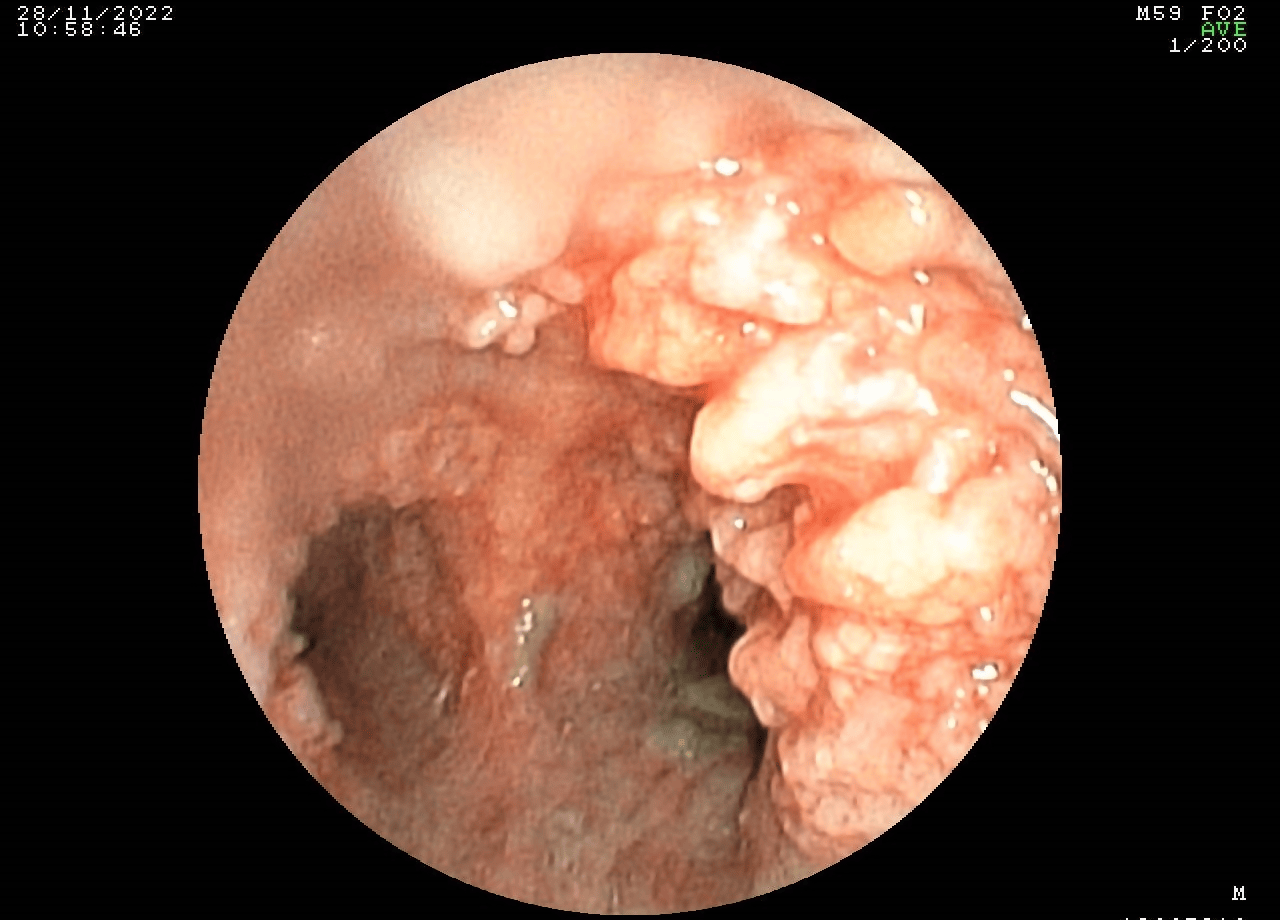
El examen histológico de las biopsias informó segmentos de epitelio respiratorio sin alteraciones histológicas significativas, sin evidencia de malignidad.
Los exámenes de cultivo de hongos, cultivo de gérmenes comunes y baciloscopías del aspirado bronquial fueron negativos.
Con el diagnóstico de traqueopatía osteocondroplástica se le explicó al paciente la posibilidad de crioterapia y argón plasma.
Él refirió que la sintomatología era tolerable, razón por la cual decidió no realizar más tratamientos hasta el momento de la elaboración de este reporte de caso.
Caso clínico 3
Paciente varón RMS de 51 años, procedente de Casa Grande, La Libertad, Perú, quien presentó historia de carraspera, dolor faríngeo de aproximadamente tres años de evolución. Acudió en varias oportunidades a otorrinolaringología. A inicios de 2020 se le realizó laringoscopia diagnóstica, que mostró presencia de posible tumoración subglótica. El paciente ya no regresó a controles debido a la pandemia de COVID-19. En diciembre de 2022, decidió acudir nuevamente a otorrinolaringología por el aumento de la sintomatología. En la unidad se le realizó una nueva laringoscopia, la que evidenció presencia de lesiones granulomatosas a nivel de la mucosa traqueal. Con estos hallazgos se derivó al servicio de neumología.
Antecedente: refirió cuerpo extraño en esófago (cartílago de pollo) en el año 2018, el cual fue extraído a través de endoscopía.
Factores de riesgo: ninguno.
Examen físico de funciones vitales: frecuencia respiratoria: 16 por minuto. Frecuencia de pulso: 79 por minuto. Saturación de oxígeno: 97%, fracción de oxígeno inspirado: 21%. Presión arterial 120/60 milímetros de mercurio.
Pulmones: murmullo vesicular en ambos campos pulmonares. No se auscultaron ruidos respiratorios anormales. En el resto del examen, no se encontraron hallazgos contributarios.
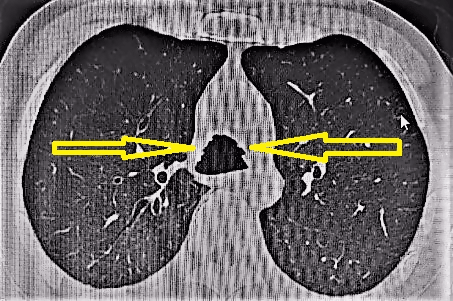
Exámenes auxiliares (tomados el 5 de diciembre de 2022): tomografía axial computarizada de tórax informó tráquea con calcificación irregular, engrosamiento nodular difuso parcialmente calcificado, sugestivo de traqueobroncopatía osteocondroplástica (Figura 6).
Tomografía axial computarizada de tórax que presenta engrosamiento nodular irregular traqueal difuso parcialmente calcificado (flechas).
Hematología y bioquímica (tomadas el 15 de diciembre de 2022): hemograma, hemoglobina, perfil de coagulación, glucosa, urea y creatinina dentro de rangos normales.
Espirometría (tomada el 17 de diciembre de 2022) sugirió patrón restrictivo.
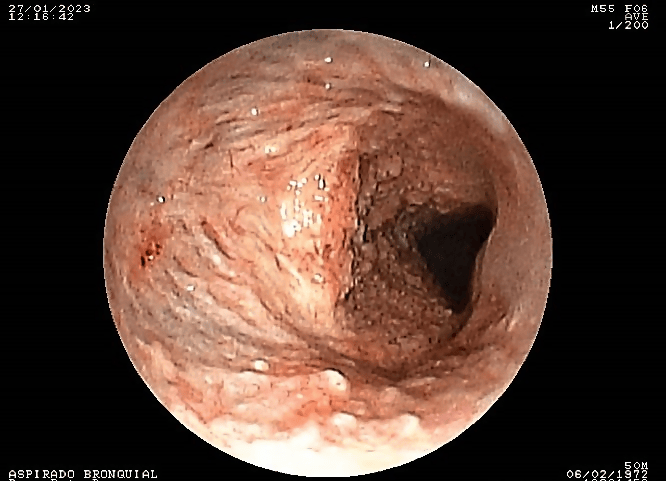
Se realizó video broncoscopía, que evidenció presencia de abundantes lesiones nodulares blanquecinas de apariencia cartilaginosa, que emergen de la submucosa, en la pared anterior y en las paredes laterales de la tráquea respetando la pared posterior, extendiéndose hasta las ramas bronquiales principales derecha e izquierda (Figura 7 y Figura 8). Se tomaron muestras de biopsia a nivel de pared traqueal, carina y bronquios principales, además de cepillado y aspirado bronquial. El examen histológico de la biopsia no encontró células neoplásicas, sí se observaron polimorfonucleares, linfocitos, histiocitos y hematíes. El resultado del cepillado bronquial mostró que, por debajo del epitelio respiratorio, se observaban áreas de edema e infiltrado inflamatorio mononuclear y focos de calcificación distrófica. Los exámenes del aspirado bronquial de cultivo de hongos, cultivo de gérmenes comunes y baciloscopias fueron negativos.
Video de broncoscopía que muestra lesiones granulomatosas en la tráquea.
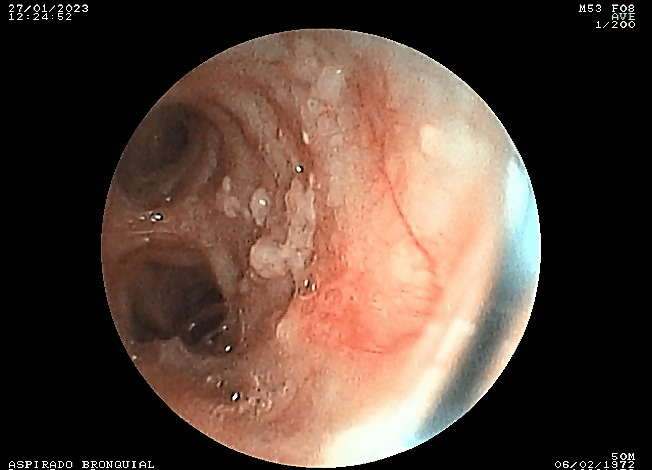
Video de broncoscopía que presenta lesiones granulomatosas en los bronquios principales.
Posteriormente, el paciente ha presentado episodios de broncoconstricción que mejoran con uso de inhaladores β-adrenérgicos de acción corta mediante dispositivo de dosis medida. Con el diagnóstico de traqueopatía osteocondroplástica, se le explicó la posibilidad de crioterapia y argón plasma.
El paciente refirió que la sintomatología no afecta en forma importante sus actividades. Luego, no aceptó los tratamientos propuestos, sin descartarlos para el futuro.
Caso clínico 4
Paciente varón VSJ de 59 años, procedente Huanchaco, Trujillo, Perú, quien acudió por historia de tos de 10 años aproximadamente, asociada a expectoración blanquecina episódica. Desde 2 años al momento de la consulta, la tos también se asociaba a disnea en moderados esfuerzos, carraspera y disfonía, por lo cual acudió a varios otorrinolaringólogos. Recibió diferentes tratamientos farmacológicos, sin obtener mejoría. Por persistencia de síntomas, asistió a consulta en neumología.
Examen físico de funciones vitales: frecuencia respiratoria: 18 por minuto. Frecuencia de pulso: 82 por minuto. Saturación de oxígeno: 97%, fracción de oxígeno inspirado: 21%. Presión arterial 110/60 milímetros de mercurio.
Pulmones: murmullo vesicular en ambos campos pulmonares, además de sibilancias inspiratorias en hemitórax derecho.
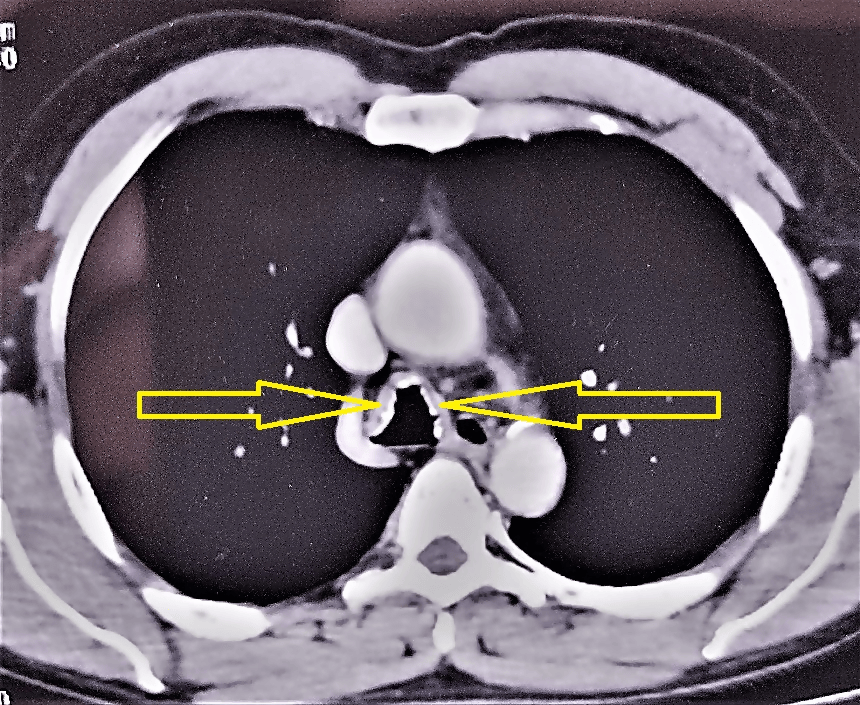
Exámenes auxiliares: tomografía axial computarizada de tórax (tomada el 23 de diciembre de 2022) informó presencia de calcificación mural difusa, de aspecto nodular en tráquea y bronquios principales, con respeto a pared posterior sugestiva de traqueobroncopatía osteocondroplástica (Figura 9).
Tomografía axial computarizada de tórax que presenta calcificación de aspecto nodular en tráquea (flechas).
Espirometría (tomada el 19 de mayo de 2023): parámetros dentro de rangos de normalidad.
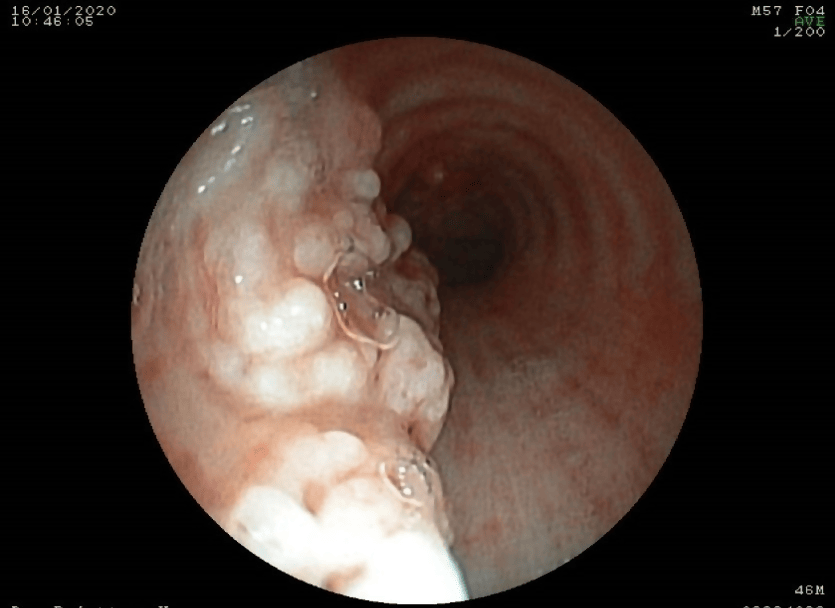
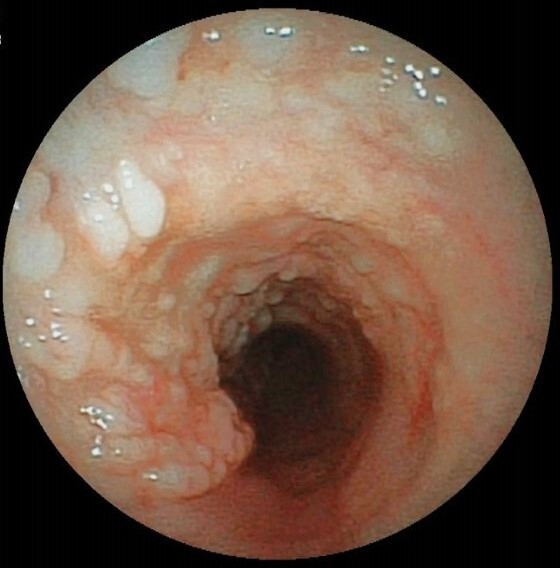
Se realizó la video broncoscopía diagnóstica, que mostró presencia de abundantes lesiones nodulares blanquecinas de apariencia cartilaginosa, que emergían de la submucosa, en la pared anterior y en las paredes laterales de la tráquea respetando pared posterior (Figura 10). Las lesiones se extendían hasta las ramas bronquiales principales derecha e izquierda, donde se evidenciaba disminución de la luz en 60% en bronquio principal derecho. Se tomaron muestras de biopsia a nivel de pared traqueal, carina y bronquios principales (al tomar las muestras de las lesiones nodulares, estas eran de consistencia sumamente dura), además de cepillado y aspirado bronquial para gérmenes comunes y hongos. Los resultados de los exámenes de cultivo de hongos, cultivo de gérmenes comunes y baciloscopias, junto con los del aspirado bronquial fueron negativos. El examen histológico de la biopsia, informó muestra insuficiente.
Video broncoscopía: lesiones nodulares blanquecinas de aparencia cartilaginosa en traquea.
En los controles posteriores el paciente ha presentado episodios de broncoconstricción que mejoran con broncodilatador βadrenérgico de acción corta mediante dispositivo de dosis medida. Con el diagnóstico de osteopatía condroplásica se le explicó la posibilidad de aplicar terapia laser o argón plasma.
El paciente refirió que la sintomatología (tos) era tolerable, y no aceptó el tratamiento propuesto por limitaciones económicas.
Discusión
El diagnóstico de traqueobroncopatía osteocondroplástica no fue sencillo por ser una entidad rara, cuyos síntomas son inespecíficos y muy frecuentes en otras patologías [1]. La baja incidencia de traqueobroncopatía osteocondroplástica puede atribuirse a su naturaleza sintomática inespecífica. En Perú no se han publicado artículos de serie casos sobre esta patología. Por lo tanto, tomamos como referencia artículos originales publicados en otros países para compararlos con nuestros hallazgos.
La fisiopatología no está claramente definida. Hay varias suposiciones: como el rol de la econdrosis y la exostosis de los anillos traqueales laterales [16,17]. También se ha sugerido la metaplasia seguida de osificación de los tejidos conectivos [18]. Otra hipótesis sugiere el rol de la proteína morfogénica ósea 2 (BMP-2) y el factor de crecimiento transformante β-1 (TGF β-1) en las formaciones nodulares y de hueso nuevo [19]. Un estudio reciente que analiza la expresión del genoma completo y la epigenética de las células basales traqueobronquiales de sujetos con y sin traqueopatía osteocondroplástica, identificó el rol de estas células en la metaplasia epitelial y la osteocondrogénesis mesenquimatosa. En dicho estudio se resalta la disfuncionalidad de las células madre de las vías respiratorias y la inducción de neo-osteogénesis en la traqueobroncopatía osteocondroplástica [20].
En nuestro estudio, la edad mediana para el diagnóstico fue de 53 años, a predominio del género masculino (75%). Esto es similar a lo encontrado en otras publicaciones [21,22,23,24], pero diferente a otra serie de casos de traqueobroncopatía osteocondroplástica, donde no hubo diferencias en la proporción entre hombres y mujeres [25].
En nuestros casos con traqueobroncopatía osteocondroplástica, los síntomas relacionados que se identificaron fueron tos crónica, disnea de esfuerzo, disfonía, carraspera y prurito faríngeo. La tos crónica fue el síntoma más común, similar a lo reportado en otros trabajos [24,25,26,27,28,29]. No encontramos ningún vínculo entre la traqueobroncopatía osteocondroplástica y otras enfermedades inflamatorias respiratorias, tampoco encontramos ningún antecedente familiar en nuestro estudio, lo que es similar a lo reportado en otros trabajos [25].
Las anomalías tomográficas estuvieron presentes en el 100% de los casos, al igual que en otros estudios previos [25]. Estas incluyen nódulos submucosos con calcificaciones localizadas en tráquea y los bronquios proximales. La tomografía axial computarizada se considera el estudio de imágenes más confiable para detectar la traqueobroncopatía osteocondroplástica [30,31,32].
Los análisis de sangre y los cultivos de secreciones bronquiales no son útiles y generalmente tienden a ser normales o negativos [1], como ocurrió en nuestros casos.
Los resultados de las pruebas de función pulmonar son variables, dependiendo de la ubicación y grado de las lesiones. Nuestros resultados de espirometría con test de broncodilatación mostraron patrón normal en 50% y patrón espirométrico restrictivo en 50%; a diferencia de otras series donde estaban incluidos pacientes con tabaquismo y enfermedad pulmonar obstructiva crónica [24,25].
El diagnóstico se basa en la observación de las lesiones mediante la broncoscopia. Las biopsias de estas lesiones pueden ser difíciles, principalmente debido a la consistencia dura y pétrea de los nódulos. Existen discrepancias sobre la necesidad de realizar la biopsia para el diagnóstico definitivo [8,33].
Las características broncoscópicas de la traqueobroncopatía osteocondroplástica se expresan por la presencia de numerosos nódulos cartilaginosos y/u óseos, blanquecinos tipo empedrado. Estos nódulos pueden ser de diferentes tamaños, entre 1 y 3 milímetros; estar ubicados en la submucosa del árbol traqueobronquial; sobresalen en la luz y normalmente respetan la pared membranosa posterior [34,35,36]. Nuestros cuatro casos mostraron características broncoscópicas típicas, las lesiones fueron dispersas, comprometiendo la tráquea y respetando la pared posterior. Además, hubo compromiso de los bronquios proximales.
La traqueobroncopatía osteocondroplástica puede inducir a estenosis traqueal entre el 10 y 27% de los casos, a veces con un compromiso importante [30,37,38]. En la mayor parte de ellos solamente se planteó un tratamiento sintomático [1,8,34]. En otros casos, algunos autores han propuesto tratamiento quirúrgico con resecciones y anastomosis, así como utilización de endoprótesis y técnicas de láser. En nuestro reporte, solo uno de los casos recibió tratamiento mediante criocirugía con criosonda flexible y coagulación con argón plasma.
Nuestro estudio tiene varias limitaciones, entre ellas el número reducido de casos. Creemos que se identifican pocos casos por ser una patología rara, por su baja frecuencia y por su difícil diagnóstico[39]. A pesar de esas limitaciones, nuestro trabajo proporciona información de nuestra experiencia de la presentación clínica y broncoscópica de la traqueobroncopatía osteocondroplástica, lo que puede ser útil para la sospecha; diagnóstico temprano y el abordaje de una condición tan rara.
Conclusiones
Las manifestaciones clínicas más frecuentes fueron de origen laríngeo, destacando prurito y carraspera, por lo que los casos fueron atendidos inicialmente en el servicio de otorrinolaringología
El diagnóstico de traqueobroncopatía osteocondroplástica se basa en características broncoscópicas típicas, y puede sospecharse basándose en los hallazgos de la tomografía axial computarizada.
Dadas sus escasas consecuencias en cuanto a síntomas, función pulmonar y evolución, no suele requerir tratamiento, salvo complicaciones.

