Reporte de caso
← vista completaPublicado el 28 de marzo de 2022 | http://doi.org/10.5867/medwave.2022.02.002519
Transformación nodular angiomatoide esclerosante del bazo: reporte de caso
Sclerosing angiomatoid nodular transformation of the spleen: A case report
Resumen
La transformación nodular angiomatoide esclerosante es una patología vascular benigna del bazo, desarrollada a partir de la pulpa roja, de etiología desconocida. Se postula que puede estar relacionada con la enfermedad por inmunoglobulina 4 y la infección por el virus de Epstein-Barr. La mayoría de los casos son asintomáticos, constituyendo hallazgos incidentales en estudios por imágenes. Presentamos el caso de un paciente masculino de 41 años con antecedentes de tiroidectomía por carcinoma papilar que consulta por fiebre. Recibió tratamiento sintomático y se realizó tomografía computarizada de abdomen por síntomas abdominales inespecíficos. La tomografía evidenció una imagen de aspecto sólido, con tenue realce periférico con el contraste que mide 62 por 52 por 51 milímetros en el polo inferior del bazo. Se realizó esplenectomía que midió 14 por 11 por 4 centímetros y pesó 284 gramos. Se identificó una formación nodular sólida, bien delimitada, con área central de aspecto fibroso, con tractos blanquecinos que delimitan áreas violáceas. La microscopía presentó nódulos coalescentes redondeados de aspecto angiomatoide, con proliferación vascular revestida por células endoteliales sin atipia, entremezclados con células ahusadas, infiltrado de linfocitos y macrófagos. El estroma entre los nódulos mostró proliferación miofibroblástica con linfocitos, plasmocitos y siderófagos. Inmunohistoquímica tuvo marcación positiva en los vasos para CD34 y CD31, sectores positivos para CD8 y negativos para CD34. Una célula positiva para inmunoglobulina 4 (IgG4) por campo de gran aumento. El estudio para Epstein-Barr por reacción en cadena de la polimerasa fue negativo. Para el diagnóstico los estudios de imagen son inespecíficos, por lo que la confirmación diagnóstica la da el estudio histopatológico. La esplenectomía es curativa sin casos reportados hasta la actualidad de transformación maligna o recidiva. No se conocen factores de riesgo y no se han comprobado factores desencadenantes, excepto la asociación de casos con IgG4 y virus de Ebstein-Barr. Por ser una entidad patológica recientemente descrita es necesario recopilar series grandes y revisar nuestros archivos, reevaluando algunos de sus diagnósticos diferenciales para lograr una mejor comprensión de la misma.
|
Ideas clave
|
Introducción
La transformación nodular angiomatoide esclerosante es una entidad rara, descrita por primera vez con esta denominación por Martel et al. en 2004 [1]. La literatura acerca de la misma está constituida predominantemente por reportes de casos, que no pasarían los 150 [2], muchos de ellos enfocados principalmente en las imágenes radiológicas [3]. Generalmente son solitarios, pero se han reportado unos seis casos multifocales [4].
Es una patología vascular benigna primaria del bazo, desarrollada a partir de la pulpa roja. La etiopatogenia es desconocida, aunque se postula que puede estar relacionada con la enfermedad por inmunoglobulina 4 (IgG4) [1]. Los criterios diagnósticos para considerar la transformación nodular angiomatoide esclerosante relacionada con la enfermedad por IgG4 son masa, lesión nodular o disfunción orgánica, concentración de IgG4 en suero mayor a 135 microgramos por decilitro (valor de referencia entre uno y 135 microgramos por decilitro), hallazgos histopatológicos superiores a 10 células IgG4 positivas por campo de gran aumento y una relación IgG4/IgG mayor a 0,4 [5]. Otra causa probable es la infección por el virus de Epstein Barr. Algunos casos aislados se asocian con el síndrome de Mafucci [6]. La mayoría son asintomáticos, constituyendo hallazgos incidentales en los estudios radiológicos [7].
Reporte de caso
Paciente masculino de 41 años, ingeniero de profesión. En 2018 consultó por síndrome febril de causa no específica. Recibió tratamiento sintomático por síntomas abdominales inespecíficos presentes de forma intermitente, por tiempo indeterminado. Al continuar con sintomatología, se decidió realizar tomografía computarizada de abdomen. Refirió antecedentes de hipotiroidismo por tiroidectomía por carcinoma papilar, variante clásica, en lóbulo derecho y microcarcinoma papilar en lóbulo izquierdo en tratamiento con levotiroxina 175 microgramos al día. Recibió tratamiento quirúrgico en 2015 y posteriormente Iodo radiactivo.
En el examen físico presentó tensión arterial de140/80, frecuencia cardíaca de 68 latidos por minuto, frecuencia respiratoria de 15 respiraciones por minuto, temperatura 37,3 grados Celsius. Además, presentó linfedema cervical vinculado a cirugía previa (tiroidectomía total y linfadenectomía cervical), dolor a la palpación en flanco derecho sin reacción peritoneal. Los exámenes de laboratorio registraron 4 960 000 glóbulos rojos por milímetros cúbicos, 13 880 leucocitos por milímetros cúbicos (neutrófilos 85%), hemoglobina de 14,5 gramos por decilitro, hematocrito de 42,1%, 246 000 plaquetas por milímetros cúbicos, urea 30,6 microgramos por decilitro, creatinina 0,90 microgramos por decilitro, bilirrubina total 0,6 microgramos por decilitro, aspartato aminotransferasa 19,5 unidades internacionales por litro, alanina-aminotransferasa 23,3 unidades internacionales por litro y eritrosedimentación 7 milímetros por hora. La serología para hidatidosis, VIH 1 y 2, virus de hepatitis B y hepatitis C fue negativa. El electrocardiograma presentó ritmo sinusal sin alteraciones.
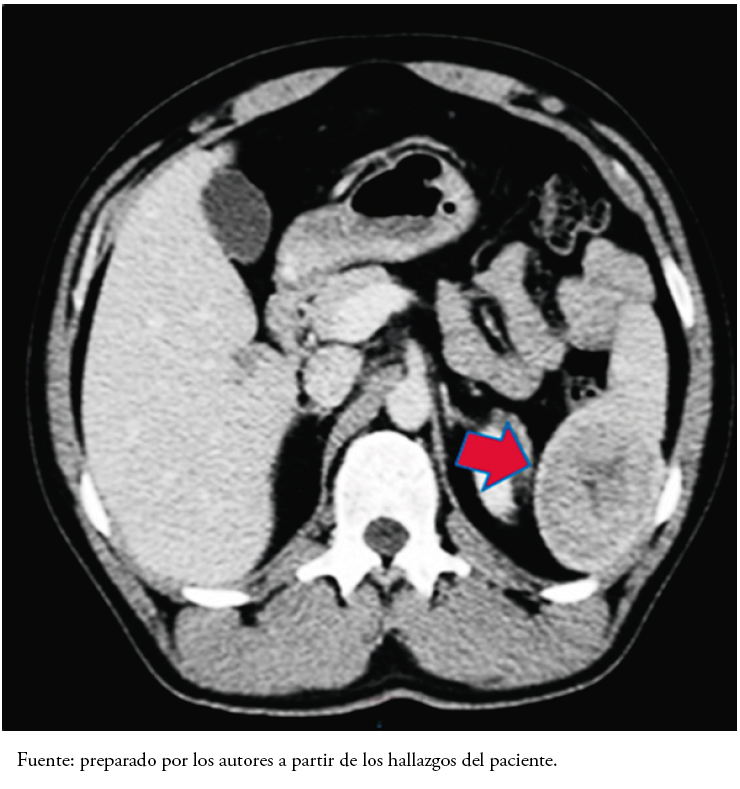
Los hallazgos de la tomografía computarizada de abdomen evidencian una imagen en el bazo. Ante la presencia de este hallazgo se solicitó interconsulta a oncología. Allí se indicó tomografía computarizada de abdomen y pelvis contrastada (Figura 1) que reportó a nivel del polo inferior del bazo una imagen de aspecto sólido que realza de manera tenue de forma periférica con el contraste endovenoso, con centro hipodenso y que medía 62 por 52 por 51 milímetros.
Ante la sospecha de neoplasia en el bazo, se decidió tratamiento quirúrgico con abordaje laparoscópico. Recibió vacunación antigripal, antineumococo 13, antimeningococo tetravalente y antihaemophilus influenzae.
En el estudio macroscópico de la pieza de esplenectomía que midió 14 por 11 por 4 centímetros y pesó 284 gramos, se observó a nivel subcapsular en el polo inferior, una formación nodular sólida. Esta formación estaba bien circunscrita, con un área central blanquecina de aspecto fibroso y con tractos blanquecinos que delimitan áreas violáceas que midieron 4,5 por 4 centímetros (Figura 2)
Los hallazgos microscópicos de los cortes histológicos mostraron nódulos coalescentes redondeados de aspecto angiomatoide, en los que se observó una proliferación vascular tipo hendiduras revestidas por células endoteliales sin atipia. Los vasos estaban entremezclados con células ahusadas y células inflamatorias, que incluían linfocitos y macrófagos. El estroma entre los nódulos era mixoide y en sectores fibroso, con una proliferación miofibroblástica acompañada de linfocitos, plasmocitos y siderófagos. Con inmunohistoquímica, los vasos fueron positivos para CD34 y CD31, observándose en sectores marcación positiva para CD8 y negativa para CD34 (Figura 3). El número de células positivas para IgG4 fue de uno por campo de gran aumento, y la relación IgG4/IgG fue menor a 0,4. El estudio para virus de Epstein Barr por reacción en cadena de la polimerasa (PCR) fue negativo.
Posteriormente, el paciente evoluciona de forma favorable a la cirugía sin complicaciones quirúrgicas ni infecciosas hasta la actualidad, manteniéndose con la medicación habitual y sin requerimiento de tratamiento adyuvante. Los estudios de laboratorio posquirúrgicos mostraron 4 535 000 glóbulos rojos por milímetros cúbicos, 7600 leucocitos por milímetros cúbicos (neutrófilos 72%), hemoglobina de 13,2 gramos por decilitro, hematocrito de 41%, 301 000 plaquetas por milímetros cúbicos, aspartato aminotransferasa 17 unidades internacionales por litro y alanina-aminotransferasa 18,5 unidades internacionales por litro.
 Tamaño completo
Tamaño completo 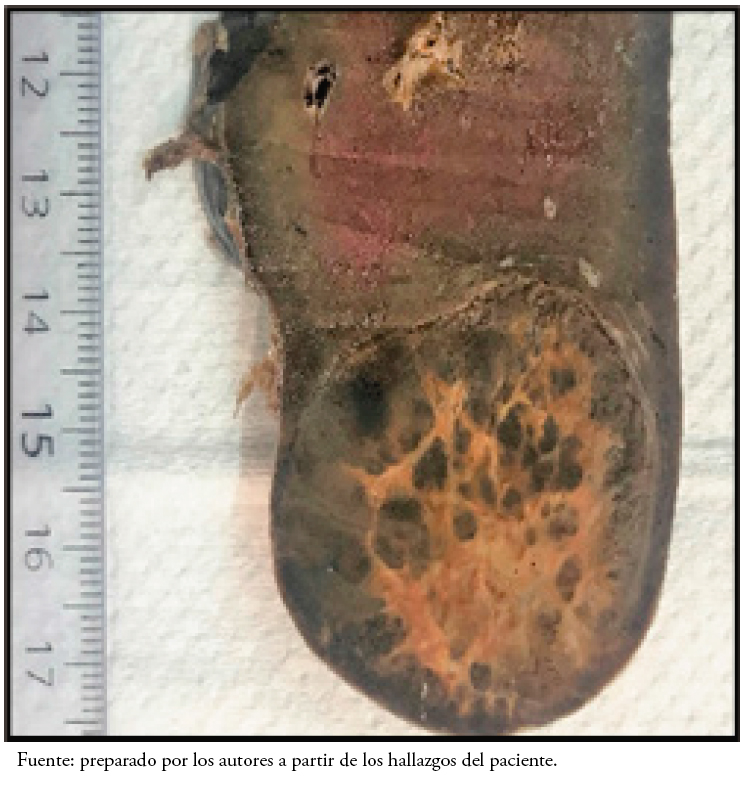 Tamaño completo
Tamaño completo 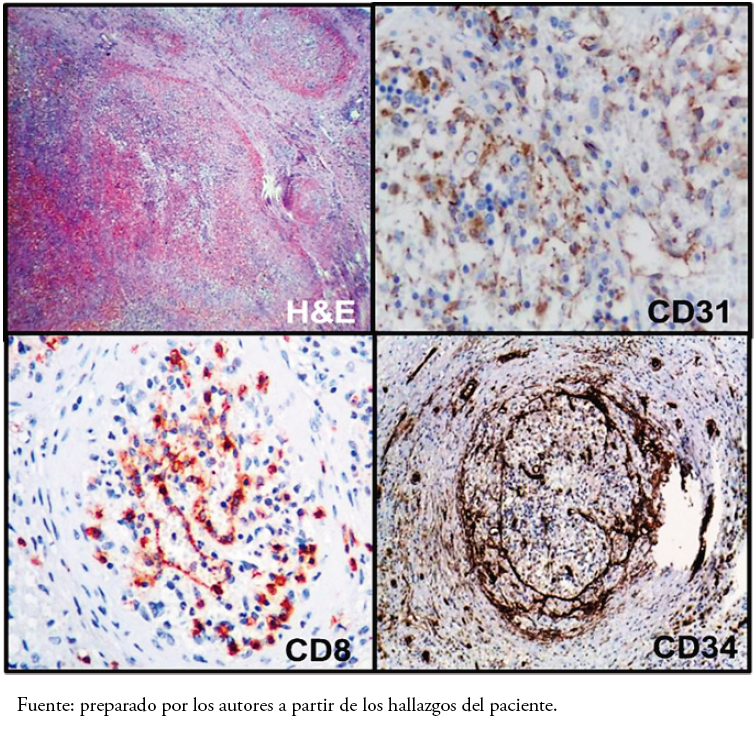 Tamaño completo
Tamaño completo Discusión
La transformación nodular angiomatoide esclerosante es una patología benigna, rara, con un rango etario que oscila entre los 22 y 74 años (con una media de 50 años) con ligero predominio femenino. Son lesiones asintomáticas. Por lo tanto, la detección suele ser incidental al realizarse estudios de imágenes por otras causas.
Son masas solitarias que pueden medir desde 0,9 hasta 17 centímetros. Las características radiológicas son inespecíficas, constituyendo el estudio histopatológico la confirmación diagnóstica. Macroscópicamente son lesiones nodulares, bien delimitadas y no encapsuladas. Al corte presentan un área central fibrosa tipo cicatriz, de la cual irradian tractos delimitando pseudonódulos. Microscópicamente está formada por nódulos angiomatoides coalescentes separados por tractos fibroconectivos, compuestos por tres tipos de vasos: capilares, vénulas y sinusoides. El estroma internodular está formado por tejido fibroso denso con áreas de aspecto mixoide, miofibroblastos gruesos dispersos, células plasmáticas, linfocitos y hemosiderófagos.
Sin bien poseen una imagen histológica bastante característica, es obviamente necesario descartar patologías muchos más frecuentes. La inmunohistoquímica es una herramienta muy útil, ya que estas lesiones poseen un patrón inmunofenotípico muy particular caracterizado por CD34 (-) CD31 (+) CD8 (+) en los sinusoides, CD34 (+) CD31 (+) CD8 (-) en los capilares y CD34 (-) CD31 (+) CD8 (-) en la venas pequeñas. El CD68 es positivo en macrófagos y algunas células son CD68 + y SMA + [8],[9]. Se han observado algunos casos positivos para CD30, unos con expresión de virus de Epstein Barr por hibridización in situ (ARN pequeños codificados por el virus de Epstein-B, EBER) y otros negativos [10],[11].
El índice de proliferación con Ki67 es bajo (aproximadamente menor a 4%). La etiopatogenia de la proliferación vista en la transformación nodular angiomatoide esclerosante puede estar relacionada con las lesiones esclerosantes de la enfermedad por IgG4; ya que en el estroma fibroconectivo existe incremento de células plasmáticas IgG4 positivas. En nuestro caso el número de células IgG4 positivas fue de uno medido por campo de gran aumento y la relación de células IgG4 positivas por inmunoglobulinas positivas fue inferior a 0,4. Por ello, consideramos que no estaría relacionado con la enfermedad por IgG4. La marcación negativa para el virus de Epstein Barr por PCR alejaría también la asociación de esta lesión con dicho virus.
Los tumores linfoides son las neoplasias más comunes del bazo, mientras que las no linfoides son escasamente reportadas [2],[7] y, en general, son de origen vascular. A pesar de que los diagnósticos prequirúrgicos son más extensos, una vez revisada la macroscopía y la histología, se reducen a lesiones como hamartoma, hemangioma convencional, hemangioendotelioma, angioma de células litorales y metástasis de carcinoma [7].
Dentro de los nódulos, las células del revestimiento endotelial son negativas para D2-40, lo que confirmaría su origen vascular sanguíneo y no linfático. Cao et al. en su trabajo, con revisión de publicaciones disponibles en inglés, comenta que 30 de 127 casos (23,6%) coexistieron con otras enfermedades como mielofibrosis idiopática, cáncer de los conductos biliares y de páncreas, pielonefritis aguda y tumores malignos [4]. Al compararse estos hallazgos con el informe original de Martel, se confirma que los pacientes con transformación nodular angiomatoide esclerosante tienen una relativamente alta prevalencia de sincronicidad con enfermedades de otros órganos. Por ello, es necesario que una vez descubierta una lesión esplénica (en particular, coexistiendo con una neoplasia maligna), clínicos y radiólogos no den por sentado automáticamente que se trata de una metástasis, sin evaluar que podría tratarse de una patología diferente de transformación nodular angiomatoide esclerosante u otra más frecuente [1],[4].
La esplenectomía es curativa, sin casos reportados hasta la actualidad de transformación maligna o recidiva. Algunos autores proponen la hemiesplenectomía laparoscópica como tratamiento de elección en lugar de la esplenectomía abierta. Sugieren que el abordaje laparoscópico acorta los días de hospitalización, reduce gastos médicos, tiene menos complicaciones en la herida y ofrece un mejor resultado cosmético.
Aunque la transformación nodular angiomatoide esclerosante tiene hallazgos de imágenes relativamente específicos, el diagnóstico diferencial con otros tumores esplénicos benignos o malignos es muy difícil.
Por ser una entidad patológica recientemente descrita, es necesario recopilar series grandes y revisar nuestros archivos reevaluando algunos de sus diagnósticos diferenciales para lograr una mejor comprensión de la misma. Tal como comentan, Agrawal et al., que a través del reporte de dos casos propios y revisión de la literatura (uno de ellos asociado a extensa hematopoyesis extramedular), tumores con la morfología característica de la transformación nodular angiomatoide esclerosante se han registrado desde por lo menos 1978. Muchos de ellos fueron diagnosticados previamente como tejido de granulación esplénico exuberante, hamartomas, hemangiomas multinodulares o incluso pseudotumores inflamatorios. La lesión ha sido reportada de forma intermitente en el pasado, pero de vez en cuando aparecen casos nuevos con asociaciones aún más nuevas.
En nuestro país, Ecuador, Fernández y Lara publicaron en 2018 un caso de transformación nodular angiomatoide esclerosante en un paciente de 76 años, con lesión tumoral en el bazo. En él se realizó laparotomía con esplenectomía, confirmándose el diagnóstico por microscopia e inmunohistoquímica (CD31+, CD34+), presentándose de forma similar a nuestro caso [12].
Está descrito un caso de un paciente masculino de 72 años, a quien se realizó el diagnóstico por punción guiada por ecografía. Las muestras histológicas mostraron proliferación de fibroblastos, infiltración de linfocitos y células plasmáticas y pequeños vasos sanguíneos en forma de hendidura en algunas zonas. La inmunohistoquímica reveló la presencia de células CD31+ y CD34+ en los pequeños vasos sanguíneos [13].
No se conocen factores de riesgo y no se han comprobado factores desencadenantes, excepto la asociación de casos con IgG4 y virus de Epstein Barr. Se ha propuesto de manera verosímil en el título de un trabajo si es que se trata de “¿Una nueva entidad o un nuevo nombre?” [14]. Tal vez esta apreciación sea lo más apropiado.
Conclusión
La transformación nodular angiomatoide esclerosante es una patología rara y benigna, su diagnóstico generalmente es incidental. Lo médicos deben tenerlo presente dentro del diagnóstico diferencial dentro de patología neoplásica de bazo.
Notas
Autoría
JBCL, LMTC, PCMS, AARC: recolección de datos de caso clínico, conceptualización, redacciónrevisión y edición del borrador y redacciónrevisión y edición del artículo final.
Agradecimientos
Carrera de Medicina de la Universidad Católica de Cuenca sede Azogues. Hospital Homero Castanier Crespo, Azogues, Ecuador. Hospital IESSBabahoyo, Ecuador. Grupo de Investigación Hbr Health & Behavior, Cuenca, Ecuador. Grupo de Investigación CIGMHA, Azogues, Ecuador. Vicerrectorado de Investigación e Innovación, Vinculación con la Sociedad y Posgrado de la Universidad Católica de Cuenca, Ecuador. Carrera de Psicología Clínica de la Universidad Católica de Cuenca, Ecuador. Laboratorio de Psicometría, Psicología Comparada y Etología del Centro de Investigación, Innovación y Transferencia de Tecnología (CIITT) de la Universidad Católica de Cuenca, Ecuador.
Conflictos de intereses
Los autores completaron la declaración de conflictos de interés de ICMJE y declararon que no recibieron fondos por la realización de este artículo; no tienen relaciones financieras con organizaciones que puedan tener interés en el artículo publicado en los últimos tres años y no tienen otras relaciones o actividades que puedan influenciar en la publicación del artículo. Los formularios se pueden solicitar contactando al autor responsable.
Financiamiento
Los autores declaran que no existió ningún tipo de financiamiento.
Aspectos éticos
Se siguió los protocolos en el centro donde fueron recaudados los datos del paciente. Se contó con la autorización del departamento de Docente e Investigación del hospital Homero Castanier Crespo.
Idioma del envío
Español.

