Publicado el 1 de agosto de 2007 | http://doi.org/10.5867/medwave.2007.07.2796
Hipotermia perioperatoria: estrategias para la gestión
Perioperative hypothermia: management strategies
Resumen
Este texto completo es la transcripción editada de una conferencia dictada en el marco de la Jornada de Perfeccionamiento en Enfermería Quirúrgica y Esterilización, realizada los días 29, 30 de noviembre y 01 de diciembre de 2006. El evento fue organizado por la Sociedad Chilena de Enfermeras de Pabellones Quirúrgicos y Esterilización.
Introducción
Los objetivos de esta exposición son: definir la hipotermia, en relación con la normotermia; identificar los factores que contribuyen a la hipotermia perioperatoria inesperada; describir sus efectos fisiopatológicos; evaluar sus repercusiones económicas y elaborar una estrategia de gestión para prevenirla.
La temperatura corporal es un indicador importante de salud y enfermedad: la fiebre es un signo de enfermedad y la temperatura normal, un signo de bienestar. Entre las referencias históricas del control de la temperatura destacan algunos personajes como Sanctorius, que ya en 1638 usaba instrumentos para medir el calor corporal; Florence Nightingale, preocupada por la hipotermia, recomendaba a las enfermeras que vigilaran la temperatura corporal para evitar la pérdida de calor vital del paciente; en 1868, Wunderlich inventó el termómetro de mercurio y comprobó que la temperatura normal del cuerpo humano era 37° C, con un rango que oscilaba entre los 36,2° C y los 37,5° C, según la hora del día y el sexo, siendo algo más alta en las mujeres.
Definiciones importantes para este tema son las siguientes:
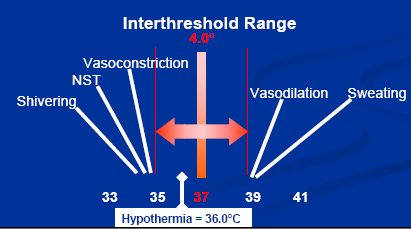
- Normotermia: corresponde a la temperatura central normal; fluctúa entre 36° C y 38° C y en personas sanas rara vez presenta variaciones superiores a un grado.
- Hipotermia: es la temperatura menor de 36° C. Es importante considerar que la temperatura varía según el sitio de medición y que durante la cirugía la temperatura puede bajar con rapidez, por lo que es necesario monitorizarla.
- Termorregulación: es el control o mantención de la temperatura dentro del rango normal.
Diversas asociaciones de los Estados Unidos han entregado normas de cuidado, recomendaciones y guías clínicas para el control de la temperatura. Por ejemplo, la Asociación de Enfermeras Anestesistas (Association of Nurse Anesthetists) recomienda monitorizar a todos los pacientes que reciben cualquier tipo de anestesia; la Sociedad Americana de Anestesiólogos (American Society of Anesthesiologists) tiene normas de monitoreo relacionadas con los cambios clínicos de la temperatura según lo previsto, anticipado o sospechado; la Asociación de Enfermeras Quirúrgicas Registradas AORN (Association of Perioperative Registered Nurses) también tiene normas, guías clínicas y procedimientos que se recomiendan para el manejo de la hipotermia.
La Asociación de Enfermeras de Perianestesia ASPAN (Association of Perianesthesia Nurses) publicó, en el año 2001, una guía más específica para las enfermeras de las salas de recuperación, que presta especial atención a la hipotermia perioperatoria no planificada. Fue la primera guía clínica que se dedicó en forma exclusiva a este problema, se encuentra en el sitio de Internet http://www.aspan.org y en ella se presentan los enfoques de gestión y prevención de hipotermia, además de algunas definiciones para unificar la terminología, mediciones, intervenciones, formas de evaluación y resultados previsibles. Abarca todo el período perioperatorio, incluso en pacientes ambulatorios y entrega elementos de recuperación secundaria.
Al hablar de normotermia, el rango de variaciones en la temperatura es muy estrecho. En la mayoría de las personas sin fiebre la variación diaria de la temperatura es de más o menos dos décimas de grado Celsius durante el día, lo que el organismo consigue gracias a sistemas de retroalimentación positiva y negativa que operan en tres fases, mediante las cuales detecta, regula y responde a los cambios de temperatura. La primera fase corresponde a la detección térmica aferente, que realizan tanto los receptores de calor como los de frío, presentes en gran cantidad en piel, cerebro, médula espinal, abdomen y región torácica. Esta información, que proviene principalmente de los receptores de frío y en menor medida de los de calor, viaja por la médula espinal hasta el hipotálamo para su procesamiento y es la causa de que la temperatura cambie y se adapte a las necesidades del cuerpo. La segunda fase, o regulación central, ocurre en el sistema nervioso central, específicamente en el hipotálamo, el cual integra la información que proviene de la periferia y la utiliza para producir respuestas autonómicas. La tercera fase corresponde a las respuestas eferentes, que son las reacciones del organismo ante el enfriamiento o aumento de calor corporal.
Como ejemplos de termorregulación en circunstancias normales, es decir, con fluctuaciones de temperatura de dos décimas de grado, cuando aumenta la temperatura corporal se produce vasodilatación periférica, sudoración y sensación de calor, por lo que la persona se quita la ropa; en cambio, cuando la persona se está enfriando, como ocurre con la falta de abrigo, comienza a tiritar y se produce vasoconstricción periférica. Con esto se pierde algo de temperatura en la piel, lo que ayuda a mantener la temperatura central de los órganos principales.
Hipotermia perioperatoria
La hipotermia perioperatoria planificada es la que se realiza en pacientes, por ejemplo, con hipertermia maligna secundaria a agentes anestésicos, situación que constituye una emergencia en la cual se debe enfriar al paciente; o en pacientes sometidos a cirugía cerebral o de derivación coronaria, en los cuales se baja la temperatura para disminuir la demanda metabólica y evitar la isquemia o hipoxia. En general se procura disminuir la temperatura en dos o tres grados y no más, con el fin de evitar complicaciones al recalentar al paciente.
La hipotermia perioperatoria imprevista ocurre por pérdida de calor, es inherente al ambiente quirúrgico y ocurre mientras se administra la anestesia o se realiza el procedimiento quirúrgico, con el paciente desnudo y con frecuencia en un ambiente frío. Este término se aplica a pacientes cuya temperatura disminuye a menos de 36° C. En los Estados Unidos, cada año, alrededor de 14 millones de pacientes presentan este problema, cifra que corresponde sólo a los datos conocidos. Muchas de las personas sometidas a cirugía refieren que han sentido frío antes y después de la cirugía, lo que, por cierto, es preciso evitar. En la hipotermia imprevista se produce una pérdida de calor corporal superior a la capacidad del organismo para generar calor, lo que puede suceder antes, durante o después del procedimiento quirúrgico y se puede presentar debido a ciertas características del paciente, como edad extrema, estado nutricional o presencia de enfermedades de base, como diabetes o enfermedades cardiovasculares. También puede ser causada por depresión del centro termorregulador por efecto secundario de los agentes anestésicos, o por factores ambientales del quirófano, como temperatura, duración de la cirugía o uso de sangre o fluidos endovenosos fríos. La anestesia regional, que contribuye a la pérdida de calor por bloqueo de respuestas simpáticas, también puede causar esta condición. En cirugía puede ocurrir que se cuide la comodidad del médico y del personal, pero se olvide la del paciente.
Respecto a la edad del paciente, hay que contemplar ciertos factores. El paciente geriátrico, en general, siente más frío y con frecuencia sufre disminución de la circulación periférica, pero sus centros de termorregulación no son tan eficientes, por lo que no tirita como lo haría una persona joven; además, es frecuente que tenga poca grasa corporal, lo que aumenta el riesgo de sufrir hipotermia. Los pacientes pediátricos se parecen a los geriátricos: sus centros termorregulatorios no están muy desarrollados y también presentan alto riesgo de sufrir hipotermia, pero en ellos suele haber mayor preocupación por mantenerlos abrigados, cuidado que se debe extender a los pacientes adultos. Los adultos jóvenes no tienen mayor riesgo de sufrir hipotermia, pero se quejan más, porque sus sistemas funcionan bien y se pueden dar cuenta de que están incómodos con la temperatura.
Mecanismos de pérdida de calor
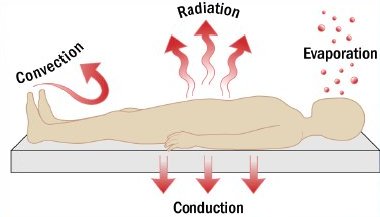
Los mecanismos que intervienen en la pérdida de calor son cinco:
- radiación, en que básicamente participa el aire, pues al exponer al paciente, la piel pierde calor hacia el ambiente;
- convección, en que la menor temperatura del aire, al estar en contacto con la piel, causa enfriamiento;
- evaporación o pérdida de pequeñas cantidades de calor, debido a los gases respiratorios que se eliminan;
- conducción, o pérdida de temperatura corporal por contacto del cuerpo con superficies o instrumentos fríos;
- redistribución, que es el mecanismo más importante de hipotermia entre los primeros 45 a 60 minutos (Fig. 1).
 Tamaño completo
Tamaño completo Figura 1. Mecanismos de pérdida de calor
Es importante conocer la fisiopatología y las fases clínicas de la hipotermia por distribución, para prevenirla. La redistribución se potencia con la vasodilatación que inducen los agentes anestésicos que se administran al paciente.
En una primera fase hay una rápida disminución de la temperatura, que puede ir desde una décima hasta un grado y medio; la caída es relativamente rápida, entre 45 minutos y una hora y también depende de las características del paciente y del ambiente del quirófano; el precalentamiento previo a la cirugía puede reducir la primera fase de la caída de la temperatura o incluso evitarla totalmente y constituye la intervención más importante que se puede realizar. La segunda fase tiene lugar durante las dos a tres horas siguientes: la temperatura continúa bajando, sólo que de manera más lenta. En la tercera fase la temperatura central se estabiliza y se mantiene relativamente estable cuando alcanza los 34° C, pero el calor corporal puede seguir disminuyendo, incluso cuando la temperatura central se mantiene estable en los termómetros y el paciente puede enfriarse cada vez más; de hecho, se suele decir que el paciente está frío como lagartija, porque adquiere la temperatura ambiental y en casos extremos esto puede conducir a su muerte. En la segunda y tercera fases también es necesario calentar al paciente en el quirófano. Si el procedimiento va a durar más de una hora, los pacientes perderán temperatura y se les debe cubrir con frazadas térmicas para evitar que pierdan más calor; es posible que haya que mantener estas frazadas en la sala de recuperación.
Bajo los efectos de la anestesia, los rangos de temperatura mencionados se amplían y ya no son dos décimas de grado, sino que pueden llegar hasta a cuatro grados. Esta situación se debe a la apertura de las derivaciones arteriovenosas por efecto de los agentes anestésicos, lo que permite que la sangre se mezcle más (Fig. 2).
 Tamaño completo
Tamaño completo Figura 2. Termorregulación bajo efectos anestésicos (Sessler DI, 1995 Perioperative Heat Balance. Anesthesiology 2000; 92(2): 578-96)
Consecuencias de la hipotermia no planificada
Si se permite que los pacientes tengan hipotermia se presentarán consecuencias negativas, que serán más significativas en niños y ancianos. Lo más frecuente es que los pacientes tiriten en la sala de recuperación, lo que es muy incómodo para ellos y no debería ocurrir, ya que la hipotermia por redistribución se puede evitar mediante una adecuada calefacción del paciente antes de la cirugía.
La hipotermia no planificada causa varios efectos en el organismo: altera la vía de la coagulación y produce insuficiencia de la función plaquetaria, lo que puede ocasionar hemorragias, fenómeno similar al que ocurre en la coagulación intravascular diseminada; aumenta la isquemia cardiaca, por disminución de la oxigenación normal; enlentece el metabolismo de los agentes anestésicos; altera el proceso de cicatrización de las heridas; retarda la recuperación de la anestesia e incrementa el número de infecciones, en comparación con lo que ocurre en pacientes que mantuvieron su temperatura normal. Este último efecto se comprobó en un metaanálisis de más de 100 estudios, en el que se encontró que los pacientes con temperatura normal al finalizar la cirugía tenían una tasa de infección de la herida operatoria de 6%, cifra que subía a 19% en los pacientes con hipotermia.
Otra consecuencia de la hipotermia es el aumento de los costos, ya que el tiempo de estadía en la sala de recuperación aumenta y en algunos casos, prácticamente se duplica, con el consiguiente incremento del gasto; del mismo modo, las infecciones de la herida operatoria pueden hacer que el paciente reingrese al hospital y permanezca allí días e incluso meses, cuando la infección es grave. Los abogados están empezando a mirar estos temas desde una perspectiva legal, de modo que es preciso prevenir estas complicaciones. Los episodios cardiacos, como los infartos al miocardio, cuestan miles de dólares y ocupan mucho tiempo de las unidades de cuidados intensivos, lo que constituye otra razón para convencer a los administradores y supervisores de los pabellones quirúrgicos de la necesidad de adquirir equipos de calentamiento, cuyo costo no es tan elevado y constituyen una buena medida de prevención y seguridad para el paciente. En los Estados Unidos, la estadía en una unidad de cuidados intensivos cuesta como mínimo 1.000 a 1.200 dólares por día y una hospitalización prolongada puede costar alrededor de 500 dólares diarios; si se contrasta el costo derivado de la hipotermia con el gasto necesario para prevenirla, queda claro lo que conviene más: el uso de calentadores por convección y las frazadas desechables cuestan alrededor de diez dólares, los humidificadores del circuito de anestesia, cinco dólares y los calentadores de fluidos intravenosos, diez dólares por vez, lo que es un gasto mínimo comparado con los cientos o miles de dólares que demanda el tratamiento de las complicaciones.
Algunos fármacos también causan temblores, aunque éstos, en general, se relacionan con la hipotermia y aparecen cuando los pacientes están saliendo del efecto anestésico, debido a que hasta ese momento la anestesia detiene las respuestas conductuales. Es preciso distinguir si los temblores son secundarios a alguna droga o se deben a hipotermia; para ello, ante un paciente que despierta tiritando en la sala de recuperación se debe averiguar con el anestesista qué drogas utilizó y cuáles pueden haber causado los temblores. El diagnóstico diferencial con la hipotermia se efectúa midiendo la temperatura: si ésta es 36º C o menos, es muy probable que ésta sea la causa. Para prevenir la hipotermia el lapso más importante es el período preoperatorio, hecho avalado ampliamente en la literatura: es fundamental prevenir la hipotermia antes de que aparezca y ya no es necesario que los pacientes continúen tiritando.
Calentamiento por confort y calentamiento clínico
En los Estados Unidos es muy común la cirugía bariátrica en pacientes obesos, que no caen en hipotermia con la misma facilidad que los pacientes más delgados, pero puede ocurrir y es necesario monitorizar su temperatura y proporcionarles calentamiento para su confort, de modo que se mantenga la temperatura corporal, pero no se incremente. En un estudio realizado hace un año y medio se demostró que el calentamiento preoperatorio por bienestar y el calentamiento clínico aumentaban la satisfacción y disminuían la ansiedad preoperatoria.
El calentamiento clínico también es una forma de proporcionar bienestar a los pacientes, ya que cuando éstos sienten frío lo perciben como una situación desagradable, lo que puede aumentar su ansiedad y empeorar el dolor, si existía previamente. El calentamiento clínico eleva la temperatura corporal del paciente a un nivel justo y necesario para prevenir la hipotermia y reducir las complicaciones.
Métodos de calentamiento
Los dispositivos para lograr el calentamiento han evolucionado: hace algún tiempo se colocaban bolsas de goma con agua caliente cerca del paciente; o se le cubría con frazadas entibiadas con calentadores; también se utilizaron colchones con agua circulante, que son efectivos si se ponen sobre el paciente, pero pueden causar dificultades por la presión y quemaduras si se acuesta al paciente encima de ellos, en especial cuando se trata de colchones antiguos o de frazadas metálicas que aparecieron en la década de los 70 u 80 pensando en los viajes espaciales. Las lámparas de calor radiante son caras y peligrosas; en pediatría se han descrito casos de quemaduras muy graves por el uso incorrecto de estas lámparas, a pesar de lo cual todavía se usan. En cambio, la medida de calentar los fluidos intravenosos es de gran utilidad.
Con respecto a las frazadas de algodón, un estudio muy extenso que se realizó en tres grandes sistemas hospitalarios de los Estados Unidos demostró que el calor de una frazada se disipa dentro de cinco a diez minutos y después se necesita otra para continuar calentando al paciente, y que el uso simultáneo de más de una frazada no aporta más calor. En cada paciente se utilizaban nueve a doce frazadas, en promedio, desde el preoperatorio hasta después de la cirugía, lo que implica un costo no sólo en la compra inicial, que en los Estados Unidos es de un dólar y ocho centavos por frazada, sino además un costo por lavado, reposición por desgaste y personal necesario para trasladarla, aspectos que conviene considerar desde el punto de vista de la administración.
Las frazadas de calentamiento por aire forzado son similares a una frazada eléctrica, pero con una unidad que insufla aire caliente al interior. Numerosos estudios de precalentamiento con estas frazadas durante el preoperatorio demostraron que la temperatura central de los pacientes se mantuvo mejor durante toda la cirugía y el traslado hasta la sala de recuperación y que los pacientes permanecieron con temperaturas más altas que los pacientes que recibieron la frazada de algodón. No hubo diferencias efectivas en cuanto a dolor, náuseas y vómitos, pero sí hubo menos angustia y una sensación positiva de comodidad. Respecto a los costos, en un pabellón de doce salas hubo un ahorro de alrededor de 100.000 dólares en un año, debido al cambio de las frazadas de algodón por este sistema (Fig. 3).
 Tamaño completo
Tamaño completo Figura 3. Frazada de calentamiento por aire forzado
En caso de que el paciente esté hipotérmico se debe usar la frazada de calentamiento por aire forzado junto con la unidad que insufla el aire; esta última no se debe utilizar sin la frazada, ya que puede causar quemaduras graves, de hecho, se ha informado de quemaduras profundas con limitaciones de la actividad posterior: es como apuntar a la piel un secador de pelo durante varias horas.
La bata de calentamiento es uno de los sistemas más nuevos y permite que el paciente ajuste la temperatura por sí mismo. Este sistema también se puede usar dentro del quirófano, aunque en ese caso el paciente no puede ajustar la temperatura y debe hacerlo otra persona. Tiene las mismas propiedades de calentamiento convectivo en el panel frontal de la bata y también es desechable. Si se desea se puede insuflar aire más frío, lo que agrada mucho a los pacientes que han sido sometidos a cirugía bariátrica. Los gastos de este sistema también son menores (Fig. 4).
 Tamaño completo
Tamaño completo Figura 4. Bata de calentamiento
Si se compara el tiempo que se utiliza para elevar la temperatura del paciente con distintos métodos de calentamiento, se observa que el calentamiento y la humidificación de la vía aérea demoran dos horas en causar un cambio de un cuarto de grado Celsius; cuando se usa una frazada, el tiempo necesario para lograr un cambio en la temperatura es de cerca de ocho horas; con el uso de tres frazadas la situación mejora un poco y una frazada de aire forzado tarda dos horas en aumentar la temperatura en cuatro grados (Fig. 5).
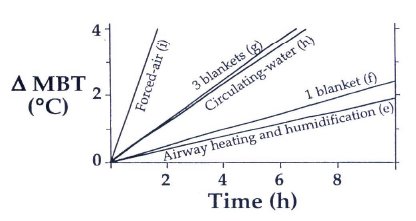 Tamaño completo
Tamaño completo Figura 5. Métodos de calentamiento: la frazada de aire forzado es más efectiva para entregar calor al sistema.
En relación con los fluidos, el gráfico siguiente muestra que el uso de fluidos fríos causa una disminución hasta de 4° C en la temperatura del paciente. No hay evidencia real de que calentar los fluidos determine una gran diferencia en el aumento de la temperatura, pero sí ayuda a mantenerla. Los fluidos no deben estar a más de 38º C, o también causarán daño (Fig. 6).
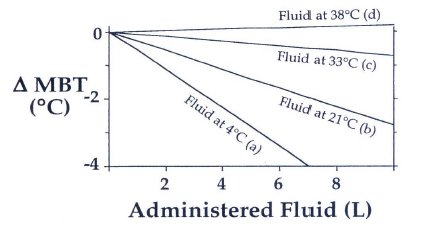 Tamaño completo
Tamaño completo Figura 6. El calentamiento de los fluidos administrados es muy útil
La necesidad de usar métodos de calentamiento surgió con el fin de evitar las complicaciones descritas. Al prevenir la hipotermia disminuyen las infecciones de la herida operatoria; el infarto agudo al miocardio se reduce casi en 50%; la necesidad de transfusiones baja en 40% y, por lo mismo, se acortan los tiempos de estadía hospitalaria y se reducen las tasas de mortalidad. Los datos provienen de un metaanálisis en que se revisó varios estudios, con sus resultados y costos. En los Estados Unidos, durante 1999, el ahorro fue de 7000 dólares por paciente; hoy las cifras se acercan a los 11.000 dólares por paciente.
Prevención de la hipotermia
Para prevenir la hipotermia es necesario que exista un programa de manejo de la normotermia, que use enfoques proactivos para proteger al paciente quirúrgico del daño potencial por hipotermia. Si se dispone del equipamiento adecuado, es importante usarlo correctamente desde el preoperatorio; si no hay dispositivos de calentamiento disponibles, se debe considerar que el ahorro final es importante, por lo que hay buenos argumentos para fundamentar su adquisición.
Cerca de 55 años de evidencia científica avalan la importancia de la prevención de la hipotermia, principalmente en la literatura sobre anestesia. El motivo por el que esto no siempre se ha llevado a la práctica puede tener que ver con que, en general, este aspecto ha estado en manos de los anestesistas, sin intervención de las enfermeras; pero la medición de la temperatura de los pacientes es una labor de enfermería, por lo que intervenir en esta materia no es una intromisión, sino una forma más de contribuir a la seguridad del paciente.
El calentamiento de los pacientes puede ser activo o pasivo. El calentamiento activo es el proceso mediante el cual se incrementa la temperatura del paciente por motivos clínicos y se puede efectuar durante todas las fases de la cirugía, para mantener la normotermia: en la etapa preoperatoria se conoce como precalentamiento y se realiza con el fin de elevar la temperatura de todo el cuerpo, es decir, para depositar calor en el paciente, mediante frazadas de calentamiento por convección, calentamiento de los fluidos o calentamiento de la vía aérea por humidificación. El calentamiento pasivo se refiere al aumento de la temperatura del paciente para proporcionarle mayor comodidad; se efectúa usando frazadas reflectantes del calor, frazadas de algodón, cubriendo la cabeza y tapando los pies del paciente.
El precalentamiento consiste en la combinación de la temperatura periférica con la temperatura central, de modo que la temperatura sea la misma en todo el cuerpo. Lo que se hace es incrementar la temperatura del sistema periférico para que, cuando se administre la anestesia, ese gradiente de temperatura, que puede alcanzar los cuatro grados, sea menor (Fig. 7).
 Tamaño completo
Tamaño completo Figura 7. Precalentamiento corporal
Las imágenes siguientes ejemplifican el funcionamiento del cuerpo sin precalentamiento y con él. Sin precalentamiento, la temperatura central antes de la cirugía es más alta que la periférica; cuando se inicia la cirugía, la sangre central se mueve y se mezcla con la periférica, de modo que la temperatura central disminuye. Por otra parte, al realizar precalentamiento la periferia está más tibia y al administrar la anestesia estará más o menos a la misma temperatura que el centro, por lo que, cuando la sangre se mezcle por efecto de la apertura de las derivaciones arterio-venosas debidas a la vasodilatación, no habrá una gran caída de la temperatura (Fig. 8).
 Tamaño completo
Tamaño completo Figura 8. Funcionamiento del cuerpo sin y con precalentamiento
El efecto del precalentamiento es más notable en las cirugías de menor duración, debido a que la redistribución ocurre entre los 45 primeros minutos y la hora. En casos más prolongados el precalentamiento también puede ayudar, pero hay que monitorizar la temperatura y continuar calentando a los pacientes durante el intraoperatorio, e incluso en el postoperatorio. El precalentamiento contribuye a la prevención de la hipotermia, ya que aumenta la comodidad del paciente, disminuye la ansiedad preoperatoria, eleva la temperatura postoperatoria, elimina los temblores y baja las tasas de infección y de otras complicaciones. Por otra parte, al calentar a los pacientes es importante monitorizar su temperatura para evitar que se calienten en exceso, suden y pierdan lo ganado.
En cuanto a las estrategias de gestión, ya se mencionó que existen las guías clínicas publicadas por la ASPAN; la AORN también está trabajando en este aspecto y durante 2007 espera entregar sus propias recomendaciones, dirigidas a evitar complicaciones, reducir costos y fortalecer el trabajo en equipo. En los Estados Unidos, la prevención de la hipotermia en las grandes cirugías abdominales es un indicador de calidad y los organismos de acreditación hospitalaria están planteando que este criterio se extienda a todos los pacientes.
La dirección de los pabellones quirúrgicos del siglo XXI deberá contemplar el desarrollo de políticas que procuren disminuir las complicaciones y los costos con un enfoque preventivo, lo que constituye la estrategia más importante.

