Reporte de caso
← vista completaPublicado el 25 de octubre de 2013 | http://doi.org/10.5867/medwave.2013.09.5821
Adenocarcinoma primario de duodeno: reporte de una neoplasia infrecuente
Primary duodenal adenocarcinoma: case report of an infrequent tumor
Resumen
Introducción: el adenocarcinoma primario de duodeno es una neoplasia infrecuente en nuestro medio y a nivel mundial. No existen evidencias concluyentes sobre su epidemiologia, diagnóstico, tratamiento ni pronóstico. Caso clínico: presentamos el caso de una paciente de 77 años de raza mestiza, procedente de Cusco (Perú) que consulta por dolor abdominal, pérdida de peso, náuseas, vómitos postprandiales y sensación de llenura precoz de tres meses de evolución. Al momento del examen se encuentra con desnutrición calórica proteica de segundo a tercer grado con índice de masa corporal de 16,88 kg/m2, signos de anemia crónica moderada a severa y una tumoración abdominal de 8 cm en epigastrio e hipocondrio derecho. La tomografía espiral multicorte de abdomen y ecografía revelaron la presencia de un tumor sólido en la segunda porción de duodeno. Recibió una gastroenteroanastomosis sin resección del tumor y toma de biopsia, la cual confirmó un adenocarcinoma tubular. Además se verificó ausencia de tumor primario en estómago, páncreas, vías biliares y colon. Con tales diagnósticos la paciente fue estabilizada y se inició quimioterapia con 5-fluorouracilo, irinotecan y leucovorina. Revisión de literatura: presentamos una breve revisión sobre el diagnóstico, tratamiento y pronóstico para su análisis y discusión. Discusión: el manejo de esta enfermedad no es sencillo. La escasa la literatura deja mucho del manejo a criterio del médico sobre lo más adecuado para el paciente. Consideramos que todo caso de una enfermedad infrecuente debe ser estudiado a profundidad, dar origen a una revisión meticulosa de la bibliografía y, por sobre todo, debe ser reportado para su conocimiento por la comunidad médica.
Introducción
Los adenocarcinomas primarios del intestino delgado son neoplasias malignas muy raras. Existen pocos datos bibliográficos para guiar las decisiones diagnósticas y terapéuticas a seguir en estos casos[1]. La mayoría de la información disponible sobre dicha enfermedad son reportes aislados o análisis de muestras pequeñas de pacientes. La rareza de esta enfermedad ha limitado su comprensión clínica y molecular, situación que demora su diagnóstico[1],[2].
Entre los carcinomas primarios del intestino delgado, el más frecuente es el de duodeno[2]. Un estudio en Perú halló que el 1,6% de las neoplasias malignas del aparato digestivo correspondían al duodeno[3].
Debido a la baja prevalencia de esta enfermedad, su diagnóstico no se encuentra entre las primeras posibilidades diagnósticas en pacientes que presentan cuadros clínicos compatibles con tumoraciones digestivas altas. Incluso al realizar el diagnóstico, existen divergencias al momento de instaurar tratamientos quirúrgicos o quimioterápicos. Por ello presentamos el presente caso clínico para su posterior discusión y análisis.
Presentación del caso
Paciente de 77 años de sexo femenino, natural y procedente del área rural del departamento de Cusco, Perú. Su tiempo de enfermedad es de tres meses. Este se inició de forma insidiosa con curso progresivo, dolor abdominal difuso de tipo cólico de moderada intensidad que remitía espontáneamente. No presentó factores atenuantes ni desencadenantes. De manera concomitante presentó vómitos postprandiales de contenido alimentario, precedidos de náuseas y sensación de llenura precoz. Un mes antes de su hospitalización, sólo toleraba ingestión de líquidos. La paciente evidenció disminución del 52% de su peso habitual en el último año, además de astenia y adinamia. Por ello acudió al centro atención primaria de su localidad, desde donde fue referida a Cusco y posteriormente al Hospital Regional Honorio Delgado Espinoza en la ciudad de Arequipa.
Al momento del examen la paciente se encontró en mal estado general, lúcida, en buen estado de hidratación, con emaciación severa, tejido celular subcutáneo muy escaso. Presentó frecuencia cardíaca de 78 latidos por minuto, frecuencia respiratoria de 16 respiraciones por minuto, presión arterial 80/60 mmHg, peso de 35,5 kg, talla 1,45 m, e índice de masa corporal de 16,88 kg/m2.
Asimismo, presentó piel y mucosas pálidas, sin particularidades en el examen cardiopulmonar. Su abdomen estaba excavado, con múltiples estrías hipocrómicas en hipogastrio, con una tumoración visible y palpable en hipocondrio derecho y epigastrio de 8 cm aproximadamente. La tumoración exhibió una superficie de tipo irregular, bordes poco precisos, consistencia dura, poco móvil y dolorosa a la palpación. Los ruidos hidroaéreos se mostraron conservados en intensidad y frecuencia. La impresión diagnóstica fue tumoración abdominal, desnutrición y anemia crónica.
La analítica de laboratorio fue hemoglobina 10,1 g/dl; leucocitos 6700; abastonados 1%, segmentados 67%, linfocitos 28%, monocitos 0%, eosinófilos 4%, basófilos 0%, velocidad de sedimentación globular 46 ml/h, INR 1,04; colesterol 97 mg/dl; HDLc 22 mg/dl; LDLc 65 mg/dl; triglicéridos 50 g/dl; proteínas totales 5,5 g/dl; albúmina 3 g/dl; globulinas 2,5 g/dl; fosfatasa alcalina 150 UI/ml; TGP 19 UI/ml; TGO 40 UI/ml. Además presentó un test de sangre oculta en heces (Thevenon) positivo (++).
Por medio de ecografía se visualizó tumoración sólida de 56 x 42 x 55 mm dependiente de víscera hueca en proyecciones de flanco e hipocondrio derecho (véase Figura 1).
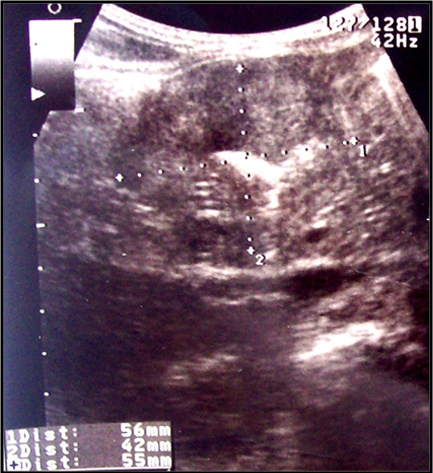 Tamaño completo
Tamaño completo Para complementar el estudio, se realizó una tomografía abdominal en la que se encontró a nivel de duodeno una tumoración de 56 x 47 mm dependiente de la pared duodenal, con centro hipodenso intraluminal que ejercía efecto oclusivo (Figura 2).
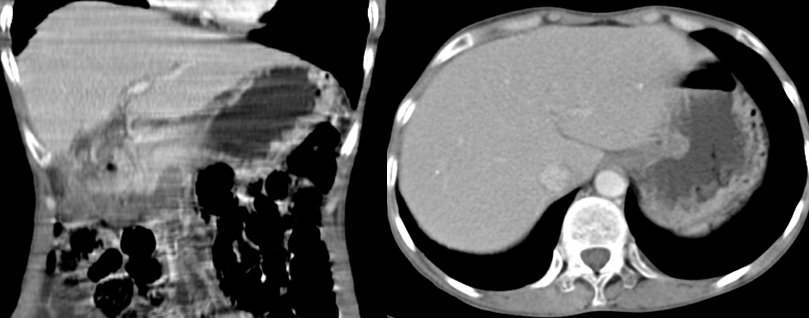 Tamaño completo
Tamaño completo A la paciente se le realizó una endoscopía digestiva alta en la cual se encontró un lago gástrico bilioso, una lesión de 12 mm ulcerada cubierta con fibrina en curvatura menor y mucosa pálida en el antro. El bulbo duodenal no presentó alteraciones y se visualizó una lesión ulcerada de 20 mm en segunda porción de duodeno de bordes elevados, friables y con disminución de la luz duodenal. Debido a la mayor prevalencia de neoplasias malignas de estómago con invasión de órganos adyacentes que la prevalencia de carcinomas duodenales, se priorizó tomar biopsia de las lesiones a nivel estomacal, en las cuales se informó gastritis crónica y presencia de Helicobacter pylori (++), sin hallazgo de células compatibles con proceso neoplásico.
Por este motivo la paciente fue preparada hemodinámicamente para una laparotomía. En este procedimiento se encontró un tumor de 10 cm de diámetro, pétreo, fijo, dependiente de la primera y segunda porción del duodeno que rebasaba la serosa, con nódulos metastásicos hepáticos de 2 cm de diámetro y ascitis de 2 litros. Se decidió no retirar el tumor y tomar biopsias. Se exploró el resto de cavidad abdominal, no encontrándose tumoraciones en estómago, páncreas, vías biliares ni colon. Se realizó una derivación gastroentérica en Y de Roux.
En la biopsia se evidenció un adenocarcinoma tubular moderadamente diferenciado con permeación vascular y linfática positiva. En el líquido ascítico no se observaron células neoplásicas.
Se concluyó el diagnóstico de neoplasia maligna de duodeno, con metástasis hepáticas. Tras la cirugía la paciente mostró evolución tórpida, hipokalemia e hiponatremia, además de un cuadro de íleo paralítico. Todas estas situaciones fueron resueltas durante su hospitalización. Fue dada de alta para continuar tratamiento quimioterápico, el cual abandonó por 10 meses. La paciente fue hospitalizada posteriormente para recibir quimioterapia paliativa con 1.000 mg de 5-fluorouracilo, 100 mg de leucovorina en infusión continua, por cinco días y 200 mg de irinotecan por un día. Luego de su primer ciclo de quimioterapia y al momento del alta, la paciente no presentó signos de estomatitis ni analítica de supresión medular.
Discusión
El cuadro clínico de la paciente guarda relación con lo descrito por otros autores. Ramia et al. reportaron que los dos síntomas más frecuentes en pacientes con neoplasia maligna duodenal fueron dolor abdominal y pérdida de peso[4]. Otros autores describieron que estos síntomas solían estar acompañados de nauseas, vómitos y sangrado intestinal1. En el caso que presentamos la pérdida de peso fue el síntoma inicial y bastante notorio, correspondiendo al 52% del peso de la paciente. También se encontró sangrado oculto en heces a través de la prueba de Thevenon. Pero es notable que los síntomas sistémicos como consunción y astenia, tuvieron una evolución prehospitalaria de un año, es decir fueron relativamente insidiosos.
Algunos autores han reportado que la tomografía es la mejor prueba para el diagnóstico de esta enfermedad[4]. No obstante, existen estudios en los que se menciona que la radiografía de estómago y duodeno con contraste baritado proporciona un buen patrón diagnóstico de la misma, presentando positividad en el 80,8% de los casos, un porcentaje alto comparado con la endoscopía en la cual sólo en 63,8% de las oportunidades se pudo realizar el diagnóstico[5]. En el presente caso tanto la ecografía como la tomografía fueron útiles para identificar la lesión, su ubicación y su relación con el duodeno. Además, la endoscopia permitió demostrar una lesión benigna a nivel estomacal. Consideramos que no debió obviarse la toma de biopsia de la lesión duodenal, debido a que la conducta clínica y quirúrgica podría haber cambiado de presentarse una neoplasia de naturaleza distinta.
Kanthan R et al. encontraron que durante un periodo de 13 años, el 0,01% de las muestras analizadas en laboratorios de patología correspondían a duodeno. De dichas muestras, 33% fueron malignas. Sin embargo, la mayoría de ellas eran metástasis de tumores primarios de pulmón, mama, colon y páncreas, por lo tanto no fueron lesiones propias del duodeno[6]. En el caso presentado, el diagnóstico fue establecido por la dominante presentación del tumor en la segunda porción del duodeno, macroscópica e invasiva, y ausencia de otras lesiones tumorales malignas evidenciables en laparotomía.
En cuanto al proceso quirúrgico, existen diversas opciones de acuerdo a la literatura. Por ello hay que evaluar la eficacia de la técnica a seguir, la condición del paciente y la capacidad del equipo médico quirúrgico para llevar a cabo tales tareas, así como el manejo postoperatorio. Se ha descrito que el tiempo de sobrevida es mayor en los pacientes que son sometidos a una cirugía con intención curativa (duodenectomía o pancreatoduodenectomía), en comparación con aquellos que son sometidos a cirugías paliativas como derivación gastroentérica[5],[7]. Debido a la edad, estado nutricional, compromiso hemodinámico inicial, volumen, fijación del tumor y la presencia de metástasis hepáticas del caso analizado, se optó por realizar una cirugía paliativa que asegure la calidad de vida de la paciente. Hasta el momento de la redacción de este artículo, la paciente tiene una historia natural poco modificada de la neoplasia, la cual alcanza prácticamente 24 meses de evolución clínica.
El estudio de la biología molecular de este cáncer es importante para el tratamiento médico y antineoplásico. Se ha descrito que su patogenia es similar a las vías moleculares del cáncer gástrico y colonorrectal. Presenta mutaciones en el gen p53, en la vía Ki-ras y pérdidas alélicas en los cromosomas 3p, 5q, 17p y 18q[8],[9] .
Es por ello que, a pesar de que no existen estudios profundos sobre la quimioterapia en este cáncer, el 5-fluorouracilo ha sido siempre el quimioterápico de elección[1] debido a su eficacia tanto en el cáncer de colon como en el gástrico. Kelsey CR et al. describieron que la sobrevida a los cinco años no difiere entre usar sólo cirugía o una terapia coadyuvante con 5-fluorouracilo (57% versus 44%); y que la quimioterapia sólo aumenta la esperanza de vida si es que se ha realizado una extracción total del tumor[9]. Dado que las muestras de estos estudios son pequeñas, consideramos que estos datos no deben ser limitantes a la hora de decidir aplicar quimioterapia en este tipo de pacientes, debido a que dicha medida podría mejorar su calidad y esperanza de vida.
La combinación de 5-fluorouracilo, leucovorina e irinotecan parece ser mejor tratamiento citostático que la sola administración de 5-fluorouracilo[10],[11]. A pesar de ello, la decisión de administrar tales drogas, así como sus dosis, depende del estado del paciente. En el presente caso se utilizó 5-fluorouracilo, irinotecan y leucovorina, vigilando cercanamente las dosis y los efectos indeseables de dichos fármacos. El uso de 5-fluorouracilo e irinotecan conlleva el riesgo de diarrea, mucositis y neutropenia. Sin embargo, utilizar dicha combinación con dosis bajas de leucovorina disminuye tales efectos adversos, aunque incrementa la frecuencia de vómitos[12]. La paciente, a pesar de la consunción, toleró de manera óptima el primer ciclo de quimioterapia.
Entre los factores de mal pronóstico que se han descrito para esta enfermedad se encuentran el tabaquismo, la pérdida de peso, elevación de transaminasa glutamico oxalacética (TGO) sérica, estadio tumor-nódulo-metástasis (TNM), márgenes de resección con neoplasia y el grado de diferenciación celular[7],[13],[14]. Teniendo en cuenta dichas consideraciones, el pronóstico de la paciente es pobre. No obstante, existe cierta variabilidad en cuanto a la supervivencia en esta enfermedad. En los estudios revisados la tasa de supervivencia a los cinco años osciló entre 23 y 57%, en tanto el tiempo de vida en promedio desde el diagnóstico de la enfermedad se encuentra entre los 20 y 40 meses[2],[5],[7],[15].
Por lo antes expuesto, el manejo de esta enfermedad no es sencillo. Los abismos en la literatura dejan mucho del manejo a criterio del médico, su conocimiento y capacidad de juicio sobre lo que resulta más adecuado para el paciente. Consideramos que todo caso de una enfermedad infrecuente, como el mostrado aquí, debe ser estudiado a profundidad, ser origen de una revisión meticulosa de la bibliografía y, por sobre todo, debe ser reportado para su conocimiento por la comunidad médica.
Notas
Conflictos de interés
Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE traducido al castellano por Medwave, y declaran no haber recibido financiamiento para la realización del reporte; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. El formulario puede ser solicitado contactando al autor responsable.
Aspectos éticos
Se solicitó el consentimiento de la paciente para la elaboración de la historia clínica y generación del reporte, informando que el caso sería presentado en una revista médica respetando su privacidad. No existe documentación que respalde este acuerdo. El Hospital Regional Honorio Delgado Espinoza en la ciudad de Arequipa, donde fue registrado el caso, no cuenta con comité de ética.

