Reporte de caso
← vista completaPublicado el 28 de enero de 2020 | http://doi.org/10.5867/medwave.2020.01.7772
Papel de distintas técnicas de imagen para identificar y localizar cuerpos extraños intraoculares relacionados con trauma ocular abierto: reporte de tres casos y revisión de la literatura
The role of various imaging techniques in identifying and locating intraocular foreign bodies related to open-globe injury: three case reports and literature review
Resumen
Antecedentes La ubicación precisa de un cuerpo extraño intraocular es crucial para el manejo de pacientes con trauma ocular abierto. La tomografía computarizada se usa habitualmente para detectar su ubicación en el segmento posterior. Reportamos tres casos con diferentes cuerpos extraños intraoculares en el segmento posterior, que fueron localizados con precisión mediante la tomografía computarizada y ecografía modo B.
Presentación del caso Presentamos tres casos con diferentes mecanismos de trauma, tipos de cuerpo extraño intraocular, síntomas clínicos y pronóstico visual. La tomografía computarizada determinó la ubicación exacta de todos los cuerpos extraños intraoculares en el segmento posterior. El ultrasonido modo B se realizó en un paciente con un cuerpo extraño intraocular no metálico. El primer caso tuvo una lesión ocular perforante con un cuerpo extraño intraorbitario; el caso dos y el caso tres presentaron diferentes tipos de cuerpos extraños intraoculares con pronóstico diferente. El manejo y el pronóstico fue distinto en todos los casos; todos se manejaron con éxito. La ubicación exacta de los cuerpos extraños intraoculares utilizando las diferentes modalidades de diagnóstico es importante en estos pacientes. Estos casos sirven como recordatorio de que el uso adecuado de las pruebas de imagen es indispensable en el contexto de un cuerpo extraño intraocular relacionado con trauma ocular abierto.
Conclusión Las diferentes técnicas de imágenes son muy importantes para la detección de un cuerpo extraño intraocular. La tomografía computarizada es una de las modalidades de imagen más simple y efectiva para la localización de cuerpos extraños intraoculares relacionadas con trauma ocular abierto.
|
Ideas clave
|
Introducción
El trauma ocular a globo abierto generalmente resulta en una pérdida visual grave e impone una carga económica significativa para el paciente y la sociedad[1]. La incidencia de cuerpos extraños intraoculares de todas las lesiones oculares penetrantes varía de 18 a 40%[2]. Con frecuencia ocurre en el lugar de trabajo donde se utilizan martillos, cinceles u otras herramientas compuestas por metales, siendo el segmento posterior donde residen la mayoría de los cuerpos extraños intraoculares (88%)[3]. Las complicaciones y el pronóstico visual dependen de la zona y extensión de la lesión ocular, así como del tamaño del cuerpo extraño. Por eso, la localización precisa del cuerpo extraño intraocular es esencial para evaluar la gravedad del trauma y determinar el tratamiento[4],[5].
La sospecha de un cuerpo extraño intraocular es alta cuando la historia del mecanismo del trauma es típica, incluso en ausencia de evidencia diagnóstica[6]. Durante la exploración, no siempre es recomendable la manipulación o depresión escleral en un ojo abierto. Sin embargo, muchos signos indirectos pueden ayudar con la localización de la puerta de entrada del cuerpo extraño, como la presencia de una laceración escleral o corneal con defecto del iris, catarata focal o una banda vítrea[7]. Los procedimientos de imagen pueden ayudar a diagnosticar la presencia de los cuerpos extraños intraoculares[8]. Los procedimientos más utilizados para evaluar la ubicación de estos son la tomografía computarizada y la ultrasonografía en modo B, siendo el primero el método más sensible y rápido para detectar un cuerpo extraño intraocular en el contexto de un trauma abierto[9].La ultrabiomicroscopía es una herramienta valiosa cuando se sospecha que la ubicación del cuerpo extraño está en el segmento anterior[10].
Presentamos tres casos con diferentes mecanismos de trauma y tipos de cuerpo extraño intraocular en el segmento posterior, con diferente manejo y pronóstico. Se evaluó comparativamente la tomografía computarizada y la ultrasonografía modo B para identificar la ubicación exacta de los cuerpos extraños, el estado del segmento posterior y su manejo.
Caso 1
Paciente varón de 18 años, que se presentó en nuestro servicio con el antecedente de trauma ocular de cinco semanas de evolución. Refirió haber sido atacado con arma de fuego y que el disparo de bala aparentemente no impactó directamente en él, sino que contra una roca cercana y que las esquirlas llegaron a impactar en su cara y ojo derecho. Después del impacto, notó pérdida severa de la visión, siendo atendido en un hospital cercano recibiendo tratamiento tópico y sistémico para las lesiones faciales. Negó cualquier enfermedad sistémica o cirugía ocular.
Al examen (cinco semanas después del evento), el paciente tenía la pupila dilatada no reactiva y su agudeza visual era de percepción de luz. La presión intraocular era de 10 milímetros de hidrógeno en ambos ojos, con movimientos oculares sin restricciones. En el examen con lámpara de hendidura, se observó una pequeña área de fibrosis subconjuntival en el cuadrante nasal superior (localizada a rest milímetros del limbo con aproximadamente un milímetro de longitud; zona II). La córnea y la cámara anterior no presentaban alteraciones. El cristalino estaba claro con leve impregnación hemática de la cápsula posterior. A la oftalmoscopia indirecta se observó una hemorragia vítrea antigua densa, que no permitía ver el fondo de ojo.
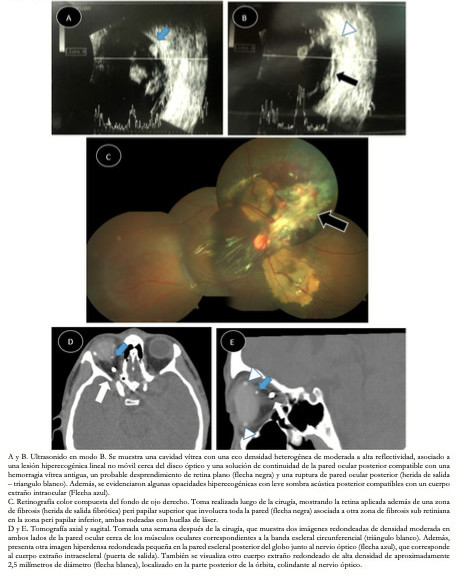
El ultrasonido modo B (Figura 1A y B) reveló múltiples ecos heterogéneos de media a alta ecogenicidad en la cavidad vítrea compatibles con hemorragia vítrea antigua, además de una imagen hiperecogénica lineal adyacente al nervio óptico, correspondiente a un aparente desprendimiento de retina plano cerca del disco, y lesiones hiperecogénicas con leve sombra acústica posterior sugestivos también de un cuerpo extraño intraocular. En la pared posterior del globo ocular se evidenciaba, además, una irregularidad ecogénica con solución de continuidad de la pared ocular sugestiva de una ruptura ocular cerca del disco.
Se realizó el diagnóstico de una lesión ocular perforante con cuerpo extraño intraocular en el ojo derecho, por lo que se decidió realizar una vitrectomía inmediata con facoemulsificación e implante de lente intraocular asociado a un cerclaje escleral circunferencial de 360 grados. Intraoperatoriamente, la herida escleral de entrada se encontró a horas 11 (tres milímetros del limbo corneo escleral con una longitud de dos milímetros). En cavidad se evidenció una hemorragia vítrea y preretiniana densa.
La herida de salida era fibrótica. Junto a ella había un área de fibrosis subretiniana, ambas ubicadas en el margen nasal del disco óptico. La herida de salida estaba en la ubicación correspondiente de la herida de entrada, compatible con el diagnóstico de lesión del globo perforante. Durante la vitrectomía, el desprendimiento vítreo posterior ya estaba presente y se completó a partir del margen del disco (el vítreo cortical adherente se separó cuidadosamente de la herida de salida). También se realizó fotocoagulación intraocular con láser alrededor de la herida de salida y zonas de fibrosis peripapilar (Figura 1C). Se aplicó criopexia sobre la puerta de entrada y se colocó aceite de silicón de 5000 centistokes como taponamiento interno al final del procedimiento. La tomografía computarizada orbitaria evidenció un cuerpo extraño redondeado de alta densidad (Figuras 1D y E) en la órbita posterior junto al nervio óptico, además de otra lesión en la pared posterior del globo correspondiente a otro cuerpo extraño, pero este de localización intraescleral (puerta de salida).
El cuerpo extraño intraorbitario se manejó conservadoramente debido a su ubicación posterior y alto riesgo de daño orbitario y neurológico al extraerse quirúrgicamente. La visión mejor corregida del paciente fue de 20/200 una semana después de la operación, y 20/100 a los tres meses de seguimiento.
 Tamaño completo
Tamaño completo Caso 2
Un varón de 33 años se presentó en el servicio quejándose de disminución de visión progresiva del ojo izquierdo asociado a dolor, después de haber martillado una placa de hierro y recibir un impacto en el ojo dos horas antes. Negó cualquier enfermedad sistémica y cirugía ocular previa. La agudeza visual inicial mejor corregida era de 20/40 en su ojo izquierdo. La presión intraocular fue de 11 milímetros de hidrógeno en ambos ojos. Los movimientos oculares de ambos ojos estaban completos.
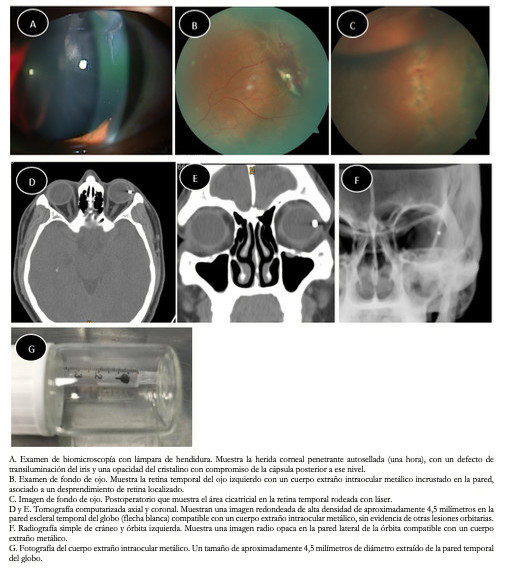
El examen con lámpara de hendidura reveló una perforación corneal auto sellante (en meridiano 1; zona I) con Seidelinducido positivo y defecto de transiluminación del iris, además de una opacidad del cristalino con compromiso de la cápsula posterior a ese nivel (Figura 2A). En la evaluación de fondo de ojo, se observó una hemorragia vítrea central con un cuerpo extraño metálico intraocular (de una longitud aproximada de 4,5 milímetros) en la retina temporal asociada a un desprendimiento de retina localizado (Figura 2B).
La tomografía computarizada orbitaria mostró una imagen de alta densidad en la pared temporal del globo, con una longitud aproximada de 4 milímetros (Figura 2D y E). La radiografía simple del cráneo mostró también el cuerpo extraño metálico en el lado temporal de la órbita (Figura 2F). No se realizó ecografía modo B debido a que el globo estaba abierto. Se diagnosticó un trauma ocular abierto penetrante con cuerpo extraño metálico intraocular y catarata traumática en el ojo izquierdo, por lo que se realizó un procedimiento combinado de facoemulsificación y vitrectomía de manera inmediata. Se inició con una sutura en la herida corneal para luego realizar la cirugía combinada con facoemulsificación, implantación de lente intraocular de tres piezas en surco, vitrectomía pars plana 25 G y extracción del cuerpo extraño intraocular.
Después de la extracción de la catarata e implante del lente intraocular en surco; durante la vitrectomía encontramos una hemorragia vítrea central, no se observó desprendimiento del vítreo posterior por lo que se tuvo que realizar desde el margen del disco (el vítreo cortical adherente se separó cuidadosamente del disco y el sitio del cuerpo extraño). El cuerpo extraño se localizó en la retina temporal (entre meridianos 2 y 5) y estaba asociado a un desprendimiento de retina localizado que no involucraba la mácula. Se utilizó líquido perfluorocarbonado para proteger la mácula del cuerpo extraño metálico, el cual se retiró con una pinza 25 G (Figura 2G), a través de cámara anterior (incisión corneal de 4,0 milímetros). Posteriormente, se procedió afeitar la base vítrea y la zona donde estuvo el cuerpo extraño para luego realizar la fotocoagulación con láser alrededor del sitio de la lesión (Figura 2C) y se utilizó aceite de silicón (5000 centistokes) como tamponador interno. Durante el postoperatorio inmediato no hubo complicaciones. La visión mejor corregida del paciente era de 20/40 al mes después de la cirugía, pero a la sexta semana presentó un redesprendimiento de retina, el que fue manejado oportunamente con una segunda intervención, logrando una visión de 20/200 al mes de este procedimiento.
 Tamaño completo
Tamaño completo Caso 3
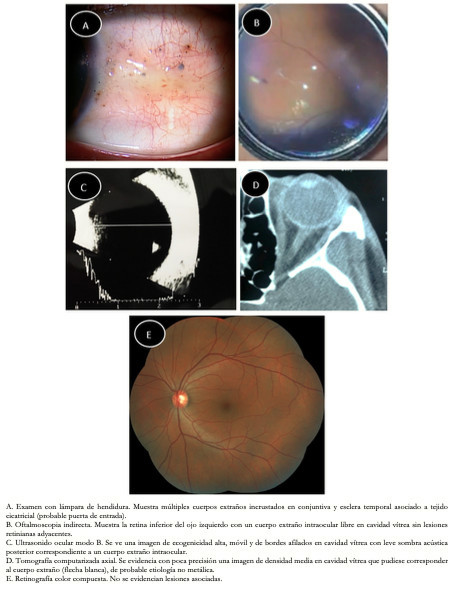
Paciente masculino de 32 años, acudió al servicio después de una lesión facial y ocular causada por una explosión durante la manipulación de un cartucho de pólvora. Negó cualquier enfermedad sistémica u ocular. La agudeza visual inicial mejor corregida fue de 20/20 de ambos ojos. Sus pupilas eran reactivas y la presión intraocular era normal en ambos ojos. Los movimientos extraoculares de ambos ojos estaban conservados. El examen externo mostró múltiples cuerpos extraños incrustados en la piel de la cara, más densamente localizados en hemicara izquierda. El examen con lámpara de hendidura del ojo izquierdo mostró múltiples cuerpos extraños corneales estromales superficiales y profundos. La cámara anterior estaba sin alteraciones, y el cristalino era claro. En conjuntiva temporal se evidenció múltiples cuerpos extraños con pequeñas zonas de tejido cicatricial (Figura 3A).
Al examen fundoscópico se constató un vítreo claro con un cuerpo extraño pequeño y móvil en la cavidad sin signos de traumatismo en el disco óptico, mácula o periferia retiniana (Figura 3B y E). La tomografía computarizada no reveló con precisión el cuerpo extraño intraocular (Figura 3D), pero sí la ecografía en modo B, mostrándolo claramente libre en la cavidad vítrea (Figura 3C). Debido al hecho de que no se evidenció ningún signo de inflamación o infección, la herida sospechosa de entrada (conjuntiva temporal; zona II) fue autosellante y la excelente agudeza visual; decidimos mantener en estrecha observación al paciente. La visión del paciente fue de 20/20 al segundo mes del evento inicial sin signos de inflamación o daño ocular (Figura 3E).
 Tamaño completo
Tamaño completo Discusión
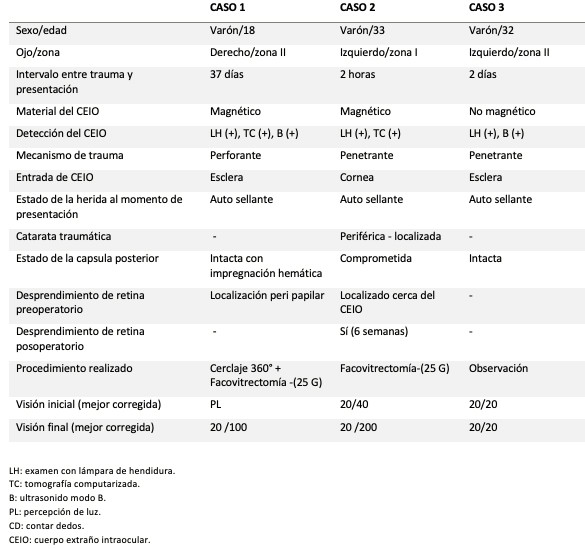
Presentamos tres casos con distintos mecanismos de trauma, tiempo de presentación, tipo de cuerpo extraño intraocular, pronóstico y manejo. De estos tres pacientes con cuerpo extraño intraocular, uno tuvo además un cuerpo extraño intraorbitario. Todos los pacientes tuvieron una historia diferente de trauma (caso 1, ataque con arma de fuego; caso 2, martillando metal y caso 3 manipulando un pequeño explosivo). Además, tuvieron diferente pronóstico y manejo.
El primer paciente se presentó un mes después del incidente y tuvo una afectación ocular mínima, con una zona de tejido cicatricial pequeña en la esclera (zona II), hemorragia vítrea densa y pobre agudeza visual (percepción de luz), terminando con una visión muy buena (20/100). Este caso también tenía un cuerpo extraño ubicado en la órbita posterior junto al nervio óptico claramente demostrado por la tomografía computarizada, que se manejó de manera conservadora debido a su ubicación[11].
El segundo paciente se presentó de inmediato y tuvo una laceración corneal (zona I) autosellada con un cuerpo extraño intraocular metálico, hemorragia vítrea central con buena visión (20/40). Terminó obteniendo una visión de 20/100, después de una segunda intervención por desprendimiento de retina al segundo mes.
El tercer caso tuvo un cuerpo extraño intraocular de distinto material, así como también una evolución y pronóstico muy diferente, ya que al momento de presentación tuvo una afectación ocular mínima (leve tejido cicatricial escleral; zona II) con un cuerpo extraño no metálico en cavidad y una buena visión (20/20), que se mantuvo estable durante el seguimiento. Ninguno de los pacientes presentó endoftalmitis (Tablas 1 y 2).
 Tamaño completo
Tamaño completo 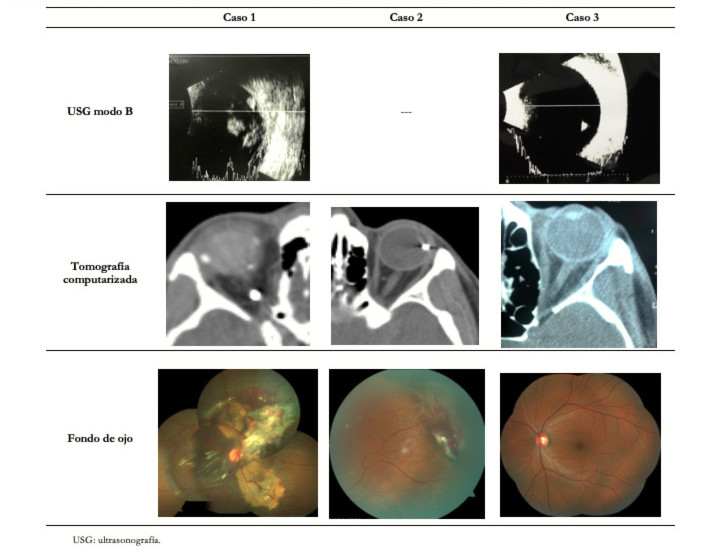 Tamaño completo
Tamaño completo Debido a la variedad de presentación y pronósticos distintos en estos casos, discutiremos y revisaremos los tipos de cuerpos extraños relacionados al trauma ocular abierto, sus respectivas técnicas de imagen y características imagenológicas.
Los cuerpos extraños intraoculares debidos a una lesión ocular penetrante son muy comunes y pueden causar complicaciones graves como cataratas, glaucoma, uveítis, desprendimiento de retina y endoftalmitis[12]. La naturaleza de la lesión y el tipo de cuerpo extraño se pueden obtener mediante una historia detallada, pero a veces la gravedad de la lesión se puede subestimar durante el examen[13].Es por eso, que se debe realizar un examen minucioso además de una investigación radiológica. Clásicamente, el trauma abierto se subdivide en lesiones penetrantes, con una herida de entrada o lesiones perforantes con una herida de entrada y salida, laceraciones y rupturas de globo, con o sin un cuerpo extraño intraocular retenido.
De acuerdo con el grupo de clasificación de traumatismos oculares, las lesiones se clasifican según la extensión más posterior de las heridas, de la siguiente manera:
- Zona I para la córnea.
- Zona II para la esclerótica hasta cinco milímetros posterior al limbo esclero-corneal.
- Zona III para la esclera más allá de los cinco milímetros posteriores al limbo[14].
A veces, la presencia de un cuerpo extraño intraocular no está acompañado por ningún daño significativo cercano a su sitio de entrada, pero generalmente se asocia con daño interno masivo en cualquiera o en todos los compartimentos del globo.
Los cuerpos extraños intraoculares se han clasificado según su ubicación (anterior o posterior), características del material (metálico o no), tamaño, mecanismo de lesión, entorno (relacionado con el trabajo, campo de batalla) y duración (aguda, de larga duración)[14].
Las lesiones relacionadas con los cuerpos extraños pueden ser el resultado de un traumatismo directo a través de un mecanismo de penetración/perforación, pudiendo ingresar al ojo a través de la córnea en la mayoría de los casos (65%), esclera (25%) o limbo (10%)[5], [15].Generalmente, la mayoría de los casos entran al segmento posterior (entre 58 y 88%), de 10 a 15% permanecen en la cámara anterior y del dos al 8% en el cristalino[7], [16].Estos datos son compatibles con nuestros casos ya que todos presentaron compromiso de polo posterior con puertas de entradas esclerales (zona II) y solo un caso ingresó a través de córnea periferia (zona I).
Tipos de cuerpos extraños, pruebas y características imagenológicas
Kuhn y colaboradoresreportaron que se pueden encontrar múltiples cuerpos extraños intraoculares entre ocho y 25% de ojos con lesiones penetrantes, con un tamaño promedio de 3,5 milímetros (0,5 a 25 milímetros)[17].
La composición varía de acuerdo al material: orgánico (por ejemplo, partes de insectos y pelos de animales) y no orgánico como vidrio, plástico o metales tales como zinc, níquel, aluminio, mercurio, hierro y cobre[3]. En general pueden dividirse en metálicos o no y tienen distintas implicancias con respecto a la modalidad de diagnóstico, riesgo de infección y pronóstico visual. Los cuerpos extraños metálicos corresponden del 55 al 91% de todos los cuerpos extraños[3],[18],[19],pero a pesar de ser los más frecuentes, poseen un menor riesgo de endoftalmitis en comparación con los no metálicos[20];sin embargo, pueden causar complicaciones relacionadas a la toxicidad intraocular llevando a pérdida visual aguda o crónica, especialmente con los cuerpos extraños de cobre y hierro, respectivamente[29].
Los tipos más comunes de cuerpos extraños no metálicos incluyen madera, piedra, concreto, vidrio y plástico. Los dos últimos materiales se consideran inertes y generalmente son bien tolerados, pero los cuerpos extraños orgánicos no metálicos como la madera, que usualmente se encuentra en situaciones que involucran entornos al aire libre como jardinería o trabajo de campo, tienen un mayor riesgo de infección[3],[7],[20]. Los cuerpos extraños de vidrio constituyen un grupo más pequeño y van del 2,8 al 17,6%[3],[18], [21],siendo el escenario más común el accidente automovilístico[5].
Las pruebas de imagen son cruciales para el manejo de los cuerpos extraños intraoculares. La ecografía modo B, la radiografía simple, la tomografía computarizada y la resonancia magnética nuclear son las más utilizadas en la práctica clínica. La prueba de imagen adecuada que se utilizará dependerá de la composición y ubicación sospechadas del cuerpo extraño.
Las radiografías simplesse han utilizado como prueba de detección para identificar cuerpos extraños intraoculares e intraorbitarios durante mucho tiempo. Su sensibilidad oscila entre 70 y 90% para fragmentos radiopacos[22] y de cero a 40% para partículas radiolúcidas (plástico, madera)[23],[24].Es por eso que algunos cuerpos extraños radiolúcidos pueden no ser detectados. A veces, esta modalidad puede revelar la presencia de múltiples cuerpos extraños más fácilmente que la tomografía computarizada, ya que los cortes utilizados por esta última pueden pasar por alto pequeños cuerpos extraños (menor a 0,5 milímetros)[22],[25].Su poca precisión para detectar algunos cuerpos extraños hace que este procedimiento sea discutible como manera de abordaje inicial a pesar de su amplia disponibilidad y simplicidad de uso.
La tomografía computarizadade órbita sin contraste es el método recomendado para traumas oculares en los que hay sospecha de cuerpo extraño intraocular, ya que además nos permite examinar los huesos orbitales, faciales, el espacio retrobulbar y los dos globos al mismo tiempo[6],[9]. Las vistas axiales y coronales delgadas permiten cortes de 1,0 a 1,5 milímetros de la órbita y son muy útiles para delinear la forma y la composición del cuerpo extraño[26].El tipo de fragmentos se puede determinar midiendo su unidad en unidades Hounsfield[27].Se prefiere esta prueba no invasiva porque puede detectar hasta el 100% de los cuerpos extraños metálicos mayores de 0,05 milímetros cúbicos[6],[28]; requiere poca cooperación del paciente y no conduce a manipulación del globo[29]. El tamaño mínimo detectable de la tomografía dependerá de la composición del cuerpo extraño: acero y cobre: 0,06 milímetros cúbicos; vidrio de aluminio/ventana de auto: 1,5 a 1,8 milímetros cúbicos; y madera: si es pequeño, probablemente no se pueda visualizar (a menos que esté cubierta con pintura que contenga plomo)[30],[31].
La tomografía convencional y helicoidal/espiral son las dos estrategias más usadas, siendo la primera la de mayor disponibilidad. Sin embargo, la segunda permite una mejor evaluación de cuerpos extraños intraoculares metálicos, de piedra y de vidrio[32]. Otros beneficios adicionales de la tomografía helicoidal son el menor tiempo de examen, menor exposición a radiación, mejor capacidad de reconstrucción multiplanar y menores artefactos de movimiento[29],[33].Asimismo, tiene mayor sensibilidad que la convencional, la resonancia magnética y ultrasonido modo B, para la detección de cuerpos extraños de vidrio[34].Algunos cuerpos extraños como cerámica, plástico o madera pueden no ser encontrados, tal como se reportó en el caso número tres en el cual. debido a la naturaleza del mismo, la tomografía no fue de gran utilidad[35].
La ecografía modo Bdebe usarse cuando no se puede visualizar un cuerpo extraño directamente o con la tomografía computarizada (por ejemplo, vidrio, plástico) y puede tener hasta 98% de sensibilidad en la detección del cuerpos extraños intraoculares cuando está asociada a hemorragia vítrea concurrente, desprendimiento de retina o coroideo[29],[36],[37].Están descritas varias ventajas como su alta resolución (0,01 a 0,1 milímetros), múltiples cortes y bajo precio; siendo una de las pruebas más utilizadas. No obstante, en ojos con trauma abierto debe realizarse con mucho cuidado, ya que el examen representa un riesgo de contaminación o extrusión de los contenidos del globo debido a la presión ejercida sobre la sonda[35],[38].En el caso número dos se decidió no realizar el estudio de ultrasonido por el riesgo que impone realizarlo sobre un globo abierto. También se requiere de un operador experto que pueda distinguir los artefactos de los cuerpos extraños[39]. Esto se ve reflejado en el caso número uno en que la hemorragia vítrea densa antigua no permitía precisar la presencia del cuerpo extraño y, por el contrario, en el caso número tres el ultrasonido mostró mayor utilidad por la composición no metálica del mismo.
La resonancia magnética nuclear no se usa de manera rutinaria para la detección de cuerpos extraños intraoculares, a pesar de su mayor sensibilidad y resolución de los tejidos blandos. Sin embargo, puede ser útil para detectar cuerpos extraños radiolúcidos[40]. Cuando se desconoce el tipo de cuerpo extraño, la resonancia magnética como prueba de imagen inicial está contraindicada por el potencial peligro de daño ocular por el posible movimiento de un cuerpo extraño metálico dentro del campo magnético y se utiliza solo cuando se descarta la presencia de este tipo de cuerpo extraño. No obstante, algunos metales como el platino, titanio y tantalio son compatibles con la resonancia[41],[42],[43]. Además, algunos cuerpos ferromagnéticos diminutos (menores a 0,5 milímetros) pueden detectarse solo por resonancia, inclusive sin causar daño ocular[44]. Moisseiev y colaboradores desarrollaron un algoritmo y reportaron que la resonancia magnética fue superior a la tomografía computarizada para detectar e identificar con precisión el tipo de cuerpo extraño, lo que sugiere fuertemente el uso de resonancia magnética una vez que la tomografía ha descartado un cuerpo extraño metálico[8],[45],[46].
La visualización y características de los distintos tipos de cuerpos extraños intraoculares a través de las técnicas imagenológicas descritas son variables, y pasaremos a describir cada una a continuación.
Cuerpos extraños metálicos.
La tomografía computarizada es la prueba de imagen recomendada y permite detectar cuerpos extraños pequeños (mayores a 0,07 milímetros cúbicos) apreciándose como imágenes hiperdensas hasta en 100% de casos[29]. Al examen ultrasonográfico aparecen como imágenes con señales hiperecogénicas que producen fuertes reverberaciones (artefactos en cola del cometa), pudiendo además estar rodeados por tejido fibroso[8],[47] y teniendo una sensibilidad de hasta 87%[29],[48]. La composición del cuerpo extraño metálico es difícil de determinar mediante ultrasonido, aunque se observó que el tipo de artefacto si estaba relacionado al tipo de metal ya que el aluminio mostraba un artefacto localizado y angosto ("linterna") mientras que el plomo un artefacto amplio y denso ("faro")[29].
Cuerpo extraño de naturaleza desconocida.
La tomografía computarizada se prefiere principalmente cuando se desconoce la naturaleza del cuerpo extraño, independientemente de si este es metálico o no, y si ésta no es concluyente o parece negativa a pesar de la alta sospecha clínica de un cuerpo extraño intraocular, el ultrasonido modo B y la resonancia magnética pueden ser útiles para descartar la presencia de cuerpo extraño intraocular[45].
Cuerpos extraños no metálicos, como por ejemplo los de madera, pueden verse como áreas de hipo densidad o hiperdensidad lineal/cilíndrica en la tomografía computarizada[29]. Esta inconsistencia está relacionada con el contenido de agua en los fragmentos de madera[31], además, pueden parecerse al aire en la tomografía computarizada y la resonancia magnética nuclear, apareciendo hipodenso e hipointenso en T2 respectivamente[13],[46]. La forma geométrica del cuerpo extraño (oblongo/alargado) puede ayudar en el diagnóstico y distinguirlo del aire[31]. Se reporta que la tomografía tendría hasta 90% de sensibilidad en detectar este tipo de cuerpo extraño[48]. En la resonancia magnética tiene baja intensidad en T1 y T2 debido a su alto contenido de aire (madera seca), a medida que se hidrata (después de siete a 10 días), aparece como un anillo hipointenso en secuencias de T1[29].
En la ecografía modo B (sensibilidad de 91%), los cuerpos extraños orgánicos aparecen altamente reflectivos/hiperecogénicos en comparación con el tejido circundante, además de tener sombra acústica posterior[39],[46],[49].Las imágenes de madera y la materia vegetal pueden presentarse solo con ecos de mediana ecogenicidad y pueden parecerse a la sangre o vitritis[8]. Los bordes afilados como en el caso número dos, pueden también sugerirnos la presencia de un cuerpo extraño de madera; sin embargo una burbuja de aire en la cavidad vítrea puede parecerse a un cuerpo extraño[38].Algunos autores recomiendan el uso de la resonancia magnética y ultrasonido para detectar cuerpos extraños de madera una vez descartado que no sea metálico[29],[45]. Otro cuerpo extraño no metálico reportado es de las paredes de yeso drywally, debido a que su contenido es de calcio, en la tomografía aparece como una imagen hiperdensa[50].
Los cuerpos extraños de vidrio son vistos adecuadamente con la tomografía computarizada como imágenes hiperdensas sin artefactos con una sensibilidad de hasta 96%[21],[34].No obstante, pueden producir diferentes señales de atenuación, dependiendo del tipo de vidrio, siendo más fácil detectar el vidrio de botella de cerveza verde que el vidrio de gafas, probablemente debido a sus distintos materiales[34].En la resonancia magnética aparecen como imágenes hipointensas en T2[8],[31], y reporta tasas de detección bajas de 11,1% en T1 y 4,8% en T2[34]. Los fragmentos pequeños y el distinto material de vidrio estarían relacionados a estos datos. La ecografía modo B reporta una sensibilidad de 24 a 90% y aparecen como imágenes hiperecogénicas. Sin embargo, por su doble naturaleza reflectante y refractiva, pueden producir sombra acústica o reverberancia, e inclusive puede depender del tipo de vidrio, por ejemplo el de botella tiende a tener reverberaciones "duras" (bien definidas) similar al acero y el vidrio del parabrisas, por otro lado, muestra con frecuencia un artefacto más débil[29],[37]. Rong y colaboradoresrecomiendan el uso de tomografía helicoidal como la modalidad de primera línea para detectar cuerpos extraños de vidrio[29].
El plástico tiene una visibilidad variable por tomografía siendo hiperdenso (cloruro de polivinilo) o isodenso (plástico de gafas de anteojos). Mediante resonancia magnética aparece como un vacío de señal significativo, sin artefactos en T1 y T2[29]. Mediante ultrasonido presenta baja ecogenicidad con reverberaciones y una sensibilidad del 90%[37],[48]. La información sobre cuerpos extraños de plástico está limitada por la escasez de datos. El plástico es un cuerpo extraño difícil de detectar mediante tomografía computarizada, pero la tomografía helicoidal junto con el ultrasonido son los más recomendados[29].
En resumen, la tomografía computarizada es generalmente bien aceptada y se recomienda como la prueba de diagnóstico inicial para la detección de un cuerpo extraño intraocular metálico, de vidrio o plástico. Si se sospecha que el cuerpo extraño sea de madera se debe valorar la utilidad de la resonancia magnética (una vez descartado que no es de etiología metálica) junto con el ultrasonido.
Aspectos quirúrgicos
Debido a las distintas presentaciones de nuestros casos, el momento de la cirugía es crucial para el tratamiento de un cuerpo extraño intraocular, y dependerá de varios factores: el estado general del paciente, la naturaleza de la lesión (los proyectiles son de alguna manera esterilizados por el calor y son probablemente menos propensos a inducir infección, mientras que las lesiones en el campo son más propensas a causar endoftalmitis), y la composición del cuerpo extraño (por ejemplo, los cuerpos extraños de cobre puro inducen una respuesta inflamatoria grave, mientras que el vidrio tiende a ser inerte y es mejor tolerado)[5],[51].
Debido a que la incidencia de endoftalmitis con cuerpo extraño durante los últimos años llega a ser hasta 16,7%, se recomienda la reparación inmediata del globo, administración de antibióticos intravítreos y sistémicos y remoción de cuerpo extraño intraocular[7],[52].Sin embargo, la remoción diferida del cuerpo extraño, puede realizarse en algunas circunstancias como en el caso de falta de disponibilidad del cirujano especialista en retina[52].La remoción inmediata del cuerpo extraño intraocular disminuye el riesgo de endoftalmitis y la tasa de vítreo retinopatía proliferativa[29]. Algunos estudios reportan a la reparación tardía del globo con remoción del cuerpo extraño intraocular (mayor a 24 horas) como un factor predictivo crucial para el desarrollo de endoftalmitis[16],[53].
Por otro lado, algunos autores difieren y refieren que el momento para la extracción del cuerpo extraño no es un factor significativo en el desarrollo de endoftalmitis postraumática, siempre y cuando se realice el cierre inmediato del globo (a pocas horas de la lesión) con administración inmediata de antibióticos. Además, refieren que algunos objetos metálicos, al entrar a altas velocidades muy probablemente pueden auto esterilizarse con el calor generado por la fricción[5]. No obstante, es posible que los cuerpo extraños no metálicos, como la piedra, no compartan este mecanismo y presenten un alto riesgo de infección[54].
Las ventajas con el retiro tardío del cuerpo extraño incluyen un mejor control de la inflamación, una mejor manipulación de las estructuras intraoculares y el desarrollo espontáneo del desprendimiento vítreo posterior que facilita la remoción del hialoides posterior[6]. A pesar de esto, dejar un cuerpo extraño intraocular potencialmente contaminado en el ojo es de mucho riesgo para el desarrollo de endoftalmitis[7].
Finalmente, en relación con los cuerpos extraños intraorbitarios, cuando están ubicados en la órbita posterior tienen un mayor riesgo de alteración en la motilidad ocular y neuropatía óptica después de la extirpación quirúrgica. Por el contrario, los ubicados en órbita anterior pueden ser quirúrgicamente retirados con más facilidad[11].
Cuando el cuerpo extraño es orgánico o causa una complicación ocular, está indicada la intervención quirúrgica. Si la localización es posterior y no hay ninguna complicación ocular, las opciones quirúrgicas relacionadas con la extracción o no del cuerpo extraño pueden discutirse con el paciente[55]. En nuestro caso, el cuerpo extraño se localizó posteriormente, no interfirió con los movimientos extraoculares, pero estaba cerca del nervio óptico. Este cuerpo extraño metálico de localización posterior se manejó de forma conservadora. La extirpación quirúrgica en este caso, solo estaría indicada cuando causa complicaciones orbitarias significativas, como compromiso neurológico, restricción mecánica de los movimientos oculares, inflamación aguda/crónica o infección[56].
Conclusión
La determinación precisa y oportuna de un cuerpo extraño intraocular es importante en todos los casos de trauma ocular abierto, siendo esencial la obtención de una historia detallada.
El abordaje para obtener imágenes de un paciente con sospecha de cuerpo extraño intraocular requiere equilibrar múltiples factores, incluyendo la utilización de recursos, la disponibilidad de imágenes, el riesgo de exposición a la radiación, el riesgo de cirugía ocular tardía y el riesgo de agravar el daño ocular.
Comprender los límites de detección para cada tipo de cuerpo extraño y su respectiva modalidad de imagen, así como las características de los distintos cuerpos extraños es de suma importancia para optimizar el manejo de pacientes con trauma ocular.
Los siguientes enfoques generales podrían identificar de manera práctica cuerpos extraños en un paciente con trauma ocular. Creemos que el primer paso más práctico en la evaluación de un cuerpo extraño intraocular, además de la obtención de una historia clínica adecuada, es la toma de una tomografía computarizada. La resonancia magnética y ultrasonido ocular se podrían reservar como pruebas complementarias.
Es razonable sugerir el ultrasonido ocular como método de imagen inicial en algunos casos, debido a su bajo costo, excelente sensibilidad y la ausencia de exposición a radiación. Es importante tener en cuenta el riesgo añadido que pudiese conferir manipular un globo abierto, debiendo considerarse reservar su uso para después del cierre del globo debido a la presión aplicada al globo, siendo la tomografía computarizada la modalidad de imagen más práctica.
Se podría considerar a la resonancia magnética para casos con alta preocupación clínica por cuerpos extraños que no se detectan en la tomografía, incluso en pacientes con un curso postoperatorio complicado después del cierre del globo ocular.
Finalmente, la radiografía simple tendría poco valor en la detección de cuerpos extraños, ya que no se puede confiar plenamente en los resultados negativos y los resultados positivos a menudo requieren un examen más detallado.
Nuestra comprensión actual de las distintas modalidades de imágenes para detectar cuerpos extraños intraoculares, resumidas aquí, permite su detección y caracterización efectiva en gran parte de los escenarios clínicos.
Notas
Roles de contribución
DV, MG, PR, YV, VR, RG: conceptualización, metodología, análisis formal, investigación, redacción (revisiones, ediciones y figuras), visualización, supervisión, preparación del manuscrito, administración del proyecto. Todos los autores dan fe de que cumplen con los criterios actuales de ICMJE para la autoría.
Declaración de conflictos de intereses
Los autores declaran no tener conflictos de intereses con la materia de este artículo.
Fuentes de financiamiento
Los autores declaran que no hubo fuentes de financiación externas.
Aspectos éticos
Los autores certifican que han obtenido todos los formularios apropiados para el consentimiento del paciente para que sus imágenes y otra información clínica se publiquen en la revista. Los pacientes entienden que sus nombres e iniciales no se divulgarán y se harán los esfuerzos necesarios para ocultar su identidad, pero no se puede garantizar el anonimato.
Agradecimientos
Agradecemos a los pacientes por su participación en este estudio.

