Atención primaria
← vista completaPublicado el 1 de septiembre de 2006 | http://doi.org/10.5867/medwave.2006.08.1878
Diagnóstico diferencial de ojo rojo
Differential diagnosis of red eye
Introducción
El diagnóstico diferencial de ojo rojo es similar en adultos y niños. Los oftalmólogos no diferencian por edades: la preferencia de un especialista por niños o adultos es sólo un asunto de gusto personal. El ojo rojo es un signo que se puede deber a un sinnúmero de patologías, algunas banales y otras muy importantes; si no se diagnostican y tratan, en algunos casos no va a tener una importancia capital, pero en otros casos puede ocurrir una catástrofe para la salud visual del paciente. A continuación se revisarán las principales causas de ojo rojo, especialmente en la edad pediátrica.
Malformaciones congénitas
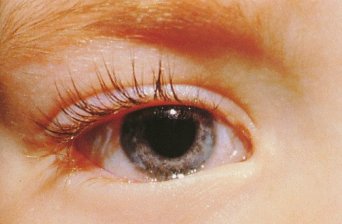
Ciertas malformaciones congénitas causan un enrojecimiento ocular que se ve como una inyección conjuntival. Es frecuente encontrar el epiblefaron, que consiste en que el párpado inferior está levemente invertido, no del todo; habitualmente son niños de cara gorda, que tienen una hipertrofia del músculo orbicular y de la piel. Las madres consultan porque sus hijos tienen los ojos rojos y las pestañas les causan daño al parpadear. Está también el entropion congénito, cuadro más raro, en el cual el párpado está totalmente invertido, por lo que el ojo presenta enrojecimiento debido al daño que hacen las pestañas al parpadear. En estos casos, siempre se deberán utilizar lubricantes, porque, en el caso del epiblefaron, con el crecimiento el problema va a ir desapareciendo lentamente y basta con asegurar el bienestar del niño mientras se espera a que el cuadro se resuelva por completo. En el caso del entropion congénito, en ocasiones puede ser necesario intervenir quirúrgicamente (Fig.1).
 Tamaño completo
Tamaño completo Figura 1. Entropion congénito (hipertrofia de la piel y músculo orbicular adyacente)
Procesos infecciosos: conjuntivitis del recién nacido
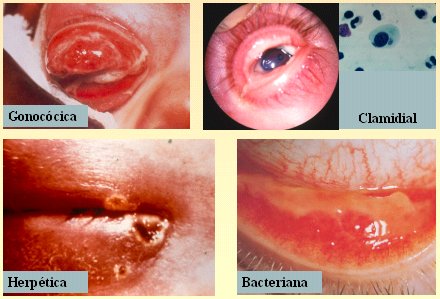
Las infecciones son la causa más frecuente de enrojecimiento de los ojos. Es importante conocer los procesos infecciosos de los niños, en especial los del recién nacido, porque ellos pueden presentar cuadros de tal gravedad que ameritan diagnóstico precoz y tratamiento eficaz; entre estos cuadros está, en primer lugar, la conjuntivitis gonocócica, que también se ve en el adulto. El período de incubación del gonococo es muy breve y se caracteriza por una secreción muy abundante; las conjuntivitis bacterianas se caracterizan por la secreción, pero cuando ésta es muy abundante, lo más probable es que sea gonocócica. La segunda causa en el recién nacido es la Chlamydia tracomatis y también se puede ver la conjuntivitis por herpes simple tipo 2 y bacteriana (Fig. 2).
 Tamaño completo
Tamaño completo Figura 2. Conjuntivitis del recién nacido
La conjuntivitis gonocócica se caracteriza porque el período de incubación del agente es muy rápido (2 a 4 días). Se ve en recién nacidos cuya madre está infectada; da un cuadro hiperagudo; y, dado que el gonococo puede causar por sí mismo una erosión de la córnea, se puede presentar una úlcera corneal y endoftalmitis. Por este motivo, siempre que un recién nacido presente una conjuntivitis violenta que haga sospechar un gonococo causal, se debe hacer un examen de la córnea, porque de lo contrario hay riesgo de daño grave, incluso de pérdida del globo ocular. El tratamiento de esta conjuntivitis se hace con penicilina sistémica asociada con aseo local; también se podría usar ceftriaxona por 7 días: Nunca olvidar que se debe tratar a los padres, porque un niño con una conjuntivitis de este tipo procede de una madre infectada y probablemente el padre también lo esté. El tratamiento debe ser controlado por medios bacteriológicos, con el niño hospitalizado y bajo vigilancia estricta de la evolución del cuadro.
La conjuntivitis clamidial se ve tanto en niños como en adultos. En los niños es relativamente frecuente y siempre procede de una madre infectada. El período de incubación es un poco más largo (14 días), por lo que en estos niños la conjuntivitis se desarrolla cuando están en la casa: la madre se da de alta y en la casa comienza esta secreción, que con frecuencia tiene aspecto de membranas o pseudomembranas. El diagnóstico se hace por medio de un frotis de exudado ocular, en el que se encuentran cuerpos de inclusión de la Chlmydia tracomatis que es un agente intracelular y por lo tanto requiere tratamiento sistémico, igual que la Neisseria. Se recomienda tratar con eritromicina sistémica y, en este caso, también local, por no menos de cuatro semanas.
En los adultos también se presenta esta conjuntivitis y se distingue de la corriente en que evoluciona en forma crónica; además, las conjuntivitis bacterianas comunes obedecen a cualquier antibiótico, pero en este caso pueden pasar varios días y el cuadro no cede. Frente a esta situación, no hay que cambiar por otro fármaco sino que hay que suspender el que se está usando y hacer cultivo y antibiograma, porque la conjuntivitis que no mejora con antibióticos tradicionales se puede deber a un agente muy resistente o a una Chlamydia. Antes se le llamaba conjuntivitis de las piscinas, porque siempre estaba el antecedente de baño en piscinas mal tratadas; ahora, en general se considera una infección de transmisión sexual, ya que un adulto que tiene una Chlamydia en su tracto genitourinario causa la contaminación. En el caso del recién nacido con conjuntivitis por este agente, se debe tratar también a los padres. Estos casos responden muy bien a las tetraciclinas y las sulfas, pero son fármacos que no se pueden usar en niños pequeños, por lo que se prefiere eritromicina sistémica y local, por 4 semanas. Las mujeres que están lactando tampoco pueden usar tetraciclinas.
El herpes simple también da un cuadro importante en el recién nacido. A esta edad siempre se trata de un herpes tipo 2, porque lo contrae por intermedio de la madre, a diferencia del herpes simple más frecuente en adultos y los niños, que es el tipo 1. El herpes tipo 2 causa en el recién nacido blefaroconjuntivitis y queratitis, además de las vesículas que siempre aparecen en todo niño, cualquiera sea su edad, con conjuntivitis herpética. Ante un ojo con inyección conjuntival, edema de la conjuntiva y vesículas en los párpados, es probable que se trate de un herpes simple (Fig. 2). En el niño más grande, va a ser un herpes simple tipo 1. La importancia de establecer el diagnóstico etiológico de esta conjuntivitis es que están prohibidos los corticoides, que se encuentran en muchos colirios y pueden ser muy nocivos en este caso, porque facilitan la diseminación de la infección herpética. El tratamiento del recién nacido se hace con aciclovir sistémico por el riesgo de una infección generalizada. También hay que tratar a los padres.
La conjuntivitis bacteriana es la más frecuente. En el cuadro clínico se distingue una inyección conjuntival, vasos superficiales y, al bajar el párpado inferior, quemosis, es decir, edema de la conjuntiva y secreción purulenta. Una conjuntivitis bacteriana común y corriente va a obedecer a cualquiera de los tratamientos antibióticos disponibles (colirio y ungüento), sea de gentamicina, tobramicina, ciprofloxacino, etc. Se debe recordar que una conjuntivitis en una persona inmunocompetente es una infección autolimitada, de modo que podría mejorar en forma espontánea en un lapso variable. Con los antibióticos se acelera este proceso y por eso, si no mejora rápidamente, se debe pensar en una Chlamydia tracomatis o un germen resistente a los antibióticos utilizados.
Conjuntivitis virales del niño y del adulto
Las conjuntivitis virales del niño o del adulto comprenden las que causa el virus herpes simple tipo 1, que se caracteriza por la aparición de vesículas en grado que puede ser extremo (Fig. 3). El diagnóstico siempre es clínico; si hubiese duda, se podría puncionar alguna vesícula para hacer un examen citológico, pero no es indispensable. Este virus, aparte de producir blefaritis y conjuntivitis, puede infectar también la córnea y causar una queratitis herpética que amerita mayor control y tratamiento adecuado, siempre con antivirales como el aciclovir. Existe ungüento de aciclovir oftálmico, que se debe aplicar 5 veces al día.
 Tamaño completo
Tamaño completo Figura 3. Conjuntivitis virales: herpes simple tipo 1
Otra conjuntivitis de origen viral es la que causa el adenovirus, que es el agente etiológico más frecuente y origina una conjuntivitis folicular. Las irregularidades de la conjuntiva corresponden a folículos que se producen por acúmulos de linfocitos que están respondiendo a la infección viral (Fig. 4B). Si en una conjuntivitis se ven estas formaciones nodulares ( folículos) en el fondo del saco inferior, se puede estar seguro de que se trata de una conjuntivitis folicular, lo que orienta a una etiología viral; entre éstas, la más frecuente es la que causa el adenovirus, pero también podría deberse al herpes simple, molluscum contagiosum, etc. De acuerdo con la cepa de adenovirus el cuadro será característico: en el caso de los niños con fiebre faringoconjuntival, (una de las cepas de adenovirus) la conjuntivitis está asociada a faringitis; lo mismo en la queratoconjuntivitis epidémica, (otra de las cepas) en que aparte de la conjuntivitis hay un compromiso de la córnea, la que presenta infiltrados inflamatorios subepiteliales , que pueden comprometer levemente la visión incluso durante semanas (Fig. 4 A). En estos casos el cuadro no reviste gravedad alguna, pero la mejoría suele ser más lenta. El tratamiento incluye lágrimas artificiales y se pueden usar vasoconstrictores locales (nafazolina o feniramina) en aquellas personas en que sea muy molesto.
El Molluscum contagiosum también es de fácil determinación por el compromiso cutáneo. Hay erosiones cutáneas de color céreo, con un característico centro umbilicado, que tienden a reproducirse y propagarse (Fig. 4C). Si alguna de esas lesiones se ubica en el borde del margen palpebral, va a causar una conjuntivitis folicular que no va a mejorar mientras no se extirpe, cauterice o extraiga el nódulo que está en el borde del párpado. En la histología se observa el centro umbilicado y, como el virus parasita las células del epitelio o, en este caso, de la piel, las células repletas de colonias de virus se van desintegrando y van cayendo al centro deprimido, lo que da origen a este centro umbilicado. Las células muertas liberan las colonias que generan la conjuntivitis por el hecho de que se encuentran en el borde del párpado (Fig. 4 D).
 Tamaño completo
Tamaño completo Figura 4. A y B: Conjuntivitis folicular por adenovirus. C: Conjuntivitis por Molluscum contagiosum. D: Histología de la lesión del Molluscum
Conjuntivitis alérgica
Otra causa de ojo rojo es la conjuntivitis alérgica, que produce inyección y edema conjuntival y a veces edema de los párpados. El síntoma cardinal es el prurito, que sugiere de inmediato el diagnóstico de la etiología alérgica. El cuadro puede ser bilateral y en ese caso da un signo característico: el edema periorbitario agudo, que suele desarrollarse frente a la ingesta de algún alimento al cual el paciente es alérgico. Cuando es unilateral se debe pensar en una picadura de insecto con introducción local de antígeno. El tratamiento consiste en: eliminar el alergeno, lo que no siempre resulta fácil; aplicar compresas frías; lágrimas artificiales 4 a 8 veces al día; vasoconstrictores más antihistamínicos (nafazolina más feniramina); ketorolaco al 0,3% (Acular); levocabastina (Livostín); esteroides locales, si es mucha la molestia (fluorometolona); y antihistamínicos de tipo sistémico.
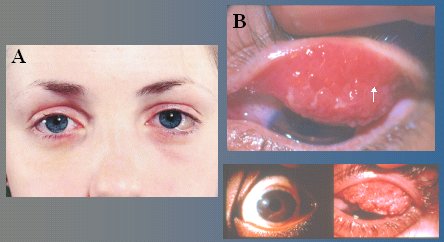
Otro cuadro que se ve con frecuencia es la conjuntivitis primaveral, que, pese a su nombre, se puede ver durante todo el año. Es una conjuntivitis que aparece en niños, de preferencia varones, de alrededor de diez años de edad y se caracteriza por prurito , epífora, enrojecimiento conjuntival, y al examen de la conjuntiva tarsal superior, para lo cual debe procederse a evertir el párpado superior, se observarán las papilas. También pueden comprometer el limbo esclerocorneal lo que ocasiona mucha fotofobia, y queratitis con lesiones puntiformes de la córnea (queratitis punctata) y mucha epífora (Fig. 5). El tratamiento no es fácil; el cuadro no siempre responde a los antihistamínicos locales. Los corticoides son muy beneficiosos, pero se deben aplicar bajo estricto control, porque el efecto colateral puede ser más pernicioso que la propia enfermedad (glaucoma crónico).
 Tamaño completo
Tamaño completo Figura 5. A: Conjuntivitis alérgica. B: Conjuntivitis primaveral
Blefaritis
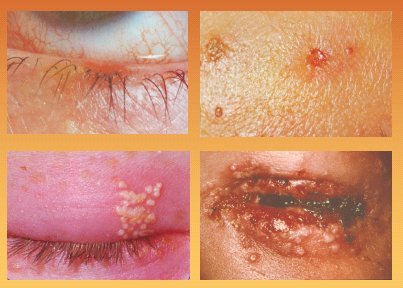
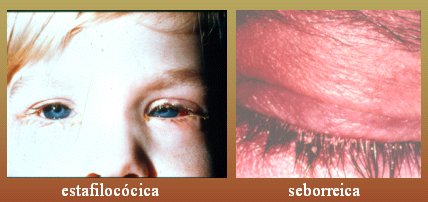
Otra causa de ojo rojo es la blefaritis, en la cual hay una inflamación o infección del borde palpebral que se resuelve rápidamente con antibióticos y antiinflamatorios, pero a veces se prolonga más de lo previsto. La blefaritis estafilocócica se prolonga en el tiempo porque muchas veces se asocia con hipersensibilidad al microorganismo y requiere, aparte de los antibióticos, aseo, compresas tibias y lubricación de los ojos; y la blefaritis seborreica que se presenta dentro de un cuadro de seborrea, ya sea de la piel o del cuero cabelludo, debido a mala función de las glándulas sebáceas de los párpados (Fig. 6). Los párpados tienen dos tipos de glándulas sebáceas, que en este caso causan una hipersecreción tóxica e irritante , por lo que también se debe enseñar al paciente a asearse todos los días los bordes palpebrales. Este aspecto es muy importante en los niños.
 Tamaño completo
Tamaño completo Figura 6. Conjuntivitis estafilocócica y seborreica
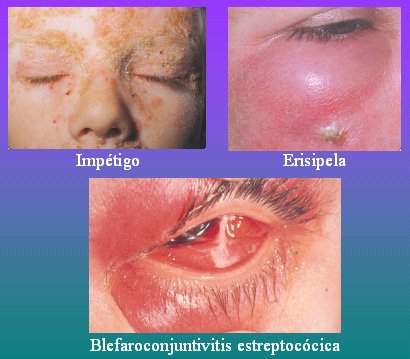
El impétigo, que se ve más en niños, es una infección estreptocócica o estafilocócica que se caracteriza por la formación de gran cantidad de vesículas que se rompen y dejan costras que van a comprometer los ojos; tiene tratamiento sistémico. La erisipela, que también se ve más en niños, es una infección estreptocócica cuya puerta de entrada es un microtraumatismo; su tratamiento también es sistémico y puede obligar a hospitalizar al niño, dependiendo de la capacidad de los padres para cumplir con las indicaciones en el hogar. La blefaroconjuntivitis estreptocócica se caracteriza por la capacidad del estreptococo de producir gran daño en la piel (Fig. 7), por lo que quizás no sea suficiente un tratamiento local y el tratamiento inicial debe ser sistémico.
 Tamaño completo
Tamaño completo Figura 7. Impétigo, erisipela y blefaroconjuntivitis estreptocócica
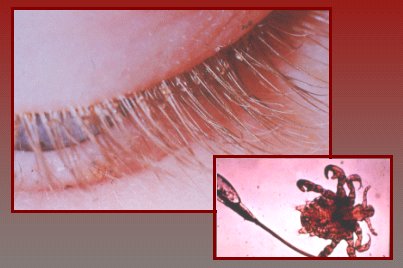
Está también la blefaritis parasitaria, cuya causa puede ser el phytirus pubis, cuyos ganchos se incrustan en la piel del borde palpebral y causan prurito, no dolor. Los huevos también quedan sujetos a las pestañas. Se requiere extracción manual con una pinza, ya que los medicamentos que se utilizan para estos parásitos son muy tóxicos.
 Tamaño completo
Tamaño completo Figura 8. Blefaritis parasitaria
Otro caso importante son los orzuelos. Aquí hay gran confusión entre lo que se denomina orzuelo interno y orzuelo externo. El orzuelo externo es el orzuelo de verdad, porque es una infección del folículo de la pestaña y con frecuencia, si se mira con detención, se ve cómo sale pus por el sitio de implantación de la pestaña. El orzuelo interno es la obstrucción del conducto de salida de la glándula sebácea o de Meibomio, con lo que se acumula un material de secreción grasoso u oleoso y hay aumento de volumen, que inicialmente puede tener el mismo carácter inflamatorio del orzuelo real, rojo y doloroso; pero en este caso, el aumento de volumen está más alejado del borde del párpado y puede ocurrir en el párpado superior o en el inferior; es mejor conocido como chalazion. El tratamiento es distinto para ambos casos: para el externo es antibiótico más calor local, lo que permite que el cuadro se resuelva sin dejar rastro. En el caso del chalazion también se indican antibióticos locales, porque siempre que se acumula una secreción sobreviene la infección. Además hay que hacer masajes de abajo hacia arriba, si el chalazion está en el párpado inferior,y viceversa si se ubica en el superior para evitar la cirugía. Si el paciente consulta en forma tardía va a llegar con un granuloma, porque la grasa que se acumula desencadena una reacción granulomatosa, lo que obliga a abrirlo y drenarlo.
El granuloma piógeno es una lesión que se puede ver en el párpado o en la conjuntiva; no es de origen infeccioso y se piensa que es el resultado de un microtraumatismo, con intromisión de un cuerpo extraño que causa el desarrollo de esta lesión, la que por su aspecto recuerda un hemangioma. Tiende a sangrar con facilidad y los afectados consultan porque el ojo les sangra. El tratamiento es la extirpación local.
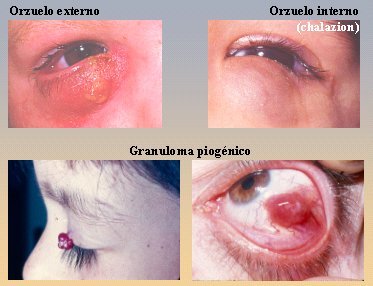 Tamaño completo
Tamaño completo Figura 9. Arriba: Orzuelos interno (chalazion) y externo. Abajo: Granuloma piógeno
Queratitis
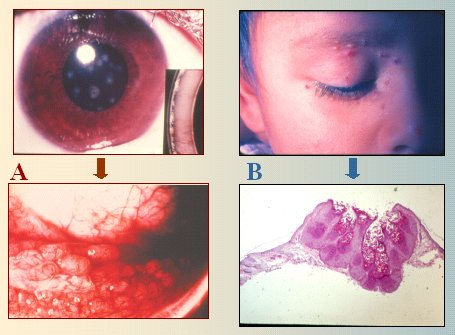
El ojo rojo cuya causa es una afección de la córnea se debe diagnosticar y derivar oportunamente, porque de lo contrario puede haber efectos devastadores para el ojo. Entre los agentes causales de esta patología está el herpes simple, que puede producir una lesión arboriforme característica, que se llama dendrita, o lesiones puntiformes. El paciente puede tener no sólo inyección conjuntival, sino que a veces se agrega una inyección ciliar, la que se manifiesta por la presencia de vasos muy tenues y pequeños en torno a la córnea, lo que significa que ésta se encuentra comprometida (Fig. 10). El tratamiento consiste en ungüento oftálmico de aciclovir y cicloplegia.
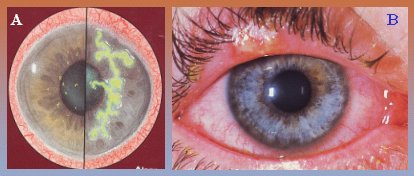 Tamaño completo
Tamaño completo Figura 10. Queratitis por herpes simple. A: dendrita. B: Inyección pericorneal
Cuadros inflamatorios intraoculares
La uveítis significa un compromiso más grave y es muy importante reconocer cuándo el ojo rojo no es banal y se debe derivar rápidamente, para evitar los efectos devastadores para la capacidad visual que puede tener la inflamación dentro del ojo sin tratamiento. El glaucoma agudo de ángulo cerrado también es una causa grave de ojo rojo, que se podría confundir con una conjuntivitis, error tan grave como en el caso de la uveítis. El paciente con glaucoma no tratado presenta dolor intenso en toda la región periocular, que incluso se irradia a la mitad de la cabeza de ese lado, además de náuseas, vómitos, fotofobia, visión borrosa, inyección ciliar y edema corneal. El paciente refiere visión de arcoiris, hecho de gran importancia y se puede comprobar la ausencia de reflejo fotomotor directo y el aumento de la presión intraocular; cuando el aumento es muy marcado, se nota al tocar los dos ojos por el endurecimiento del ojo afectado.
En el niño puede haber distintos cuadros inflamatorios intraoculares (Fig.11). El primero es el que se produce en la artritis reumatoídea, que consiste en una uveítis posterior que cursa, en la mayoría de los casos, con un ojo no tan inflamado. Otros cuadros importantes son las celulitis orbitarias, que corresponden a infecciones e inflamaciones de la porción anterior de la órbita y ameritan siempre tratamiento sistémico; se pueden ver en adultos y niños, con distintas etiologías.
La celulitis preseptal en los niños se manifiesta por un párpado con todos los caracteres inflamatorios, pero con el ojo mismo indemne; la causa más frecuente en pediatría es el Haemophilus influenzae. Este tipo de celulitis se puede deber a una herida, laceración, retención de cuerpo extraño o diseminación de una infección a partir de un chalazion o un orzuelo externo; y puede ser necesario hospitalizar al paciente para administrar el tratamiento antibiótico, por ejemplo, cuando se sospecha de un Haemophilus en un niño. En el caso de un adulto, se puede tratar en su casa. En la celulitis postseptal, la infección no está sólo en el párpado, sino que también compromete la órbita, por lo tanto también se compromete el globo ocular. Estos pacientes siempre se hospitalizan, porque la causa por lo general es muy grave, por ejemplo, etmoiditis, dacrioadenitis, panoftalmitis, infección dental o fractura, y se deben utilizar antibióticos de amplio espectro. Otro cuadro son los pseudotumores inflamatorios, que se deben a entidades que cursan con enrojecimiento del ojo asociado con una masa tumoral que puede afectar la glándula lacrimal y la órbita en sus distintas porciones. Se ve inflamación del ojo, pero también de la órbita, exoftalmo, dependiendo de la ubicación, dolor y alteración de la motilidad ocular. A veces el tratamiento es sencillo y se observa buena respuesta a los corticoides, pero otras veces se necesita cirugía o inmunosupresores.
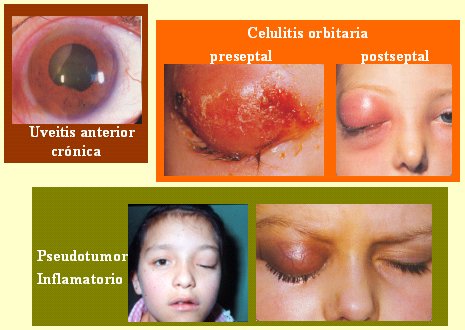 Tamaño completo
Tamaño completo Figura 11. Cuadros inflamatorios intraoculares: uveítis anterior crónica; celulitis orbitaria preseptal y postseptal; pseudotumor inflamatorio
Los tumores también pueden producir enrojecimiento ocular. Entre los tumores malignos extraoculares, el más frecuente es el rabdomiosarcoma, que se ve en niños y jóvenes. El tumor maligno que aparece a nivel intraocular es el retinoblastoma, que se puede manifestar como un cuadro pseudoinfeccioso, porque da enrojecimiento, pero que termina siendo tumoral. Por lo tanto, en un ojo rojo que parece inflamatorio y se asemeja a una uveítis, también hay que pensar en un cuadro maligno (Fig. 12).
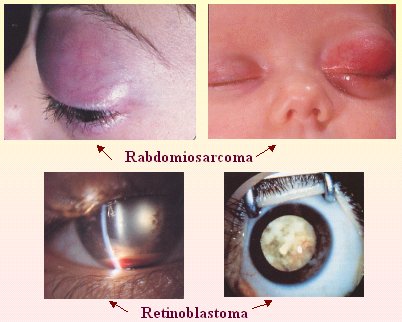 Tamaño completo
Tamaño completo Figura 12. Tumores oculares que causan ojo rojo
La infección de la glándula lacrimal principal, mejor llamada dacrioadenitis, puede ser de causa bacteriana, pero también hay virus que pueden ocasionarla. Aumenta el volumen del párpado superior, el cual adquiere una forma característica debido a la ubicación de la glándula en el ángulo superoexterno de la órbita (Fig.13). Entre las causas virales están los virus parotiditis, mononucleosis, influenza y varicela-zóster. El tratamiento, una vez hecho el diagnóstico etiológico, dependerá de la causa. La dacriocistitis corresponde a la obstrucción del saco lagrimal, el que posteriormente se infecta. El tratamiento se basa en antibióticos como amoxicilina con clavulanato o cefalexina, calor local, analgésicos y, en ocasiones, drenaje del absceso. A veces se necesita hospitalización.
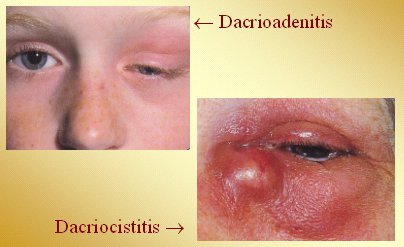 Tamaño completo
Tamaño completo Figura 13. Sistema lagrimal: dacrioadenitis y dacriocistitis
Medwave. Año VI No. 8 Septiembre 2006. Derechos Reservados.
En resumen, un ojo rojo es peligroso cuando hay dolor ocular importante, fotofobia, disminución de la visión, proptosis, disminución de la movilidad, inyección ciliar, opacidad corneal y ausencia de reflejo fotomotor; también, cuando los signos empeoran después de tres días de tratamiento y cuando se trata de un huésped comprometido, un recién nacido o un usuario de lentes de contacto.
Es importante derivar al paciente al especialista cuando se sospecha conjuntivitis por Neisseria, en usuario de lentes de contacto por tiempo prolongado (sospechar Pseudomona aeruginosa o Acantoameba) y en caso de cirugía ocular reciente.
Se debe referir con suma urgencia al huésped inmunocomprometido, al paciente con historia de trauma ocular con cuerpo extraño o cuando los signos empeoran después de 3 días de tratamiento.
Figura 14. Traumatismo ocular
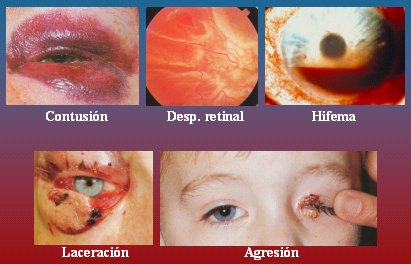 Tamaño completo
Tamaño completo Los traumatismos (Fig. 14) causan lesiones muy evidentes, con ojo rojo y equimosis; pero puede haber lesiones ocultas como el desprendimiento de retina. También se puede ver un nivel hemático en el compartimiento anterior que se denomina hifema y que generalmente se debe a traumatismos contusos. Las laceraciones se ven en mordedura de perro. Otro cuadro importante son las agresiones infantiles, cada día más frecuentes. Cuando se sospeche que un niño ha maltratado, se debe hacer la denuncia de la agresión.
Traumatismos

