Atención primaria
← vista completaPublicado el 1 de noviembre de 2005 | http://doi.org/10.5867/medwave.2005.10.1888
Depresión: tratamiento en la práctica médica general
Depression: treatment in general practice
Presentación
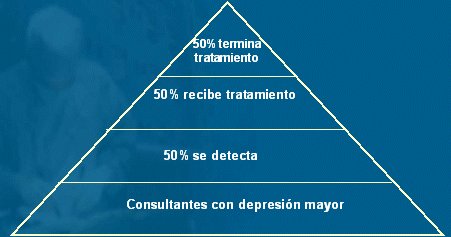
La pirámide de eficacia del diagnóstico y tratamiento de la depresión señala los problemas existentes en la actualidad (Figura 1). De todos los consultantes por depresión mayor, es decir, todos los pacientes que consultan a médicos generales, familiares o internistas, cerca de 30% presentan este diagnóstico. Esto está estudiado en diferentes países del mundo y también en Chile y se sabe que sólo 50% de los pacientes serán detectados y diagnosticados, que sólo se indicará tratamiento en 50% de los casos detectados y que, de los pacientes en los cuales se inició tratamiento, sólo 50% llegará a término con éste, de modo que se trata de un problema importante de salud pública.
 Tamaño completo
Tamaño completo Figura 1. Pirámide de eficacia en el diagnóstico y tratamiento de la depresión.
El tratamiento de la depresión tiene tres pilares: psicoeducación (siendo la educación un factor muy importante en el manejo de las enfermedades crónicas), farmacoterapia y psicoterapia.
Una vez realizado el diagnóstico, es importante educar tanto al paciente como a su familia, utilizando un lenguaje claro y directo. Se debe explicar los síntomas y la incapacidad y sufrimiento que producen en el paciente y su entorno y favorecer el apoyo y comprensión familiar. Existen programas psicoeducativos desarrollados en grupos, folletos y distintas otras maneras de implementar la educación en depresión.
Además, es importante informar a cada paciente sobre:
- Los objetivos del tratamiento, que es un tratamiento de largo plazo, que debiera durar al menos seis meses.
- El tipo de tratamiento se piensa iniciar.
- Las expectativas de mejoría, ya que los fármacos antidepresivos tienen mayor latencia en el inicio de acción que otros fármacos y pueden pasar varias semanas antes de que la persona encuentre alivio a su sintomatología.
- Los efectos colaterales de la farmacoterapia, que no dejan de ser importantes, ya que afectan la adherencia al tratamiento.
- Los riesgos que existen al interrumpir la terapia. Si no se realiza este tipo de intervención no se logrará buena adherencia por parte de los pacientes.
En cuanto a la farmacoterapia, todos los años la industria farmacéutica lanza al mercado nuevos fármacos antidepresivos, de modo que existe una amplia variedad de opciones. Aproximadamente 70% de los pacientes tiene buena respuesta al primer antidepresivo utilizado y se puede decir que la depresión está bien abordada desde el punto de vista científico, ya que existen tratamiento y fármacos eficaces para tratarla; el problema está en la detección y la adherencia al tratamiento. En la actualidad los consultorios disponen de medicamentos antidepresivos eficaces si se eligen de acuerdo al tipo paciente y se administran en dosis y tiempo adecuados.
El objetivo de la farmacoterapia no es sólo aliviar los síntomas y mejorar la depresión, sino también evitar las recaídas a lo largo de la vida de la persona, de modo que estos pacientes deben quedar prácticamente de por vida con tratamiento antidepresivo.
Es importante recordar que existe una latencia de 10 a 20 días en el inicio de la mejoría, plazo que generalmente se extiende a alrededor de un mes, si se agrega el tiempo que puede tomar el encontrar la dosis útil del fármaco, lo que requiere cuantificar la respuesta al tratamiento. No existe un antidepresivo que actúe antes de dicho plazo, aunque la industria farmacéutica está trabajando para encontrar un fármaco que actúe en forma rápida y disminuya esta latencia. Sólo algunos síntomas son susceptibles de ser aliviados en forma rápida, como la angustia y el trastorno del sueño.
Antidepresivos
La prescripción de antidepresivos por médicos generales debe hacerse sobre la base de que se deben utilizar la menor cantidad posible de fármacos. El médico debe familiarizarse con unos pocos medicamentos y elegir el que va a utilizar en cada paciente, según el perfil de síntomas y la presencia de contraindicaciones relativas o absolutas.
Los antidepresivos se clasifican en cíclicos, como la amitriptilina y la imipramina e inhibidores de la recaptación de serotonina (IRSS), como la fluoxetina y la paroxetina. En los consultorios de atención primaria están disponibles amitriptilina, imipramina y fluoxetina. Los dos primeros pertenecen al grupo de los tricíclicos y el último, al de los inhibidores selectivos de la recaptación de la serotonina (IRSS), siendo éstos últimos los fármacos de primera elección para el tratamiento de la depresión, de los cuales la fluoxetina es el fármaco más utilizado a nivel mundial y local.
El tratamiento se inicia con 20 mg de fluoxetina (podría ser con 10 mg, en caso de paciente añoso o temor a los efectos colaterales del fármaco), pudiendo llegar a tres comprimidos diarios (60 mg de fluoxetina). La ventaja de este fármaco es que se puede administrar una vez al día y tiene buena respuesta al tratamiento.
La sertralina es un fármaco bastante conocido; su dosis inicial es de 50 mg y se pueden utilizar hasta 4 comprimidos diarios (200 mg). Se parte con un comprimido, se esperan dos semanas, se controla al paciente y si todavía no hay buena respuesta y no han aparecido efectos colaterales importantes, se puede seguir aumentando la dosis en forma paulatina. Se debe recordar que en medicina general puede haber pacientes reticentes al tratamiento antidepresivo, los que deben ser derivados al especialista.
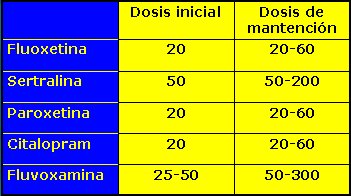
Los inhibidores selectivos recaptación de serotonina (IRSS) disponibles, así como sus dosis iniciales y de mantención, se resumen en la Tabla I.
 Tamaño completo
Tamaño completo Tabla I. Inhibidores de la recaptación de serotonina (ISRS).
Estos fármacos fueron instalados en el mercado debido a que tienen pocos efectos colaterales en comparación con los tricíclicos, que eran bastante utilizados, pero presentaban muchos efectos colaterales que afectaban la adherencia al tratamiento de los pacientes; sin embargo, los IRSS pueden presentar algunos efectos indeseables que pueden no ser importantes desde el punto de vista del médico, ya que no se asocian a riesgo vital, pero pueden afectar la calidad de vida del paciente y no deben ser mimizados. Entre estos efectos colaterales están:
- cefalea, náuseas, incluso vómitos;
- alteraciones en la eyaculación y en la líbido (se debe informar esto a los pacientes, de lo contrario, suspenderán el tratamiento si se enteran por Internet);
- anorexia;
- inquietud psicomotora, somnolencia, insomnio, temblores, sudoración.
- alteración de las pruebas hepáticas (poco frecuente);
- conjuntivitis;
- anorgasmia.
Muchas veces el paciente lee en Internet y se entera de algún efecto colateral que no le fue informado y suspende en forma brusca el medicamento, produciéndose lo que se conoce como síndrome de discontinuación de los IRSS, que incluye síntomas similares a los descritos arriba (cefaleas, cansancio, dolor abdominal, vómitos, diarrea, anorexia, sudoración, insomnio, temblor, agitación, mareos, rinitis).
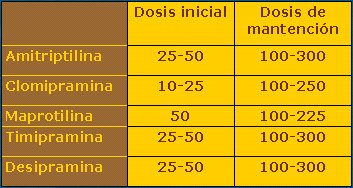
Los antidepresivos tricíclicos son fármacos de segunda elección (Tabla I). Existen pacientes que han tenido episodios de depresión previos y que han tenido buena experiencia con estos fármacos; en esos casos es aconsejable no cambiar la prescripción en la fase aguda, sino en la fase de mantención, en la que se debe cambiar por un IRSS.
 Tamaño completo
Tamaño completo Tabla II. Antidepresivos tricíclicos.
Los tricíclicos tienen efectos colaterales frecuentes, entre los cuales destacan:
- Efectos cardiovasculares: alteración de la conducción eléctrica, infartos, hipotensión ortostática. En los países europeos se utilizan previo chequeo electrocardiográfico.
- Efectos anticolinérgicos: sequedad de boca, constipación, íleo, retención urinaria (efectos importantes de considerar en hombres de edad avanzada).
- Efectos sobre el sistema nervioso central: alteraciones cognitivas, confusión de diferentes grados.
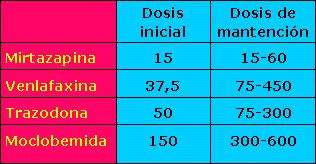
Existen otros antidepresivos en el mercado, que tienen bastante buena respuesta al tratamiento, pero son fármacos de segunda o tercera elección y se utilizan cuando no hay respuesta a los IRSS (Tabla III). La venlafaxina es un fármaco de acción dual, del que se describen buenas experiencias en pacientes que no responden a los fármacos anteriores, pero produce aumento de la presión arterial, incluso crisis hipertensivas, en pacientes sin hipertensión previa; por lo tanto, si se utiliza, se debe controlar estrictamente la presión arterial. La mirtazapina es un excelente hipnótico, de modo que en pacientes con insomnio es una buena alternativa terapéutica.
 Tamaño completo
Tamaño completo Tabla III. Otros antidepresivos.
La mayoría de los pacientes mejorará con la administración de los IRSS, cualquiera sea el que se utilice; si el paciente no responde a un IRSS, se puede utilizar otro fármaco de la misma familia, con alta probabilidad de obtener buena respuesta terapéutica. Si no se obtiene respuesta con un segundo fármaco, es mejor no intentarlo más y derivar al paciente al especialista o a otro nivel de atención.
Las recomendaciones sobre la duración del tratamiento se basan en la tasa de recaída a un año plazo, que es de 50% después del primer episodio; 70% después del segundo episodio y 90% después del tercero, en gran parte por el problema de la adherencia al tratamiento. Se recomienda que:
- El tratamiento farmacológico del primer episodio, una vez que el paciente sale de la fase aguda, debe mantenerse durante seis meses (mínimo tres) para que el paciente no recaiga.
- Cuando el paciente ha tenido dos episodios depresivos se recomienda un año de tratamiento (mínimo nueve meses).
- Después del tercer episodio, el tratamiento debe mantenerse de por vida. No es raro encontrar en atención primaria pacientes que han tenido tres episodios y que no han sido tratados.
Los antidepresivos comienzan su acción terapéutica durante la tercera semana de tratamiento. El paciente informa sobre “chispazos”, que pueden durar segundos, en que se siente “como era antes”. Este fenómeno es cada vez más frecuente y prolongado, lográndose una estabilización entre la cuarta y sexta semanas. En ese momento puede ocurrir que los pacientes suspendan el tratamiento, por lo que es crucial educar acerca de la duración de éste.
Se considera que el tratamiento de un episodio depresivo se prolonga por tres meses, es decir, si se suspende el tratamiento antes de ese plazo y el paciente muestra nuevamente sintomatología, se trata del mismo episodio depresivo original, que fue tratado en forma insuficiente; en ese caso se habla de recaída. Después de este período inicial comienza una segunda fase de tratamiento, que se denomina profilaxis. Los pacientes que se recuperan tienen un alto riesgo de recurrencia, definida como la aparición de un nuevo episodio después de un año de estar bien (50% de recurrencia después de un episodio depresivo, 70% después de dos episodios y 90% después de tres episodios).
En la primera entrevista, el médico no debe indagar demasiado sobre la historia previa, sino que debe abocarse a aliviar al paciente; ya habrá tiempo para determinar la historia previa y tomar decisiones acerca de la duración del tratamiento. Es importante educar al paciente en cada control sobre la forma en que irá mejorando y la importancia de la adherencia al tratamiento.
Los expertos concuerdan en la importancia de los tres aspectos del tratamiento. Estudios clínicos aleatorios señalan que se puede utilizar farmacoterapia o psicoterapia por separado, pero parece ser que cuando se utilizan ambos, la respuesta al tratamiento es mejor, lo que también depende de la gravedad del episodio depresivo; se ha visto que en las depresiones leves, la intervención psicoterapéutica sola puede bastar.
Rol de la psicoterapia
Es importante tener presente que no todos los pacientes requieren de fármacos para mejorar de la depresión. Existen varios tipos de psicoterapia que ayudan a los pacientes, pero están disponibles sólo en algunos consultorios; a nivel privado existe mayor oferta, pero está al alcance de algunas personas solamente.
Existen varios tipos de psicoterapia, sin embargo la que está más estudiada y la que ha entregado evidencia científica en la literatura es la psicoterapia cognitivo conductual, cuyos objetivos son:
- aliviar los síntomas,
- entregar educación,
- mejorar las estrategias de autoayuda y autocuidado,
- lograr que el paciente se active, que se levante a pesar de que se sienta mal y que haga algún tipo de ejercicio (caminar, nadar), ya que esto tiene un efecto antidepresivo importante,
- entregar estrategias y técnicas de resolución de problemas,
- aprender a frenar los pensamientos negativos del paciente (creer que no vale nada, que todo le va a salir mal, que no vale la pena intentarlo),
- evitar las recaídas,
- enseñar a los pacientes a detectar los síntomas de una recaída, ya que la depresión es una sola, pero en cada individuo adquiere características especiales.
Los desafíos son mejorar la detección, mejorar la adherencia y, desde el punto de vista de salud pública, mejorar el acceso al tratamiento. En la actualidad existe un programa nacional de depresión, con mayor cobertura y existen varios lugares donde los pacientes pueden atenderse a precios razonables.
Mejorar la detección es el gran desafío, lo que no es fácil. Se han utilizado distintas estrategias, pero no basta con implementar recursos para la detección si no se desarrollan programas destinados a manejar la enfermedad posteriormente, al igual que lo que ocurre con otras enfermedades crónicas, como la hipertensión arterial y la Diabetes Mellitus. El rol del médico general es muy importante para salir de ese 50% de detección y llegar, en lo posible, al 100%.
Dificultades en la atención primaria
Muchas veces el diagnóstico y tratamiento de los trastornos emocionales se dificulta por varios factores, que pueden depender del médico, del paciente y/o del sistema.
Entre los factores dependientes del médico, cuando el paciente consulta por síntomas físicos, el médico general suele mantenerse en esa línea y no es capaz de reconocer los síntomas emocionales enmascarados como somáticos, a pesar de que a veces basta con preguntarle al paciente su opinión acerca de sus dolencias, para que él mismo señale que se encuentra mal ánimo o afectado por algún acontecimiento determinado. A veces existen duelos que el paciente no le comunica al médico o que éste no ha percibido, por lo que el paciente recibe manejo sintomático para sus problemas físicos, pero no responde al tratamiento habitual y vuelve a consultar en reiteradas oportunidades, generando frustración en el médico tratante, que rechaza al policonsultante.
El médico funciona con el tiempo limitado, de modo que evita preguntas que puedan provocar el llanto del paciente y alterar su planificación diaria, porque sólo dispone de diez minutos. A veces reconoce que detrás de la sintomatología existe un problema emocional que es necesario abordar, pero no se siente capacitado o siente miedo a que el paciente se desborde, por lo que opta por derivarlo al psicólogo, al COSAM o a psiquiatría del hospital de referencia. En suma, manifiesta temor a la contención.
En los lugares de trabajo suele existir mala comunicación con el equipo de salud que está a cargo de los aspectos psicológicos y emocionales de los pacientes (asistente social, psicóloga o enfermera) y a veces los pacientes revelan sus problemas emocionales a estos componentes del equipo, los que no siempre saben a quién, cuándo y cómo derivar a estos pacientes dentro de cada centro de salud. En parte, esto se debe a
que el médico no ha educado al resto del equipo sobre esta patología y la conducta que se debe seguir frente a ella.
La relación médico-paciente aún es bastante paternalista, pero para lograr una buena evolución es fundamental una alianza terapéutica, dentro de la cual, el rol activo del paciente es imprescindible. Para lograr esto se requiere dedicar tiempo a la educación del paciente y no simplemente imponer el diagnóstico y el tratamiento.
El trabajo de los médicos en la atención primaria es transitorio, por lo tanto no existe un mayor conocimiento de la población asignada. La falta de expectativas, tanto económicas como laborales, hace que la mayoría de los médicos trabajen sólo por un tiempo en el sistema, mientras acceden a alguna especialización; por ello, cualquier esfuerzo que se haga para entrenarlos deberá repetirse con demasiada frecuencia, aumentando el costo del tratamiento.
En cuanto a los factores dependientes del paciente, éstos no reconocen sus síntomas emocionales o si lo hacen, les cuesta expresarlos. Esto ha ido cambiando en el tiempo y en la actualidad la enfermedad psiquiátrica está menos estigmatizada, pero no ha cambiado totalmente, sobre todo en los hombres, que siguen siendo más reacios a reconocer su sintomatología emocional.
La presencia de comorbilidad física real, independiente de que la depresión produce síntomas físicos, obliga al médico a descartar causa orgánica y aplaza el inicio de tratamiento.
Los factores dependientes del sistema de salud también son importantes. Existe un sistema de asignación de horas que es independiente de la indicación médica, de modo que es frecuente que el médico cite al paciente a control en 15 días y que en admisión le den hora para dos meses más. Frente a esto, el paciente no regresa con el doctor, sino que se queda con su tristeza y además, a las dos semanas suspende el tratamiento y cuando regresa (dos meses después), está exactamente igual.
Esto se debe a que la priorización de las horas médicas se rige por grupos de edad, de riesgo de patología aguda y por orden de la demanda de atención, lo que hace que los pacientes con síntomas emocionales demoren en ser atendidos una vez que solicitan consulta.
Existe falta de continuidad en los controles y acceso poco expedito a la atención médica, lo que debería cambiar con la implementación del AUGE. La falta de disponibilidad de horas impide que se desarrolle la organización necesaria para asegurar a estos pacientes la continuidad en el acceso a medicamentos.
¿Cómo mejorar la adherencia al tratamiento?
La adherencia al tratamiento mejora con la monitorización de los pacientes, de modo que es importante la existencia de los programas que contemplen este aspecto, el que no necesariamente debe ser efectuado por el médico, sino que lo pueden hacer auxiliares capacitados para ello.
La monitorización se puede realizar mediante visitas domiciliarias, como en los otros programas o por vía telefónica, método simple y económico que tiene buenos resultados. Existe bastante literatura respecto al sistema de monitorización de enfermedades crónicas, específicamente en depresión, lo que permite mejorar el seguimiento de los pacientes y manejarlos dentro de un programa de crónicos, mejorando, de esta manera, la accesibilidad y comunicación dentro de los servicios.
Estrategias de manejo en atención primaria
Varios estudios acerca de diferentes estrategias para la atención primaria, realizados en Estados Unidos y Europa, han demostrado que para que un tratamiento sea eficaz se requiere un gran esfuerzo en torno al paciente y una reestructuración de los sistemas vigentes en la actualidad, para centrarlos en mejorar el seguimiento de los pacientes, efectuar un manejo dentro de un programa de crónicos y mejorar la comunicación dentro de los servicios y con los especialistas. Sin embargo, esto tendría un costo estimado de aproximadamente US$1.500 adicionales por paciente, lo que está lejos de nuestra realidad.
En la actualidad estamos llevando a la práctica un modelo de tratamiento escalonado y estructurado, que incluye detección, diagnóstico y tratamiento (psicoterapia, farmacoterapia), con costos aceptables y adecuados a nuestra realidad (Figura 2).
 Tamaño completo
Tamaño completo Figura 2. Intervención escalonada en depresión.
En cuanto a la frecuencia de los controles, en un comienzo se recomienda controlar al paciente dos semanas después del inicio del tratamiento para evaluar la tolerancia de los medicamentos y la regularidad en su ingesta, como también para entregar educación, reforzando el hecho que es normal que los fármacos no surtan efecto aún. Además se revisarán los resultados de los exámenes de laboratorio que se hayan solicitado.
Si existe buena evolución, se realizará el próximo control a las tres semanas, en el que debieran aparecer algunos signos de mejoría. En este momento se deberá realizar educación sobre la duración del tratamiento y la importancia de no suspenderlo, aunque la persona se sienta recuperada.
En los controles siguientes, durante la fase de seguimiento, es importante enseñarle al paciente a reconocer los primeros síntomas de depresión, con el objeto de detectar las recaídas o recurrencias en forma precoz. Habitualmente los primeros síntomas en aparecer son los trastornos del sueño (insomnio de conciliación, despertar nocturno, despertar precoz, pesadillas), y también son los últimos síntomas que desaparecen con el tratamiento. No es conveniente enmascarar estos signos con hipnóticos y, habitualmente, al explicar a los pacientes este fenómeno no requieren de medicación adicional.
La depresión es una enfermedad para toda la vida y tiene un riesgo significativo de recurrencia, por lo tanto, se debe considerar al paciente con enfermedad depresiva como un paciente crónico.

