Atención primaria
← vista completaPublicado el 1 de enero de 2007 | http://doi.org/10.5867/medwave.2007.01.1902
Asma bronquial II: diagnóstico y manejo
Bronchial asthma II: diagnosis and management
Resumen
Este texto completo es una transcripción editada y revisada de una conferencia dictada en el XI Curso Educación Continua Medicina Interna 2006, organizado por el Departamento de Medicina del Hospital Clínico U. de Chile, realizado desde el 26 de mayo al 30 de septiembre de 2006 y cuyos directores fueron la Dra. Leticia Elgueta y el Dr. Miguel Fodor.
Diagnóstico de asma
En el diagnóstico clínico es importante considerar dos aspectos: la variabilidad estacional de los síntomas y la historia familiar de asma o atopia. Algunos asmáticos están aparentemente libres de enfermedad en ciertas épocas del año, por ejemplo en la época de invierno, pero presentan los síntomas al llegar la primavera. También es importante preguntar, en la anamnesis, acerca de antecedentes familiares de asma o de alguna enfermedad atópica.
Las causas de consulta más comunes son disnea episódica, sibilancias y sensación de pecho apretado; se debe preguntar al paciente si ha tenido ataques recurrentes de sibilancias, si ha consultado por lo mismo otras veces, si presenta tos nocturna, si tiene tos o sibilancias después de hacer ejercicio y si ha tenido sensación de pecho apretado, sibilancias o tos luego de la exposición a algún alergeno, como pelos de gato, pólenes, contaminación ambiental, etc. Es importante aclarar si tiene resfríos frecuentes que duren más de diez días y si sus síntomas mejoran con broncodilatadores. Es común el uso y abuso de los broncodilatadores; la mayoría de los pacientes que presentan sibilancias decidirán utilizar estos fármacos, por lo que hacer esta pregunta es de suma importancia. En cuanto al examen físico, si el paciente está en remisión puede no tener sibilancias, pero si está sintomático presentará disnea y signos de limitación del flujo aéreo, como sibilancias y espiración prolongada. Si está cursando con una crisis asmática grave tendrá, además de lo anterior, cianosis, taquicardia, dificultad para hablar y uso de musculatura accesoria.
En el laboratorio, el estudio de función pulmonar es fundamental, porque permite determinar la presencia y grado de limitación del flujo aéreo, así como su reversibilidad y variabilidad, lo cual es crítico para establecer el diagnóstico. La sospecha de asma bronquial sólo será una sospecha hasta que se realice el estudio de función pulmonar, que permite determinar el VEF1, la capacidad vital forzada (CVF) y el flujo espiratorio peak (PEF). En la espirometría se pueden observar flujos tanto inspiratorios como espiratorios; el patrón típico del paciente asmático consiste en una limitación ventilatoria obstructiva, es decir, VEF1 bajo, CVF baja o normal y relación VEF1/CVF alta. De acuerdo con la gravedad, la limitación obstructiva será leve, moderada o grave.
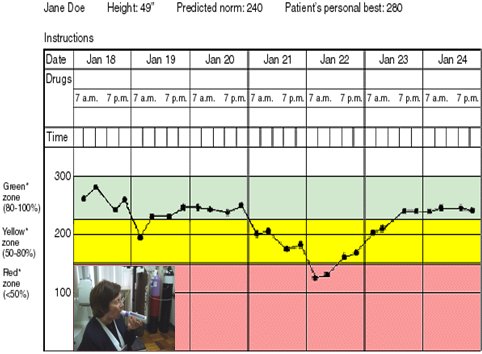
El PEF es una medición del flujo espiratorio máximo, que se realiza mediante un equipo portátil, que se puede tener en la consulta, informa los litros por minuto que puede movilizar el paciente y es fácil de usar; basta que el paciente aprenda a hacer la maniobra de esfuerzo espiratorio máximo. La medición del PEF es útil para el diagnóstico de asma, ya que en esta enfermedad la variabilidad entre el PEF matinal y el PEF nocturno es mayor de 20% y el cambio es significativo después de utilizar el broncodilatador, lo que permite hacer el diagnóstico en la consulta. Además, la medición del PEF sirve para monitorizar al paciente a largo plazo y esto es especialmente útil en el asma grave, que se caracteriza porque el paciente tiene escasa percepción de sus síntomas; por eso, en todo paciente que ha sido hospitalizado se debe realizar una medición del PEF basal y se le debe capacitar para efectuar el autocontrol en su domicilio, mediante el registro del PEF matinal y vespertino en una cartilla en que pueda reconocer claramente cuándo se encuentra en zona roja, amarilla o verde, definidas según el porcentaje de reducción del PEF con respecto al basal. El paciente debe saber, por supuesto, qué acciones debe llevar a cabo en cada una de estas situaciones (Fig. 1). Finalmente, el PEF se utiliza para hacer una monitorización a corto plazo, para: determinar si un tratamiento es eficaz o no; identificar desencadenantes ambientales, como ocurre en el asma ocupacional; o determinar el mejor manejo de una exacerbación.
 Tamaño completo
Tamaño completo El test de metacolina se indica sólo cuando la espirometría es normal; si una espirometría demuestra que el paciente es asmático no hay necesidad de realizar una prueba de metacolina. Este examen determina la presencia de hiperreactividad bronquial, cuando la caída del VEF1 es mayor de 20% del valor basal del paciente. Sirve para hacer el diagnóstico de la enfermedad y permite determinar su gravedad con un valor predictivo negativo excelente, es decir, si el examen de metacolina es negativo se puede afirmar con gran seguridad que ese paciente no tiene asma bronquial, aunque puede haber falsos positivos en presencia de reflujo gastroesofágico y tabaquismo.
En la actualidad se dispone de marcadores que no son útiles para monitorizar a un paciente, pero pueden tener cierta utilidad en el seguimiento. Por ejemplo, la determinación de la cantidad de eosinófilos y células metacromáticas en el esputo inducido permite saber si la evolución es favorable, cuando estas células disminuyen en un paciente tratado; en cambio, el óxido nítrico y el monóxido de carbono exhalados se encuentran elevados cuando el asma no está bien controlado. La ventaja de estos procedimientos es que no son invasivos y permiten saber de una manera más fisiopatológica lo que ocurre con el paciente.
Se describe que 3% a 34% de los asmáticos son portadores de atopia, la que se determina mediante el test cutáneo o la determinación de IgE específica. Lo que más se utiliza es el test cutáneo, pero tiene poco valor para el diagnóstico de asma, o sea, un test cutáneo positivo, si la espirometría es normal y la prueba de metacolina es negativa no permite hacer el diagnóstico de asma, sólo sirve como examen complementario y tal vez su mayor importancia está en identificar los factores de riesgo o desencadenantes; por ejemplo, un test cutáneo positivo a dermatofagoides permitirá tomar las medidas preventivas necesarias para eliminar el alergeno. Un test cutáneo positivo no significa asma alérgica a menos que haya otros exámenes positivos para asma bronquial. Entre los diagnósticos diferenciales están la disfunción de cuerdas vocales, enfermedad pulmonar obstructiva crónica, bronquiectasias, algunas bronquiolitis, fibrosis quística (en especial en los niños), parálisis de cuerdas vocales, presencia de cáncer laríngeo o broncogénico y presencia de cuerpo extraño en la vía respiratoria.
Manejo del asma
Hasta 1998 había diversos esquemas de tratamiento, por lo que ese año se reunió un grupo de expertos mundiales que creó la Iniciativa Global para el Asma y desarrolló, dentro de ésta, un programa de manejo que incluye educar al paciente, evaluar y monitorizar la gravedad del asma, evitar la exposición a factores de riesgo, establecer planes de manejo crónico del tratamiento en niños y adultos, establecer planes de manejo de exacerbaciones y asegurar el seguimiento adecuado de los pacientes asmáticos.
La educación es fundamental en el manejo del asma, ya que si el paciente toma conciencia de su enfermedad disminuirá su riesgo de morbilidad y mortalidad, porque se tratará mejor; se mantendrá en su trabajo o en su escuela; no presentará síntomas y no necesitará faltar a sus obligaciones; y esto se traducirá en disminución de los costos en salud, consultas de urgencia y hospitalizaciones. Sin embargo, el proceso educativo relacionado con el paciente es complejo; no basta con indicarle ciertos medicamentos, sino que se deben considerar múltiples factores, como el entorno social, que influirá en su tratamiento. Entre los avances en educación está la creación de guías clínicas prácticas, dirigidas tanto a los médicos como a los pacientes y que contienen la indicación de los medicamentos y la explicación del diagnóstico, las pruebas que se van a realizar, cómo reconocer las exacerbaciones y las consecuencias que éstas pueden provocar en la función pulmonar. Los pacientes deben ser capaces de manejar su enfermedad y reconocer el estado de deterioro clínico; conocer los diferentes tratamientos y las opciones terapéuticas disponibles; y sobre todo, aprender a usar sus inhaladores y el flujómetro, cuando sea posible.
Si no se educa se retardará el diagnóstico, se usarán medicamentos inapropiados, el paciente hará uso irregular de su tratamiento, presentará problemas en el sueño y limitaciones diarias. Sólo 50% de los médicos informan a los pacientes sobre la importancia del tratamiento preventivo, probablemente por falta de tiempo, ya que es poco lo que se puede decir en una consulta de 15 a 20 minutos, pero se pueden entregar folletos e indicaciones escritas explicando la técnica inhalatoria y demás cuidados que el paciente debe tener en su domicilio, como se hace en nuestro servicio, con la colaboración de auxiliares y enfermeras. En la Figura 2 se resumen los elementos que componen el proceso educativo.
 Tamaño completo
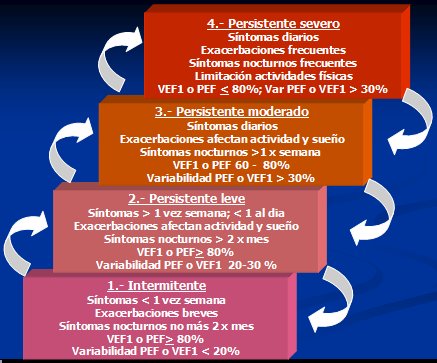
Tamaño completo La clasificación del asma también es importante para el manejo; no tanto la clasificación etiológica, que no tiene tanta utilidad, pero sí la clasificación según gravedad, porque permite evaluar los síntomas, el uso de broncodilatadores y la función pulmonar y tiene buena correlación con los índices patológicos de inflamación de la vía aérea. Tiene cuatro peldaños: intermitente, persistente leve, persistente moderado y persistente grave (Fig. 3).
 Tamaño completo
Tamaño completo El asma intermitente se caracteriza por: presencia de síntomas respiratorios como tos, pecho apretado o sibilancias menos de una vez por semana; exacerbaciones leves y de corta duración, no duran más de algunas horas; ausencia de síntomas nocturnos o como máximo, dos veces al mes; VEF1 o PEF sobre 80% del valor esperado; variabilidad del PEF o cambio del VEF1 después del broncodilatador, menor de 20%. El asma persistente leve: presenta síntomas más de una vez por semana, pero menos de una vez al día; sus exacerbaciones afectan la actividad y el sueño; hay síntomas nocturnos más de dos veces por mes; el VEF1 sigue siendo normal, pero la variabilidad está entre 20% y 30%. El asma persistente moderado: tiene síntomas diarios, las exacerbaciones son más graves, tiene síntomas nocturnos más de una vez por semana; el VEF1 se deteriora a valores entre 60% y 80% y la variabilidad del PEF es mayor de 30%. Finalmente, el paciente con asma persistente grave presenta síntomas diarios, exacerbaciones frecuentes, los síntomas nocturnos son diarios y está francamente limitado. El VEF1 es anormal y la variabilidad del PEF es mayor de 30%.
El enfermo se cataloga de acuerdo con la anamnesis, pero no necesariamente va a quedar con esa clasificación para siempre, porque si el paciente persistente grave lleva un buen tratamiento y sus síntomas remiten puede pasar a asma intermitente, persistente leve o persistente moderado. El objetivo es que el paciente fluctúe entre asma intermitente y persistente leve.
Algunas medidas preventivas que se deben enseñar a los pacientes con asma se dirigen a un buen control ambiental. Los ácaros son difíciles de eliminar, pero se puede vigilar que las almohadas, cortinas y alfombras estén siempre limpias, colocar funda de plástico a las almohadas, lavar con agua caliente la ropa de cama, aspirar y no barrer y ventilar adecuadamente los espacios que habita el paciente. En cuanto a otros alergenos, por ejemplo, animales, los pacientes asmáticos no deben tener animales en casa y si los tienen deben bañarlos una vez por semana; nunca deben estar en el dormitorio; se debe realizar un aseo prolijo de la casa si el animal vive dentro de ella; y nunca debe estar presente cuando esté en casa el asmático. En el caso del polen, en primavera los pacientes asmáticos deben viajar en automóvil con ventanillas cerradas, no deben utilizar motocicleta, no pueden hacer deportes en espacios abiertos y deben evitar lugares con alergenos, como plazas y parques. En los momentos de contaminación deben reducir su actividad, no salir en días de preemergencia, evitar el tabaco, evitar ambientes de fumadores, no exponerse al frío y evitar el ejercicio en días contaminados.
Tratamiento
En un estudio en el que se analizó la mortalidad por asma en 90 pacientes que fueron evaluados por un médico general antes de fallecer, se encontró que en 25 casos el médico no apreció la gravedad, en 24 la estimó en forma inadecuada, en 25 utilizó un tratamiento de urgencia inadecuado y en 23 casos derivó al paciente en forma tardía. Es decir, la mortalidad por asma puede estar en relación con la clasificación errada del paciente o con la falta de tratamiento adecuado (BTS, BMJ 1982).
Los fármacos disponibles en la actualidad son de dos tipos: los controladores o preventivos, que tratan la inflamación, dentro de los cuales están los corticoides inhalados, los beta-agonistas de acción prolongada, las xantinas, los antileucotrienos y, de introducción reciente, los anticuerpos anti IgE; y los aliviadores, que sólo son sintomáticos y no tratan la enfermedad, como los beta-agonistas de acción rápida, los anticolinérgicos y las xantinas. La vía de administración principal de la mayoría de estos medicamentos es la inhalatoria.
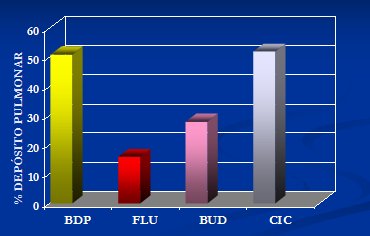
Los corticoides actúan sobre todas las células inflamatorias que participan en el asma, disminuyendo su número, sus productos y la acción de estos productos a nivel de las células epitelial, endotelial, del músculo liso y de la glándula mucosa. En resumen, los corticoides inhalatorios mejoran la función pulmonar, disminuyen la hiperreactividad bronquial, disminuyen los síntomas, reducen las exacerbaciones y mejoran la calidad de vida. Están disponibles en el mercado: beclometasona, budesonida, fluticasona y ciclesonida, cuyo depósito en el pulmón varía entre 10% y 60%, dependiendo del espaciador que se utilice. Los inhaladores de dosis medida (IDM), que son los más comunes, sólo alcanzan 10% a 15% de depósito pulmonar; en cambio, los sistemas de disco permiten 14% a 20%; el agregado de un espaciador sube el depósito a 15-25%, el sistema Turbohaler, a 20-30% y los que están libres de hidrofluorocarbono, a 60%. En la Figura 4 se muestra el porcentaje de depósito pulmonar de los distintos medicamentos disponibles; la beclometasona, en su formulación libre de fluorocarbono, tiene 50% de llegada pulmonar y la ciclesonida, un porcentaje similar. La beclometasona es un medicamento antiguo que es eficaz si se usa en forma correcta. Algunas marcas comerciales son: de beclometasona, Destap; de budesonida, Inflammide y Clebudan; y de fluticasona, Flixotide y Albeoler. Entre sus efectos colaterales se describen disfonía, candidiasis y tos.
 Tamaño completo
Tamaño completo Otros agentes controladores son los beta-agonistas de acción prolongada, como salmeterol y formoterol, que se utilizan cuando la dosis máxima de corticoides inhalatorios no controla los síntomas y siempre se usan asociados a éstos. Están disponibles fluticasona con salmeterol (Seretide) o budesonida con formoterol (Symbicort). Se han descrito mejores resultados con dosis habituales de corticoides inhalatorios más salmeterol, que con las dosis máximas de corticoides inhalatorios como terapia única. Otros controladores son las metilxantinas, fármacos que en Chile están disponibles por vía oral (Elixine), pero en la actualidad su prescripción es poco frecuente, debido a los efectos colaterales asociados. Se pueden asociar a los corticoides cuando no se logra el control de los síntomas.
Los antileucotrienos como Montelukast y Zafirlukast se utilizan por vía oral; en teoría actúan como anti inflamatorios, porque son antagonistas de la 5-lipooxigenasa, pero su efecto en el asma no es muy bueno, de modo que sólo se utilizan para reducir la dosis de corticoides en el asma grave o en pacientes con asma persistente leve que no quieran utilizar inhalador. Lo más novedoso en cuanto a terapia son los anticuerpos antiinmunoglobulina E, como Omalizumab, que se administran por vía subcutánea, bloquean la acción de la IgE y permiten reducir la dosis de corticoides, pero sólo están indicados en el asma grave o en pacientes que presentan exacerbaciones repetitivas.
Los beta-agonistas de acción corta como salbutamol (Sinasmal, Butotal) o terbutalina (Bricanyl) se indican sólo en exacerbación aguda y previo al esfuerzo físico y no se recomienda usarlos en forma regular y prolongada, ya que sólo proporcionan un alivio rápido de la crisis de asma bronquial; el salbutamol no sirve para tratar la inflamación crónica, sólo para dilatar los bronquios y permitir que el paciente pueda respirar en el momento de la exacerbación. Entre los anticolinérgicos se encuentran el bromuro de ipratropio (Atrovent) y una mezcla de salbutamol más ipratropio (Combivent) que tiene un efecto aditivo y permite reducir la dosis de beta-agonistas. Se puede utilizar bromuro de ipratropio, salbutamol o la combinación de ellos.
Objetivos del tratamiento
No existe cura para el asma, pero sí se puede controlar. Si el paciente se trata bien, debería disminuir las consultas de urgencia y bajar el uso de beta 2 agonistas al mínimo; no debería tener limitaciones para el ejercicio; la variabilidad del PEF debiera ser menor de 20% o normal y los efectos adversos de los fármacos debieran ser mínimos. Para conseguir esto, se debe seleccionar el tratamiento de acuerdo con la gravedad del asma, ya que no es lo mismo tratar un asma leve que un asma moderado o grave; además, se deben considerar las condiciones del sistema de salud y las circunstancias personales de cada paciente, es decir, si se prescribe un medicamento de alto costo hay que estar seguros de que ese paciente tendrá acceso a éste durante todo el tiempo que sea necesario.
En el caso del asma intermitente no es necesario utilizar controladores diarios; en el asma persistente leve se indican corticoides inhalatorios, como por ejemplo, 500 ug/día de fluticasona o budesonida, que se pueden asociar a teofilina o antileucotrienos. El asma persistente moderado se trata con corticoides inhalatorios en dosis un poco más altas y probablemente se requerirá asociar un beta agonista de acción prolongada, aunque hay otras posibilidades, como asociar corticoides inhalatorios con teofilina, utilizar corticoides inhalatorios en altas dosis o añadir antileucotrienos. En el asma grave se utilizan corticoides asociados con beta agonistas de acción prolongada; además se puede agregar teofilina, antileucotrienos, corticoides orales y, si existe disponibilidad, anticuerpos anti IgE. En la Figura 5 se resumen los componentes del tratamiento escalonado del asma bronquial, cuya complejidad va aumentando a medida que el paciente pasa de asma intermitente a persistente leve, moderado o grave y, a la inversa, se va reduciendo a medida que disminuye la gravedad. El objetivo es que todos los pacientes lleguen ser asmáticos intermitentes o persistentes leves.
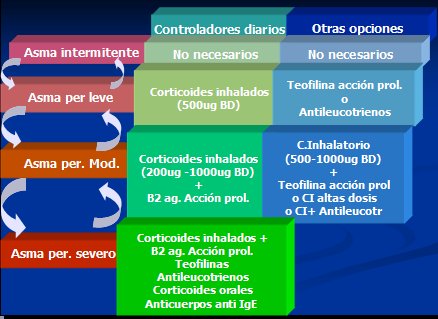 Tamaño completo
Tamaño completo Existen muchos factores y creencias que impiden una buena adherencia del paciente al tratamiento preventivo del asma. En primer lugar, teme los efectos adversos de la terapia, de modo que es importante explicarle que los inhaladores no son dañinos; además cree que los fármacos son innecesarios o bien no son útiles, en especial cuando no se le ha enseñado la técnica inhalatoria adecuada, porque no nota mejoría; también suele creer que sólo necesita fármacos en forma intermitente y que cuando los síntomas remiten no es necesario seguir con el tratamiento. Otros inconvenientes son el alto costo de los fármacos y la falta de empatía con el médico, que hace que el paciente no crea lo que éste les dice. La estigmatización es otro problema; muchos pacientes asmáticos viven con el estigma de que no pueden hacer ejercicio, aunque hay pacientes asmáticos que hacen ejercicio de alto rendimiento. Otros pacientes tienen un conocimiento inadecuado de la enfermedad o creen que el asma no es una enfermedad seria. En Chile es importante la preocupación por el “acostumbramiento” a los fármacos; piensan que si utilizan mucho el fármaco, éste dejará de ser eficaz o bien les causará adicción o dependencia. Finalmente, la falta de apoyo social dificulta el tratamiento.
¿Cuándo derivar?
Todo paciente con asma moderada o grave debe ser evaluado por el especialista, de modo que se debe derivar a todo paciente que tenga factores de riesgo de mortalidad, como los que han tenido crisis casi fatales o han requerido frecuentes atenciones de urgencia, hospitalización en un servicio de cuidado intensivo u hospitalización por descompensación en el año anterior, aunque sea una, porque eso basta para que ese paciente tenga alto riesgo de morir por una nueva crisis, al igual que si ha requerido ventilación mecánica por descompensación. Otras causas de derivación son la falta de adherencia al tratamiento, la falta de comprensión de la enfermedad, la coexistencia de problemas psicosociales, la necesidad de corticoides orales, la falta de respuesta a un tratamiento adecuado, la presencia de complicaciones por el tratamiento con corticoides, la imposibilidad de abandonar el hábito tabáquico y, por último, la persistencia de la duda diagnóstica.

