Publicado el 1 de septiembre de 2008 | http://doi.org/10.5867/medwave.2008.08.1652
Aldosterona en nefropatía diabética
Aldosterone in diabetic nephropathy
Resumen
Este texto completo es una transcripción editada y revisada de una conferencia que se dictó en el Congreso Conjunto de Nefrología, Hipertensión y Trasplante realizado en Pucón entre el 26 y el 29 de septiembre de 2007. El congreso fue organizado por las Sociedades Chilenas de Nefrología, Hipertensión y Trasplante. El presidente de la Sociedad Chilena de Nefrología fue el Dr. Alejandro Cotera, la secretaria ejecutiva fue la Dra. María Eugenia Sanhueza.
Introducción
Clásicamente, la aldosterona ha sido considerada como una “hormona renal”, de acción a nivel endotelial. Sin embargo, actualmente se la considera como un factor clave en la hipertensión arterial (HTA), la insuficiencia cardíaca congestiva (ICC) y la enfermedad renal, debido al reciente reconocimiento de sus actividades inflamatorias y fibrogénicas y al descubrimiento de sitios de síntesis suprarrenal. El gran interés desde el punto de vista clínico surgió luego de la publicación de los conocidos estudios RALES (Randomized Aldactone Evaluation Study) y EPHESUS (Eplerenone Post-Acute Myocardial Infarction Heart Failure Efficacy and Survival Study), que demostraron un efecto beneficioso de los antagonistas de aldosterona sobre la mortalidad cardiovascular, tanto por infarto como por ICC, cuya cifra se redujo en 30%.
Los objetivos de la siguiente presentación son:
- Revisar brevemente los mecanismos de acción de la aldosterona.
- Analizar su rol patogénico en el riñón.
- Revisar algunos estudios experimentales en nefropatía diabética (ND).
- Revisar los estudios clínicos en ND.
Desarrollo
La aldosterona es un mineralocorticoide que actúa a través de un receptor ubicado en el citoplasma, que traslada la molécula de aldosterona hacia el núcleo donde induce la síntesis de una serie de proteínas: esto es lo que se conoce como vía genómica. Lo importante es que la espironolactona interfiere sólo en los efectos genómicos de la aldosterona. Existen efectos no genómicos, que probablemente están mediados por un receptor de membrana que no ha sido bien identificado, a través del cual ejerce una serie de otras acciones, utilizando otras vías que no son interferidas por el uso de bloqueadores de mineralocorticoides (1) (Fig. 1).
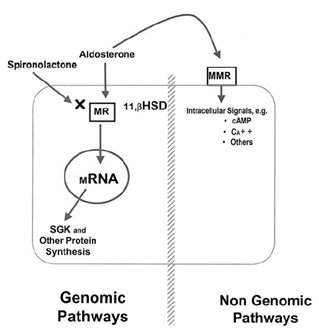 Tamaño completo
Tamaño completo Se ha postulado que la aldosterona puede tener efectos deletéreos, tanto para la fibrosis miocárdica, HTA e insuficiencia renal (2) (Fig. 2). Por un lado están los efectos clásicos a nivel epitelial sobre el transporte de potasio y sodio, pero además produce aumento del inhibidor del PAI-1, aumento de factores pro-inflamatorios y del TGF-beta, aumento de especies de oxígeno, disfunción endotelial y disminución de la compliance vascular, que puede tener muchas causas, pero entre otras se debe a aumento de los receptores para angiotensina II (AII).
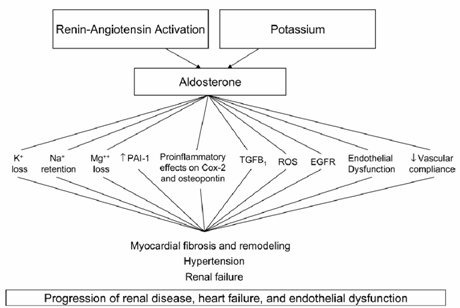 Tamaño completo
Tamaño completo En la Fig. 3 se muestran los resultados de un estudio en un modelo de nefrectomía 5/6 en ratas (SBP=presión arterial sistólica, Sham=control, NPX=nefrectomía, AIIA=antagonista de angiotensina II). Dos y cuatro semanas después de la nefrectomía, las ratas se hacen hipertensas y esto progresa en el transcurso del tiempo. Si se administra un bloqueador de la angiotensina, este efecto sobre la presión arterial se previene; pero, si al bloqueador de angiotensina se le agrega una infusión de aldosterona, sube la presión y además aumenta la proteinuria, a pesar del tratamiento con bloqueadores de la angiotensina. En este mismo modelo, debido a la nefrectomía aumenta la proteinuria (3).
 Tamaño completo
Tamaño completo Cuando a la rata tratada con angiotensina se le infunde aldosterona, se observa una alteración del grado de glomeruloesclerosis, cuya proporción aumenta con la reinfusión de aldosterona (3).
En otro estudio (4) se analizó la histopatología renal en ratas con nefrectomía unilateral, tratadas con aldosterona o aldosterona más eplerona, un inhibidor de los mineralocorticoides. La rata control (Fig. 4 A) tiene una nefrectomía unilateral y a las 2 semanas tiene una histología normal, en cambio, la rata tratada con aldosterona (Fig. 4 B) tiene una histología totalmente alterada a nivel glomerular y tubular, con infiltración tubular y necrosis fibrinoide, fenómenos que se previenen o disminuyen de manera importante cuando se trata a la rata con aldosterona más inhibidores (Fig. 4 C).
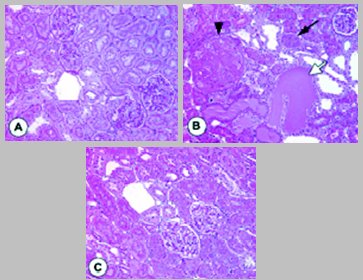 Tamaño completo
Tamaño completo En ese mismo estudio se investigaron los mecanismos que podrían estar involucrados en el daño histológico renal. Para ello se midió la expresión de los genes proinflamatorios de osteopontina, MCP-I (monocyte chemoattractant protein-1), IL-1beta e IL-6 en la corteza renal de las ratas tratadas con aldosterona y aldosterona más eplerona. Se encontró que todos estos genes estaban aumentados en las ratas infundidas con aldosterona y que este aumento se evitaba con la administración de eplerona, lo que sugiere que estos genes están involucrados parcialmente en el daño inducido en el riñón (Fig. 5).
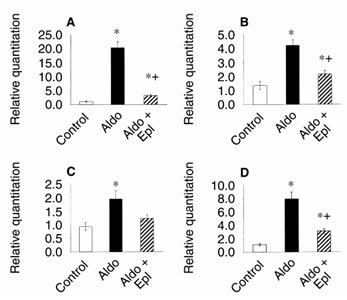 Tamaño completo
Tamaño completo En un estudio se demostró la presencia de receptores de mineralocorticoides en células mesangiales en cultivo, tanto a nivel de RNA como de proteínas. Estas células poseen 11-beta dihidroxideshidrogenasa, lo que hace muy probable que los mineralocorticoides sean efectivos en las células mesangiales (5) (Fig. 6).
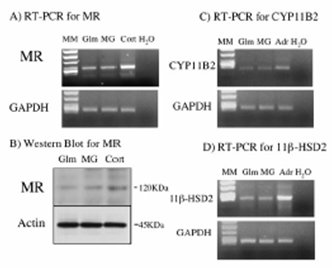 Tamaño completo
Tamaño completo En ese mismo trabajo se demostró que al agregar aldosterona a las células mesangiales en cultivo aumentaba la producción de células mesangiales, lo cual era prevenido por la acción de la espironolactona (5).
También se ha demostrado que cuando las células mesangiales se exponen a aldosterona, aumenta la síntesis del pro-colágeno tipo I y IV, tanto en el mesangio como en las células del túbulo proximal, lo que explica el daño fibrótico que se observa en estos modelos de ratas tratadas con aldosterona (6) (Fig. 7).
Se podría suponer que el efecto del bloqueo de la aldosterona sobre la presión arterial sería suficiente para explicar gran parte de los efectos a nivel renal. Para demostrar esto se hizo un estudio en ratas Dahl sal sensibles, en las que se determinó el efecto de eplerona e hidralazina sobre la presión arterial y la excreción de urinaria de proteínas. Se observaron niveles similares de reducción de la presión arterial, sin embargo, la excreción de proteínas sólo se inhibió con eplerona, no con hidralazina. También se comprobó que el control adecuado de la presión arterial impidió el deterioro de la función renal, lo que fue más acentuado cuando se utilizó un inhibidor de mineralocorticoides. Asimismo, el índice de glomeruloesclerosis disminuyó francamente sólo cuando se empleó eplerona como tratamiento y no cuando se utilizó hidralazina, a pesar de que la disminución de la presión arterial fue semejante. Finalmente, la exposición de la rata Dahl a sal, durante 2 a 4 semanas, se asoció a aumento de la desmina, un marcador de daño de las células podocitarias, fenómeno que fue inhibido por eplerona, pero no por hidralazina; asimismo, la administración de hidralazina se asoció a disminución de nefrina, que también es un marcador de daño podocitario, ya que es una proteína integral de los podocitos, mientras que en las ratas tratadas con eplerona la tinción para nefrina fue mucho mayor (7) (Fig. 8).
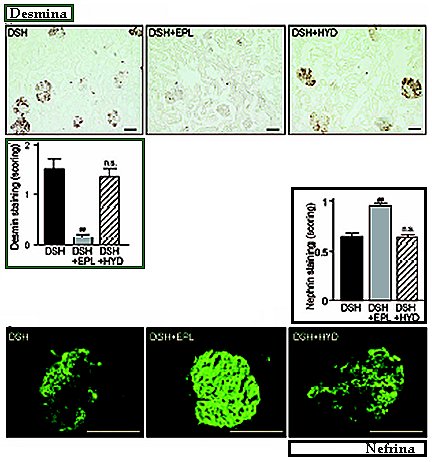 Tamaño completo
Tamaño completo El mismo grupo del trabajo anterior, en un trabajo más reciente, demostró que las ratas tratadas con aldosterona tienen disminución del contenido de nefrina y podocina, dos proteínas integrales del diafragma de filtración de los podocitos, y que dicha disminución se puede atenuar y prácticamente revertir cuando se administran inhibidores de la aldosterona, lo que sugiere que ésta actúa produciendo daño podocitario. En el estudio histológico de ratas normales y ratas tratadas con aldosterona se observa una alteración del cuerpo y los pedicelos de los podocitos de las ratas tratadas, traduciendo un daño estructural importante (8) (Fig. 9).
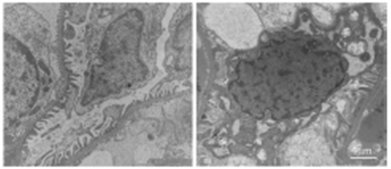 Tamaño completo
Tamaño completo En ese mismo modelo, los autores estudiaron la producción de especies reactivas de oxígeno (ROS) y demostraron que la aldosterona es capaz de aumentar los productos del estrés oxidativo, lo que es prevenido por los antagonistas de los mineralocorticoides (Fig. 10 A), de la misma manera en que el uso de tempol disminuye el estrés oxidativo. O sea, en presencia de aldosterona más tempol, a pesar de que no hay un cambio en la presión arterial, se logra disminuir la proteinuria y normalizar la nefrina y la podocina, lo que sugiere que el daño provocado por la aldosterona se debe parcialmente al estrés oxidativo (Fig. 10 B). Lo mismo se observó al medir la SGK-1 (serum-and glucocorticoid-induced kinase-1): frente a la aldosterona esta kinasa aumenta, y este aumento disminuye, aunque no se bloquea totalmente, cuando se inhibe el estrés oxidativo (Fig. 10 C).
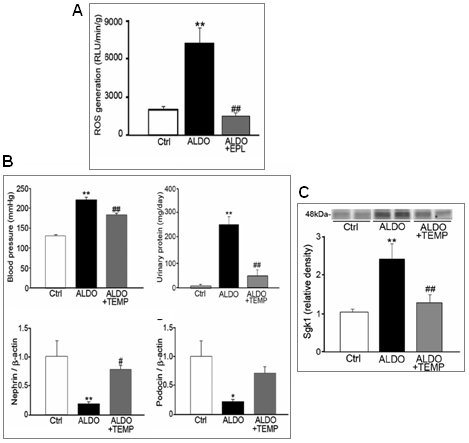 Tamaño completo
Tamaño completo Resulta sorprendente observar los receptores de mineralocorticoides en el túbulo renal, en el glomérulo y en las células podocitarias en cultivo: cuando se realiza la inmunohistoquímica se puede detectar la existencia de mineralocorticoides en estas células, es decir, estas células tienen receptores a mineralocorticoides y la activación de dichos receptores parece dañar al podocito, disminuyendo la expresión de nefrina, podocina y, probablemente, otras proteínas podocitarias (8) (Fig. 11).
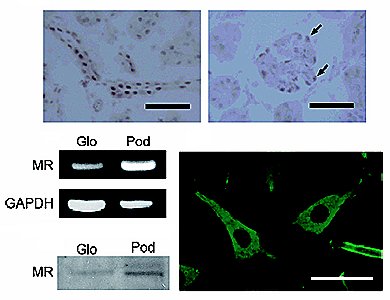 Tamaño completo
Tamaño completo En resumen, se sabe que la administración de bloqueadores de la aldosterona previene o disminuye el daño renal inducido por aldosterona, pero sería importante saber si este efecto también se observa cuando hay un daño establecido, como ocurre en la clínica, en que los pacientes habitualmente tienen proteinuria como manifestación de este daño. Esto se investigó mediante un trabajo en el que se hizo nefrectomía 5/6 a un grupo de ratas, a las cuales se realizó biopsia renal a las 8 semanas y autopsia a las 12 semanas; previamente se había dividido a los animales en un grupo control y un grupo de ratas tratadas con espironolactona o una combinación de otros fármacos. Los autores observaron que en las ratas control, es decir, aquéllas con nefrectomía 5/6, hubo un gran deterioro de la función renal a las 12 semanas, con creatinina alrededor de 3 mg/dl, mientras que las ratas tratadas con espironolactona conservaron mucho más su función renal (9).
Asimismo, el índice de glomeruloesclerosis fue mucho menor en las ratas que recibieron espironolactona que en las ratas que no la recibieron. En la rata que no recibió espironolactona el glómerulo tenía alteraciones claras a las 8 semanas y alteraciones mayores a las 12 semanas, mientras que en las ratas tratadas con espironolactona hubo una regresión importante de la glomeruloesclerosis, lo que sugiere que este fármaco no sólo es capaz de prevenir el daño, sino que también es capaz de revertir el daño que ya existe (9) (Fig. 12).
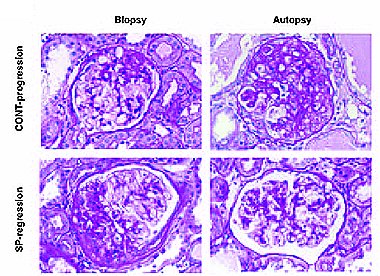 Tamaño completo
Tamaño completo También se demostró que las ratas sin tratamiento tuvieron un aumento de la expresión de PAI-1 (plasminogen activator inhibitor-1), un factor que interfiere con la fibrinolisis y con la remodelación tisular, en comparación con las ratas que recibieron espironolactona. Es probable que el aumento de este factor contribuya a la progresión de la glomeruloesclerosis (9).
En los seres humanos existe lo que se conoce como escape de aldosterona en pacientes que son tratados con bloqueadores de la enzima o con bloqueadores de ARA II, que consiste en que cuando se administran estos bloqueadores los niveles de aldosterona disminuyen inicialmente en el grupo in toto, pero luego de uno a tres meses dichos niveles aumentan, al menos en un grupo de pacientes, a pesar de que los niveles de presión arterial y de angiotensina se mantengan disminuidos.
En la Tabla II se muestra lo que ocurre en un grupo de pacientes con nefropatía diabética cuando se inhibe la enzima de conversión, con respecto al escape de aldosterona. 47 pacientes que tenían una nefropatía inicial, porque tenían un clearance de creatinina sobre 60 ml/min y una proteinuria de 400 mg en promedio, se trataron con un bloqueador de la enzima con el objetivo de disminuir la presión arterial a niveles de 130/80 mmHg, durante 6 meses. En estos pacientes hubo una disminución moderada de la proteinuria, pero en un grupo de ellos los niveles de aldosterona disminuyeron a los 6 meses, mientras que otro grupo escapó al efecto inhibidor sobre la aldosterona, de modo que tenían más aldosterona que la inicial. En los enfermos que escaparon a los bloqueadores de la enzima no hubo disminución de la proteinuria, con respecto al control; sólo los enfermos que no tuvieron escape tuvieron disminución de la proteinuria (10).
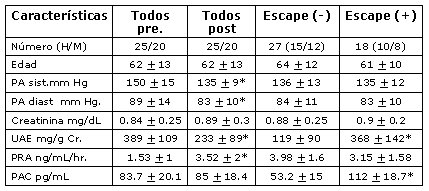 Tamaño completo
Tamaño completo A estos pacientes los autores agregaron después anti aldosterónicos, con lo que disminuyó la presión arterial, la masa del ventrículo izquierdo y la proteinuria en forma significativa. De 20 pacientes, 17 disminuyeron la proteinuria en alrededor de 40%. Por lo tanto, habría una base para agregar espironolactona o bloqueadores en la nefropatía diabética, por lo menos en los pacientes que tienen escape.
En otro estudio se demostró que en pacientes con diabetes mellitus tipo 1 y nefropatía proteinúrica también hay una disminución importante de la proteinuria (11). Todos los pacientes tenían terapia habitual con IECAs o bloqueadores ARA II y sobre eso tenían disminución de la proteinuria. En la Fig. 13 se muestran las respuestas individuales a espironolactona, 25 mg/día por dos meses, agregada al tratamiento hipertensivo en 20 diabéticos tipo 1 con nefropatía diabética. Reducción de 30%, p < 0,001.
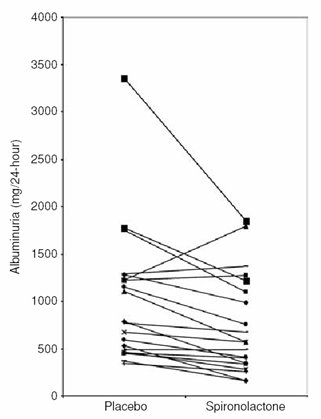 Tamaño completo
Tamaño completo Todos los estudios se han hecho con 25 mg de espironolactona, excepto en uno en que se estudió el efecto de 50 mg de espironolactona en diabéticos tipo 2 con nefropatía y macroalbuminuria (12). En ese estudio se encontró disminución de la proteinuria con respecto al grupo control y cambio en la velocidad de filtración glomerular, que cayó más en los pacientes con espironolactona, en el plazo de observación, que fue relativamente corto, que en los pacientes control. Sin embargo, con 50 mg de espironolactona hubo un porcentaje muy alto de hiperkalemia, por lo que 5 de los 20 pacientes tuvieron que suspender el estudio y en los otros 6 pacientes hubo que disminuir la dosis a la mitad. Es interesante que este cambio de la velocidad de filtración glomerular parece ser reversible, puesto que los pacientes que salieron del estudio por la hiperkalemia recuperaron rápidamente la velocidad de filtración glomerular, en forma similar a la que se observa con los IECAs (Fig. 14).
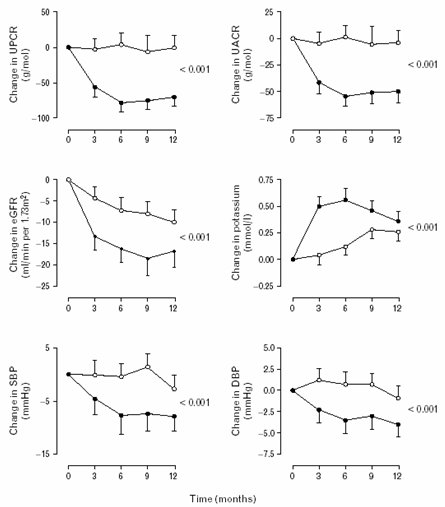 Tamaño completo
Tamaño completo El siguiente estudio, a pesar de que no se hizo en pacientes con nefropatía diabética, es el estudio más grande realizado en glomerulopatías proteinúricas para observar el efecto de agregar 25 mg de espironolactona, sobre la proteinuria, efecto que fue significativo. La fig. 15 A muestra el porcentaje de reducción de la proteinuria desde el nivel basal en pacientes tratados con espironolactona, agregada a la terapia convencional, según velocidad de filtración glomerular.
Este es el único trabajo en que se intentó determinar lo que ocurre con la velocidad de filtración glomerular (VFG) y se encontró que al inicio, al igual que en los trabajos anteriores, el porcentaje de reducción de la velocidad de filtración glomerular fue mayor en los enfermos con espironolactona, pero al final del año, esta caída parecía ir disminuyendo (Fig. 15 B), de modo que aún no se puede extraer una conclusión a largo plazo sobre lo que ocurre con la velocidad de filtración glomerular con el uso de antialdosterónicos (13).
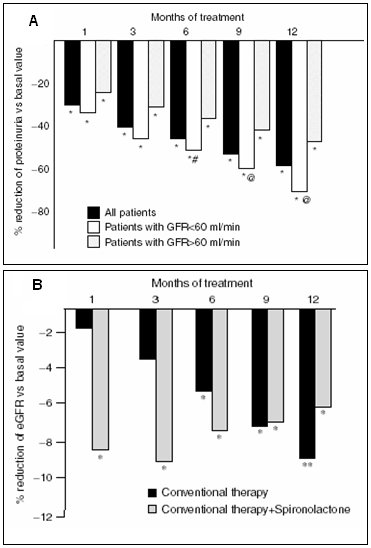 Tamaño completo
Tamaño completo Con respecto a la utilidad de una triple asociación de fármacos: IECAs, bloqueadores ARA II y espironolactona, en un trabajo en que todos los pacientes recibieron ramipril durante seis meses antes de empezar el estudio, a un grupo de ellos, de los cuales un número no despreciable eran diabéticos, se les agregó irbesartán, con lo que se produjo una disminución de la proteinuria de alrededor de 15%. Cuando se agregó espironolactona el efecto fue mucho más dramático, pero cuando se agregó ramipril, irbesartán y espironolactona no hubo diferencia con respecto a espironolactona más ramipril, en cuanto a proteinuria. Sin embargo, los efectos colaterales, especialmente la hiperkalemia, fueron más importantes con la triple terapia que en el grupo con terapia doble, aspecto importante de considerar (14).
Conclusiones
- Existe abundante evidencia experimental que apunta a la acción deletérea de la aldosterona a nivel renal (podocitario, tubular, mesangial).
- Existe clara evidencia del efecto beneficioso del bloqueo de aldosterona, en modelos animales y humanos, sobre la proteinuria, en nefropatía diabética y no diabética.
- No hay evidencia actual acerca del efecto del bloqueo de aldosterona sobre la filtración glomerular, a largo plazo.
- Parece razonable incluir un bloqueador de aldosterona en nefropatías proteinúricas, ya sea solo o en combinación con IECA o ARA II. La triple terapia no tiene fundamento por ahora.

