Publicado el 1 de junio de 2009 | http://doi.org/10.5867/medwave.2009.06.3993
Estado actual de la influenza porcina
Current status of swine flu
Resumen
Este texto completo es la transcripción editada y revisada de una conferencia dictada en el marco del VIII Curso de Microbiología Clínica de la Sociedad Chilena de Infectología, realizado en Santiago los días 4 y 5 de mayo de 2009. La Directora del Curso fue la Dra. Paola Pidal.
Introducción
El virus Influenza es un virus RNA con envoltura que pertenece a la familia Orthomyxoviridae y se clasifica en tres tipos: A, B y C, todos los cuales pueden ocasionar enfermedad en los seres humanos, aunque los tipos A y B son los que causan la influenza estacional en los meses de invierno. El virus Influenza A tiene una elevada capacidad para mutar y producir nuevos antígenos de superficie, lo que origina quince subtipos según el antígeno hemaglutinina, H1 a H15 y nueve según el antígeno neuraminidasa, N1 a N9 (Fig. 1).
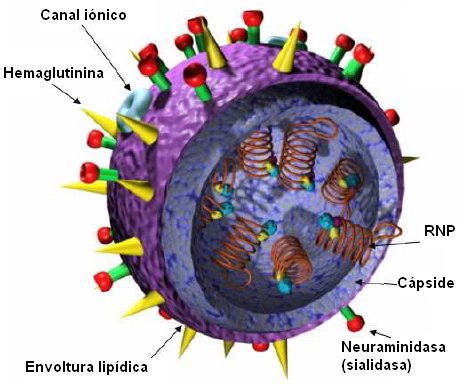 Tamaño completo
Tamaño completo El antígeno hemaglutinina se fija al receptor de la célula epitelial y es especie específico, lo que significa que los virus de la influenza humana son capaces de unirse al epitelio respiratorio del hombre, pero no al epitelio respiratorio aviar o de otros animales y viceversa: la mayoría de los virus influenza aviar o porcino sólo se pueden unir a las células de la especie correspondiente. En algunas ocasiones, cuando el contacto es muy cercano se puede producir un salto de especie, pero no es lo habitual.
En la Fig. 2 se muestran los distintos subtipos de influenza A que afectan a seres humanos (H1, H2, H3, N1 y N2) cerdos, caballos y aves. Éstas constituyen el gran reservorio del virus Influenza A en la naturaleza, ya que en ellas se encuentra desde H1 hasta H16 y desde N1 hasta N9.
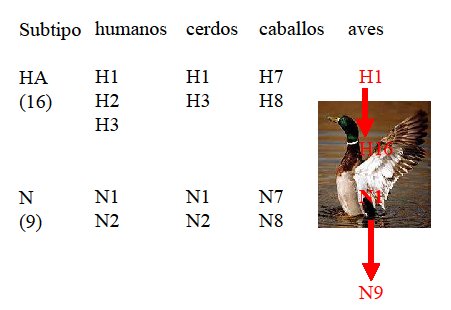 Tamaño completo
Tamaño completo En la siguiente imagen se observa un esquema de la replicación del virus influenza, el cual en contacto con una célula del epitelio respiratorio se une al receptor del ácido siálico a través de la hemaglutinina y luego entra mediante un endosoma. La propia célula forma esta envoltura, pero luego el virus debe ser capaz de liberarse de ella para liberar su material genético y replicarlo dentro del núcleo celular. Posteriormente este material genético sale hacia el citoplasma, donde se traduce a proteínas y genera la nueva progenie viral. En esta etapa participa la neuraminidasa de la envoltura del virus, favoreciendo la salida desde la célula progenitora lo que permite al nuevo virus invadir otras células del epitelio respiratorio.
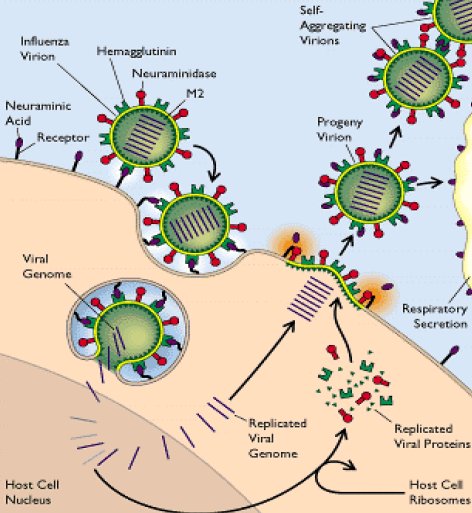 Tamaño completo
Tamaño completo La aparición de un nuevo virus influenza se explica por su variabilidad. Esta característica se puede manifestar por dos tipos de modificaciones; la primera de ellas, denominada drift en inglés, corresponde a mutaciones asociadas a cambios menores en los antígenos hemaglutinina y neuraminidasa, que no bastan para constituir un nuevo subtipo viral. Estos cambios ocurren porque la RNA polimerasa, la enzima encargada de copiar el material genético, es ineficiente y poco acuciosa durante el proceso de replicación, generando alteraciones de una proteína o una secuencia de aminoácidos de la hemaglutinina o la neuraminidasa. Los drifts son los responsables de brotes estacionales de mayor intensidad que lo habitual, como ocurrió, por ejemplo, con la aparición de la cepa Sydney en 1999-2000, un microdrift que enfermó a parte importante de la población. En resumen, los cambios menores drift se deben a acumulación de mutaciones en la hemaglutinina y en la neuraminidasa, que generalmente condicionan un escape a la respuesta inmune por lo que ocasionan brotes esporádicos o epidemias anuales limitadas; rara vez pueden ocasionar una pandemia, pero eso ocurrió con el virus H1N1 en 1918.
Cuando dentro de una misma célula hospedera confluyen virus de influenza A de distintos orígenes, sea de distintos subtipos o distintas especies, puede ocurrir un cambio mayor, el cual genera un nuevo subtipo de virus influenza frente al cual la humanidad no tiene inmunidad, ya que nunca ha estado en contacto con él. En suma, el cambio mayor o shift antigénico se traduce por lo general en un nuevo subtipo de hemaglutinina y neuraminidasa debido a un reordenamiento de material genético proveniente de distintas especies; la ausencia de anticuerpos contra este nuevo virus en los seres humanos favorece la rápida diseminación y la producción de las pandemias. En la siguiente figura se resume lo expuesto: la falta de acuciosidad de la RNA polimerasa genera pequeños cambios que se acumulan en el tiempo y al cabo de años se puede producir un virus que resulta parcialmente desconocido para el sistema inmune y aumenta el número de casos clínicos; mientras que los cambios mayores generan la aparición, en un periodo muy corto de tiempo, de un nuevo virus totalmente desconocido para el sistema inmune humano, lo que ocasiona un gran número de casos clínicos en la población (Fig. 4).
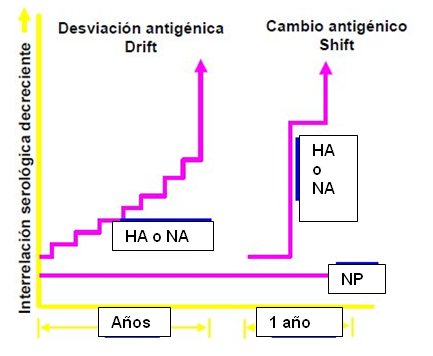 Tamaño completo
Tamaño completo El gran mezclador de virus es el cerdo, porque aunque los virus influenza son especie específicos, el epitelio respiratorio de este animal es capaz de aceptar con relativa facilidad virus de influenza humana, aviar y de otras especies además de la propia. Esta mezcla de virus favorece tanto la generación de nuevos subtipos de influenza A como variaciones importantes dentro de un mismo subtipo.
Influenza porcina
La influenza porcina es una enfermedad respiratoria de los cerdos causada por el virus influenza A de la especie porcina. Se reconoció como enfermedad por primera vez en 1930 y posteriormente se determinó los subtipos que se encuentran actualmente en circulación en la población porcina: H1N1, H1N2, H3N2 y, en desaparición, el H3N1. Como ya se mencionó, los cerdos también se pueden infectar con virus aviares y humanos; de hecho el virus porcino H3N2 fue un “regalo” de la humanidad a los cerdos, a los que por lo general afecta en gran número, pero con muy baja mortalidad, pudiendo ocasionalmente cruzar la barrera de especie y producir casos esporádicos en personas que han tenido contacto cercano con animales enfermos.
La influenza porcina puede producir un amplio rango de síntomas en el ser humano, desde cuadros leves hasta enfermedades graves como neumonía e insuficiencia respiratoria con resultado de muerte. Los síntomas son indistinguibles de la influenza estacional y por lo tanto la mayoría de los casos esporádicos que se han descrito se diagnosticaron a través de los sistemas de vigilancia de la influenza en humanos. La descripción de casos de influenza porcina en el hombre es rara porque es difícil reconocer la enfermedad y diferenciarla de la influenza humana. En New Jersey, Estados Unidos, en 1976 se describió un pequeño brote de 200 casos de virus porcino H1N1, distinto al que está actualmente en circulación. Ese virus produjo casos aislados en el hombre hasta 1998, fecha en que ingresó el H3N2; desde entonces hasta abril de 2009 en los Estados Unidos se diagnosticaron 12 casos de influenza porcina, todos ellos H3N2.
El 18 de marzo de 2009 las autoridades de México comunicaron un brote de casos de enfermedad respiratoria grave en humanos, algunos con resultado de muerte. El 22 de abril enviaron a Canadá muestras cuyo análisis confirmó a un virus influenza A H1N1, probablemente de origen porcino, como el causante de estas infecciones. En ese momento se demostró la existencia de transmisión de persona a persona, lo que significa que el virus se adaptó a la especie humana, de modo que ya no se habla de un virus de influenza porcino sino de un nuevo virus de influenza humana, probablemente de origen porcino. El 23 de abril en los Estados Unidos se confirmaron dos casos de influenza H1N1 en niños de Texas, que no presentaron síntomas importantes y se diagnosticaron a través del sistema de vigilancia de influenza de ese país.
Situación actual del brote de virus influenza A H1N1
Ante la amenaza de diseminación de este nuevo virus de influenza humana el Ministerio de Salud de Chile respondió elaborando una serie de normas y documentos que se presentarán a continuación.
Definición de caso sospechoso: aquella persona que consulta por una infección respiratoria aguda con:
- Antecedente de viaje en los siete días anteriores al inicio de los síntomas a alguno de los países donde se ha confirmado la transmisión comunitaria del virus de influenza porcina A (H1N1), o
- Antecedente de contacto con una persona enferma que estuvo en los lugares geográficos donde hay transmisión local de este nuevo virus, un día antes y hasta siete días después del inicio de los síntomas respiratorios de dicha persona.
Definición de infección respiratoria aguda: la presencia de fiebre de 37,5° C o más axilar y al menos dos de los siguientes síntomas: rinorrea o congestión nasal, odinofagia, tos, dificultad respiratoria o síntomas gastrointestinales como diarrea o vómitos, que serían más frecuentes que en la influenza estacional habitual.
La situación mundial del brote de influenza porcina al 4 de mayo de 2009 es la siguiente: 21 países han reportado casos confirmados, lo que no significa que en estos 21 países se haya establecido la transmisión comunitaria local: la mayoría de los casos son personas que han viajado desde México o los Estados Unidos. Se ha demostrado transmisión comunitaria sostenida en los Estados Unidos, Canadá y México; en Alemania y Reino Unido esta situación aún no está clara, para efectos de esta definición. En Chile en este momento (mayo 1009) la pesquisa se dirige a diagnosticar a los enfermos que vengan de lugares de riesgo y tratar de retrasar lo más posible el desarrollo de la enfermedad en nuestro medio; para ello se está evaluando a los viajeros provenientes de las zonas donde se ha descrito transmisión local y comunitaria (Tabla I).
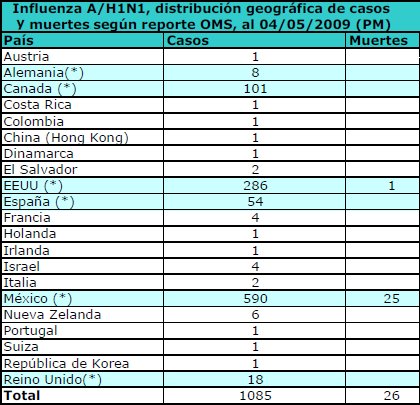 Tamaño completo
Tamaño completo La Organización Mundial de la Salud (OMS) estableció las fases de la pandemia a partir del año 2003: hasta el 27 de abril de 2009 estuvo en fase tres; el 28 de abril cambió a fase cuatro, que se caracteriza por la transmisión comprobada de persona a persona, lo que significa que el virus se ha adaptado a la especie humana y por lo tanto se transmite como un virus de influenza habitual; y al día siguiente, el 29 de abril cambió a fase cinco debido a que en una misma región se detectó transmisión comunitaria del virus, en los Estados Unidos y México. El cambio a la fase seis dependerá del comportamiento de los casos que están en estudio en este momento en los países europeos: si se comprueba la transmisión local y comunitaria en otra región distinta de las Américas, se hablará de fase seis. Posteriormente ocurrirá el post peak y la fase post pandemia (Fig. 5).
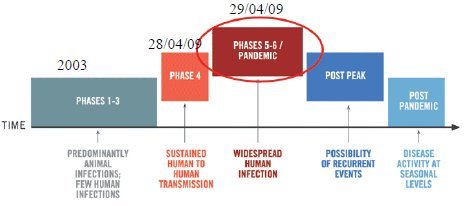 Tamaño completo
Tamaño completo En Chile, al 4 de mayo de 2009 se habían estudiado 106 casos, de los cuales 93 eran sospechosos y 13 se estudiaron aunque no cumplían con la definición de casos enunciada; todos los sospechosos se descartaron y no hay casos pendientes en estudio en este momento.
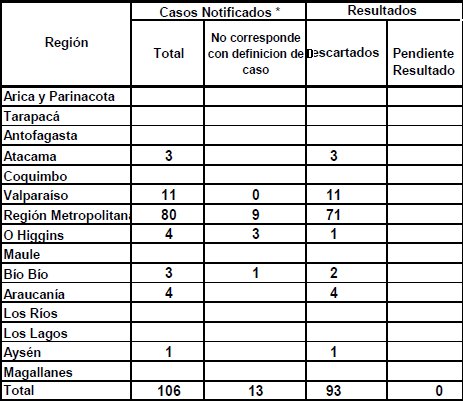 Tamaño completo
Tamaño completo El virus
El nuevo virus influenza A H1N1 no se había descrito previamente en cerdos ni en personas; su genoma de hemaglutinina y neuraminidasa contiene segmentos de origen humano de distintos continentes y segmentos de virus de influenza aviar y porcina. Este nuevo virus se ha estudiado a fondo y su genoma se conoce con detalle. En Chile se ha comparado el gen de la hemaglutinina del nuevo virus de influenza humana con el gen de la hemaglutinina de la cepa H1 con la que se fabricó la vacuna antigripal que se está aplicando en este año 2009, de modo que se ha determinado dónde han ocurrido las mutaciones, pero esto no es tan importante como determinar de qué manera el eventual cambio que se producirá en la proteína codificada por ese gen afectará la capacidad de la hemaglutinina para unirse al receptor y por lo tanto, cuánta capacidad protectora tendrán los anticuerpos generados por la vacuna estacional frente al nuevo virus.
Manejo de casos sospechosos
En mayo de 2009, por norma todos los casos sospechosos se deben hospitalizar, como parte de la estrategia de contención del brote inicial. Si la situación avanza esta estrategia no se va a poder aplicar, pero en este momento todos los sospechosos se hospitalizan y se tratan con oseltamivir sin considerar el resultado del estudio inicial. Paralelamente se les toma muestras para inmunofluorescencia y para reacción en cadena de polimerasa (PCR) que se realizan en el Instituto de Salud Pública (ISP). Si el resultado de estos análisis demuestra que el paciente es negativo, es decir, se descarta como sospechoso, la terapia y hospitalización se manejan según su condición clínica; si el análisis inicial demuestra que tiene un virus influenza no tipificable se envía al CDC (Centro de Control y Prevención de Enfermedades) para confirmación mediante PCR y secuenciación, y se hace seguimiento de los contactos, los que deberán recibir profilaxis (Fig. 6).
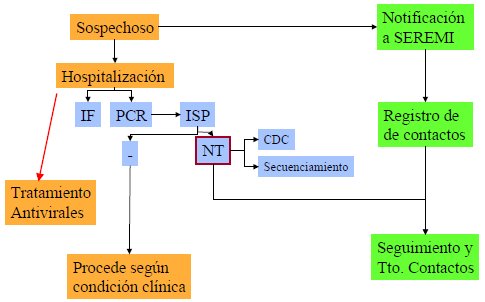 Tamaño completo
Tamaño completo Diagnóstico y tratamiento
Este virus influenza se puede diagnosticar mediante los test rápidos que se utilizan en forma habitual para el diagnóstico de influenza A, como el test pack o la inmunofluorescencia, aunque todavía no se ha determinado la sensibilidad de estos métodos. Lo que se hace en el ISP es aplicar la PCR para influenza A, que es genérica, tanto para los antiguos virus de influenza humana como para el nuevo virus; si resulta positiva se aplica una PCR específica para el H1 y H3 estacionales. Frente a un paciente que cumple con la definición de caso sospechoso que tiene una PCR positiva para influenza A y negativa para las H1 y H3 estacionales, se habla de caso probable. Además el CDC ha desarrollado una PCR específica para el diagnóstico inmediato de este nuevo virus influenza, la cual si es positiva confirma el caso; este test debería llegar a Chile muy pronto.
Se ha demostrado que este nuevo virus es sensible a los inhibidores de la neuraminidasa y resistente a los adamantanos, la familia de antivirales de la cual proviene la amantadina. La neuraminidasa, como ya se mencionó, es una proteína situada en la envoltura del virus que le permite a éste liberarse de la célula en la cual se estaba replicando y propagarse hacia nuevas células. Esta neuraminidasa libera a la hemaglutinina del virus del receptor de ácido siálico de la célula progenitora y los inhibidores de la neuraminidasa actúan tanto sobre virus de influenza A como sobre virus de influenza B.
Los inhibidores de la neuraminidasa disponibles son los siguientes:
- Oseltamivir, vía oral, de marcas comerciales Tamiflú® y Rimivat®. La FDA autorizó el uso de oseltamivir en menores de un año de edad en situaciones de emergencia, durante cinco días.
- Zanamivir, por vía inhalatoria, marca comercial Relenza®. Se puede utilizar desde los siete años de edad y requiere cooperación por parte del paciente para su aplicación.
Prevención
Las medidas generales sirven para la prevención de cualquier infección respiratoria y serán especialmente útiles si se desencadena la situación de transmisión en nuestro medio: entre ellas, es muy importante evitar las aglomeraciones que aumentan la probabilidad de transmisión, ya que este virus se transmite por gotitas que requieren una distancia de menos de un metro para transferirse, o bien que la persona tenga contacto con superficies contaminadas por la tos o estornudo de un paciente sintomático. Además se debe hacer lavado frecuente de manos con agua y jabón y evitar dar las manos y besar a otras personas.
Los antivirales como el oseltamivir, en la actual situación de contención de brotes, se pueden utilizar como profilaxis.
La vacuna específica está en desarrollo, pero se estima que su plazo de elaboración será al menos tres meses. No existe evidencia de que la vacuna estacional confiera protección contra el nuevo virus influenza y lo más probable es que no lo haga.
Se debe disminuir la transmisión persona a persona, en caso de que ya exista transmisión comunitaria. Para ello se debe educar a la población para que, en caso de presentar síntomas, adopte las siguientes medidas: al toser o estornudar se debe cubrir boca y nariz con un pañuelo desechable el cual se debe eliminar de inmediato. Si no se cuenta con pañuelo se recomienda cubrirse la boca con el brazo o antebrazo, no con la mano porque ésta contaminará todas las superficies que toque. Los individuos sintomáticos deberán restringir sus salidas y hacer un autoconfinamiento.
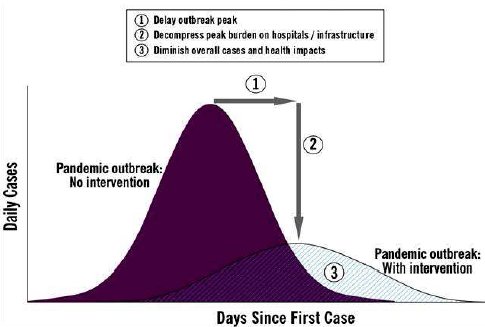
El Ministerio de Salud de Chile está trabajando arduamente en las medidas de control de este virus, que aún no ingresa al país. En la página web www.pandemia.cl se ha publicado una serie de documentos que se han elaborado desde que se constituyó el Equipo de Planificación de Control de Pandemia en el año 2004, dirigidos tanto a profesionales como a la población general. El siguiente gráfico permite entender las medidas que se están tomando, ya que muestra la situación que ocurriría si no se ejecutara ninguna acción frente a la aparición de un nuevo virus y el cambio radical que se obtendría aplicando las medidas pertinentes. En el primer caso, que corresponde al área negra, se tendría un gran número de personas enfermas en un periodo relativamente corto de tiempo y luego comenzaría la etapa de disminución de casos. La intervención actual, dirigida a detectar los primeros casos en cuanto se produzcan, no evitará la aparición de la epidemia, pero sí logrará una reducción significativa del número de casos y por lo tanto, del impacto sanitario, económico y social. Es probable que el brote dure un poco más, pero se lograría evitar el colapso de los sistemas de salud (Fig. 7).
 Tamaño completo
Tamaño completo 
