Análisis crítico
← vista completaPublicado el 15 de enero de 2016 | http://doi.org/10.5867/medwave.2016.01.6365
Revisión de las guías actuales de fibrilación auricular
Current clinical practice guidelines in atrial fibrillation: a review
Resumen
El objetivo del presente estudio es la evaluación metodológica de las guías de práctica clínica en fibrilación auricular. Este es el segundo de una serie de artículos de revisión, análisis, valoración metodológica y contenido de las guías de práctica clínica en cardiología. De todas las guías de práctica clínica se seleccionaron la Guía Americana, Canadiense y la del National Institute for Health and Care Excellence, (NICE, por su sigla en inglés), y se utilizó el instrumento Appraisal of Guidelines for Research and Evaluation (AGREE II) para evaluar cada una de ellas En general, las guías obtuvieron el menor puntaje en el dominio de aplicabilidad (media 36,1%); mientras que el mayor puntaje fue para el dominio de claridad en la presentación (media 93,5%). El menor puntaje hallado fue en el dominio de independencia editorial (Guía Canadiense) y el mayor de todos los puntajes fue en el dominio “Claridad de la presentación” (guía The National Institute for Health and Care Excellence, NICE). Al evaluar la calidad global de las guías de práctica clínica analizadas, NICE es la que mejor puntuaciones obtiene al aplicar el instrumento Appraisal of Guidelines for Research and Evaluation II (AGREE), seguido de la americana, siendo ambas recomendadas sin modificaciones.
Introducción
La fibrilación auricular se presenta cuando existe una anormalidad estructural o electrofisiológica, que altera el tejido auricular promoviendo una formación anormal del impulso eléctrico del corazón y su conducción. Puede ser causada por diversos mecanismos, representando el fenotipo final de múltiples enfermedades [1], considerándosele la arritmia más frecuente en la práctica clínica [2]. Los pacientes con fibrilación auricular presentan de cinco a siete veces mayor riesgo de accidente cerebral vascular que la población general. En la actualidad existe un fenómeno de alto crecimiento poblacional de pacientes con fibrilación auricular a nivel mundial [3],[4]. La relevancia de esta entidad es tan alta debido a que, incluso entre los sujetos de bajo riesgo sin enfermedad cardiovascular clínicamente relevante, la fibrilación auricular sigue asociada con un exceso de mortalidad [3],[4].
El diagnóstico y manejo de las patologías crónicas frecuentes como la fibrilación auricular se sustenta actualmente en el uso de la medicina basada en evidencias (MBE, del inglés Evidence Based Medicine) [5]. Ésta brinda pautas para la toma de decisiones clínicas a través del conocimiento de las probabilidades estadísticas de sus enunciados y jerarquiza la información que se obtiene actualmente. En uno de los niveles más altos de la pirámide se encuentran las guías de práctica clínica [6], recopilaciones de recomendaciones del más alto nivel de prueba científica cuyo objetivo es ayudar a los clínicos y a los pacientes a tomar una decisión adecuada en circunstancias clínicas específicas [5],[7]. El origen de las guías de práctica clínica es una revisión sistemática de los estudios realizados sobre una pregunta clínica, tomando en consideración el mayor nivel de prueba que permita tomar una decisión médica adecuada. Las recomendaciones de las guías de práctica clínica direccionan el manejo de los pacientes con una condición clínica específica e involucran las pruebas y juicios de valor, en función de los beneficios y riesgos de las opciones de cuidado alternativas [8].
La cardiología es sin duda una de las ramas de la medicina que tiene mayor producción científica y desarrollo de guías de práctica clínica acorde a la medicina basada en evidencias, dada la alta frecuencia de enfermedades crónicas como la hipertensión, fibrilación auricular, insuficiencia cardiaca, entre otras. La calidad de las guías de práctica clínicas se evalúa a través del instrumento Appraisal of Guidelines for Research & Evaluation (AGREE II), el cual por medio de una lista de cotejos evalúa los criterios mínimos con los que debe contar una guía de práctica clínica sustentada en medicina basada en evidencias. Este instrumento no sólo es utilizado para realizar una evaluación externa (autores o instituciones externas al equipo desarrollador), sino también como un instrumento de autoevaluación de la calidad por el propio equipo desarrollador. La importancia de la calidad metodológica de una guía de práctica clínica radica en la posibilidad de brindar recomendaciones pertinentes y apropiadas [9]. Por esta razón, su evaluación es de gran utilidad al fundar su validez externa, aplicabilidad y relevancia clínica [10].
Es menester de todo personal clínico el uso de estas importantes herramientas que contienen valiosa información, pero que dependen de las características de los estudios incluidos para la extrapolación de las recomendaciones a diferentes poblaciones. Por ejemplo existen grandes diferencias en la mortalidad asociada con la fibrilación auricular entre los países desarrollados y los países en desarrollo, debido probablemente a la distinta distribución de etiologías, condiciones comórbidas y enfoques de gestión [4]; lo que podría tener un impacto significativo en el tratamiento de la fibrilación auricular. Por ello, es apropiado que cada región realice sus propias guías de práctica clínica basándose en estudios realizados en su misma población. No obstante, el desarrollo de una guía presenta un costo muy elevado para los países en desarrollo, lo que hace más sencilla la adopción o adaptación de una guía extranjera. Para realizar este proceso es importante reconocer cuál es la guía de práctica clínica con mejor calidad metodológica, por lo que el objetivo del presente estudio es realizar una evaluación metodológica de las guías de práctica clínica en fibrilación auricular, por medio del instrumento AGREE II detallado en un artículo previo de la serie [11].
Métodos
Este es el segundo de una serie de artículos de revisión, análisis, valoración metodológica y contenido de las guías de práctica clínica en cardiología. Un especialista realizó la búsqueda de la literatura y de estudios previos [12],[13],[14],[15],[16]. Se efectuó una búsqueda sistemática de guías de práctica clínica utilizando palabras clave, filtros genéricos y términos MeSH entre los años 2013 y 2015. La búsqueda incluyó: Atrial Fibrillation, Practice Guidelines, Clinical Practice Guidelines en las bases de datos: National Guideline Clearinghouse (www.guideline.gov), Scottish Intercollegiate Guidelines Network(SIGN) (www.sign.ac.uk), The National Institute for Health and Care Excellence (NICE) (https://www.nice.org.uk/), y MEDLINE, (http://www.ncbi.nlm.nih.gov/pubmed/). Se encontraron ocho guías en adultos, de las cuales se seleccionaron la Guía Americana [1], la Guía NICE [17] y la Guía Canadiense [18] por contar con su última actualización efectuada en menos de dos años (Tabla 1). Se realizó una evaluación metodológica utilizando el instrumento de evaluación AGREE II. Cuatro evaluadores realizaron el análisis de cada guía y las discrepancias se resolvieron por consenso, así como por estudios previos [12],[13],[14],[15],[16].
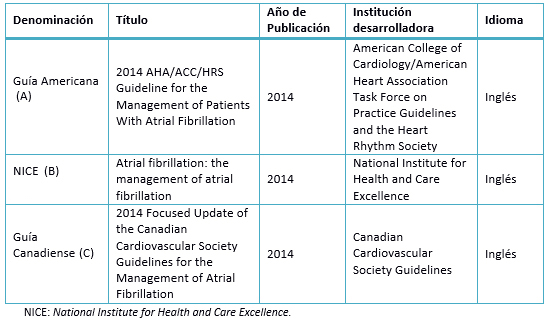
Tabla 1: Guías de práctica clínica seleccionadas.
Resultados
Las guías evaluadas presentan características básicas comunes (Tablas 2 y 3), y dos guías de práctica clínica han enlazado sus recomendaciones a los niveles de evidencia (Tabla 4).
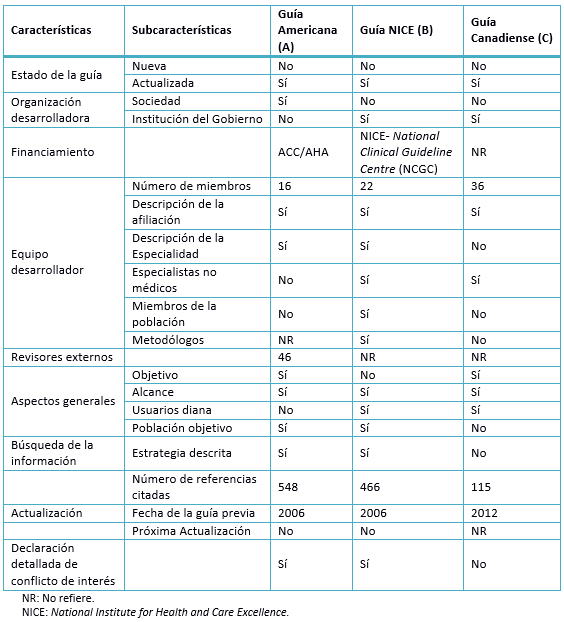
Tabla 2: Características de las guías seleccionadas.
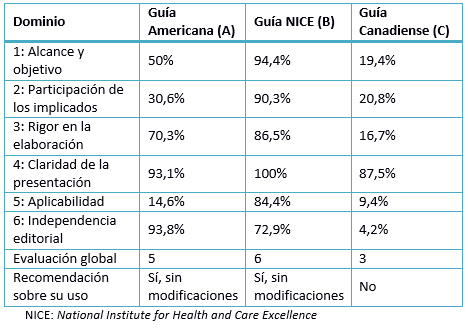
Tabla 3: Puntuación de los dominios (%) para las guías seleccionadas.
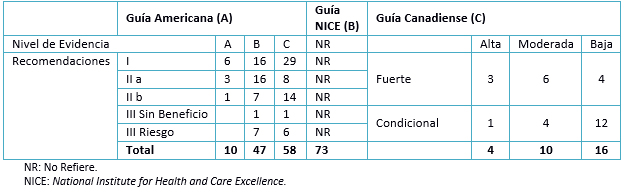
Tabla 4: Resumen de los niveles de evidencia de las recomendaciones.
1. Dominio 1: alcance y objetivos
A. 50%: a pesar de no contar con un acápite específico que determine un objetivo, se presenta un enfoque general en la toma de decisiones en el diagnóstico, tratamiento y prevención. La población a la que está dirigida la guía no se encuentra definida y el aspecto de salud cubierto es el óptimo manejo de la fibrilación auricular. La población diana a la que se pretende aplicarla, está descrita de forma implícita cuando se nombran las diferentes indicaciones del tratamiento para los diferentes grupos poblacionales con morbilidades asociadas.
B. 94,4%: reporta como objetivos proveer recomendaciones de manejo dirigido a profesionales de salud, con un enfoque hacia su rol en las políticas de salud y en el paciente. Los aspectos de salud incluyen la estratificación del riesgo y el manejo adecuado. Para cada aspecto, como educación, referencia, estratificación de riesgo; plantea el tipo de revisión (intervención o pronóstico), revisión de las preguntas y resultados. La población está específicamente descrita en cuanto a edad, tipos de patologías incluidas (diversas presentaciones de la fibrilación auricular). Adicionalmente, se reportan los aspectos no incluidos por la guía.
C. 19,4%: no reporta un ítem específico de objetivo, realizando una descripción generalizada e inespecífica. Los aspectos de salud se encuentran pobremente descritos y no señala la población a la que se pretende aplicar la guía.
2. Dominio 2: participación de los implicados
A. 30,6%: se reporta el nombre de los miembros, lugar de trabajo, pero no su especialidad y no distingue a los metodólogos. No se describe si se tomó en cuenta la opinión de la población diana en los que la guía podría ser aplicada. No se detalla los usuarios diana de la guía (tipo de especialistas).
B. 90,3%: el grupo desarrollador incluye individuos de todos los grupos profesionales: “cardiólogos, enfermera cardiológica, farmacéutico, médico general, médico de atención primaria, profesor de cardiovascular, emergencista, enfermera especialista en cardioversión y rehabilitación cardiaca, miembro de los pacientes, profesor de cardiología y electrofisiología, médico geriatra, equipo técnico, investigadores, economista sanitario, cirujano cardiotorácico, hematólogo”. Al desarrollar la guía, se han considerado los puntos de vista de los pacientes con un enfoque de cuidado centrado en ellos. El desarrollo de las recomendaciones involucra a los pacientes en las decisiones del tratamiento y cuidado. Adicionalmente, cuenta con guías de usuario para los profesionales de salud sobre “ayuda en la decisión del paciente”. Los usuarios diana de la guía son los profesionales de la salud relacionados con pacientes con fibrilación auricular. Se describe cómo puede ser usada la guía por la audiencia diana.
C. 20,8%: describe nombres, institución y localización geográfica, pero no reporta el rol de cada uno de los autores ni su especialidad. No considera los puntos de vista de la población diana, aunque si describe parcialmente los usuarios diana (especialistas y personal de salud).
3. Dominio 3: rigor en la elaboración
A. 70,3%: se reporta el uso de métodos sistemáticos para la búsqueda de la evidencia, acompañado de la estrategia de búsqueda, las bases de datos y las palabras clave. Los criterios para seleccionar la evidencia se relatan en el suplemento, donde se detallan los autores, objetivos de cada trabajo, tamaño muestral, intervención y comparación, criterios de inclusión y exclusión, puntos de corte, medidas de asociación, efectos adversos y limitaciones. No se reportan las fortalezas y limitaciones del cuerpo de la evidencia, aunque esta información se encuentra en el suplemento. Están presentes los diseños de los estudios incluidos, las limitaciones metodológicas, la relevancia de las variables de resultado primarias, la consistencia y la dirección de los resultados de los estudios. Igualmente se presenta el proceso de elaboración de las recomendaciones, aunque no se enuncia la utilización de un método para llegar a consenso. Las recomendaciones incluyen valoración de la evidencia en función del riesgo o beneficio. Existe una relación explícita entre las recomendaciones y los niveles de evidencia, y cada ítem se relaciona con su referencia bibliográfica. La guía ha sido revisada por un conjunto de revisores oficiales y de contenido, asimismo fue aprobada por las instituciones redactoras previas a su publicación; aunque no se incluye la descripción del proceso de revisión, métodos usados, ni resultados de los revisores. No se incluye un procedimiento de actualización de la guía.
B. 85,6%: se ha realizado una búsqueda sistemática en MEDLINE, EMBASE, y otras bases de datos. Se detalla el periodo de búsqueda, los términos utilizados y las estrategias avanzadas. Se han considerado los estudios publicados hasta octubre de 2013. Los criterios de selección de la evidencia han sido descritos, tomando en consideración las fortalezas y limitaciones del conjunto de la evidencia, describiéndose los métodos utilizados para la formulación de las recomendaciones. Estas han tomado en cuenta los beneficios, efectos secundarios y costos. Existe una relación explícita entre las recomendaciones y las evidencias que la sustentan, resumida en las tablas de comparación de la evidencia económica y clínica. La guía incluye una revisión de seis semanas, con una reevaluación posterior para determinar si la evidencia ha progresado significativamente para alterar las recomendaciones y así garantizar una actualización.
C. 16,7%: no se reportan los métodos utilizados para la búsqueda, los criterios de selección, las fortalezas o limitaciones, ni métodos para formular las recomendaciones de la evidencia. Considera los riesgos al formular las recomendaciones, aunque no cataloga las recomendaciones como beneficio o riesgo. Las recomendaciones se acompañan de un párrafo de descripción, sin embargo la guía no incluye una revisión por expertos externos. No se incluye un procedimiento para actualizar la guía.
4. Dominio 4: claridad y presentación
A. 93,1%: si bien no se detalla claramente el propósito o intención, las recomendaciones son específicas, identificando la población relevante, las advertencias o matizaciones. Las distintas condiciones relacionadas con la fibrilación auricular se presentan claramente y las recomendaciones están divididas por condiciones y/o estados.
B. 100%: las recomendaciones son específicas, considerando las distintas opciones de manejo, con recomendaciones claves fácilmente identificables.
C. 87,5%: las recomendaciones son específicas y no ambiguas. Se presentan las distintas opciones de manejo con recomendaciones claves, fácilmente identificables.
5. Dominio 5: aplicabilidad
A.14,6%: no describe los factores que favorezcan o impidan su aplicación, no presenta algoritmos ni herramientas para aprovechar la guía. No se consideraron los costos que implica aplicar esta guía en las poblaciones dianas, no ofrece criterios para auditar si se está aplicando en una población específica, ni criterios clínicos para monitorizar a los pacientes a fin de evaluar el impacto de su uso.
B. 84,4%: describe factores facilitadores, detallando el proceso mediante el cual se elaboró la guía, con herramientas de cómo las recomendaciones serán llevadas a la práctica. Los recursos se abordan utilizando estudios económicos y evaluando el costo efectividad. Cuenta con criterios de monitorización en la sección de implementación.
C. 9,4%: no describe factores facilitadores ni barreras para la aplicación. Incorpora documentos resumidos y algoritmos, aunque no incluye enlaces a manuales de ayuda o indicaciones de cómo los usuarios pueden acceder a herramientas y recursos. No se han considerado los aspectos económicos y no existen criterios de monitorización y/o auditoria.
6. Domino 6: independencia editorial
A. 93,8%: los puntos de vista de la entidad financiadora no representan un sesgo en el momento de la elaboración de la guía, ya que los que presentaban conflicto de interés renunciaron a votar en los segmentos en que pudieran verse involucrados. El cuerpo de la evidencia considera estudios que son subvencionados por laboratorios farmacéuticos, por lo que no podríamos afirmar que no existe sesgo. Aun así, se registraron de forma detallada los conflictos de intereses de los redactores.
B. 72,9%: el Centro Nacional de Guías Clínicas fue comisionado por el Instituto Nacional de Salud y de Excelencia en el cuidado para realizar el trabajo en la guía. Los autores reportaron sus conflictos de interés, descritos en cada uno de los eventos y cómo han cambiado a través del desarrollo de la guía.
C. 4,2%: no existe una declaración explícita sobre el financiamiento de la guía. Al realizar la búsqueda en su página web se encuentra un detalle sobre el soporte financiero para la realización de sus diversas guías, pormenorizando que para la realización de la actual guía tres farmacéuticas aportaron. No se detallan los conflictos de interés del grupo desarrollador.
7. Evaluación global de la guía
A. 5: se recomienda su uso sin modificaciones.
B. 6: se recomienda su uso sin modificaciones.
C. 3: no se recomienda su uso.
Discusión
Al realizar el análisis de las guías seleccionadas destacan algunos aspectos en cada una de ellas, aunque se encuentran algunas limitaciones.
De los seis dominios de AGREE II, en general, las guías obtuvieron el menor puntaje en el dominio aplicabilidad con una media de 36,1% (9,4% - 84,4%); mientras que el dominio claridad en la presentación obtuvo la mejor puntuación con una media de 93,5% (87,5% - 100%). El menor puntaje fue en el dominio independencia editorial (Guía Canadiense) y el mayor de los puntajes fue en el dominio aplicabilidad (guía NICE). La guía NICE obtuvo las mejores puntuaciones en los dominios y la mejor evaluación global, con un puntaje 6/7. En cuanto al uso, se recomienda su aplicación sin modificaciones. En comparación con las Guías Americana y Canadiense, la primera se recomienda con modificaciones y la segunda no se recomienda respectivamente.
De las tres guías estudiadas, la guía NICE no enlazó sus recomendaciones a niveles de evidencia de los estudios, a diferencia de la versión previa de 2006 [19]. En la Guía Americana, la mayoría de las recomendaciones son de clase I con nivel de evidencia A. En la Guía Canadiense, la mayoría de las recomendaciones son de bajo nivel de evidencia, con recomendaciones condicionales.
Tanto la guía NICE como la Guía Americana han sido respaldadas por instituciones, y financiadas por ellas. La Guía Canadiense fue desarrollada con el soporte de la Sociedad Canadiense de Cardiología, aunque no se ha reportado el financiamiento de ésta. Respecto a las actualizaciones, la Guía Americana y la guía NICE fueron realizadas después de un largo periodo (guías previas de 2006) a diferencia de la Guía Canadiense, cuya guía previa fue realizada en 2012. Este aspecto ha conducido a realizar un procedimiento complejo para el desarrollo de las guías que se acompaña de una amplia revisión bibliográfica; pues la Guía Americana cuenta con 548 referencias, la guía NICE con 466 y la Guía Canadiense con 115; esto último debido en parte a su actualización periódica. Se debe tomar en cuenta que ambas guías han realizado una actualización ocho años después, no tomando en consideración que una guía en promedio se desactualiza dos años después de su publicación [20] y deben ser reevaluadas en no menos de tres años [21].
Dentro de los cambios más importantes presentes en las guías evaluadas, se destaca que la Guía Americana ha dado mayor importancia a las recomendaciones de terapia antitrombótica, basada en el riesgo de trombosis, independientemente del patrón de fibrilación auricular; utilizando el CHA2DS2 VASC [22] en lugar del CHADS [23] (Recomendación clase IB) para evaluar el riesgo de accidente cerebral vascular. La Guía NICE también sustenta la evaluación de riesgo basada en el CHA2DS2 VASC, a diferencia de la Guía Canadiense que mantiene el uso del CHADS complementado con la inclusión de algunos criterios del CHA2DS2 VASC. Estos cambios son importantes, dado que el uso de estas escalas de riesgo dirigirá el manejo. Sin embargo, para algunos autores no existen diferencias en el beneficio neto de estas escalas de riesgo [24].
Respecto a la evaluación del sangrado, la Guía Americana utiliza las puntuaciones de riesgo de sangrado como el HAS-BLED [25] y HEMORR2HAGES [26]; a diferencia de la Guía NICE que recomienda el uso de la puntuación HEMORR2HAGES [26] encontrando evidencia moderada y fallando en la discriminación de los grupos de riesgo, mientras que la Guía Canadiense utiliza sólo la puntuación HAS-BLED [25]. La Guía NICE ha basado su desarrollo en un enfoque centrado en el paciente, incluyendo a miembros de la población en el equipo desarrollador. Este aspecto le brinda gran mérito dado que los pacientes juegan un rol importante, pues muchos de ellos –quienes presentan alto riesgo de fibrilación auricular- dan mayor importancia a evitar el accidente cerebral vascular que al sangrado, aspecto distinto al sugerido por diversos médicos tratantes [27].
Respecto al beneficio del uso de la aspirina, la guía NICE recomienda no utilizarla para la prevención del accidente cerebral vascular, similar a lo mencionado por la Guía Americana que afirma que la aspirina no reduce el accidente cerebral vascular en los pacientes de más de 75 años. Adicionalmente, la Guía Americana sugiere el uso de la aspirina sólo cuando no es factible la anticoagulación oral, aunque la Guía del American College of Chest Physicians sugiere para este tipo de pacientes una terapia combinada de clopidogrel y aspirina [28]. El beneficio del uso de aspirina se ha discutido predominantemente sobre la base del ensayo clínico SPAF-1 [29], el cual mostró beneficio de la aspirina sola en la prevención del accidente cerebral vascular en pacientes con fibrilación auricular (reducción del 19% a dosis 325 mg); y en el estudio BAFTA [30], el cual comparó la warfarina y aspirina en pacientes de alto riesgo de más de 75 años, reportando que aquellos tratados con warfarina tuvieron menos accidentes cerebrales vasculares y similares tasas de sangrado. Los siguientes estudios no han sustentado el uso de la aspirina [14],[16]. Podría resumirse que la aspirina es recomendada en la prevención primaria del accidente cerebral vascular en pacientes con fibrilación auricular y en procedimientos vasculares tipo intervención coronaria percutánea. También se utiliza en prevención secundaria en pacientes de alto riesgo con enfermedad arterial coronaria, síndrome coronario agudo, accidente cerebral vascular no embólico o ataque isquémico transitorio y enfermedad arterial periférica para prevenir eventos vasculares mayores. Pero no se usa en pacientes con bajo riesgo de padecer eventos cardiovasculares; siendo las dosis recomendadas entre 75 y 100 mg al día [31].
Respecto al tratamiento anticoagulante, en la Guía Americana los anticoagulantes no antagonistas de la vitamina K, como el caso de los nuevos anticoagulantes como el dabigatrán, rivaroxaban y apixaban (recomendación clase I, nivel de evidencia B); se agregaron junto con la warfarina (recomendación clase I, nivel de evidencia A) como terapia preferida. Se considera el uso de un nuevo anticoagulante en aquellos pacientes que no pueden mantener el INR estable (recomendación clase I, nivel de evidencia C). La recomendación por parte de la Guía Americana del uso de la warfarina se sustenta en los resultados de múltiples estudios de cohortes, mientras que la recomendación del uso de los nuevos anticoagulantes, en ensayos clínicos controlados aleatorizados de comparación con la warfarina [32]. Sin embargo, este aspecto no es analizado ni considerado por las otras dos guías y debe ser adecuadamente analizado, dado el corto rango del INR.
La Guía Canadiense prefiere los nuevos anticoagulantes sobre la warfarina (recomendación fuerte – alto nivel de evidencia), pero la Guía Americana plantea que el dabigatrán es una alternativa útil a la warfarina en algunos pacientes, mientras que la guía NICE sugiere que el inicio del dabigatrán debe ser discutido entre el médico y el paciente sobre los riesgos y beneficios de éste comparado con la warfarina. Es importante tomar en cuenta que la Guía Canadiense obtuvo una puntuación de 4,2% en independencia editorial, reportando en su página web que el desarrollo de las guías se realizó gracias al soporte de diversas farmacéuticas. Esto puede deberse a que desde el ingreso de los nuevos anticoagulantes a Canadá (2008), se ha incrementado su uso a casi el doble un periodo de cinco años [33].
El equipo desarrollador de la Guía The American Heart Association/American Stroke Association, AHA/ASA 2012, se negó a recomendar los nuevos anticoagulantes sobre la warfarina, citando diversas razones como el costo, adherencia de los pacientes y falta de experiencia, y una preocupación específica relacionada con que la trombólisis no puede ser administrada de manera segura a los pacientes tomando un nuevo anticoagulante si no se ha realizado rápidamente una medición adecuada de su estado de anticoagulación [12].
En resumen, el tema de mayor controversia para las tres guías se sustentó en tres aspectos: la evaluación del riesgo a través de las distintas puntuaciones, el uso de la aspirina y la inserción de los nuevos anticoagulantes en el tratamiento. Estos aspectos son analizados constantemente en diversos estudios [12],[13],[34],[35],[36].
Existen diferencias marcadas en las guías evaluadas, mostrando una asociación entre la calidad metodológica con las recomendaciones en controversia. No podemos afirmar que una guía es mejor que otra, sin embargo podemos afirmar que la Guía del National Institute for Health and Care Excellence, NICE, presenta un gran rigor en su elaboración incluyendo muchos aspectos que no son considerados por las otras guías, dentro de los cuales destaca el enfoque centrado en el paciente. Actualmente, existe un mayor interés de los pacientes con fibrilación auricular en recibir información elaborada para ellos sobre los tratamientos recibidos, su relevancia y la prevención de accidentes cerebrales vasculares [37]. Esto hace que la Guía NICE se considere de gran utilidad en la implementación. Esta guía, si bien no ha sido actualizada en su totalidad, plantea un enfoque adecuado y sus recomendaciones son bastante permisibles.
Por otro lado, la Guía Americana ha realizado una gran revisión y ha tomado en cuenta aspectos importantes como la evaluación del sangrado. La Guía Canadiense, pese a ser actualizada cada dos años, no cuenta con un rigor metodológico adecuado, ya que se acompaña de recomendaciones con muchas dudas. Estas dudas se ven afectadas por la falta de independencia editorial; no tomando en cuenta los requisitos necesarios al momento de desarrollar una guía de práctica clínica basada en pruebas científicas; distinto es el caso de la Guía Canadiense de Hipertensión Arterial evaluada en el artículo previo [11].
Conclusión
Al evaluar la calidad de las guías de fibrilación auricular analizadas, la guías de práctica clínica del National Institute for Health and Care Excellence es la que obtiene mejor puntuación al aplicar el instrumento AGREE (Appraisal of Guidelines for Research & Evaluation) II, seguido de la guía de práctica clínica Americana, siendo ambas recomendadas sin modificaciones.
Notas
Conflictos de intereses
Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE, y declaran no haber recibido financiamiento para la realización del artículo y no tener otros conflictos de intereses con la materia del artículo. Los formularios pueden solicitarse al autor o la Revista.
Financiamiento
Los autores declaran que no hubo fuentes de financiación externas.

