Estudios originales
← vista completaPublicado el 17 de enero de 2018 | http://doi.org/10.5867/medwave.2018.01.7143
Factores de riesgo de bajo peso al nacer según el modelo de regresión logística múltiple. Estudio de cohorte retrospectiva en el municipio José María Morelos, Quintana Roo, México
Risk factors for low birth weight according to the multiple logistic regression model. A retrospective cohort study in José María Morelos municipality, Quintana Roo, Mexico
Resumen
INTRODUCCIÓN El bajo peso al nacer ha constituido un enigma para la ciencia a través de los tiempos. Múltiples han sido los trabajos de investigación realizados con respecto a las causas que lo producen y los efectos que provoca. El bajo peso al nacer es un indicador que permite predecir la probabilidad de sobrevivencia de un niño. De hecho, existe una relación exponencial entre el déficit de peso, la edad gestacional y la mortalidad perinatal. La regresión logística múltiple es uno de los instrumentos estadísticos más expresivos y versátiles de que se dispone para el análisis de datos tanto en clínica y en epidemiología como en salud pública.
OBJETIVO Evaluar de forma multivariada la importancia de 17 variables independientes en el bajo peso al nacer (variable dependiente), de niños nacidos en el municipio maya de José María Morelos, Quintana Roo, México.
MÉTODOS Estudio epidemiológico observacional analítico de cohortes, con temporalidad retrospectiva. Se registraron todos los nacimientos que cumplieron con los criterios de inclusión, ocurridos en el Hospital Integral José María Morelos de la Secretaría de Salud, correspondientes al municipio maya de José María Morelos, durante el período comprendido del 1 de agosto de 2014 al 31 de julio de 2015. El número total de recién nacidos registrados fue de 1147; 84 de estos (7,32%) tenían bajo peso al nacer. Para evaluar la asociación independiente entre las variables explicativas o factores de riesgo y la variable respuesta, se realizó un análisis de regresión logística múltiple utilizando el software IBM SPSS Statistics 22.
RESULTADOS En orden numérico ascendente de valores de odds ratios > 1 señalaron la contribución positiva de las variables explicativas o factores de riesgo: estado civil no–casada (1,08, intervalo de confianza del 95%: 0,55 a 2,10); edad a la menarca ≤ 12 años (1,08, intervalo de confianza del 95%: 0,64 a 1,84); antecedentes de aborto (1,14, intervalo de confianza del 95%: 0,44 a 2,93); peso materno < 50 kilogramos (1,51, intervalo de confianza del 95%: 0,83 a 2,76); número de consultas prenatales ≤ 5 (1,86, intervalo de confianza del 95%: 0,94 a 3,66); edad materna ≥ 36 años (3,5, intervalo de confianza del 95%: 0,40 a 30,47); edad materna ≤ 19 años (3,59, intervalo de confianza del 95%: 0,43 a 29,87); primiparidad (3,86, intervalo de confianza del 95%: 0,33 a 44,85); antecedentes personales patológicos (4,78, intervalo de confianza del 95%: 2,16 a 10,59); antecedentes obstétricos patológicos (5,01, intervalo de confianza del 95%: 1,66 a 15,18); estatura materna < 150 centímetros (5,16, intervalo de confianza del 95%; 3,08 a 8,65); número de partos ≥ 5 (5,99, intervalo de confianza del 95%: 0,51 a 69,99); y tabaquismo (15,63, intervalo de confianza del 95%: 1,07 a 227,97). El modelo de regresión logística mostró ajuste aceptable (Hosmer-Lemeshow con p=0,873).
CONCLUSIÓN Se demuestra que cuatro de las variables independientes (antecedentes personales patológicos, antecedentes obstétricos patológicos, estatura materna < 150 centímetros y tabaquismo) resultaron con contribución positiva significativa por lo que pueden considerarse claros factores de riesgo de bajo peso al nacer. El uso de este modelo de regresión logística en municipio maya de José María Morelos, permitirá estimar la probabilidad de peso al nacer de cada embarazada en el futuro lo que será de utilidad para las autoridades sanitarias de la región.
Introducción
El bajo peso al nacer ha constituido un enigma para la ciencia a través de los tiempos. Múltiples han sido los trabajos de investigación realizados con respecto a las causas que lo producen y los efectos que provoca [1].
El peso al nacer es, sin duda, el determinante más importante de las posibilidades de un recién nacido de experimentar un crecimiento y un desarrollo satisfactorios. Por ello actualmente, la tasa de recién nacidos con bajo peso se considera un indicador general de salud [2], puesto que es de causa multifactorial ya que se debe tanto a problemas maternos como a problemas fetales y ambientales [3].
Habitualmente estos niños tienen múltiples problemas posteriores, en el período perinatal, en la niñez y aún en la edad adulta. Entre estos problemas se encuentran la mala adaptación al medio ambiente y diferentes impedimentos, tanto físicos como mentales, que se hacen evidentes al llegar la edad escolar [4].
El bajo peso al nacer es un indicador que permite predecir la probabilidad de sobrevivencia de un niño. De hecho, existe una relación exponencial entre el déficit de peso, la edad gestacional y la mortalidad perinatal. Además, es importante indicar que un porcentaje de los niños de término (de 37 a 41 semanas de gestación) que tienen bajo peso al nacer, cursan con diversas secuelas de seriedad variable, sobre todo en la esfera neurológica. Ahí radica la importancia de predecir la presentación del bajo peso al nacer [5],[6].
Un problema muy común en la investigación científica consiste en determinar los efectos de cada de variables explicativas en alguna considerada de respuesta. En épocas pasadas se aconsejaba que se estudiara cada factor a la vez, dedicándole una prueba de significación estadística. Más tarde, Fisher indicó que se obtienen ventajas de importancia si se combinan varios factores en un mismo análisis [7].
El modelo de regresión logística múltiple es ampliamente utilizado y “se ha convertido en la herramienta estándar para el análisis de datos cualitativos” [8]. Se puede decir que es uno de los instrumentos estadísticos más expresivos y versátiles de que se dispone para el análisis de datos, tanto en clínica y en epidemiología como en salud pública. Su origen se remonta a la década de los sesenta con el trascendente trabajo de Cornfield, Gordon y Smith sobre el riesgo de padecer una enfermedad coronaria [9]. Gracias a la contribución de Walker y Duncan en que se aborda el tema de estimar la probabilidad de ocurrencia de cierto acontecimiento en función de varias variables [10], la regresión logística múltiple evolucionó hacia la forma en que la conocemos actualmente. Su uso se universaliza y expande desde principios de la década de los ochenta debido, principalmente, a las facilidades informáticas con que se cuentan desde entonces.
A continuación se brindan antecedentes de las variables que han sido consideradas factores de riesgo de peso al nacer en diferentes estudios y que se incluyen en el nuestro.
Edad materna menor de 20 años y mayor de 35 años. Duanis y Neyra [11] reportan que la edad materna menor o igual a 19 años representa un factor de riesgo fundamental para que los niños nazcan con un peso menor de 2500 gramos. Un estudio realizado por Liang y colaboradores [12] reporta que a medida que la edad materna aumenta (≥ 36 años), los recién nacidos tienden a presentar un peso cada vez menor.
Peso materno menor de 50 kilogramos. Fedrick y Adelstein [13] observaron que mujeres con peso previo al embarazo < 50 kilogramos presentan mayor proporción de productos con bajo peso al nacer, que mujeres con un peso mayor.
Estatura materna menor de 150 centímetros. Hernández-Cisneros y colaboradores [2] reportan que una variable antropométrica que debe tenerse en consideración es la estatura, pues el hecho de que la embarazada tenga una estatura < 150 centímetros incrementa el riesgo de que nazca un niño con bajo peso al nacer.
Antecedentes personales patológicos. Entre los factores potencialmente asociados al bajo peso al nacer mencionados por Hernández–Cisneros y colaboradores [2], se encuentran la hipertensión arterial durante el embarazo y la sepsis cérvico-vaginal. Varios autores han reportado la asociación entre el bajo peso al nacer y factores tales como la hipertensión arterial crónica [14], enfermedades renales [15], enfermedades tiroideas, enfermedades cardiorrespiratorias y enfermedades autoinmunes [16].
Edad a la menarca menor o igual a 12 años. Harfouche [17], Beal [18], y Langer y Arroyo [6] consignan la edad a la menarca ≤ 12 años como un factor de riesgo del bajo peso al nacer.
Primiparidad (un parto) y multiparidad (más de 4 partos). Bergner y Susser [19] reportan la primiparidad y la multiparidad (≥ 5 partos) como factores de riesgo para la presentación del bajo peso al nacer. La primiparidad se asoció al bajo peso al nacer en el estudio realizado por Silva y colaboradores [20]. Najmi [21] reporta que el antecedente de más de cinco partos, se identifica como un factor de riesgo del bajo peso al nacer.
Antecedente de abortos. Rosell–Juarte y colaboradores [22] mencionan el antecedente de aborto como factor asociado con el bajo peso al nacer. Los abortos y los óbitos previos disminuyen el peso al nacer en 18 y 29 gramos, y aumentan la probabilidad del bajo peso al nacer en 0,6% y 1,3%, respectivamente.
Antecedentes obstétricos patológicos. Abdulrazzaq y colaboradores [23] reportan que el antecedente de partos previos con bajo peso al nacer, constituye un factor de riesgo para el desarrollo de estos neonatos. Becerra y colaboradores [24] encontraron que la presencia de muerte perinatal previa, es un fuerte factor predictivo para prematuridad y bajo peso al nacer subsecuentes.
Nivel socioeconómico bajo. Una investigación realizada por Goldenberg y colaboradores [25] reporta que el bajo peso al nacer proviene con mayor frecuencia de madres con condiciones económicas desfavorables.
Estado civil "no–casada". Bortman [26] reporta que el riesgo de tener hijos con bajo peso al nacer es mayor en las mujeres "no–casadas". Asimismo, Hall [27] reporta el estado civil "no–casada" como un factor de riesgo en el bajo peso al nacer.
Tabaquismo. Rosell–Juarte y colaboradores [22] señalan que un factor de riesgo de connotación en su tributo al bajo peso al nacer, es el tabaquismo que ejerce su negativa influencia tanto por causar prematuridad como por originar desnutrición intrauterina.
Alcoholismo. Entre los factores que incrementan la probabilidad de ocurrencia del bajo peso al nacer se ha citado el consumo de alcohol, sustancia que según Rama–Sastry [28] junto con sus metabolitos atraviesa la placenta y actúa sobre el feto, produciendo en el 84% de los casos, según Elorza [29] y Aguilar [30], deficiencias de crecimientos prenatal y postnatal que explican un peso al nacer inferior a la edad gestacional y la escasa respuesta a la intervención nutricional durante la infancia.
Inicio de la atención prenatal a partir o después de la semana 20 de gestación. Arias y Tomich [31], reportan el inicio de la atención prenatal a partir o después de la semana 20 de gestación como factor de riesgo asociado a la presentación del bajo peso al nacer. Cabrales–Escobar y colaboradores [32], revelaron una asociación estadísticamente significativa entre el bajo peso al nacer y el control tardío del embarazo (después de las primeras 14 semanas).
Número de consultas prenatales menor de seis. Arias y Tomich [31] reportan ≤ 5 consultas prenatales como factor de riesgo asociado a la presentación del bajo peso al nacer. Halpern y colaboradores [33] consignan que el bajo peso al nacer se encuentra asociado, tanto con cuidados prenatales iniciados en forma tardía (después de la semana 13 de gestación) como por un número insuficiente de consultas prenatales (menos de seis).
Género femenino. Trabajos de investigación realizados por van den Berg [34] indican al género femenino del recién nacido, como factor de riesgo asociado a la presentación del bajo peso al nacer. Un estudio realizado por Jewell y colaboradores [35] señala que, como era de esperar, los niños al nacer pesan en promedio 111 gramos más que las niñas disminuyendo, en consecuencia, la probabilidad de nacer con bajo peso.
El objetivo general del presente estudio fue evaluar multivariadamente los pesos específicos de 17 variables independientes en el bajo peso al nacer (variable dependiente), de productos nacidos en el municipio maya de José María Morelos, Quintana Roo, México.
Los objetivos específicos fueron:
- Evaluar la contribución independiente de cada una de las 17 variables explicativas en el bajo peso al nacer a través de los coeficientes estimados del modelo de regresión logística múltiple y los valores de los odds ratio correspondientes.
- Estimar la función de regresión logística que permita estimar la probabilidad de que un embarazo culmine con un niño con bajo peso al nacer a partir de los valores de determinados factores que actúan como variables independientes o variables explicativas.
En síntesis, utilizando el modelo de regresión logística múltiple, el presente trabajo estuvo encaminado hacia la estimación de los coeficientes de 17 variables independientes con datos de niños nacidos en el municipio maya de José María Morelos, Quintana Roo, México y sus madres. Su finalidad última es detectar aquellas variables explicativas o factores de riesgo que podrían ser modificados vía intervenciones de salud pública, de programas de educación para la salud y de cambio a estilos de vida saludable a la par que contar con una función (estimada localmente) que permita estimar la probabilidad de bajo peso al nacer del producto de una madre a partir de los valores de sus variables explicativas.
Métodos
Enfoque epistémico
Este estudio desarrolló un enfoque cuantitativo, empírico–inductivo, probabilista, positivista, neopositivista o atomista lógico [36].
Diseño de estudio
Estudio epidemiológico observacional analítico de cohortes, con temporalidad retrospectiva [37].
Criterios de inclusión
Se incluyeron los productos entre 37 y 41 semanas de gestación, nacidos en el Hospital Integral José María Morelos de la Secretaría de Salud, durante el período comprendido del 1 de agosto de 2014 al 31 de julio de 2015.
Criterios de exclusión
Nacimientos múltiples, recién nacidos con enfermedades congénitas (por jemplo: síndrome de Down) y recién nacidos que no contaban con la información completa requerida durante el período entre el 1 de agosto de 2014 y el 31 de julio de 2015.
Muestra
Se registraron los nacimientos (que cumplieron con los criterios de inclusión) ocurridos en el Hospital Integral José María Morelos de la Secretaría de Salud, correspondientes al municipio maya de José María Morelos, durante el período comprendido del 1 de agosto de 2014 al 31 de julio de 2015. El número total de recién nacidos registrados fue 1147, con 84 (7,32%) niños con bajo peso y 1063 (92,68%) con peso normal (mayor o igual a 2500 gramos). La totalidad de los casos cumplieron con los criterios de inclusión.
El estado mexicano de Quintana Roo se encuentra dividido en 11 municipios, siete de los cuales (Benito Juárez, Cozumel, Felipe Carrillo Puerto, Isla Mujeres, José María Morelos, Lázaro Cárdenas y Othón Pompeyo Blanco), fueron creados el 8 de octubre de 1974 conjuntamente con la elevación al rango de Estado Libre y Soberano del antiguo Territorio Federal de Quintana Roo. El octavo municipio, Solidaridad, fue creado en 1993; el noveno municipio, Tulum, en 2008; el décimo municipio, Bacalar, en 2011; y el undécimo municipio, Puerto Morelos, en noviembre de 2015 [38].
Definición operacional de las variables
- Edad materna. Período de tiempo transcurrido desde la fecha del nacimiento de la madre hasta la fecha del parto. Fue registrada en años cumplidos. Se consideraron posibles factores de riesgo edades maternas ≤ 19 e ≥ 36 años.
- Peso materno. Cantidad de masa que alberga el cuerpo de una persona. Fue registrado en kilogramos. Se consideró posible factor de riesgo un peso materno al inicio del embarazo < 50 kilogramos.
- Estatura materna. Altura de una persona medida desde los pies hasta la cabeza. Fue registrada en centímetros. Se consideró posible factor de riesgo una estatura materna < 150 centímetros.
- Antecedentes personales patológicos. Fueron registrados como "sí" o como "no". Se consideró posible factor de riesgo el tener antecedentes personales patológicos.
- Edad a la menarca. Edad en la cual se presentó el primer ciclo menstrual. Fue registrada en años cumplidos. Se consideró posible factor de riesgo una edad a la menarca ≤ 12 años.
- Paridad. Número de partos de la madre, incluyendo el actual. Se consideraron posibles factores de riesgo un parto (primiparidad) y más de cuatro partos.
- Antecedente de abortos. Interrupción del embarazo por causas naturales o deliberadamente provocadas. Fue registrado como "sí" o como "no". Se consideró posible factor de riesgo el tener antecedente de abortos.
- Antecedentes obstétricos patológicos. Fueron registrados como "sí" o como "no". Se consideró posible factor de riesgo el tener antecedentes obstétricos patológicos.
- Nivel socioeconómico. Medición del nivel de bienestar de un hogar, es decir, el nivel en el cual están satisfechas las necesidades de una familia. Fue registrado como "bajo" o como "medio". Se consideró posible factor de riesgo un nivel socioeconómico bajo.
Para determinar el nivel socioeconómico, los servicios estatales de salud que prestan servicios médico–asistenciales a través de sus unidades, aplican el tabulador que contiene la clasificación de los diferentes servicios con seis niveles de “cuotas de recuperación” para cada servicio. Dichos niveles se aplican basados en la puntuación que resulte de la ficha socioeconómica que se establece a nivel nacional como sigue:
0–3 puntos: "Exención"
4–6 puntos: "1" Bajo
7–9 puntos: "2" Bajo
10–12 puntos: "3" Bajo
13–17 puntos: "4" Bajo
18–21 puntos: "5" Medio
22–25 puntos: "6" Alto
Para calcular los puntos se suman los obtenidos con cada uno de los siguientes aspectos que conforman la calidad de vida según el esquema descrito a continuación:
Grupo familiar: 10 y + integrantes (0), de 7 a 9 integrantes (1), de 4 a 6 integrantes (2), de 1 a 3 integrantes (3).
Ocupación: desempleado (0), subempleado (1), obrero (2), empleado (3), técnico (4), profesional, empresario o ejecutivo (5).
Ingreso (sumatoria de la cantidad mensual de ingresos que aporta cada uno de los miembros productivos del grupo familiar): sin salario (0), menos del salario mínimo (1), salario mínimo (2), más del salario mínimo (3), de 2 a 3 salarios mínimos (4), de 4 a 5 salarios mínimos (5).
Situación económica: indigente, no tiene ingresos para resolver las necesidades básicas (0); déficit, puede cubrirse hasta el 99% de los gastos (1); equilibrio, puede cubrirse el 100% de los gastos, sin excedente (2); solvente, cubre necesidades básicas, cuenta con disponibilidad para el ahorro o gastos imprevistos y tiene un excedente de hasta un 25% de su ingreso (3); excedente, tiene disposición excesiva de recursos para cubrir gastos y un excedente de más de 25% de ingreso respecto a su gasto (4).
Tipo de vivienda: sin vivienda (0), jacal o choza (1), vecindad o cuarto improvisado (2), casa o departamento popular (3), casa o departamento residencial (4)
Número de dormitorios: vivienda de un cuarto (0), con un dormitorio (1), con dos dormitorios (2), con tres dormitorios (3), con cuatro o más dormitorios (4).
- Estado civil. Situación en la que se encuentra una persona según sus circunstancias y la legislación y a la que el ordenamiento concede ciertos efectos jurídicos. Fue registrado como soltera, casada, divorciada, separada, unión libre y viuda. Posteriormente los estados civiles: soltera, divorciada, separada, unión libre y viuda; fueron recodificados como "no–casada". Se consideró posible factor de riesgo el estado civil "no-casada".
- Tabaquismo. Fue registrado como "sí" (fumar 10 o más cigarrillos al día) o como "no". Se consideró “sí” como posible factor de riesgo.
- Alcoholismo. Fue registrado como "sí" (tomar una cerveza diariamente, o bien, tomar bebidas embriagantes cuando menos tres veces por semana) o como "no". Se consideró “sí” como posible factor de riesgo
- Semana de gestación al inicio de la atención prenatal. Desde el primer día del último ciclo menstrual de la mujer hasta la fecha actual. Fue registrada como "a partir o después de la semana 20 de gestación" o como "antes de la semana 20 de gestación". Se consideró posible factor de riesgo "a partir o después de la semana 20 de gestación".
- Número de consultas prenatales. Fue registrado como "≤ 5 consultas prenatales" o como "≥ 6 consultas prenatales". Se consideró posible factor de riesgo el tener "≤ 5 consultas prenatales".
- Género del producto. Fue registrado como "masculino" o como "femenino". Se consideró posible factor de riesgo el género "femenino" del recién nacido.
En la Tabla 1 se presentan la variable dependiente y las variables independientes según su recodificación para el análisis de regresión logística múltiple.
 Tamaño completo
Tamaño completo Procesamiento de los datos
Los datos fueron captados en el Departamento de Archivo Clínico del Hospital Integral José María Morelos de la Secretaría de Salud, durante el período de estudio. Dichos datos fueron obtenidos de los expedientes clínicos de los recién nacidos y de los expedientes clínicos de las madres.
Los datos fueron revisados (control de calidad de la información); clasificados y recodificados según esquema presentado en la Tabla 1. Para la elaboración de las figuras se utilizó el software Microsoft Office Excel 2007. Finalmente, para estimar la asociación independiente entre las variables explicativas (potenciales factores de riesgo) y la variable de respuesta (efecto), se realizó un análisis de regresión logística múltiple utilizando el software IBM SPSS Statistics 22. El nivel de significación se aceptó como 0,05.
Sobre el modelo de regresión logística múltiple [39]
El modelo de regresión logística múltiple empleado en el estudio se resume con la siguiente fórmula:
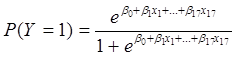
Donde:
P (Y=1) = Probabilidad de nacer con bajo peso; las “xi” representan los valores de las variables independientes con i=1,2,…,17.
Las estimaciones de los parámetros β del modelo se obtienen por el método de máxima verosimilitud, estas estimaciones permiten a su vez estimar la probabilidad de bajo peso al nacer en una mujer dada, sustituyendo en la fórmula los valores de x por el valor que presente la mujer en cuestión.
El modelo de regresión logística se presenta muy a menudo bajo la forma siguiente:
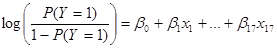
o igualmente:
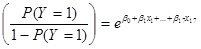
De esta forma de presentación es simple comprender el significado del odds ratio ya que a
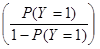
se le conoce también como odds de (Y=1), en este caso odds de bajo peso al nacer (probabilidad de bajo peso/probabilidad de no bajo peso). Se puede demostrar con relativa facilidad que representa al odds ratio que permite comparar dos categorías de la variable explicativa i correspondiente, cuando las demás permanecen constantes.
Por tanto, para comparar dos categorías excluyentes de las variables explicativas se utiliza la razón de odds u odds ratio. Con la ecuación de regresión logística se obtiene que, si una variable explicativa es dicotómica, como todas las incluidas en este estudio, y a la categoría que se considera factor de riesgo se codifica como 1 y a la otra categoría se codifica como 0, eβi es el odds ratio equivalente a odds de bajo peso en la categoría codificada como 1, entre el odds de bajo peso en la categoría codificada como 0. Por ejemplo si la variable “peso materno” es la variable x2, eβ2 representa al odds de bajo peso en las madres con peso menor de 50 kg entre el odds de bajo peso en las madres con peso mayor o igual a 50 kg, cuando la demás variables no varían. Además, como se sabe, todo coeficiente logístico (β) con valor negativo da lugar a un valor de odds ratio < 1.
Para estimar la probabilidad de bajo peso al nacer para el producto de una madre determinada se utilizan los valores estimados de los coeficientes de la función logística y se pone en cada x el valor correspondiente a la madre en cuestión y su producto (para el sexo que es la única variable correspondiente al niño incluida). Es decir, x=1 si el factor está presente y x=0 si está ausente.
Aspectos éticos
Los datos fueron captados en el Departamento de Archivo Clínico del Hospital Integral José María Morelos, dependiente de la Secretaría de Salud, durante el período de estudio. Dichos datos fueron captados de los expedientes clínicos de los recién nacidos y de los expedientes clínicos de las madres con la autorización de la dirección del hospital. No se extrajo de los expedientes ningún tipo de información que permitiera identificar a la madre o al niño.
Resultados
Los resultados del análisis de regresión logística múltiple se presentan en la Tabla 2. De las 17 variables independientes estudiadas, 13 (76,47%) resultaron con valores de odds ratio > 1 y cuatro (23,53%) con valores de odds ratio < 1.
 Tamaño completo
Tamaño completo Cuatro de las 13 variables independientes con valores de odds ratio > 1 presentaron coeficientes significativamente mayores de 0 (contribución positiva significativa): estatura materna menor de 150 cm (odds ratio= 5,16, intervalo de confianza del 95%: 3,08 a 8,65); antecedentes personales patológicos (odds ratio= 4,78, intervalo de confianza del 95%: 2,16 a 10,59); antecedentes obstétricos patológicos (odds ratio= 5,01, intervalo de confianza del 95%: 1,66 a 15,18) y tabaquismo (odds ratio= 15,63, intervalo de confianza del 95%: 1,07 a 227,97). Estas cuatro variables mostraron un valor de p asociado <0,05 (Tabla 2).
En el mismo orden de cosas, nueve de las 13 variables independientes con valores de odds ratio > 1 no fueron estadísticamente significativas (contribución positiva no–significativa). Esto implica que, a partir de este estudio, no hay elementos suficientes para considerarlas factores de riesgo.
Las cuatro variables independientes que resultaron con valores de odds ratio < 1 (contribución negativa) fueron: alcoholismo, nivel socioeconómico bajo, inicio de la atención prenatal a partir o después de la semana 20 de gestación, y sexo femenino del producto. Ninguna de estas variables alcanzó tener un coeficiente significativamente distinto de 0. En particular el alcoholismo mostró un coeficiente mayor de 11 000 que dio lugar a un odds ratio menor de 0,0005, probablemente debido a un número muy bajo de mujeres con alcoholismo tal como se define para el estudio (Tabla 2).
El test de Hosmer–Lemeshow es un contraste de distribución. La hipótesis nula (H0) se presenta como que no hay o no existen diferencias entre los valores observados y los valores esperados dados por el cumplimiento del modelo. La hipótesis alternativa (H1) es que sí hay o sí existen diferencias entre los valores observados y los valores esperados. En consecuencia, el rechazo de la hipótesis nula en este test indica que el modelo no está bien ajustado [40]. En el presente estudio el valor de p para esta prueba fue de 0,873. Por lo tanto, no se rechaza la hipótesis nula (H0), equivalente a no rechazar que el modelo tenga un buen ajuste. Indicando con ello que no hay elementos para pensar que este modelo de regresión logística múltiple no es adecuado para los datos de las 18 variables (una variable dependiente y 17 variables independientes) de los 1147 recién nacidos estudiados (x² = 3,821; gl = 8; p = 0,873).
En la Figura 1 se presentan los valores de los odds ratio en orden numérico ascendente según las 17 variables independientes.
 Tamaño completo
Tamaño completo Con los coeficientes del modelo, se estimaron las probabilidades de tener un niño bajo peso para mujeres que presentaran solo ese factor de riesgo. Los valores de esas estimaciones de probabilidades, en orden numérico ascendente, para cada una de las 17 variables independientes o factores de riesgo potenciales, se presentan en la Tabla 3.
 Tamaño completo
Tamaño completo La probabilidad de bajo peso al nacer en una mujer fumadora se estima en 0,05 (5%), señalando la importancia de este factor de riesgo, respecto a los demás.
En la Figura 2 se presentan gráficamente estas probabilidades.
 Tamaño completo
Tamaño completo Discusión
Con respecto al objetivo general se evaluaron de forma multivariada (considerando cada variable independiente de las demás) la contribución de 17 variables explicativas en el bajo peso al nacer (variable dependiente o de respuesta), en niños nacidos en el municipio maya de José María Morelos, Quintana Roo, México.
Con relación al primer objetivo específico, se utilizaron los valores de Exp(β) u odds ratio del modelo de regresión logística múltiple, para evaluar la contribución (positiva, negativa o nula) de cada una de las 17 variables independientes. Trece de las 17 variables independientes resultaron con valores de Exp(β) u odds ratio > 1, lo que indica una contribución positiva en el bajo peso al nacer, para esta muestra. Solo cuatro de estas variables pudieron considerarse factores de riesgo.
Con referencia al segundo objetivo específico, se utilizaron los valores de los coeficientes logísticos (β) estimados para la construcción del modelo de regresión logística múltiple con el objeto de estimar la probabilidad de ocurrencia de la variable respuesta (bajo peso al nacer) en madres con solo ese posible factor de riesgo para cada una de las 13 variables explicativas que resultaron con odds ratio > 1.
Los factores hipotéticamente de riesgo de bajo peso al nacer encontrados en el municipio maya de José María Morelos y que pueden modificarse vía intervenciones de salud pública, de programas de educación para la salud y de cambio a estilos de vida saludable son:
- Estado civil "no–casada".
- Peso materno < 50 kilogramos.
- Número de consultas prenatales ≤ 5.
- Edad materna ≥ 36 años.
- Edad materna ≤ 19 años.
- Número de partos ≥ 5.
- Tabaquismo.
Un trabajo de investigación [41] reporta la evaluación multivariada de 19 variables independientes en el bajo peso al nacer, en cuatro instituciones de servicios de salud: Hospital Regional Mérida del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado; Hospital General Dr. Agustín O'Horán y Hospital Materno Infantil, ambos del Servicio de Salud de Yucatán; y el Centro Médico Nacional Ignacio García Téllez del Instituto Mexicano del Seguro Social de la ciudad de Mérida, Yucatán, México. El número total de recién nacidos registrados fue 28 282, con 3434 (12,14%) casos y 24 848 (87,86%) controles. Por no cumplir con los criterios de inclusión, fueron excluidos 2888 (10,21%), con 1859 (64,37%) casos y 1029 (35,63%) controles; y eliminados 718 (2,54%), con 414 (57,66%) casos y 304 (42,34%) controles. En consecuencia, se estudiaron 24 676 (87,25%) recién nacidos, con 1161 (4,70%) casos y 23 515 (95,30%) controles, durante el período comprendido del 1 de febrero de 2005 al 31 de enero de 2008.
Utilizando los valores de los odds ratio de dicho trabajo, se consigna la contribución positiva en orden numérico ascendente de los siguientes 18 (94,74%) factores de riesgo:
- Tipo de parto o vía de nacimiento abdominal.
- Inicio de la atención prenatal a partir o después de la semana 20 de gestación.
- Antecedente de abortos.
- Antecedentes obstétricos patológicos.
- Número de consultas prenatales ≤ 5.
- Edad materna ≥ 36 años.
- Género femenino del producto.
- Número de partos = 1.
- Nivel socioeconómico bajo.
- Antecedentes personales patológicos.
- Edad a la menarca ≤ 12 años.
- Estado civil "no–casada".
- Tabaquismo.
- Número de partos ≥ 5.
- Intervalo intergenésico ≤ 24 meses.
- Peso materno < 50 kilogramos.
- Alcoholismo.
- Estatura materna < 150 centímetros.
Un segundo trabajo de investigación [42] reporta la evaluación multivariada de 19 variables independientes sobre el bajo peso al nacer. Durante el período comprendido del 1 de enero al 31 de diciembre de 2009, se registraron los nacimientos, que cumplieron con los criterios de inclusión, ocurridos en la Clínica Hospital "C", del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado; Hospital General Dra. María del Socorro Quiroga Aguilar, de la Secretaría de Salud del estado de Campeche; y Hospital General de Zona No 4 del Instituto Mexicano del Seguro Social; todos ellos pertenecientes a los Servicios de Salud de Isla del Carmen, Campeche, México.
El número total de recién nacidos estudiados fue 1174, con 85 (7,24%) recién nacidos de bajo peso y 1089 (92,76%) que no presentaron esta condición. La totalidad de los nacimientos cumplieron con los criterios de inclusión. Para evaluar los pesos específicos de las variables independientes, se utilizaron los valores de los odds ratio del modelo de regresión logística múltiple. Valores de odds ratio > 1 señalaron la contribución positiva en orden numérico ascendente de las siguientes 14 (73,68%) variables para esa muestra:
- Edad a la menarca ≤ 12 años.
- Estado civil "no–casada".
- Antecedente de abortos.
- Tipo de parto o vía de nacimiento abdominal.
- Peso materno < 50 kilogramos.
- Número de consultas prenatales ≤ 5.
- Número de partos = 1.
- Edad materna ≥ 36 años.
- Edad materna ≤ 19 años.
- Antecedentes obstétricos patológicos.
- Antecedentes personales patológicos.
- Número de partos ≥ 5.
- Estatura materna < 150 centímetros.
- Tabaquismo.
Conclusiones
Con el estudio se han detectado tres características de la madre y una del niño que pueden considerarse francamente factores de riesgo de bajo peso al nacer. La generación de este nuevo conocimiento y la posterior entrega del reporte final de investigación a la titular del Hospital Integral José María Morelos, es de vital importancia, toda vez que el servicio de neonatología de dicha institución de servicios de salud podrá coadyuvar a evitar los problemas que deben enfrentar los recién nacidos con bajo peso.
Es necesario recordar que los recién nacidos con bajo peso tienen múltiples problemas posteriores en el período perinatal, en la niñez y aun en la edad adulta. Entre estos problemas se encuentran la mala adaptación al medio ambiente y diferentes impedimentos tanto físicos como mentales que se hacen evidentes al llegar la edad escolar [4]. Además, es importante indicar que un porcentaje de los niños de término (entre las 37 y 41 semanas de gestación) que tienen bajo peso al nacer, cursan con secuelas diversas de severidad variable (sobre todo en la esfera neurológica). Ahí radica la importancia de poder predecir la presentación del bajo peso al nacer [5],[6].
Con ligeras variaciones, puede concluirse que los resultados obtenidos en el presente estudio son acordes con los resultados obtenidos en estudios realizados en otras zonas geográficas del sureste de la República Mexicana [41],[42].
La realización del análisis de regresión logística múltiple es pertinente con los objetivos del presente estudio y no con la realización de 17 análisis bivariados. Es decir, 17 análisis de regresión logística simple. Lo anterior se encuentra sustentado por Fisher [7], quien reportó que se obtienen ventajas de importancia si se incluyen todos los factores en un mismo análisis, al señalar que "las comparaciones múltiples bivariadas no son sólo tediosas, sino que, lo más importante, la probabilidad de error (alfa global) aumenta a medida que aumenta el número de comparaciones llevando la probabilidad global de error a un nivel prohibitivo".
Finalmente, la función estimada podrá utilizarse para estimar la probabilidad de cada nueva madre de tener un recién nacido de bajo peso en este municipio maya, con datos locales que le confieren mayor validez a las predicciones.
Notas
Aspectos éticos
La Revista tiene constancia de que el Hospital Integral José María Morelos, Quintana Roo, Mexico, tuvo conocimiento sobre este estudio y su posible publicación en una revista de difusión biomédica.
Declaración de conflictos de intereses
Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE, y declaran no haber recibido financiamiento para la realización del reporte; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. Los formularios pueden ser solicitados contactando al autor responsable o a la dirección editorial de la Revista.
Financiamiento
Los autores declaran que recibieron apoyo financiero del Programa de Mejoramiento del Profesorado PROMEP, México.
Nota del editor
El autor principal o responsable afirma que este manuscrito es una transcripción honesta, precisa y transparente del estudio que se informa; que no se ha omitido ningún aspecto importante del estudio; y que las discrepancias entre los resultados del estudio y los previstos (si fueran relevantes) se han registrado y explicado.

