Reporte de caso
← vista completaPublicado el 28 de agosto de 2024 | http://doi.org/10.5867/medwave.2024.07.2917
Diagnóstico tardío de tuberculosis diseminada: reporte de caso
Late diagnosis of disseminated tuberculosis: A case report
Resumen
Introducción Los pulmones son más afectados en la tuberculosis. La infección también puede comprometer a otros órganos a través de la diseminación linfohematógena. La presentación del cuadro clínico de la tuberculosis diseminada es variable. El diagnóstico es difícil, porque las manifestaciones clínicas son diversas. Más del 50% de los pacientes acuden tardíamente, porque las pruebas microbiológicas dependen de procedimientos invasivos para el cultivo de micobacterias y la histopatología de apoyo.
Caso clínico Paciente varón de 30 años, persona privada de su libertad, sin comorbilidades, ingresó al hospital por dolor intenso en muñeca izquierda, con historia previa de haber recibido glucocorticoides sistémicos durante siete meses. Desarrolló cuadro clínico de tuberculosis pulmonar en pleura, en articulación de la muñeca izquierda y en testículo izquierdo. En los análisis se confirmó presencia de . Fue intervenido quirúrgicamente en muñeca y en el testículo. Además, recibió tratamiento para tuberculosis sensible. Concomitantemente se diagnosticó secuelas de Cushing iatrogénico, anemia crónica y proctitis crónica inactiva.
Conclusiones El diagnóstico de tuberculosis diseminada fue difícil debido al cuadro clínico inespecífico, a las limitaciones de herramientas de diagnóstico confirmatorio y a las evaluaciones especializadas en forma oportuna. El uso prolongado de corticoides sistémicos habría influido en la diseminación de la tuberculosis.
Ideas clave
- La tuberculosis diseminada es una afección potencialmente mortal, sobre todo si el diagnóstico y el tratamiento son tardíos.
- Además es poco frecuente, porque de todos los casos de tuberculosis, solo entre el 1 y 2% son del tipo diseminada.
- El diagnóstico de tuberculosis diseminada es un desafío, puesto que se necesitan muestras adecuadamente seleccionadas para pruebas bacteriológicas y moleculares.
- Presentamos un reporte de caso de tuberculosis diseminada, que puede brindar algunas luces sobre el abordaje de este tipio de cuadro.
- El diagnóstico oportuno de la tuberculosis diseminada evita la muerte y las lesiones secuelares discapacitantes.
Introducción
Los pulmones son los órganos más afectados en la tuberculosis, representando casi el 70% de los casos. La infección también puede comprometer a otros órganos a través de la diseminación linfohematógena [1,2]. Las localizaciones extrapulmonares incluyen ganglios linfáticos, pleura, riñones, columna vertebral, articulaciones, cerebro, meninges, peritoneo, intestino, hígado, testículos, ovarios, trompas de Falopio, ojos (coroides) y pericardio [2,3]. Los factores predisponentes a la tuberculosis diseminada incluyen pacientes de edad avanzada, personas con infecciones del virus de inmunodeficiencia humana, abuso de alcohol, diabetes, insuficiencia hepática o renal crónica, trasplante de órganos, inmunosupresores farmacológicos, corticoterapia prolongada, embarazo y tuberculosis sintomática que duran más de 12 semanas [4,5,6]. La tuberculosis diseminada es una enfermedad progresiva y potencialmente mortal. Resulta de la diseminación linfohematógena del bacilo Mycobacterium tuberculosis de la tuberculosis primaria o de la progresión de esta enfermedad no tratada [1,6]. De todos los casos de tuberculosis, solo entre el 1 y 2% son del tipo diseminada [7].
La presentación del cuadro clínico de la tuberculosis diseminada es variable. Incluye síntomas constitucionales subagudos o crónicos como fiebre, pérdida de peso y sudores nocturnos; hasta manifestaciones de insuficiencia multiorgánica según los órganos afectados. La duración de los síntomas y signos previos al diagnóstico es variable, pueden ser progresivos durante días o semanas, u ocasionalmente durante varios meses. Por lo tanto, el diagnóstico generalmente es difícil y más del 50% de los pacientes acuden en busca de ayuda médica después de varios meses de iniciados los síntomas [8,9,10,11,12].
El diagnóstico sigue siendo un desafío, no solo porque las manifestaciones clínicas son diversas, sino también porque las pruebas microbiológicas dependen de procedimientos invasivos para el cultivo de micobacterias y la histopatología de apoyo. Además, estas pruebas no están disponibles en la mayoría de establecimientos de salud [13].
El objetivo del presente reporte es mostrar la necesidad de realizar un diagnóstico oportuno de la tuberculosis, y evitar que comprometa varios órganos con secuelas graves o la muerte
Caso clínico
Varón de 30 años, soltero. Persona privada de la libertad (prisionero). Ingresa por emergencia para su hospitalización al servicio de traumatología del Hospital Regional Docente de Trujillo el 15 de abril de 2023, por presentar dolor intenso y signos de flogosis en muñeca izquierda.
Paciente informó que en el mes de abril de 2022, presentó sensación de pesadez y adormecimiento de muñeca izquierda. En pocas horas empezó a instalarse dolor y aumento de volumen, el que fue incrementando en intensidad. No recibió ningún tratamiento. Al mes aproximadamente fue atendido por personal médico del centro penitenciario con la hipótesis de insuficiencia venosa profunda. En esa ocasión se le administró enoxaparina vía sub cutánea cada 12 horas durante un mes, mostrando discreta mejoría. Al persistir las molestias se sospechó la existencia de fractura de muñeca. Por este motivo fue llevado al “huesero” (persona empírica) para “acomodar” la fractura, quien realizó inmovilización con tablillas y vendaje. A partir de ese momento, el aumento de volumen de la articulación de la muñeca empezó a hacerse más notorio y el dolor más intenso, además de agregarse deformidad y limitación funcional. En agosto de 2022 comenzó a sentir un “bulto” en zona perianal, a lo que restó importancia. Se le diagnosticó fistula ano-rectal de causa infecciosa “no definida”, puesto que no se hicieron exámenes bacteriológicos. El abordaje fue la realización de fistulectomía. En octubre de 2022 acudió a tópico de enfermería del centro penitenciario, donde inicialmente se le administró una vez al día dexametasona más diclofenaco sódico vía intra muscular. Debido a la persistencia del dolor, se aumentó la dosis a cada 12 horas, durante 3 meses. Esta fue la única manera de controlar el dolor. El paciente continuó automedicándose con dexametasona y diclofenaco en tabletas vía oral cada 12 horas durante cuatro meses, en ese periodo de tiempo presentó aumento de peso de 12 kilos y signos compatibles con síndrome de Cushing iatrogénico, síntomas que no fueron atendidos.
En febrero de 2023, empezó a notar aumento de volumen en testículo izquierdo, que fue incrementando progresivamente sin recibir atención médica específica. A inicios de marzo, en el establecimiento penitenciario se le diagnosticó tuberculosis pulmonar con baciloscopia positiva. No se realizó estudio radiológico de tórax.
El 8 de marzo de 2023 se inició la primera fase de tratamiento para tuberculosis con esquema sensible. Durante dos meses se suministró a dosis diaria 300 milígramos de isoniacida, 600 milígramos de rifampicina, 1600 milígramos de etambutol y 1875 milígramos de pirazinamida.
A mediados de abril fue trasladado desde el penal hacia el consultorio externo de traumatología del Hospital Regional Docente de Trujillo, e inmediatamente trasladado al servicio de emergencia para su hospitalización.
Al examen clínico de ingreso presentó funciones vitales en rangos normales, en aparente regular estado general. La saturación de oxígeno (SaO2) fue de 97% con fracción de oxígeno inspirado (FiO2) de 21%. El paciente registró una talla de 1,75 metros, 65 kilógramos de peso y un índice de masa corporal (IMC) de 21.
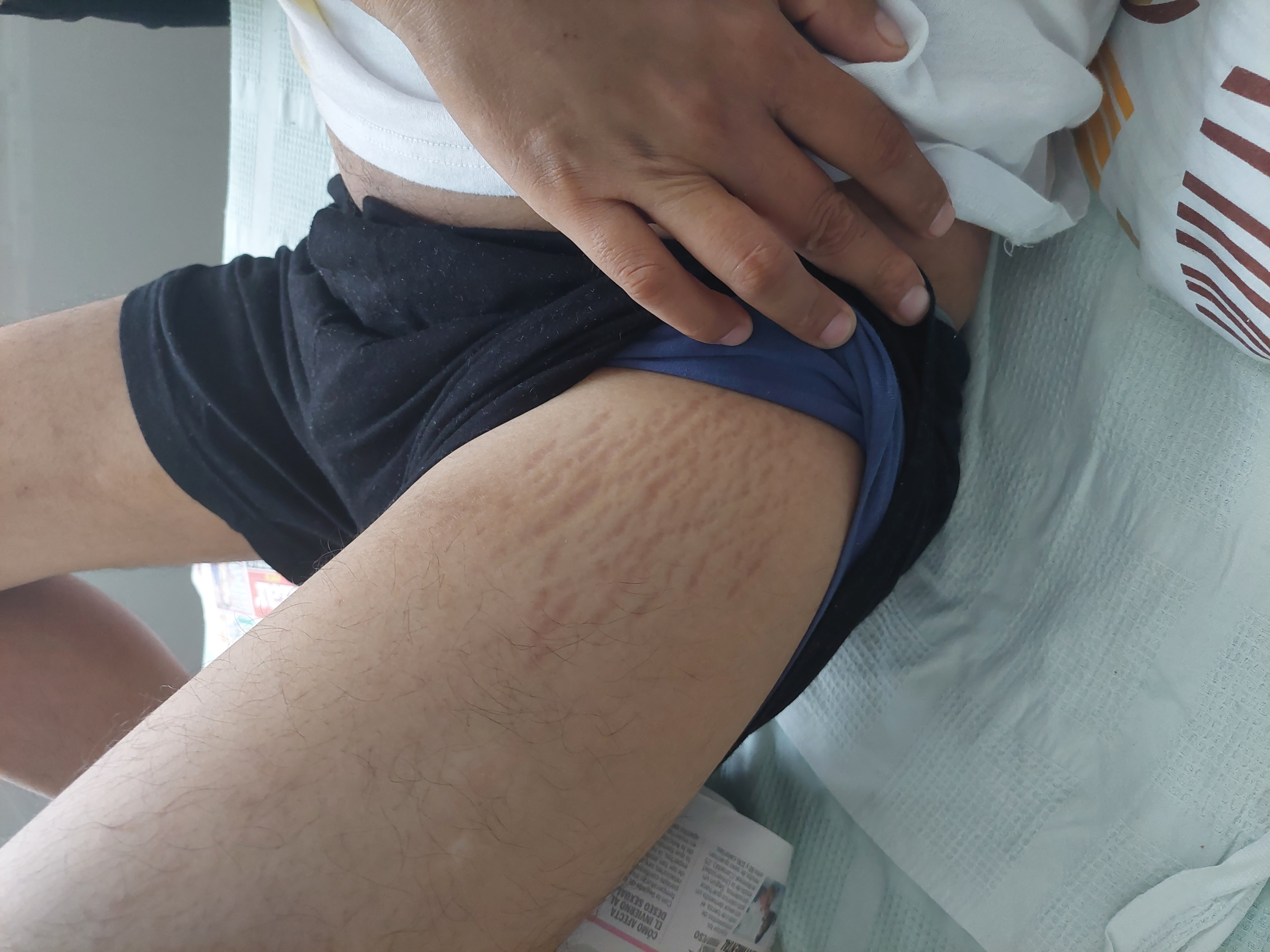
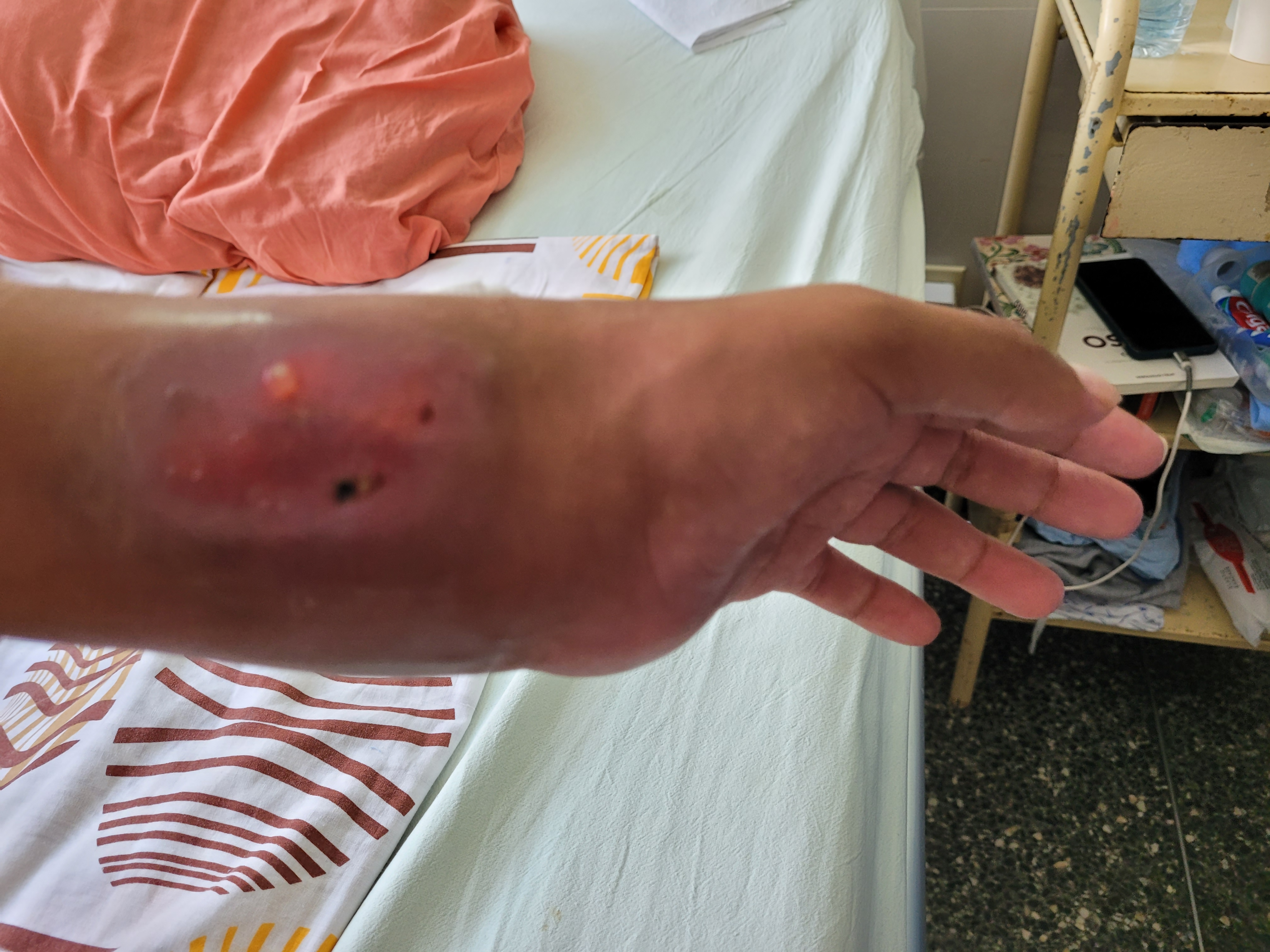
Al examen preferencial presentó en tejido celular subcutáneo estrías violáceas lineales en antebrazos y muslos (Figura 1). En cabeza, cuello, tórax y abdomen no evidenció alteraciones. En la zona genitourinaria, el testículo izquierdo presentó signos de flogosis; al igual que en la muñeca izquierda. En ella, además se constató deformidad, dolor a la digito presión y se palpó “colección blanda" de 4 por 4 centímetros (Figura 2), con limitación de los movimientos articulares.
Estrías en el sub cutáneo, secuelas de Cushing iatrogénico.
Lesión de muñeca izquierda.
Los diagnósticos presuntivos iniciales fueron fractura de cúbito y radio distal izquierdo, osteomielitis en muñeca izquierda y tuberculosis pulmonar en tratamiento.
Durante su hospitalización en el servicio de traumatología fue evaluado por el servicio de neumología, que indicó continuar el tratamiento para tuberculosis. También fue evaluado por urología, que solicitó ecografía testicular, renal, vesical y prostática, además de baciloscopias y cultivo para Mycobacterium tuberculosis en orina.
Diez días después fue reevaluado por el servicio de neumología, en referencia a problema articular de la muñeca izquierda y a dolor, más aumento de volumen en testículo izquierdo. Con la presunción diagnóstica de tuberculosis diseminada (multisistémica), constituida por tuberculosis pulmonar, articular (tuberculosis ósea) y testicular (tuberculosis genitourinaria). En consecuencia, se indicó continuar con tratamiento antituberculoso, solicitar baciloscopias, cultivo de baciloscopias y pruebas de sensibilidad rápidas (reacción en cadena de la polimerasa en tiempo real) de secreción de lesiones de muñeca y en orina. Se sugirió reevaluación por urología, además de realizar intervención quirúrgica con urgencia de la articulación de muñeca izquierda.
El 4 de mayo, el paciente fue intervenido por traumatología. En el procedimiento se realizó drenaje de absceso de muñeca izquierda y limpieza quirúrgica. En él, se informó presencia de tejido viscoelástico licuefactado, con tejido óseo distorsionado muy vascularizado sin mal olor ni secreción purulenta. Además, se tomaron muestras de la lesión para estudios bacteriológicos. El informe de anatomía patológica de la biopsia de hueso concluyó osteomielitis crónica. Los resultados de la muestra de tejido de la muñeca izquierda, informaron baciloscopía positiva.
Una vez reevaluado por urología, se propuso como diagnóstico orquiepididimitis aguda, descartando tuberculosis de epidídimo. Como tratamiento se indicó 500 milígramos de levofloxacino cada 24 horas por vía oral durante siete días, 15 milígramos de meloxicam por vía oral por siete días, suspensión escrotal y re evaluación al culminar el tratamiento.
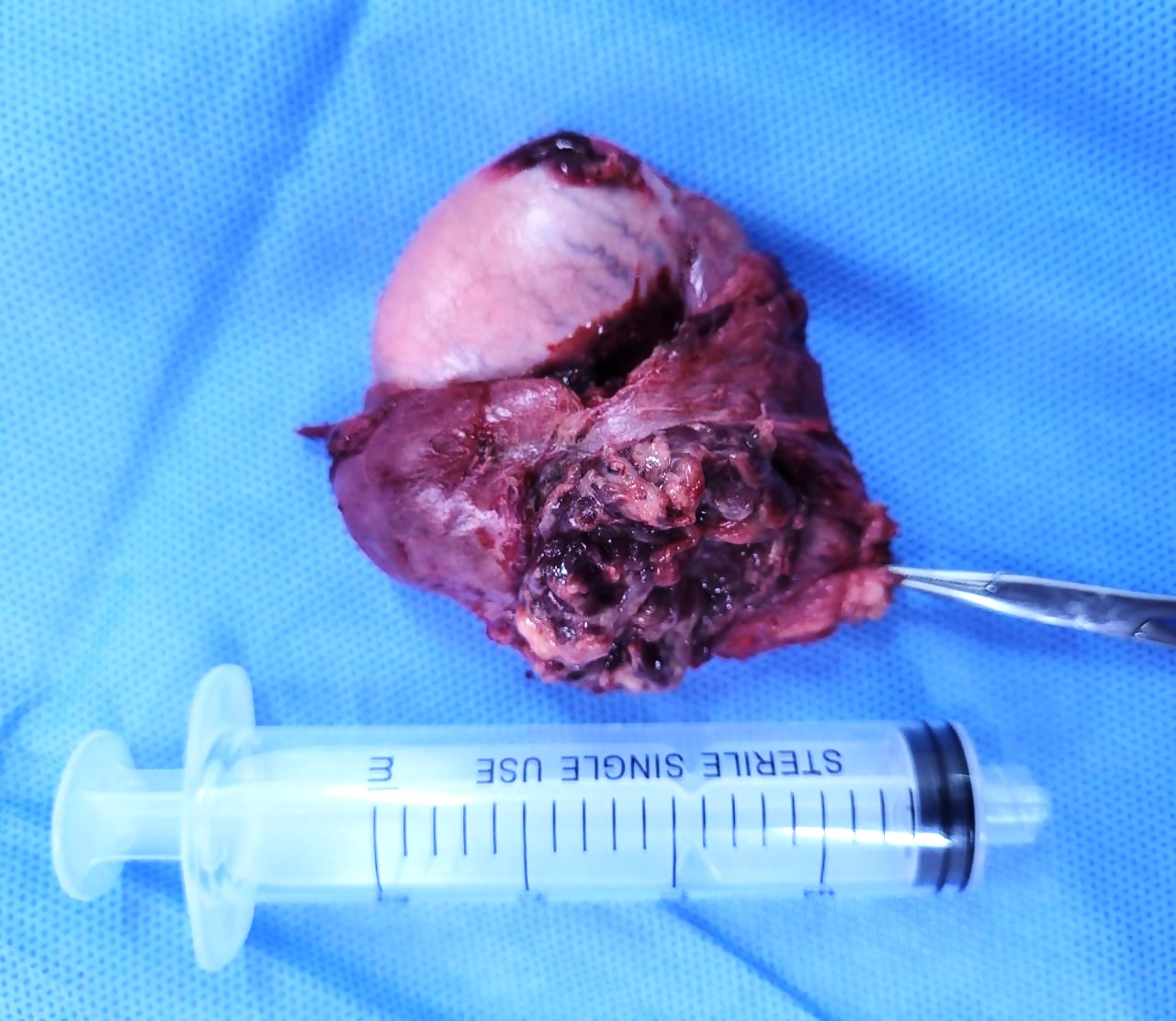
Culminado el tratamiento indicado, urología nuevamente evaluó el caso, realizando punción y aspiración de absceso testicular izquierdo (Figura 3). Al día siguiente, el resultado del análisis de la secreción informó baciloscopia positiva. Con el diagnóstico de tuberculosis testicular, se decidió realizar orquidectomía radical izquierda (Figura 4). Las muestras de tejido fueron enviadas para estudios de anatomía patológica y bacteriología. El informe de anatomía patológica concluyó hallazgos en escroto con inflamación crónica activa, con microabscesos y granulomas no caseíficantes. Además, en el testículo se presentaron áreas de edema y congestión vascular intersticial.
Secreción de aspiración de absceso testicular izquierdo.

Orquidectomía izquierda radical.
También, la unidad de gastroenterología realizó proctosigmoidoscopía. Esta registró hallazgos de fístula ano-rectal entero-cutánea. El informe de biopsia de la región anal concluyó proctitis crónica inactiva. Por su parte, la muestra de secreción de fistula ano-rectal, reportó baciloscopia negativa. La unidad recomendó tratamiento sintomático y control ambulatorio.
El servicio de neumología indicó continuar con la segunda fase del tratamiento antituberculoso con 300 milígramos de isoniacida y 600 milígramos de rifampicina, ambos en administración diaria durante 10 meses. Finalmente, el esquema se estructuró en la primera fase con dos meses de isoniacida, rifampicina, etambutol y pirazinamida diaria. En la segunda fase se suministra isoniacida y rifampicina por 10 meses, también en forma diaria (2HREZ /10HR), según la Norma técnica de salud para el cuidado integral de la persona afectada por tuberculosis, familia y comunidad 2023 [3].
Con esos hallazgos, el paciente fue transferido del servicio de traumatología al de infectología para continuar con su tratamiento.
Otros fármacos que recibió el paciente fueron oxacilina a dosis de 2 gramos endovenosa cada 6 horas por 21 días, 100 milígramos de ketoprofeno endovenoso cada 12 horas por siete días, 100 milígramos de tramadol endovenoso condicionado a la presencia de dolor, una vez al día durante un mes.
Al momento del alta, el paciente tuvo los diagnósticos de tuberculosis diseminada (tuberculosis pulmonar, ósea y testicular), con secuelas de Cushing iatrogénico y de fistula ano-rectal, junto con proctitis crónica inactiva y anemia crónica leve.
Con posterioridad, pasó a control en el mes de julio de 2023 por infectología, servicio que reportó mejoría del cuadro clínico de tuberculosis diseminada.
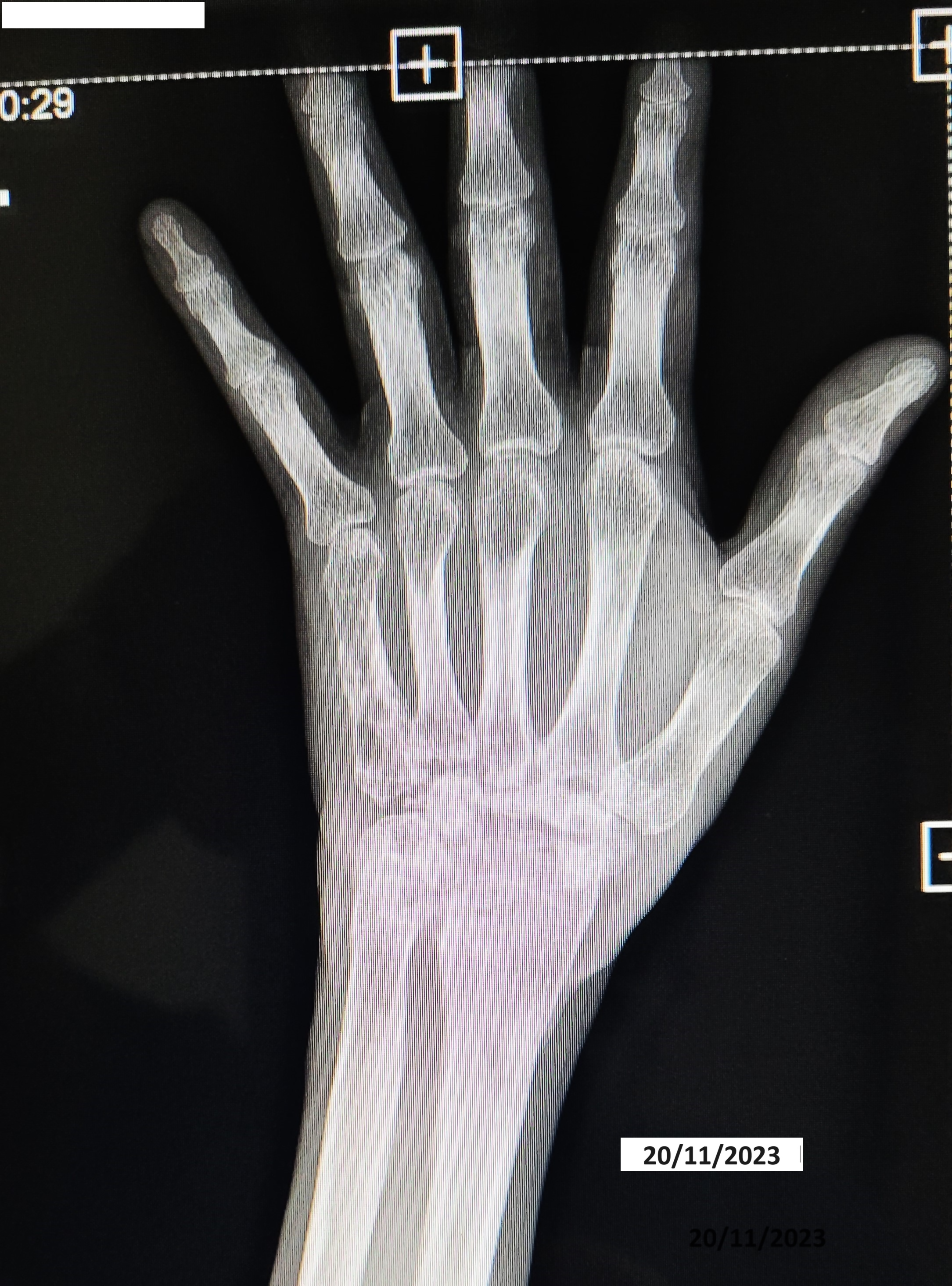
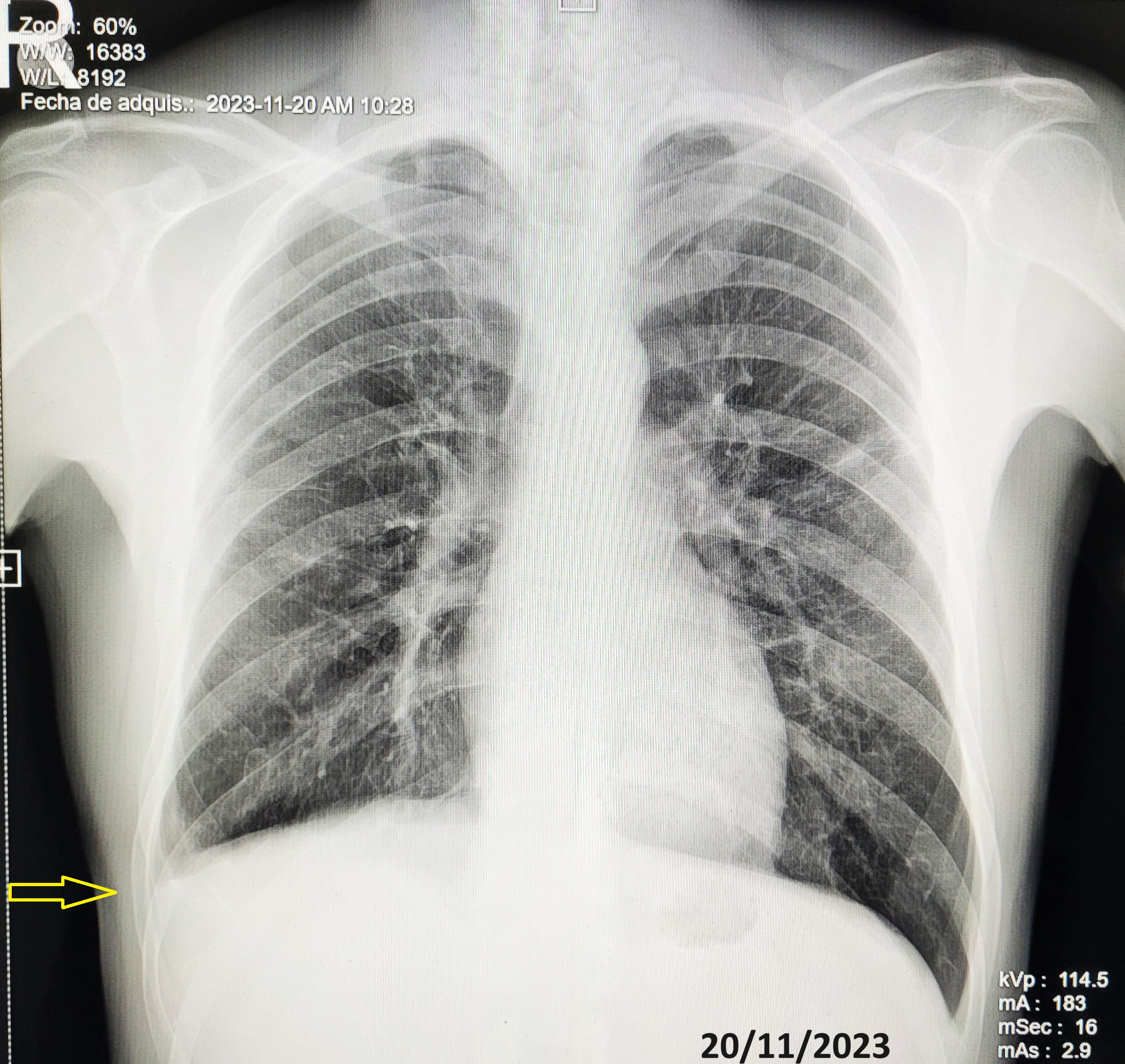
En el mes de noviembre de 2023 fue controlado en urología, traumatología y neumología. Urología informó la ausencia del testículo izquierdo y el testículo derecho sin alteraciones, con una buena evolución. Traumatología, con apoyo de estudios radiográficos de muñeca, reportó una buena evolución de la infección tuberculosa (Figura 5), indicando que no ameritaba una intervención quirúrgica (artrodesis), por haberse producido una anquilosis articular del carpo (Figura 6). Aun así, recomendó evitar exceso de actividad física con la mano y la muñeca. Por su parte, neumología concluyó que el paciente tuvo adherencia al tratamiento, no presentó molestias de importancia, derivando en un buen estado general y una buena evolución clínica, bacteriológica y radiológica. Para estas conclusiones, el servicio se apoyó en los resultados del estudio radiológico de tórax (Figura 7), de las baciloscopías y del cultivo de bacilos ácido alcohol resistentes en esputo negativos. En consecuencia, se indicó el alta al completar el esquema de tratamiento antituberculoso.
Secuelas de lesión de muñeca izquierda.
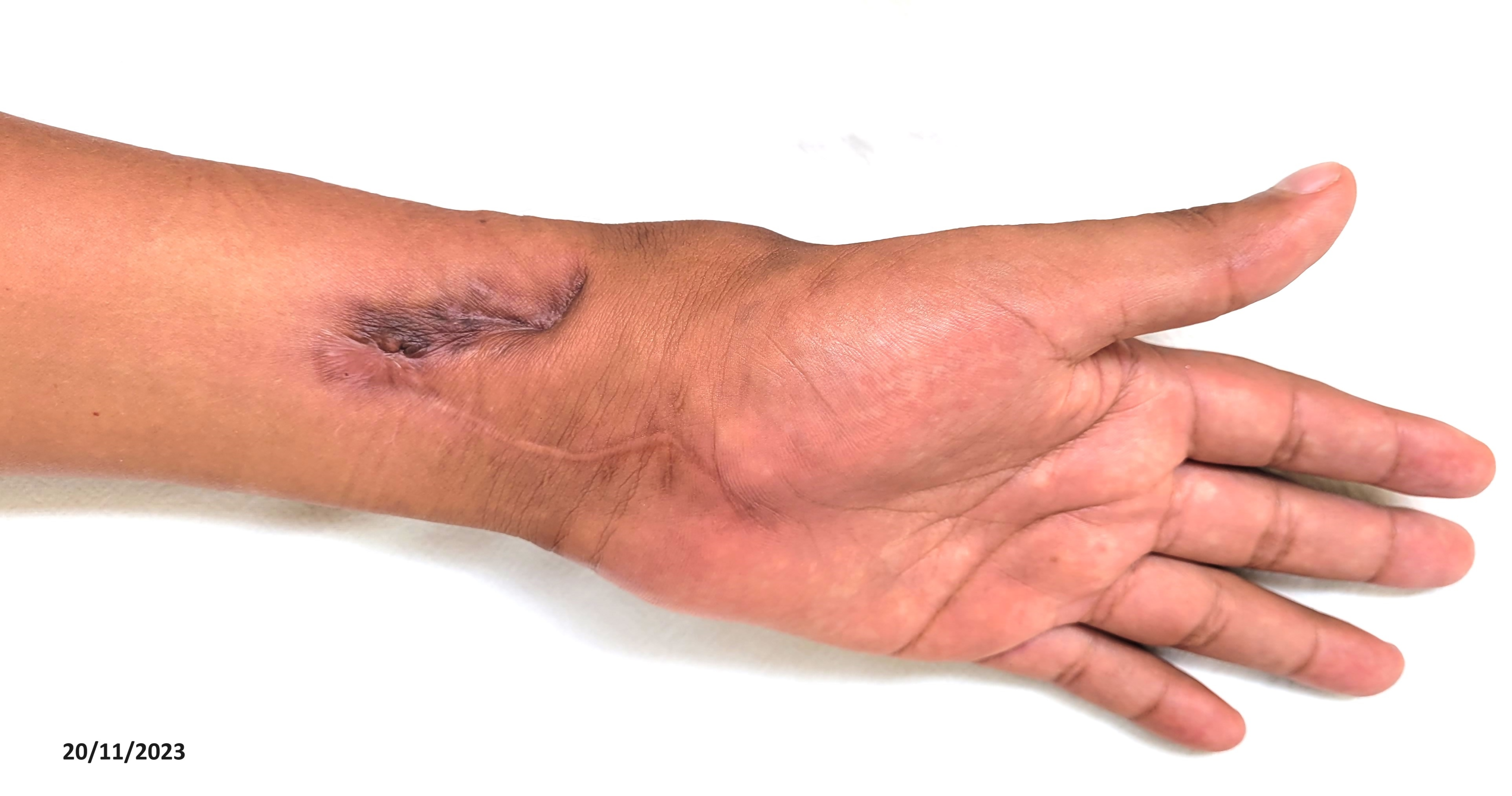
Secuelas de tuberculosis articular, ausencia del carpo.
Secuela de tuberculosis pleural (paquipleuritis), obturación ángulo costo frénico derecho (flecha). Sin lesiones en parénquima pulmonar.
El paciente refirió que su estado de ánimo mejoró de forma importante por la remisión de molestias respiratorias y testiculares, sobre todo porque fue resuelta en gran parte la dependencia de su autocuidado. Ello, debido a la mejoría de la lesión de la muñeca izquierda. No obstante, el paciente manifestó estar consciente de que quedaría con limitación funcional permanente.
En la Tabla 1 se resumen los principales síntomas y signos, examen y tratamientos realizados.
Discusión
La tuberculosis diseminada se define como la presencia de dos o más sitios no contiguos, resultantes de la diseminación hematógena de Mycobacterium tuberculosis. Ocurre como consecuencia de la infección primaria progresiva, o por la reactivación de un foco latente con diseminación subsiguiente [14]. Rara vez es de origen iatrogénico [15]. Nuestro caso clínico cumple con dichos criterios para ser considerada tuberculosis diseminada, ya que se confirmó la presencia del Mycobacterium tuberculosis en pulmones, la articulación de la muñeca, en el testículo, además de la paquipleuritis residual secundaria a tuberculosis pleural observada en el estudio radiológico final. Podríamos inferir que la fistula ano-rectal entero-cutánea haya sido también causada por la infección tuberculosa, teniendo en cuenta que es una presentación frecuente [16,17]. Esto, a pesar de no haberse confirmado la detección del complejo Mycobacterium tuberculosis con las pruebas específicas, encontrándose solo lesiones residuales debido al tratamiento quirúrgico realizado previamente.
La tuberculosis diseminada es una afección potencialmente mortal, sobre todo si el diagnóstico y el tratamiento son tardíos [14,16]. El diagnóstico fue difícil debido a su cuadro clínico inespecífico y a la escasez de herramientas disponibles para confirmar el diagnóstico de laboratorio. A ello se suma la baja sensibilidad de la baciloscopia, debido a que los cultivos consumen mucho tiempo y porque en la gran mayoría de establecimientos no se dispone de las pruebas moleculares.
La clínica sutil e inespecífica del presente caso, la limitación de herramientas de diagnóstico confirmatorio y la dificultad para la salida del establecimiento penitenciario para las evaluaciones especializadas de forma oportuna, habrían dado lugar a que este trastorno de tuberculosis diseminada fuera subestimado.
La incidencia de tuberculosis diseminada aún no se conoce con exactitud. Sin embargo, entre adultos inmunocompetentes se calcula que representa menos del 2% de todos los casos de tuberculosis y hasta 20% de todos los casos de tuberculosis extrapulmonar [15]. La tuberculosis diseminada es una causa importante de morbilidad y mortalidad en los países en desarrollo. Se ha vuelto más frecuente en diferentes grupos de edad debido a varios factores de riesgo. Entre estos destacan la infección del virus de inmunodeficiencia humana por el uso de medicamentos biológicos, inmunosupresores y corticoterapia, alcoholismo, la enfermedad hepática crónica, hemodiálisis crónica, diabetes mellitus, neoplasias malignas y silicosis [14,15,16,17,18,19,20]. En nuestro caso clínico, el paciente fue expuesto a glucocorticoides sistémicos en forma inapropiada (como analgésico) y prolongada. Ello le produjo una alteración en su respuesta inmunitaria, y como consecuencia habría favorecido la diseminación del Mycobacterium tuberculosis a diferentes órganos (pulmonar, pleural, óseo, testicular, ano-rectal).
El mecanismo de la diseminación de la Mycobacterium tuberculosis no se comprende bien [21]. Un mecanismo propuesto es que la infección tuberculosa, luego de erosionar la capa epitelial de células alveolares, se propaga a través de una vena pulmonar [21,22]. Cuando la bacteria llega al lado izquierdo del corazón y entra al sistema circulatorio, se multiplican e infectan órganos extrapulmonares causando tuberculosis sistémica diseminada. También, la micobacteria puede dañar las células que recubren los alvéolos y entrar en los ganglios linfáticos. Desde allí, ingresa a la sangre venosa sistémica y circula de regreso al pulmón a través del lado derecho del corazón, produciendo tuberculosis pulmonar diseminada con apariencia miliar [21,22]. Las dos formas de diseminación pueden ocurrir de manera independiente o conjunta.
La diseminación de la tuberculosis rara vez ocurre como infección iatrogénica. Se han publicado algunos casos que describen la diseminación de la tuberculosis, después de una intervención quirúrgica [15,23,24,25,26,27]. La manipulación como intervención empírica de la articulación de la muñeca por persona no profesional de salud (“huesero”), podría considerarse como infección iatrogénica inicial o primaria. Ello, en vista de que presentaba síntomas y signos inespecíficos en la muñeca izquierda mucho antes de la presentación clínica de la tuberculosis en los pulmones y en testículo.
El estudio histológico reveló microscópicamente granulomas tuberculosos con o sin caseificación central. A veces, en ellos se puede encontrar bacilos alcohol resistentes dentro de los macrófagos o en las áreas de caseificación [17,28]. La descripción de estos hallazgos concuerda con lo descrito en los informes de los estudios de anatomo patología, realizada en nuestro paciente.
Para confirmar el diagnóstico en pacientes con sospecha de tuberculosis diseminada, se necesita una selección de muestras apropiadas para frotis de bacilos ácido alcohol resistentes, reacción en cadena de la polimerasa en tiempo real, cultivo de micobacterias e histología [14]. Las pruebas de amplificación de ácido nucleico mediante reacción en cadena de polimerasa en tiempo real, se vienen utilizando como una herramienta de diagnóstico rápido para la tuberculosis, puesto que detecta el complejo Mycobacterium tuberculosis directamente de muestras de pacientes en solo dos horas [29]. Es por ello que se enviaron al laboratorio de micobacterias, todas las muestras de nuestro paciente, tanto de secreciones como de tejido, obtenidas por biopsia y por escisión quirúrgica. Dichas muestras se usaron para estudios de baciloscopía, cultivo para micobacteria tuberculosis y prueba de biología molecular (reacción en cadena de polimerasa en tiempo real para tuberculosis). Así, se obtuvieron resultados de positividad, comprobándose la presencia del bacilo Mycobacterium tuberculosis.
También se han utilizado otras pruebas rápidas y no invasivas en muestras distintas del esputo. Esto porque la medición de biomarcadores como la adenosina deaminasa y el interferón ɣ; no es concluyente en casos de tuberculosis extrapulmonar, a pesar de su función de validación y confirmación [30,31,32,33,34,35].
La histopatología sigue siendo un método muy importante para diagnosticar la tuberculosis [3,36]. Se trata de la herramienta diagnóstica que también hemos usado en el estudio de las lesiones de la articulación de la muñeca y del testículo, cuyos resultados contribuyeron en el diagnóstico de tuberculosis diseminada.
Conclusiones
El diagnóstico de tuberculosis diseminada fue difícil debido al cuadro clínico inespecífico. Para confirmar el diagnóstico oculto de la presentación extrapulmonar, fueron necesarias las pruebas moleculares y la histología.
El uso prolongado de corticoides sistémicos habría influido en la diseminación de la tuberculosis.
La limitación de herramientas de diagnóstico confirmatorio y evaluaciones especializadas en forma oportuna, dio lugar a que el compromiso de diversos órganos por tuberculosis fuera subestimado.

