Estudios originales
← vista completaPublicado el 1 de julio de 2012 | http://doi.org/10.5867/medwave.2012.06.5428
Evaluación de la calidad de la atención del paciente con dolor en fase terminal: estudio descriptivo transversal
Quality of care for patients with end-stage pain: descriptive, cross-sectional study
Resumen
Nuestro trabajo tiene como objetivo general el evaluar la calidad de la atención a los pacientes con dolor en etapa terminal. Específicamente, se busca determinar la intensidad del dolor aplicando La Escala Análoga Visual del Dolor; evaluar el grado de incapacidad funcional aplicando la Escala de Prolo modificada; correlacionar la intensidad dolorosa con la potencia analgésica de los fármacos utilizados, teniendo en cuenta la Escalera Analgésica de la Organización Mundial de la Salud; así como la capacidad para participar en la toma de decisiones a la hora de realizar un proceder y el real conocimiento de su enfermedad.
Para ello seleccionamos 50 pacientes de un universo de 100. Los pacientes incluidos venían remitidos de las consultas de las diferentes especialidades médicas y de oncología con diagnostico de dolor por cáncer. Se les aplico una entrevista individual realizada por el especialista de la Clínica del Dolor Crónico. Se cuantificó la intensidad dolorosa, se determinó el grado de incapacidad funcional, tratamientos farmacológicos previos, información médica sobre la enfermedad, posibilidades terapéuticas, complicaciones y el uso de morfínicos.
Como resultado de nuestro estudio pudimos apreciar que el 56% de los pacientes padecían dolor moderado e intenso, que el grado de incapacidad funcional era malo, que desde el punto de vista farmacológico habían sido inadecuadamente tratados y que la mayoría desconocían la causa de su dolor.
Introducción y objetivos
En 1979 la Asociación Internacional para el Estudio y Tratamiento del Dolor definió el dolor como una “experiencia sensorial y emocional desagradable, asociada a un daño tisular real o potencial”1.
El dolor por cáncer como expresión de la agonía y el sufrimiento del enfermo, constituye uno de los principales retos a los que nos enfrentamos los que nos dedicamos al tratamiento de este verdugo invisible. La concepción de que dolor y cáncer se encuentran estrechamente vinculado a la muerte, hace mucho más difícil la solución de este problema. Muchos autores definen el dolor por cáncer como el dolor atribuible a la presencia de esta entidad o al resultado de su tratamiento2.
Numerosas publicaciones indican que con frecuencia el dolor del cáncer no es tratado adecuadamente. Se estima que entre el 50 y 80% de los pacientes cancerosos no obtienen un satisfactorio alivio de su dolor. Las principales causas que conducen a esta situación son:
- Inadecuada formación de los profesionales de la salud dedicados al tratamiento de estos pacientes.
- Ausencia de servicios de cuidados paliativos.
- Problemas legales y dificultades burocráticas para obtener los analgésicos potentes3.
Para la mayoría de las personas, el concepto de muerte digna significa el hecho de morir sin dolor rodeado de sus familiares y sin un exceso de intervencionismo exterior. Permitir que el paciente experimente un dolor insoportable o un sufrimiento intolerable constituye una práctica médica inmoral.
En un estudio de la población infantil del Instituto Nacional del Cáncer Americano, se identificó que el dolor estuvo presente en el 26% de los pacientes ambulatorios y en el 54% de los niños ingresados4. Otro estudio sobre población infantil ambulatoria señala que el 37% de los pacientes padecían dolor de moderado a intenso, de ellos el 41% había recibido quimioterapia, al 78% se le había aplicado un medulograma y al 61% se les había realizado una punción lumbar5.
Según Bonica, después de la recopilación de la información de 54 trabajos realizados en 15 países, el 51% de todos los pacientes con cáncer experimentan dolor y el 74% de estos, en estadios avanzados, sufren dolor intenso6.
Enfoque de atención
Los progresos de las ciencias médicas han permitido que muchos pacientes con enfermedades terminales puedan prolongar su vida por más tiempo. Ya sean días, semanas o meses, se cumple con el deber médico de prolongar la vida en cualquier situación. Sin embargo, extender la vida a estos enfermos engendra grandes dilemas éticos que concierne a los límites que tienen las decisiones que tome un médico, para aumentar los días o semanas de vida de los pacientes que ya no tienen ninguna posibilidad de recuperación o de curación.
Surge pues una pregunta ¿Hasta dónde deben ir los esfuerzos de la medicina en el tratamiento de estos enfermos? Tradicionalmente el principio de lo Sagrado de la Vida, cuya base descansa en el antiguo juramento hipocrático, ha sido el rector de la práctica médica. No obstante, al aplicar a estos enfermos medidas terapéuticas que ya no le van a brindar ningún beneficio, se incurre a un enfoque erróneo de obstinación terapéutica, de empecinamiento de curar lo incurable, de no reconocer la finitud de la vida, de saber que el actuar de los médicos y la medicina tienen límites y que la muerte no es sinónimo de fracaso7. El fundamento supremo de la bioética es el binomio salud-bienestar, bajo una serie de principios prima facie, normativos y encaminados siempre al bien del enfermo y al respeto a sus derechos y de terceros. El propósito principal de este concepto es la dignidad de las personas desde el seno materno hasta la muerte, por lo que el ser humano ha de ser tratado como tal y se debe reconocer que sus derechos son inalienables en cualquier circunstancia8.
En lo posible, mejorar la calidad de vida del enfermo, limitar el sufrimiento, darle más vida a los días y no más días a la vida. Con este propósito en mente, resulta de utilidad el empleo de los principios prima facie. Esto es, el fundamento del modelo bioético norteamericano que contempla la beneficencia, autonomía, justicia y no maleficencia como paradigmas en la toma de decisiones9. Resumiendo, que las acciones médicas deberán tender a brindar a los pacientes en estas circunstancias mayores beneficios, con información adecuada a los familiares, optando por los mejores tratamientos accesibles; considerando lo bueno, lo propio y lo justo para el paciente10.
Cuidados paliativos
La Organización Mundial de la Salud (OMS) define estos cuidados como “el cuidado activo y total de los pacientes en el momento en que su enfermedad no responde a las medidas curativas”. Su principal objetivo es controlar el dolor que aqueja a los pacientes y aliviarlo de los síntomas que lo embargan, así como también se ocupa de tratar de solucionar en lo que esté a su alcance, los problemas sociales y espirituales. La meta del apoyo paliativo es la de ofrecer la más alta calidad de vida posible a el y a su familia11.
Teniendo en cuenta todos estos elementos y la asistencia a nuestra consulta de pacientes con dolor en estadio terminal, nos motivamos a realizar este estudio donde podremos evaluar la atención que se le brinda a pacientes con dolor y cáncer, evaluar la intensidad del dolor aplicando la Escala Análoga Visual del Dolor, evaluar el grado de capacidad funcional aplicando la Escala de Prolo, correlacionar la intensidad dolorosa con la potencia analgésica de los fármacos seleccionados teniendo en cuenta la Escalera Analgésica de la OMS, así como la posibilidad de intervenir en la toma de decisiones a la hora de realizar un proceder y determinar hasta si tiene conocimiento de su enfermedad.
Métodos
Se realizó un estudio descriptivo, transversal en busca de evaluar la calidad de la atención del paciente con dolor en fase terminal. Este se realizó en la Clínica del Dolor Crónico, del Hospital Centro de Investigaciones Médico Quirúrgico (CIMEQ), en el municipio Playa, en Ciudad de la Habana, Cuba, en el periodo comprendido entre enero de 2008 a enero de 2009.
Este trabajo es una salida a la investigación “Atención al paciente con dolor en fase terminal”, la cual fue aprobada por el comité de ética de nuestra institución. Todos los pacientes que ingresaron a dicho estudio aceptaron por medio del consentimiento informado.
El universo de estudio estuvo constituido por 100 pacientes de sexo y raza, variable, remitidos de las consultas de las diferentes especialidades médicas y de oncología con diagnostico de dolor por cáncer. Se estudiaron 50 pacientes del universo de estudio, que cumpliesen con los siguientes criterios de inclusión y exclusión.
Criterios de inclusión
- Tener una edad mayor de 18 años.
- Clasificar en el rango de 6 a 10 en la Escala Visual Análoga (EVA).
- Obtener en la escala de Prolo modificada un valor igual o mayor que 4.
- Contar con el consentimiento informado por escrito del paciente.
- Haber llevado cuatro semanas de tratamiento con antiinflamatorios no esteroideos y fisioterapia, sin resultados satisfactorios en el alivio del dolor.
Se excluyeron aquellos pacientes que no estuvieran de acuerdo con el estudio y quienes no tuvieran la capacidad para responder la entrevista individual.
Se le aplicó una entrevista individual realizada por el especialista de la Clínica del Dolor Crónico, teniendo en cuenta las siguientes variables:
- Se cuantificó la intensidad dolorosa aplicando la EAVD que consiste en el trazo de una línea horizontal o vertical, con los extremos marcados con dos líneas perpendiculares que representan la ausencia de dolor y dolor máximo, respectivamente (diseñada en 1976 por Huskinsson). dolor leve: de 3 a 5 puntos; dolor moderado: de 6 a 8 puntos; dolor severo: de 8 a 10 puntos
- Se determinó el grado de incapacidad funcional aplicando la escala de Prolo modificada, a pesar de ser solamente una escala ordinal, tiene la ventaja de ser altamente objetiva.
Escala pronóstica de Prolo
Escala económica
- E1 Completamente inválido.
- E2 No puede trabajar incluyendo no habilidad para realizar trabajos domésticos o actividades de jubilación.
- E3 Habilidades para trabajar, pero no en su ocupación anterior.
- E4 Trabajo en su ocupación anterior o parte del tiempo, o con status limitado
- E5 Capaz de trabajar en su trabajo previo sin restricción.
Escala funcional
- F1 Incapacidad total o peor que previo a la operación.
- F2 Dolor ligero ha moderado en espalda baja y ciática, o uno de ellos. También, dolor igual a antes de operarse pero que permite realizar sus actividades diarias de vida.
- F3 Poco dolor. Puede realizar todas las actividades excepto deportes.
- F4 No dolor, pero una o más recurrencias de dolor en espalda baja o ciática.
- F5 Completamente recuperado. No presenta episodios recurrentes de dolor en espalda baja, es capaz de realizar todas las actividades deportivas previas a la cirugía.
Sumar los puntos de E y F de la escala pronóstica de Prolo:
- Bueno 8-10.
- Moderado 5-7.
- Malo <5.
Se utilizó la Escalera Analgésica de la OMS, aceptada de manera universal, la cual ha mostrado su eficacia en el control del dolor entre el 85 y 90% de los casos, determinando el adecuado uso de los diferentes fármacos utilizados.
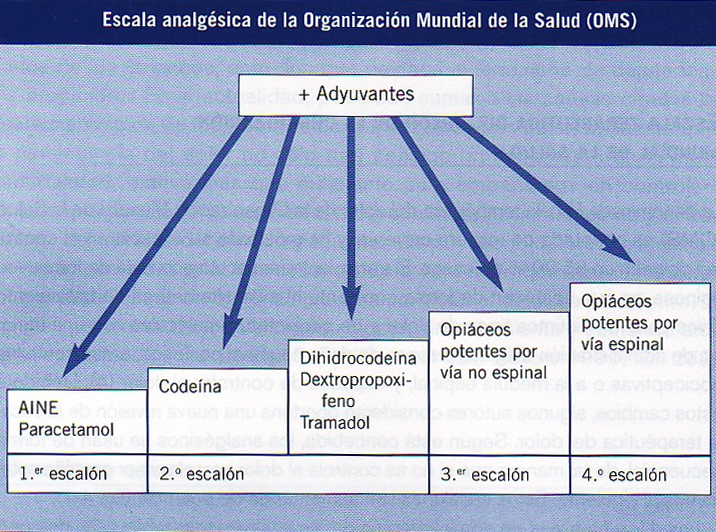 Tamaño completo
Tamaño completo Se determinó si el paciente había sido informado de su enfermedad, de su tratamiento y de sus complicaciones, con especial atención al uso de morfínicos.
Se hizo una extensa búsqueda sobre el tema, a través de las revisiones de las bibliografías disponibles en los centros de información de salud pública. Se realizó una búsqueda manual secundaria en la bibliografía de los artículos seleccionados.
Se recogieron los datos en la entrevista individual y se reflejó el porcentaje que representan del total, expresándolo en tabla de frecuencias.
Resultados
Del total de pacientes evaluados, 50 fueron incluidos en el estudio a los cuales se le aplicó la Escala Análoga Visual del Dolor. De ellos, 10 (un 20%) se encontraban en una EAVD de 6 a 8 presentando un dolor moderado y 34 (68%) se encontraban en una EAVD de 8 a 10 presentando un dolor severo. Teniendo en cuenta estos resultados, comprobamos que el 88% de nuestra muestra se encontraba en una EAVD de moderado a intenso (Tabla I). Por lo que se ajusta a la estadística internacional, que plantea que el 86% de los pacientes en fase terminal sufren dolor de moderado a intenso hasta la hora de su muerte12.
| EAVD | Total de pacientes | % |
| 3 a 5 | 6 | 12 |
| 6 a 8 | 10 | 20 |
| 8 a 10 | 34 | 68 |
Tabla I. Distribución según intensidad del dolor. Enero de 2008 a enero de 2009, Clínica del Dolor. CIMEQ.
En la Tabla II podemos apreciar que de los 50 pacientes entrevistados, 25 de ellos (50%) alcanzaron una puntuación de malo en la escala económica y 28 de ellos (56%) alcanzaron una similar puntuación en la escala funcional, lo que demuestra que el grado de incapacidad funcional en estos enfermos constituye un enorme problema para la sociedad y su familia.
| Escala de Prolo | Bueno | % | Moderado | % | Malo | % |
| Escala económica | 10 | 2 | 15 | 30 | 25 | 50 |
| Escala funcional | 10 | 2 | 12 | 24 | 28 | 56 |
Tabla II. Distribución según Prolo. Enero de 2008 a enero de 2009, Clínica del Dolor. CIMEQ.
En la Tabla III se relaciona la intensidad del dolor con la potencia analgésica de los fármacos. Podemos apreciar que de los 50 pacientes estudiados, 34 de ellos (68%) presentaban dolor severo y sólo 1 (2%) recibió tratamiento con opiodes potentes. De los 10 (20%) pacientes con dolor moderado, solamente 2 de ellos (4%) recibieron tratamiento con opiodes menores y de los 6 pacientes con dolor ligero, 2 de ellos (4%) recibieron tratamiento con opiodes potentes. Por lo tanto, el 76% de estos pacientes que acudieron a nuestra consulta habían sido tratados de manera inadecuada según la Escalera Analgésica de la OMS, demostrándose que no existió una correlación entre la intensidad del dolor de los pacientes y la potencia analgésica de los fármacos seleccionados.
| Intensidad del dolor | Total de pacientes | % | Analgésicos no opiodes y AINES | % | Opiodes débiles | % | Opiodes potentes | % |
| Dolor leve | 6 | 12 | 3 | 6 | 1 | 2 | 2 | 4 |
| Dolor moderado | 10 | 20 | 7 | 14 | 2 | 4 | 1 | 2 |
| Dolor severo | 34 | 68 | 28 | 56 | 5 | 10 | 1 | 2 |
| Total de pacientes | 50 | 100 | 38 | 76 | 8 | 16 | 4 | 8 |
Tabla III. Distribución según intensidad del dolor y tratamiento farmacológico. Enero de 2008 a enero de 2009, Clínica del Dolor. CIMEQ.
En la Tabla IV podemos apreciar que de los 50 pacientes estudiados, 35 de ellos (70%) desconocían sobre su enfermedad; 30 (60%) desconocían sobre su tratamiento; 40 (80%) desconocían sobre las posibles complicaciones que se pueden presentar durante este periodo y 46 (92%) desconocían la posibilidad del uso de mórficos en algún momento de su enfermedad, lo cual demuestra que se oculta información al paciente con dolor y cáncer.
| Información medica | Sobre su enfermedad | % | Sobre su tratamiento | % | Sobre las complicaciones | % | Sobre el uso de mórficos | % |
| Conoce | 15 | 30 | 20 | 40 | 10 | 20 | 4 | 8 |
Tabla IV. Distribución según información médica. Enero de 2008 a enero de 2009, Clínica del Dolor. CIMEQ.
En la literatura se plantea que el 51% de todos los pacientes con cáncer experimentan dolor y que el 74% de estos pacientes en estadios avanzados lo refieren como severo13, En nuestro estudio encontramos que el 88% de enfermos con cáncer sufren dolor, cifra similar a la reportada en la mayoría de los estudios revisados.
Se ha podido comprobar a través de esta investigación que uno de los síntomas más alarmantes de esta enfermedad es el dolor y que la existencia del mismo es de moderado a severo, acompañando a los enfermos hasta el final de sus días.
Al realizar un análisis de nuestros resultados, pudimos apreciar que la totalidad de estos pacientes presentan una alta incapacidad para realizar sus funciones, según las escalas funcional y económica de Prolo. Por lo tanto, cuando se evalúa a un enfermo con dolor y cáncer hay que tener en cuenta el concepto de dolor total, que incluye no sólo los aspectos físicos del dolor, sino su influencia sobre factores espirituales, psicológicos, sociales y financieros entre otros14.
Basado en lo anteriormente expuesto, uno de los objetivos de nuestro trabajo cuando nos enfrentamos al paciente con dolor y cáncer debe ser el lograr un mayor grado de bienestar, entendiendo como bienestar la satisfacción global o alivio de las necesidades físicas, psicológicas, sociales y espirituales que puede experimentar el enfermo de forma intermitente, continua o esporádica, a lo largo de la última etapa de su existencia.
En su afán por darle solución a estos problemas, la OMS ha diseñado un plan bastante sencillo donde se trata de correlacionar la intensidad del dolor del paciente con la potencia analgésica de los fármacos, de manera tal que se logre evitar el uso de analgésicos potentes en dolores pocos intensos y el uso de analgésicos suaves en dolores muy agudos15.
En nuestro estudio pudimos apreciar que poco se ha avanzado en el tratamiento del dolor en pacientes con cáncer. Aún más, ellos siguen siendo maltratados ya que no existe una relación entre la intensidad del dolor de los pacientes estudiados y la potencia de los fármacos prescritos. Pudimos apreciar que la mayoría de los pacientes con dolor de moderado a severo habían sido tratados con analgésicos no opioideos y AINES, por lo que no se logró un alivio adecuado del dolor (Figura 1).
Pensamos que al igual que ocurre en otros lugares del mundo, el inadecuado tratamiento de estos enfermos está relacionado con la ausencia en los programas docentes de medicina y enfermería en temas relacionados con el tratamiento del dolor en pacientes con cáncer, la engorrosa prescripción de estupefacientes, la poca disponibilidad de los mismos y de otros fármacos analgésicas y coadyuvantes del dolor y el considerar el dolor en pacientes con cáncer un problema menor. También inciden en esto otros factores relacionados con el personal médico como el desconocimiento sobre la fisiopatología del dolor, de las escalas para evaluar el mismo, de la farmacología de las drogas analgésicas, de la escalera analgésica de la OMS y factores relacionados con el paciente y los familiares15, así como el temor a la adicción por opiodes y a las reacciones secundarias de los mismos.
Pudimos comprobar que todavía existe la tendencia de los profesionales de la salud y los familiares de ocultar la verdad sobre su enfermedad al paciente. No se le comunica las posibilidades reales de tratamiento y las posibles complicaciones que pudieran ocurrir. La omisión de la verdad a un paciente que quiere conocerla es éticamente reprobable ya que mantener el engaño va creando una barrera entre el enfermo y el equipo asistencial, lo que genera una pérdida de confianza en las personas que lo cuidan y atienden, sintiéndose defraudado.
Lo ideal sería dar información a los pacientes siempre respetando su voluntad y en el momento oportuno, sin dar una cantidad de información desmesurada que el paciente no pueda asumir. Esto no significa que se le ofrezcan garantías de curación, ya que sería alentar falsas esperanzas, pero lograr mantener una luz, por muy pequeña que sea, ayuda a mantener la comunicación y la toma de decisión en su recuperación.
Conclusión
Como conclusiones debemos señalar que poco se ha avanzado en la atención al paciente con dolor y cáncer. La incidencia en nuestra consulta de pacientes con dolor moderado y severo sigue siendo alta, de un 56%. Los pacientes con dolor y cáncer continúan siendo maltratados sin lograr una adecuada analgesia a pesar de la existencia de la escalera analgésica de la OMS. Según la Escala de Prolo utilizada en esta investigación, la mayoría de estos enfermos sufren incapacidad funcional. La autonomía del paciente es violada con frecuencia pues en nuestro estudio pudimos comprobar que a un grupo importante de enfermos se les niega el derecho a conocer sobre su enfermedad, de su tratamiento y de las complicaciones del mismo. Queramos o no, nos encontramos con dilemas éticos y morales, pero lo más importante es intentar resolverlos con todo el equipo interdisciplinario. No es una cuestión individual, es necesario tener el apoyo de todo el equipo.
Para terminar, una buena manera de minimizar estos problemas es pensar según las palabras de un médico amigo, “¿qué haría si fuese mi padre o madre?”
Notas
Declaración de conflictos de intereses
Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE traducido al castellano por Medwave, y declaran no haber recibido financiamiento para la realización del artículo/investigación; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. Los formularios pueden ser solicitados contactando al autor responsable.
Aspectos éticos
Los autores declaran que a cada paciente se le solicitó su consentimiento informado por escrito y que la información obtenida se utilizará solamente con fines científicos y docentes.

