Estudios originales
← vista completaPublicado el 13 de junio de 2019 | http://doi.org/10.5867/medwave.2019.05.7652
Relación entre calidad de sueño y balance postural en personas mayores de la comunidad: estudio transversal
Relationship between sleep quality and postural balance in community-dwelling older persons: A cross-sectional study
Resumen
Objetivo Determinar la relación entre la calidad del sueño y el equilibrio postural en las personas mayores que viven en la comunidad.
Métodos Se aplicó un estudio analítico y transversal. Se reclutaron 53 sujetos que cumplían los criterios de selección. Se aplicó el índice de calidad del sueño de Pittsburgh (PSQI) y se realizó una prueba de equilibrio estático a través de una posturografía computarizada para evaluar el equilibrio postural.
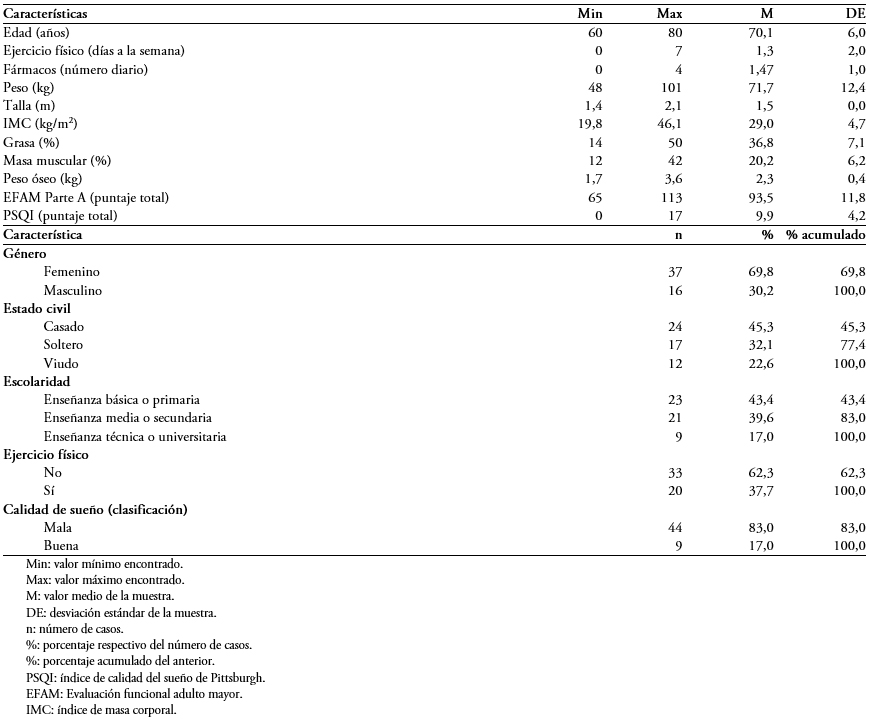
Resultados Cincuenta y tres sujetos entre 60 y 80 años (M = 70,13; desviación estándar: 6,06) fueron evaluados; 69,8% correspondían a mujeres y 30,2% a hombres. La prueba de correlación encontró una relación estadísticamente significativa y positiva, pero moderada (p = 0,002; r = 0,417) entre el desplazamiento total y la calidad del sueño en la prueba de Romberg ojos abiertos. Lo mismo ocurrió con el desplazamiento total en la prueba Romberg ojos cerrados (p = 0,002, r = 0,445). Los desplazamientos siempre fueron mayores en el plano anteroposterior, donde también se encontró una correlación estadísticamente significativa y positiva con la calidad del sueño en todas las pruebas posturológicas. La correlación fue moderada en todos los casos.
Conclusión Existe una relación entre la calidad del sueño medida. Sin embargo, esta relación tiene un nivel bajo a moderado. Además, el tamaño del efecto es un factor que debe considerarse antes de aceptar la hipótesis. Los estudios futuros deben abordar la dependencia de cada una de las variables.
|
Ideas clave
|
Introducción
El cambio en la demografía mundial ha resultado en un aumento en la esperanza de vida y, por lo tanto, en un crecimiento importante de la población adulta. Este aumento da lugar a nuevos desafíos sociales y políticos que se adaptan a una población emergente de personas mayores sobre la necesidad de los menores de 15 años[1]. A medida que envejecemos, se producen una serie de cambios asociados con el mismo proceso, tanto morfológica como funcionalmente[2]. Si bien algunos cambios pueden estar relacionados con el agotamiento natural de las reservas energéticas y responder al fenotipo del envejecimiento, otros pueden responder a factores patológicos asociados y síndromes propios del envejecimiento[3].
El envejecimiento normal se acompaña de cambios en la arquitectura del sueño. Específicamente, hay una disminución significativa en la capacidad de iniciar y mantener el sueño, siendo muy común ver modificaciones como el gasto de una mayor proporción de tiempo en las etapas N1 y N2 del sueño (etapas más ligeras), una menor proporción de tiempo en la etapa N3 del sueño (etapa más profunda) y en el movimiento rápido de los ojos, también más tiempo para lograr la aparición del sueño y un aumento en el número de transiciones de una etapa a otra[4],[5]. Cabe destacar que también la mayor dificultad en el mantenimiento ininterrumpido del sueño, la reducción cuantitativa de las fases del sueño profundo y la disminución del umbral de excitación debido al ruido aumenta el número de siestas durante el día y los propios trastornos del sueño[6]. La somnolencia diurna excesiva puede afectar entre el 10 y el 33% de las personas. En personas de edad avanzada se ha asociado con mayor incidencia de deterioro funcional, mayor riesgo de caídas, déficits cognitivos, disminución de la calidad de vida y mortalidad[7]. En este sentido se ha descrito que la edad es un factor importante. Sin embargo, también debe considerarse el consumo de drogas, la inactividad durante el día, el consumo de alimentos estimulantes y el consumo de tabaco[8]. En general, los equipos de salud subestiman la asociación entre la calidad de sueño inadecuada y el estado de salud de las personas mayores, soliendo asociarse con un proceso de envejecimiento normal sin tener en cuenta la carga adicional de enfermedad que esto conlleva y el aumento del gasto en el nivel de salud[4].
La mayoría de los informes de trastornos del sueño en personas mayores se asocian con el deterioro cognitivo[9],[10],[11], pero otra de las consecuencias que los problemas del sueño tienen sobre la salud de los ancianos es el deterioro de la función física y el control postural, que típicamente se mancomuna con un mayor riesgo de caídas. Por otro lado, las caídas son un grave problema de salud pública, que tiene una mayor incidencia entre las mujeres que los hombres. Se han descrito varios factores de riesgo de caída, que se clasifican como extrínsecos (como los efectos de los medicamentos o los riesgos en el hogar) o intrínsecos (como el estado funcional y de salud). Si bien los factores extrínsecos son modificables, son pocos los factores intrínsecos susceptibles de modificación. Por ejemplo, uno de los principales factores de riesgo intrínseco de la caída es el déficit de equilibrio, que es la capacidad de mantener la posición del cuerpo en su base de apoyo, ya sea estacionaria o en movimiento[12]. Según la evidencia actual, en el manejo de los factores potencialmente modificables, sólo el ejercicio, las intervenciones multidisciplinares y la retirada de fármacos han demostrado reducir significativamente el riesgo de caídas[13],[14].
Debido a que la duración del sueño es un factor modificable, la información sobre la actividad del sueño y los esfuerzos subsiguientes para mantener una duración y calidad adecuada tendría importantes implicancias clínicas para la prevención o el mantenimiento del equilibrio postural y la consiguiente reducción de la incidencia de caídas[4],[13],[14].
Los hallazgos de una asociación entre los problemas del sueño y la pérdida del equilibrio postural son controvertidos, principalmente debido a los métodos de medición, las características psicométricas de estos métodos y la subjetividad que adquieren parte de ellos. Sin embargo, las primeras aproximaciones muestran que los problemas específicos del sueño, como la duración extremadamente corta (menos de cinco horas) y extremadamente larga (más de nueve horas), la somnolencia diurna y las siestas durante el día, parecen estar significativamente relacionados con la pérdida del equilibrio postural en personas mayores, por lo tanto, a la prevalencia de un evento de caída[15]. De hecho, se ha establecido una relación en “forma de U” entre la duración del sueño y la incidencia de caídas en las personas mayores, donde los grupos con siete horas de sueño mostraron la menor incidencia de caídas[16],[17].
Para mantener el equilibrio, el cerebro utiliza todas las señales sensoriales disponibles de las entradas vestibular, visual y propioceptiva, que también están integradas por el sistema nervioso central para ejecutar las respuestas motoras apropiadas. De esta manera, el deterioro del equilibrio relacionado con la edad no parece comportarse como un fenómeno estandarizado o aislado; sino que, por el contrario, parece ser extremadamente variable de un sujeto a otro[18]. Además, las deficiencias menores nuevas o agudas pueden afectar de manera desproporcionada su capacidad para hacer frente a los escenarios de equilibrio, ya que cada modalidad sensorial ya puede estar parcialmente afectada. Los conocimientos actuales se centran en la determinación de anomalías en las pruebas de equilibrio y en cómo se relacionan con un mayor riesgo de caídas y en el análisis del perfil del trastorno de deficiencias selectivas que pueden guiar un tratamiento específico[19].
El objetivo de este estudio fue determinar la relación entre el equilibrio postural (expresado como centro de presión corporal) y la calidad del sueño en las personas mayores en la comunidad atendida en un centro de atención de salud privado.
Métodos
Participantes
Para este estudio analítico, de diseño observacional y transversal, se contactó inicialmente a 84 sujetos, de los cuales 53 aceptaron participar y realizaron los protocolos de medición. Los participantes fueron reclutados desde un centro de rehabilitación privado. La recolección de datos se ejecutó entre agosto y noviembre de 2017. Este estudio fue aprobado por el Comité de Ética en Investigación de la Universidad de las Américas de Chile. Todos los participantes dieron su consentimiento informado por escrito para participar en este estudio, que se realizó de acuerdo con la buena práctica clínica y todas las leyes y regulaciones aplicables. Primero completaron la ficha de anamnesis, luego contestaron el cuestionario del índice de calidad del sueño de Pittsburgh (Pittsburgh Sleep Quality Index, PSQI, por sus siglas en inglés) y, finalmente, realizaron la prueba de posturografía computarizada en su protocolo de equilibrio estático en el que se evaluó el centro de presión corporal.
Procedimiento
El índice de calidad del sueño de Pittsburgh es un cuestionario autoadministrado de 24 preguntas; tiene 19 preguntas de autoevaluación y cinco preguntas dirigidas al compañero de cuarto o compañero de cama, siendo solo las primeras 19, las que se utilizan para obtener la puntuación general. El cuestionario fue creado por Buysse (1989)[20] para proporcionar una calificación general de la calidad del sueño. Este instrumento investiga los horarios de sueño, los eventos relacionados con el sueño, como las dificultades para comenzar a dormir (despertares, pesadillas, ronquidos y trastornos respiratorios), la calidad del sueño, la ingesta de medicamentos para dormir y la existencia de somnolencia durante el día.
Las 19 preguntas primarias se agrupan en siete componentes que se califican en una escala de 0 a 3. La suma de los componentes da como resultado una puntuación general, donde puntuaciones más bajas indican una mayor calidad general de sueño. En el estudio original de Buysse y colaboradores (1989), el índice de calidad del sueño de Pittsburgh mostró un alto coeficiente de homogeneidad interna (αde Cronbach: 0,83) y coeficientes de correlación moderados a altos entre los componentes y la puntuación general (Pearson r = 0,46 a 0,85). Los autores establecieron una puntuación de menos de 5 como corte, distinguiendo a los sujetos con sueño deficiente de los que duermen bien, con alta sensibilidad y especificidad (89,6 y 86,5%, respectivamente)[21],[22]. Para el presente estudio se utilizó únicamente del apartado autoadministrado de 19 preguntas de la versión completa validada en español[23].
La técnica de posturografía estática computarizada analiza el control postural del sujeto en condiciones estables y desestabilizadoras. Para este propósito, utiliza una plataforma dinamométrica que analiza las oscilaciones posturales registrando la proyección vertical de la fuerza de gravedad. Para realizar estas pruebas, se siguió un método similar a la prueba de interacción sensorial de Norré, que incluye Romberg con ojos abiertos (ROA) tanto en una superficie rígida como en una superficie de goma espuma y con los ojos cerrados (ROC). En la prueba de Romberg ojos abiertos, el participante se paró en la plataforma con los pies descalzos en un ángulo de 20°, con los brazos extendidos y pegados al cuerpo. Manteniendo esta posición, tuvo que mirar hacia adelante hacia un punto ubicado en un monitor del propio posturógrafo[24],[25],[26]. Además, se obtuvieron las variables de la composición corporal como el peso, la talla, el porcentaje de grasa, el porcentaje de masa magra y el peso óseo mediante bioimpedancia eléctrica; y también se obtuvieron algunas variables sociodemográficas con el objeto de caracterizar la muestra.
Los criterios de elegibilidad fueron personas de 60 años de edad o más, que fueran autónomos en las actividades instrumentales de la vida diaria, con puntajes superiores a 43 puntos en la parte A del examen de funcionalidad de personas mayores del Ministerio de Salud de Chile. Fueron excluidos quienes presentaron problemas de comprensión o ejecución que interferían con la prueba de posturografía (contraindicaciones específicas del protocolo), sujetos con lesiones musculares esqueléticas agudas que impidieron la actividad de caminar, sujetos con patologías laberínticas (enfermedades del laberinto), aquellos que consumían depresores del sistema nervioso central y depresores laberínticos (funciones del laberinto), pero solo aquellos que no están indicados médicamente para la regulación de la actividad del sueño.
Análisis de datos
La suposición de distribución normal se evaluó mediante la prueba de Kolmogorov-Smirnov, ya que esta suposición no se cumplió para ninguna de las variables. El análisis inferencial se realizó utilizando el estadístico no paramétrico de la prueba de correlación de Spearman, con un nivel de significancia de α <0,05. Todos los análisis se realizaron en el programa estadístico IBM SPSS.
Resultados
Se reclutó una muestra de 53 sujetos entre 60 y 80 años con un promedio de 70,13 ± 6,06; De estos, 69,8% eran mujeres y 30,2% hombres. La Tabla 1 presenta algunas características de la muestra y muestra que el 83% de la muestra refirió tener la mala calidad del sueño (puntuación <5 puntos), con un promedio de 9,91 ± 4,26 puntos en el índice de calidad del sueño de Pittsburgh.
 Tamaño completo
Tamaño completo La Tabla 2 presenta la media de las puntuaciones para el índice de desplazamiento total, el Índice de desplazamiento anteriorposterior y el índice de desplazamiento mediolateral en las pruebas respectivas (Romberg ojos abiertos y cerrados). Se observa que la prueba con el mayor desplazamiento total fue la Romberg ojos cerrados, seguida de Romberg ojos abiertos y que en todos los casos el índice más bajo fue el del índice de estabilidad anteroposterior sobre el índice de estabilidad mediolateral.
 Tamaño completo
Tamaño completo Luego se presentan los mismos descriptores de desplazamiento para el grupo catalogado como "con buena calidad de sueño" (Tabla 3) y "con mala calidad de sueño" (Tabla 4).
 Tamaño completo
Tamaño completo  Tamaño completo
Tamaño completo Calidad del sueño y desplazamiento total
Se encontró una relación estadísticamente significativa y positiva (p = 0,002) entre el desplazamiento total y la calidad del sueño en la prueba de Romberg ojos abiertos, esta correlación es moderada (r = 0,417). Lo mismo ocurrió con el desplazamiento total en la prueba de Romberg ojos cerrados (p = 0,002; r = 0,445) (Figuras 1 y 2).
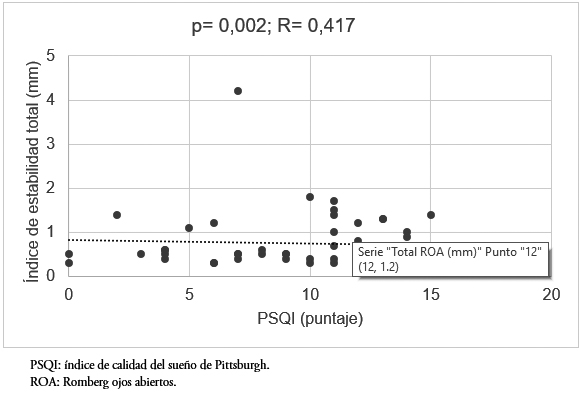 Tamaño completo
Tamaño completo 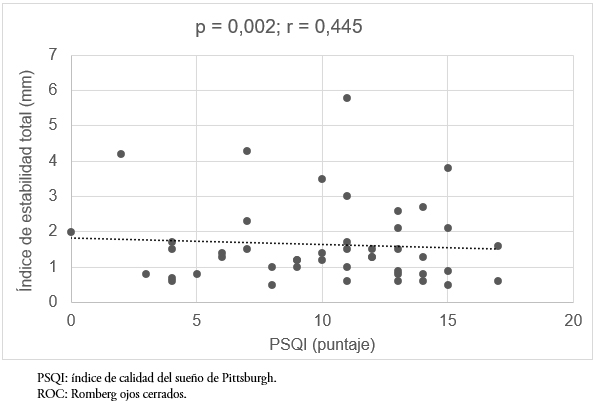 Tamaño completo
Tamaño completo Calidad del sueño y desplazamiento anteroposterior
Al evaluar los movimientos en el plano anteroposterior, también se encontró una correlación estadísticamente significativa y positiva con la calidad del sueño en todas las pruebas posturográficas. Esta correlación fue moderada en todos los casos (p = 0,002, r = 0,417 y p = 0,003, r = 0,445; Romberg ojos abiertos y ojos cerrados, respectivamente) (Figuras 3 y 4).
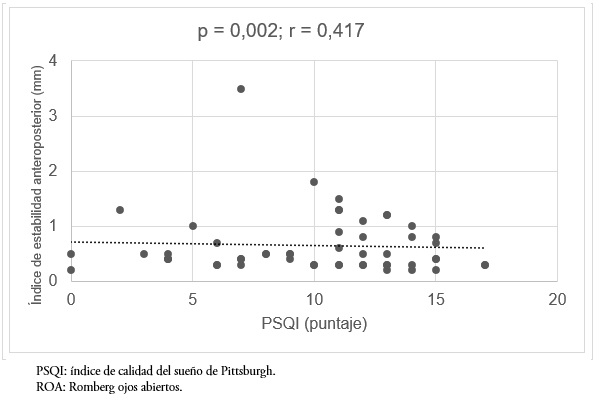 Tamaño completo
Tamaño completo 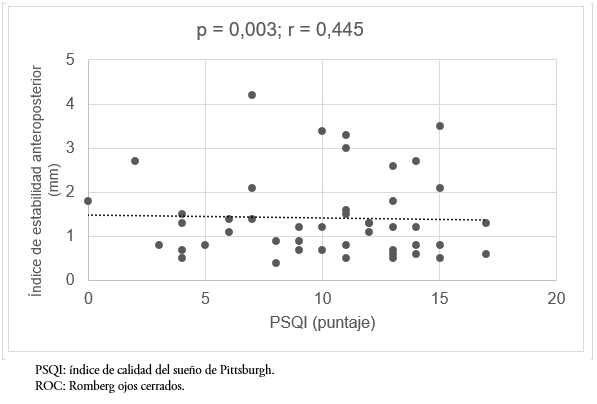 Tamaño completo
Tamaño completo Calidad del sueño y desplazamiento mediolateral
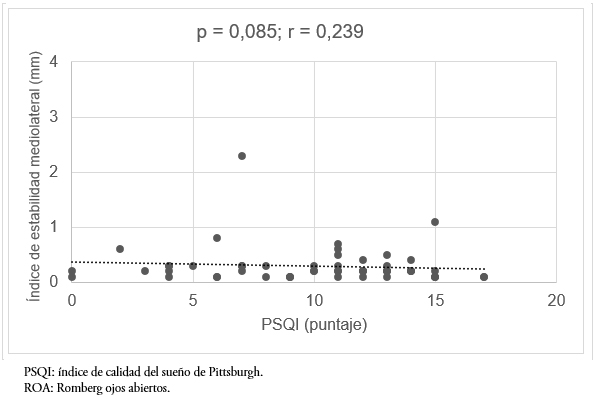
Finalmente, al evaluar la relación entre la calidad del sueño y el desplazamiento mediolateral, no se encontró una correlación estadísticamente significativa en ninguna de las pruebas. Además, los valores estadísticamente significativos se complementan con valores de tamaño de efecto bajo (p = 0,085, r = 0,239 y p = 0,152, r = 0,217, Romberg ojos abiertos y Romberg ojos cerrados, respectivamente) (Figuras 5 y 6).
 Tamaño completo
Tamaño completo 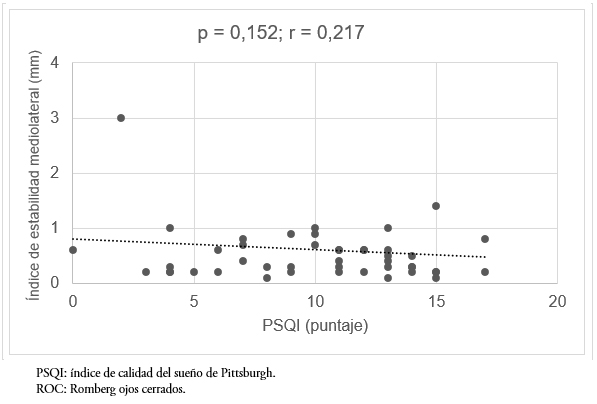 Tamaño completo
Tamaño completo Discusión
Los hallazgos de este estudio muestran una relación estadísticamente significativa y positiva de carácter moderado entre la calidad del sueño y el equilibrio postural; donde en todas las pruebas se encontró el mayor desplazamiento en el plano anterolateral, tanto en personas mayores con buena como con mala calidad de sueño (Tabla 2). Sin embargo, en el grupo de personas mayores con mala calidad de sueño, el desplazamiento fue mayor en todos los planos.
La estabilidad postural es una función importante del cuerpo humano, y los resultados obtenidos en este estudio se basan en la premisa de que el control postural depende de la coordinación del sistema nervioso central con la información visual, propioceptiva y vestibular para controlar los órganos efectores (músculos esqueléticos del miembro inferior, la marcha y el tronco)[27]. En este sentido, cualquier alteración en estos procesos integrativos influirá negativamente en el equilibrio postural. En un individuo sano, el sistema nervioso central utiliza oscilaciones posturales de pequeña amplitud para mantener el cuerpo cerca de alineamiento vertical; pero en personas mayores se ha encontrado que hay un aumento en la amplitud del centro de presión corporal y una mayor frecuencia de esta señal en el plano sagital, una premisa consistente con los hallazgos de este estudio[28],[29].
Es necesario señalar que el cuerpo humano en una posición bípeda logra regular el equilibrio postural mediante la intervención de los músculos de la cadera y el tobillo, mientras que la rodilla generalmente permanece en una posición de bloqueo[30]. Esto se transforma en una estrategia de suspensión de la rodilla que contribuye a disminuir el centro de masa para estabilizar la postura durante el cambio del centro de contrapresión en las personas mayores, siendo una articulación completamente funcional en el control postural vertical[31]. El desplazamiento anteroposterior, que es el que presenta mayores rangos de desplazamiento, está regulado principalmente por los músculos del tobillo; mientras que el desplazamiento del plano mediolateral se basa esencialmente en la ejecución de los músculos abductores y aductores de la cadera. Se cree que los componentes del control postural en el plano frontal adquieren importancia en situaciones posturales complejas y facilitan el inicio de un paso lateral para restablecer el equilibrio postural[32].
La literatura menciona que la atrofia muscular relacionada con la edad aumenta la sensibilidad de los músculos del tobillo a la pérdida de sueño y, por lo tanto, aumenta la movilización de los músculos mediolaterales durante una postura tranquila ante la falta de sueño. Debido a que los músculos de la cadera están más cerca que los músculos del tobillo al centro de la masa, las personas mayores con pérdida de sueño reclutan los músculos mediolaterales para ejercer un efecto más directo sobre el centro de la masa, contrarrestando la pérdida del equilibrio postural y generando un menor efecto de inercia[17].
Algo que se debe tener en cuenta cuando se observan los resultados es que la mayoría de la muestra estudiada consumió más de tres medicamentos, por lo que se encontraban en una situación de polifarmacia. En este sentido, la polifarmacia se ha considerado como un factor de riesgo significativo para caídas entre los ancianos[33],[34]. El riesgo de caídas depende del tipo de medicamento ingerido, varía altamente con los fármacos que actúan a nivel del sistema nervioso central, incluidos los antipsicóticos, los antiparkinsonianos y los analgésicos narcóticos, que se consideran los más fuertemente asociados con las caídas[35]. Por otro lado, los fármacos cardiovasculares, especialmente los antihipertensivos, que son los fármacos más frecuentes en esta población, han mostrado una relación inconsistente[34],[36]. El estudio de Sevilla y colaboradores (2012), documentó que el 36% de las personas mayores tienen más de tres enfermedades crónicas, lo que significa que usan un gran número de medicamentos durante largos períodos de tiempo, incluyéndolos dentro de una categoría de polifarmacia[37]. Con respecto a esto, se ha informado una relación lineal negativa entre el número de medicamentos utilizados y la puntuación de las medidas de equilibrio[38]. Pugh y colaboradores (2007), fueron los primeros en definir un valor de corte de polifarmacia, de cinco fármacos para resultados adversos en la movilidad funcional, según lo evaluado por una prueba de equilibrio estático y dinámico[39]. Leipzig (1999), ya había documentado la influencia del uso de fármacos y el riesgo de caídas, incluso informó que la polifarmacia triplicaba este hecho[40]. Algunos fármacos se han descrito como factores de riesgo de caídas, entre los que se incluyen los psicoactivos (como los benzodiacepinas, los antidepresivos y los neurolépticos), también como los antiarrítmicos, los vasodilatadores periféricos y la insulina. Entre los eventos adversos más destacados que generan los fármacos antidepresivos, se encuentran la somnolencia diurna, marcha anormal y mareos[41]. Por otro lado, la metformina no se ha relacionado directamente con el riesgo de caídas, pero sí a la neuropatía secundaria a la deficiencia de vitamina B12 de los sujetos dependientes de insulina[42]. Se necesitan más investigaciones para determinar los efectos de la revisión de fármacos y la abstinencia de estos en el equilibrio postural, así como las comorbilidades para las que se recetan estos fármacos.
Otro factor que considerar son las variables antropométricas y su incidencia en el dominio postural, ya que cuando se realizó la prueba de Romberg ojos cerrados fue donde se registraron los mayores desplazamientos del centro de presión corporal. Al anular la información visual, se incrementa el desplazamiento del centro de presión corporal, ya sea por la distribución de la masa, la altura y las propiedades inerciales de los segmentos corporales, lo que aumenta la diferencia entre la distribución del centro de masa y el centro de la presión corporal[43]. El estudio de Alonso y colaboradores (2015), sugiere que una menor masa corporal magra y una mayor relación cintura-cadera pueden ser factores de riesgo para el desequilibrio postural[44].
Según la literatura, las variables antropométricas también pueden considerarse como otro componente dentro de la afectación de las características del sueño. De hecho, estudios anteriores han observado que los índices de masa corporal más altos se asocian con una mayor duración del sueño en los ancianos y que los individuos clasificados como obesos experimentan mayor somnolencia diurna excesiva[45]. Por otro lado, de forma específica, el índice de masa corporal y la masa grasa no parecen influir en las mediciones de equilibrio obtenidas en una plataforma de fuerza en las personas mayores. En este tipo de evaluación, los hombres mostraron un control postural más pobre que las mujeres para todas las variables de estabilidad postural. Estos resultados tienen implicancias para la evaluación y el reajuste del equilibrio en las personas mayores relacionadas con los programas de prevención de caídas, incluidas las personas con diferentes índices de masa corporal y características de masa grasa[46].
Piovezan y colaboradores (2015), registraron que la alteración del sueño relacionada con la edad actúa sobre los factores neuroendocrinos asociados con el desarrollo de sarcopenia. Trastornos del sueño como la disminución de la duración y la calidad del sueño favorecen la proteólisis, modifican la composición corporal y aumentan el riesgo de resistencia a la insulina, todos los factores previamente asociados con la sarcopenia. Esto ocurre a través de varias vías de síntesis y degradación de proteínas mediadas por la hormona de crecimiento (GH), el factor de crecimiento de insulina tipo 1 (IGF-1), la testosterona, el cortisol y la insulina[47].
Una de las limitaciones del estudio, es que los resultados se comparan principalmente con los estudios realizados en países no latinoamericanos, donde el idioma, la cultura y la forma de interpretar el proceso de salud-enfermedad no se comparten de la misma manera en diferentes áreas geográficas. En varios estudios, el uso del cuestionario no se corresponde con las personas mayores para evaluar los grupos de edad, por lo que contamos con una literatura limitada para comparar los resultados. De hecho, la versión original está diseñada para pacientes con trastornos psiquiátricos, más tarde se validó en diferentes grupos y se adaptó de forma transcultural[48]. Otra limitación es que las preguntas sobre el sueño que se suelen utilizar en los estudios epidemiológicos no se corresponden estrechamente con las medidas objetivas del sueño, como las evaluadas mediante polisomnografía y actigrafía[49]. Estos hallazgos tienen implicaciones en nuestro estudio, donde se utilizó un formulario autoadministrado. Sin embargo, la aplicación se sustenta en las ventajas de los autoinformes, que incluyen su facilidad de uso, comodidad, bajo gasto, reflejo del entorno natural, falta de discreción relativa y registro de la experiencia de sueño percibida por la persona. La medida objetiva por sí sola no es suficiente para reflejar la calidad de la variable del funcionamiento diario percibido por la persona.
El funcionamiento tiene múltiples niveles, está estrechamente relacionado a otras variables y debe considerarse cuando se trata de bienestar. En el mundo académico, mientras que algunos argumentan que el bienestar está en la percepción subjetiva de la vida o en el funcionamiento psicológico de una persona, otros argumentan que el bienestar es encontrado en condiciones objetivas y en el entorno más amplio[50]. Por lo tanto, independientemente de la naturaleza de las variables, ninguna debe ser descartada.
La presente investigación también indica la necesidad de validar las herramientas de detección tanto lingüísticamente como a las diferentes realidades transculturales, para que los investigadores y los clínicos tengan mayores puntos de contraste. En la interpretación de los hallazgos del presente estudio, es importante tener en cuenta que las variables de comorbilidad de la muestra no se detallaron expresamente y se sugiere una mejor recolección futura de los datos.
Conclusión
Existe una correlación entre la calidad del sueño medida con el índice de calidad de sueño de Pittsburg y el equilibrio postural en las personas mayores analizadas con posturografía computarizada. Sin embargo, esta relación es de baja a moderada y el tamaño del efecto es un factor que debe considerarse para aceptar la hipótesis fácilmente. Los estudios futuros deben abordar la dependencia de cada una de las variables. Además, podrían equiparar medidas más objetivas para cada variable, pero enfatizamos que no deben ignorarse aquellas que se consideran más subjetivas, dado que pueden proporcionar el funcionamiento diario percibido y declarado por la persona.
Notas
Roles de contribución
LFH: conceptualización, investigación, metodología, administración de proyectos, supervisión, visualización, redacción - borrador original, redacción - revisión y edición.
JAA: conceptualización, investigación, metodología, administración de proyectos, supervisión, visualización, redacción - borrador original, redacción - revisión y edición.
MBM: conceptualización, investigación, metodología, administración de proyectos, supervisión, visualización, escritura - borrador original, escritura - revisión y edición.
KCL: conceptualización, investigación, curación de datos, análisis formal, metodología, validación, administración de proyectos, supervisión, visualización, escritura - borrador original, escritura - revisión y edición.
Declaración de intereses
Los autores han completado la declaración de conflictos de intereses del formulario ICMJE y declaran no haber recibido financiamiento para completar el informe. Los autores no tienen relaciones financieras con organizaciones que puedan tener intereses en el artículo publicado.
Declaración de financiación
Los autores declaran que no hubo fuentes externas de financiación.
Declaración de los autores sobre filiaciones múltiples
- La Universidad de las Américas, y su escuela de Kinesiología, es en donde se conforma el grupo de investigación y en donde se utilizan sus implementos necesarios para el desarrollo científico.
- La Universidad Mayor, y su programa de Magíster, es en donde se origina la idea "corpus" de esta investigación, a raíz de un proyecto de tesis. Esta norma también aplica al segundo y tercer autor.
- La Universidad de Valencia, y su programa de Doctorado, es la institución formadora actualmente y en donde el autor debe aplicar las normas de baremo respectivas del programa.

