Atención primaria
← vista completaPublicado el 1 de diciembre de 2007 | http://doi.org/10.5867/medwave.2007.11.1980
Depresión materna
Maternal depression
Resumen
Este texto completo es una transcripción editada y revisada de una conferencia dictada en el Curso de Extensión de Pediatría, organizado por el Servicio de Pediatría del Hospital Clínico San Borja Arriarán y el Departamento de Pediatría Centro de la Facultad de Medicina de la Universidad de Chile, realizado entre mayo y noviembre de 2008 y cuyos directores fueron el Dr. Francisco Barrera y la Dra. Cristina Casado.
Introducción
Es frecuente que la depresión materna no se trate en forma adecuada, por temor al eventual efecto negativo de los fármacos sobre el feto o lactante, sin considerar el efecto negativo comprobado de la depresión materna sobre los hijos. De ahí la importancia de que los médicos pediatras conozcan este tema, ya que ellos tienen una oportunidad única de observar a la madre y evaluar su interacción con el niño durante la consulta, sea por morbilidad o por control de niño sano.Las teorías psicológicas concuerdan en que los vínculos tempranos con figuras significativas cercanas son determinantes en el desarrollo de la personalidad y de los estilos vinculares futuros: es decir, la manera en que el niño se relaciona con sus cuidadores primarios, que en la mayoría de los casos son los padres, establece el modelo con el cual el niño se relacionará posteriormente con el resto del mundo. Si la relación con los cuidadores primarios es disfuncional, es probable que en el futuro el niño establezca siempre relaciones disfuncionales con las figuras significativas. Por otra parte, está demostrado que en los hijos de madres con algún trastorno depresivo, ya sea trastorno depresivo mayor, episodio depresivo en trastorno afectivo bipolar o distimia, el riesgo de desarrollar trastornos afectivos u otras alteraciones psicopatológicas en la vida adulta se duplica.
En la depresión materna es importante conocer los aspectos biológicos, relacionados con el embarazo y puerperio, especialmente lo que se refiere a los efectos de los fármacos en la lactancia y del estrés materno en los niños. También se debe conocer los aspectos psicológicos, relacionados con el desempeño del rol materno, que se altera cuando la madre está deprimida, lo que incide en la calidad de la relación y el tipo de vínculo que ésta establece con su hijo; asimismo, la depresión de la madre suele desencadenar conflictos conyugales, lo que además altera e interfiere en el rol del padre y puede desencadenar separación y conflictos por la tuición del niño, en los que la depresión juega en contra de la madre, porque se sabe que una madre deprimida puede tener conductas de maltrato. Finalmente, se debe recordar que la depresión se caracteriza por una alta comorbilidad, es decir se asocia con otras patologías psiquiátricas, tales como: trastornos ansiosos, trastornos de la personalidad, trastornos de la conducta alimentaria y trastornos por abuso de sustancias, entre ellas, el alcohol.
Efectos de la depresión materna en el niño
Los efectos de la depresión materna sobre el feto son bien conocidos: se sabe que el estrés materno gestacional crónico produce efectos a largo plazo en el desarrollo neuronal del feto y que existen diferentes tipos de patología de la conducta que se pueden detectar en la infancia y persistir hasta la adultez, como producto de estas alteraciones. Además, las hormonas de estrés materno pueden interferir con los niveles de testosterona fetal y la actividad de la aromatasa en períodos críticos, interfiriendo en el desarrollo sexual normal, produciendo una feminización (1). Por otra parte, el exceso de glucocorticoides materno puede provocar una pérdida celular en áreas sensibles del cerebro fetal, interferiendo en la regulación del eje hipotálamo-hipófisis-suprarrenal fetal; esto puede provocar una sensibilización cerebral persistente a la acción de determinadas hormonas, cortisol o neurotransmisores, como la dopamina, que se liberan en condiciones de estrés. Todo esto genera en el niño una vulnerabilidad crónica al estrés, con mayor riesgo de trastornos psicopatológicos, afectivos o ansiosos en su vida posterior, es decir, se genera en el niño una vulnerabilidad biológica a la psicopatología (1).Los efectos post-parto de la depresión materna derivan de la mayor frecuencia de partos prematuros y de recién nacidos con bajo peso de nacimiento. Los lactantes presentan retraso del desarrollo psicomotor, tienen temperamento difícil y desarrollan un apego inseguro, que interferirá con todas las relaciones interpersonales significativas. Los preescolares presentan reacciones negativas al estrés y retraso en la adquisición de estrategias eficaces de autorregulación afectiva, de modo que tienen más dificultades para insertarse en el medio social y relacionarse con personas ajenas a la familia. Los escolares y adolescentes tienen problemas de rendimiento escolar y sociales, con menor competencia social, menor autoestima y mayor incidencia de problemas conductuales, que pueden ir desde dificultades menores hasta la conducta antisocial.
Entre los mecanismos a través de los cuales la depresión de la madre afecta al niño, el principal sería la vulnerabilidad genético-biológica, dada, por una parte, por la herencia, como lo demuestran múltiples estudios que confirman que el individuo hereda la vulnerabilidad para los trastornos afectivos y por otra parte, por el estrés durante el embarazo; es decir, la genética es portadora de la información para los trastornos afectivos y el estrés durante el embarazo favorece que esta genética se exprese. Otro mecanismo es la alteración de la relación madre e hijo: la gravedad y duración de los episodios depresivos influyen en la calidad del vínculo y el desarrollo posterior de los hijos; por eso es importante el momento en que se producen los episodios, es distinto una madre que se deprime con un hijo recién nacido que una madre que se deprime con un hijo adolescente; otra forma en que la depresión materna afecta al niño es la tendencia del hijo a sentirse culpablepor la enfermedad de la madre, creencia que suele ser reforzada por la conducta materna, ya que la madre deprimida es poco contenedora, poco cercana, lo que favorece la baja autoestima y la ansiedad en el niño. Finalmente, la enfermedad de la madre interfiere con el desempeño social del hijo, porque carece de entrenamiento social, ya que la madre enferma se retrae, no sale a interactuar con el resto del mundo y el niño también evita llevar amigos a la casa, porque la madre está enferma.
Entre los factores de riesgo para desarrollo de trastornos en los hijos de madres con depresión, se han propuesto los siguientes: la heredabilidad de la depresión; los mecanismos neurorregulatorios innatos disfuncionales, secundarios al estrés gestacional; la exposición a cogniciones, conductas y afectos maternos negativos; el contexto estresante en que transcurre la vida de estos niños; y los probables conflictos entre la madre y el padre, secundarios a la depresión materna, que empeoran la situación.
Entre los factores moderadores de la asociación entre depresión materna y efectos adversos en el niño, el primero es la salud del padre y su participación en la crianza, ya que el padre tendrá que tolerar la depresión de la madre y hacerse cargo del estrés que esto implica, ya que ejercer el rol paterno en esas condiciones es más difícil que hacerlo en condiciones normales. Otro factor es el curso y oportunidad de la depresión materna, ya que es distinto un episodio depresivo que dura un mes y medio, de resolución rápida, a un episodio que tienda a la cronicidad o que recurra muchas veces a lo largo de la vida; se sabe que la depresión tiende a la cronicidad en 25% de los casos y que recurre en 80% de ellos. Finalmente, las características del niño pueden actuar como factores moderadores: el género y el temperamento tendrían importancia en la depresión materna.
Los efectos de la depresión materna en los hijos se manifiestan a lo largo de toda la vida y las características o tendencias de la conducta, afecto o funcionamiento psicobiológico del niño pueden ser signos precoces de un trastorno aún no configurado, o factores de riesgo para el desarrollo posterior de psicopatología. La dificultad de un niño para vincularse socialmente con sus compañeros puede ser un síntoma de un trastorno ansioso, o puede ser el origen de un futuro trastorno ansioso o depresivo; en general, estos niños son más bien ansiosos en la infancia.
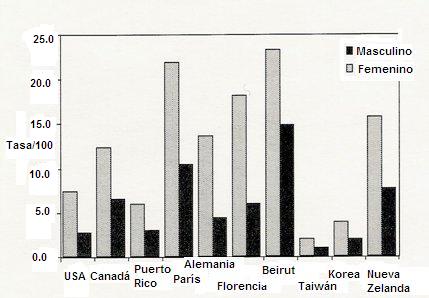
La depresión es predominantemente una enfermedad de mujeres (2): en todas partes del mundo, la tasa de depresión en ellas prácticamente duplica la tasa de depresión en hombres y el primer episodio se suele presentar en la adolescencia tardía, o sea, al inicio del período fértil (Fig. 1).
 Tamaño completo
Tamaño completo Figura 1. Tasas de vida de depresión mayor en distintos países (1)
Los esteroides gonadales influyen en el ánimo a través de un efecto directo, ya que en varias áreas cerebrales existen neuronas que contienen receptores específicos para los estrógenos, y tanto estrógenos como progesterona son capaces de inducir plasticidad sináptica y dendrítica; además tienen un efecto indirecto en los sistemas de neurotransmisión central, los ejes neuroendocrinos y los sistemas cronobiológicos. Los estrógenos aumentan la síntesis de noradrenalina, desplazan el triptofano de la albúmina, disminuyen la actividad de la monoaminoxidasa (MAO), aumentan la síntesis de acetilcolina, aumentan los niveles de beta endorfinas y modifican la densidad de receptores; todas estas acciones deberían tener un efecto antidepresivo, por lo que se han realizado varios estudios utilizando terapia estrogénica en pacientes con depresión, pero los resultados son poco alentadores. La progesterona tiene efecto anticonvulsivante y propiedades sedantes e hipnóticas, pero aumenta actividad de la MAO, lo que podría favorecer los episodios depresivos.
Depresión en el embarazo
Durante mucho tiempo se pensó que el embarazo era un factor protector para los trastornos afectivos, hasta que, en 1985, Oppenheim puso en duda esta creencia (3). Hay al menos cuatro estudios chilenos de prevalencia de síntomas ansiosos y depresivos en el embarazo, con un tamaño de muestra respetable; en tres de ellos, la prevalencia de la sintomatología es de alrededor de 30% (Tabla I).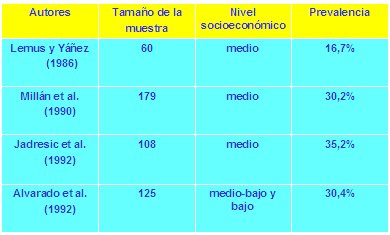 Tamaño completo
Tamaño completo Tabla I. Prevalencia sintomatología ansioso-depresiva en el embarazo (Chile)
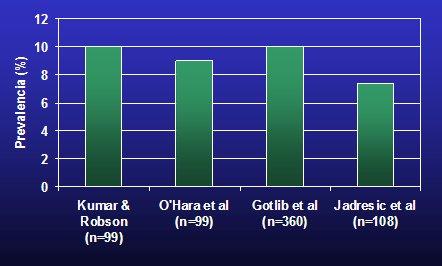
La prevalencia de depresión mayor y menor en las mujeres embarazadas alcanza a 10% en los estudios internacionales, por lo que no se puede afirmar que el embarazo es protector; incluso podría favorecer el desarrollo de trastornos afectivos, especialmente en mujeres vulnerables (4) (Fig.2).
 Tamaño completo
Tamaño completo Figura 2. Prevalencia de depresión mayor y menor en mujeres embarazadas
Para el diagnóstico de depresión mayor, el DSM IV exige: primero, que estén presentes 5 ó más de los siguientes síntomas durante un período de 2 semanas, la mayor parte del día, durante casi todo el día, y entre esos 5 criterios debe estar al menos uno de los dos primeros:
- Estado de ánimo depresivo la mayor parte del día, casi cada día, según lo indica el propio sujeto o la observación realizada por otros.
- Disminución acusada del interés o de la capacidad para el placer, en todas o casi todas las actividades, la mayor parte del día, casi cada día (tristeza y anhedonia).
- Alteraciones del peso o el apetito.
- Insomnio o hipersomnia.
- Agitación o enlentecimiento psicomotor casi cada día (observado por terceros).
- Fatiga o pérdida de energía.
- Sentimientos de inutilidad o de culpa excesivos o inapropiados, que pueden ser delirantes.
- Disminución de la capacidad para pensar o concentrarse, o indecisión.
- Pensamientos recurrentes de muerte (no sólo temor a la muerte), ideación suicida recurrente sin un plan específico o una tentativa de suicidio o un plan específico para suicidarse.
En segundo lugar, el DSM IV establece que se debe descartar la presencia de: síntomas sugerentes de bipolaridad, ya que un episodio depresivo puede ser la primera manifestación de un trastorno bipolar y el tratamiento es diferente en este caso que en la depresión monopolar; una anamnesis cuidadosa permitirá hacer el diagnóstico diferencial y evitará que la prescripción de antidepresivos desencadene un episodio maníaco. También se debe descartar el efecto de sustancias, como fármacos de prescripción, drogas de abuso y alcohol, entre otros, así como la presencia de alguna enfermedad médica; por último, se debe descartar el duelo, ya que en esta situación el ánimo depresivo es normal, siempre y cuando no interfiera con el funcionamiento ni se asocie a ideación de muerte o ideación suicida y no dure más de dos meses, tiempo que se considera un plazo prudente para un duelo no invalidante. El duelo no requiere tratamiento, sólo contención; en algunos casos se podría considerar la psicoterapia, pero éste es un tratamiento costoso.
Los criterios del CIE 10 son más amplios, pero también son claros:
En episodios depresivos típicos el enfermo sufre humor depresivo, pérdida de la capacidad de interesarse y disfrutar de las cosas, disminución de la vitalidad, que lleva a reducción del nivel de actividad y cansancio exagerado, que aparece incluso tras esfuerzo mínimo. Además puede haber: disminución de la atención y concentración, pérdida de confianza en sí mismo, sentimientos de inferioridad, ideas de culpa e inutilidad, incluso en episodios leves, perspectiva sombría del futuro, pensamientos y actos suicidas o de autoagresión, trastornos del sueño y pérdida del apetito.
El ánimo depresivo varía escasamente, aunque puede presentar variaciones características y no suele responder a cambios ambientales: lo habitual es que en la depresión mayor el ánimo esté disminuido todo el día. Cuando una paciente mejora bruscamente, por ejemplo, porque el marido le regala flores, lo más probable es que el síntoma no se deba a una depresión mayor, sino a un trastorno de personalidad descompensado, en donde el enfoque terapéutico es distinto y los riesgos para los hijos son diferentes.
La alteración del ánimo puede estar enmascarada por otros síntomas: no siempre es evidente el ánimo depresivo, pudiendo predominar síntomas como irritabilidad, consumo excesivo de alcohol, comportamiento histriónico, exacerbación de síntomas ansiosos preexistentes y preocupaciones hipocondríacas, que son frecuentes en las embarazadas. Las embarazadas que son madres de niños pequeños pueden estar más preocupadas por la salud de su hijo que por su capacidad para cuidarlo.
Cuadro clínico
La clínica de la depresión en el embarazo es bastante similar a la depresión en otros momentos de la vida. Algunos síntomas depresivos pueden estar presentes en embarazos normales y no requieren tratamiento, como decaimiento, astenia, alteraciones del sueño y apetito y labilidad emocional, pero si no existe ánimo depresivo y anhedonia persistentes no se trata de una depresión mayor; se podría ofrecer algún tipo de intervención terapéutica, pero no se justifica el tratamiento farmacológico. Otras condiciones frecuentes en el embarazo, como anemia, diabetes gestacional y disfunción tiroidea, se pueden asociar a síntomas depresivos y en estos casos el tratamiento es la patología de base y no la terapia antidepresiva.Hay que buscar sistemáticamente síntomas psíquicos de depresión mayor: anhedonia, sentimientos de culpa, desesperanza, ideación suicida; en las embarazadas, y en las madres en general, la culpa es uno de los síntomas predominantes. Es importante tener presente que la mujer embarazada o puérpera puede negar la sintomatología depresiva por temor al rechazo social, ya que es mal visto estar embarazada o tener un hijo pequeño y estar deprimida, porque se supone que éste tiene que ser el momento más feliz en la vida de una mujer.
Entre los efectos de la depresión en el embarazo en el corto plazo: aumenta las tasas de suicidio y, si bien aumenta los intentos suicidas y disminuyen los suicidios consumados, se debe considerar que 15% de los pacientes deprimidos se suicidan; aumenta la tasa de consumo de tabaco, alcohol y drogas; aumenta la tasa de consumo de medicamentos; reduce las prácticas de autocuidado, nutrición y sueño, lo que se traduce en un mal cuidado del embarazo; esto favorece los partos de pretérmino y el nacimiento de niños pequeños para la edad gestacional (5).
Los efectos de la depresión de la mujer embarazada sobre el desarrollo del recién nacido, según lo que se describe en la literatura, son: disminución del tono motor; disminución del nivel de actividad; poca capacidad para orientarse y localizar sonidos; disminución del tono vagal; asimetría electroencefalográfica derecha, con hipofrontalidad izquierda; alteración de la respuesta del eje hipotálamo-hipófisis-suprarrenal; e inhibición conductual. Todo esto es motivo más que suficiente para tratar la depresión en el embarazo (6).
Tratamiento de la depresión en el embarazo: estrategias no farmacológicas
Las medidas básicas incluyen: observación y seguimiento de la paciente; suspensión de la cafeína, nicotina y alcohol; descanso adecuado; técnicas de relajación y manejo ambiental, en especial la intervención familiar, ya que los familiares suelen presionar a la mujer embarazada para que salga, se divierta y pasee, lo que fomenta los sentimientos de culpa e inutilidad que acompañan a la depresión.La psicoterapia también es útil. Existen varias modalidades; la psicoterapia interpersonal y la cognitivo conductual son técnicas probadas y eficaces; además están la psicoterapia dinámica y la psicoterapia de grupo, que son de alto costo y difícil acceso; en Santiago hay tres psicólogos con formación en terapia interpersonal y ninguno trabaja en el sistema público; y en terapia cognitivo-conductual ocurre algo similar, de modo que las posibilidades de acceso a una terapia adecuada y eficaz son escasas; además, estas terapias requieren motivación de las pacientes para asumir el esfuerzo que significa ir a sesión una vez por semana y trabajar con el mismo tema de la sesión anterior. En la psicoterapia interpersonal el terapeuta no es un observador neutral, sino un participante activo; la terapia se enmarca dentro del modelo médico, la depresión se conceptualiza como enfermedad y se centra en los cambios de roles, especialmente importante en las primíparas, y en las relaciones interpersonales significativas (7); el objetivo es facilitar el ajuste a nuevos roles en las relaciones interpersonales inmediatas, de modo que es muy útil en las depresiones del “nido vacío”, cuando se van los hijos y el paciente debe reformular su rol en la vida y en las depresiones de los padres con hijos pequeños; se realiza en 6 a 12 sesiones, y si no existe buena respuesta terapéutica, la terapia se suspende.
La fototerapia está probada como una técnica eficaz en las depresiones estacionales; hay algunos estudios en mujeres embarazadas, pero aún no hay resultados categóricos; sin embargo, se puede intentar, ya que no produce efectos adversos.
La terapia electroconvulsiva (TEC) sigue siendo una de las herramientas terapéuticas más seguras y eficaces para el tratamiento de las depresiones graves; es una técnica segura en el embarazo, siempre que no existan contraindicaciones, como la presencia de arritmias, tumores o aumentos de volumen intracerebrales. Lo difícil es convencer a la paciente y a su familia de que es un tratamiento seguro. Ha habido casos de TEC de mantención en el embarazo en pacientes con múltiples episodios depresivos, con farmacoterapia de mantención. En la literatura está documentado al caso de una paciente que planificó el embarazo y suspendió la terapia farmacológica por este motivo; a las 16 semanas de gestación presentó síntomas depresivos, por lo que el psiquiatra le ofreció retomar la farmacoterapia o efectuar seis sesiones de TEC más una sesión de mantención mensual; la paciente y su familia se decidieron por la última alternativa, se obtuvo buena respuesta y no hubo secuelas.
Tratamiento de la depresión en el embarazo: psicofármacos
En la actualidad, la Food and Drug Administration (FDA) no ha aprobado oficialmente el uso de psicofármacos durante el embarazo o la lactancia, por lo tanto la decisión de utilizar la terapia farmacológica durante el período grávido-puerperal se debe tomar en forma individual, con base en un análisis cuidadoso de la relación riesgo-beneficio. Todos los psicotrópicos atraviesan la barrera placentaria, por lo que se debe evitar el uso de psicofármacos al menos en las primeras 12 semanas de gestación, durante las cuales ocurre la organogénesis.Cuando se han usado medicamentos en las dos primeras semanas de embarazo, es decir, en el período que va desde la concepción hasta la primera menstruación ausente, es improbable que el embrión en desarrollo haya estado expuesto al fármaco; por lo tanto, cuando una mujer que está en tratamiento de mantención desea programar un embarazo, se le indica que suspenda el fármaco el día en que tenga el examen de embarazo positivo. Esto no se aplica a fluoxetina y norfluoxetina, que por su mayor vida media mantienen niveles plasmáticos altos hasta alrededor de veinte días después de la suspensión de la terapia, por lo que es posible la exposición del embrión al fármaco.
La FDA establece las siguientes categorías para los fármacos, según el riesgo para el feto:
Categoría A: estudios controlados en mujeres embarazadas no mostraron riesgo. No hay psicofármacos en esta categoría, la mayoría está en B y C.
Categoría B: no hay evidencia de riesgo en humanos: Los hallazgos en animales muestran riesgo, pero los hallazgos en humanos no; o, si no se han realizado estudios adecuados en humanos, los hallazgos en animales son negativos.
Categoría C: el riesgo no puede ser descartado. Se carece de estudios en humanos, y los estudios en animales son positivos para el riesgo fetal o no existen. Los beneficios potenciales pueden justificar el riesgo potencial.
Categoría D: evidencia positiva de riesgo. Los datos de investigación o posteriores muestran riesgo para el feto. Aún así, el beneficio potencial puede ser mayor que los riesgos.
Categoría X: contraindicado en el embarazo. Estudios en animales o humanos, o reportes de investigación o posteriores de mercado han mostrado riesgo fetal, que es claramente mayor que cualquier beneficio posible para el paciente. El riesgo nunca justifica su uso, producen malformaciones graves.
La Sociedad Norteamericana de Teratología ha declarado que “mientras sólo unas veinte drogas son reconocidas como teratógenos en humanos, en los manuales de 1992 de la FDA aparecían unas 140 drogas con clasificación D o X” (8). Por otra parte, algunos autores han alertado sobre el hecho de que en los Estados Unidos se han interrumpido innecesariamente embarazos deseados, por seguir en forma estricta las clasificaciones de la FDA.
Antidepresivos en el embarazo
Los ISRS (inhibidores selectivos de la recaptación de serotonina) son los antidepresivos que más se han estudiado durante el embarazo; entre ellos están fluoxetina, sertralina, paroxetina, citalopram, fluvoxamina y escitalopram. No son teratogénicos en animales; la mayor parte de los estudios en humanos se ha realizado con fluoxetina y existe información sobre su uso en más de 2000 embarazos, que sugiere un riesgo levemente aumentado de aborto espontáneo en el primer trimestre, aunque los estudios más recientes desmienten esta hipótesis; no existe evidencia de efectos a largo plazo sobre funciones cognitivas, pero los estudios relativos a teratogenicidad conductual son escasos.Los riesgos del uso de serotoninérgicos durante el embarazo son: primero, el síndrome de discontinuación neonatal, por lo que se recomienda que todos los serotoninérgicos se suspendan una a dos semanas antes de la fecha probable de parto, en forma gradual; el único serotoninérgico que se puede suspender en forma brusca es la fluoxetina, debido a que tiene una vida media larga, pero se debe suspender dos semanas antes. Hay estudios que señalan que el riesgo de malformaciones generales y cardíacas aumenta con el uso de paroxetina en el primer trimestre del embarazo, con 3 a 4% de malformaciones generales y 1% a 1,5% de malformaciones cardíacas, pero aún no se han confirmado esos resultados; estudios recientes sugieren que los recién nacidos expuestos a serotoninérgicos in utero tendrían mayor riesgo de hipertensión pulmonar persistente, lo que también está por confirmarse.
Según la clasificación actual de riesgo, la mayoría de los antidepresivos está en los grupos B o C, salvo la imipramina, que está en D y el litio, que está en grupo D por la cardiopatía de Ebstein, al igual que los anticonvulsivantes, por las malformaciones que producen en el tubo neural. El uso de lamotrigina se asocia a malformaciones del macizo facial, entre ellas; labio leporino y fisura labiopalatina, lo que es bastante menos dramático que las malformaciones del tubo neural, por lo que si hay que optar por utilizar un estabilizador del ánimo durante el embarazo, este fármaco sique siendo la primera elección. La mayoría de los antipsicóticos están en clasificación B y C y las benzodiazepinas están en clase D, porque se asocian a malformaciones labiopalatinas (9).
Depresión postparto
El puerperio se limita a los primeros 40 días postparto, de modo que ya no se utiliza el término “depresión puerperal”, sino el de depresión postparto, para designar a cualquier episodio depresivo mayor que aflore hasta un año después de dar a luz.Se ha demostrado que en el momento inmediatamente posterior al parto aumentan en forma marcada las tasas de ingreso de mujeres a las unidades de psiquiatría por cualquier diagnóstico y también por psicosis. La incidencia de los trastornos mentales puerperales que cursan con depresión es: 50 a 75% para la disforia posparto, que se presenta en casi todas las puérperas y dura entre 3 a 10 días; 10 a15% para la depresión puerperal; y 0,1 a 0,2% para la psicosis postparto, que es poco frecuente, no así la depresión. Por otra parte, si una puérpera presentó una psicosis en un puerperio anterior, tiene entre 75 y 90% de presentar una depresión posparto en el nuevo puerperio; si es portadora de un trastorno bipolar, 50%; y si ha tenido episodios depresivos mayores previos, 25 a 50%. Por lo tanto, en pacientes que tienen estos antecedentes se justifica el tratamiento profiláctico.
Los factores de riesgo para la depresión puerperal son: antecedente de depresión mayor previa al embarazo; antecedente de síntomas depresivos o de depresión mayor durante el embarazo; relación conflictiva con el padre del niño; eventos vitales estresantes durante el embarazo; bajo nivel socioeconómico y problemas de salud frecuentes del niño (10).
La clínica de la depresión puerperal se caracteriza por una madre que: es emocionalmente lábil; presenta más llanto que desánimo; tiene intensos sentimientos de culpa relacionados con el cuidado del hijo; tiene trastornos importantes del sueño, más allá de lo normal para la situación; manifiesta ideas suicidas o temor de dañar al niño, con ideas recurrentes de incapacidad; presenta irritabilidad y pérdida de la líbido; siente rechazo por el bebé y reticencia a asumir su cuidado; siente temor de que el niño no sea suyo o que pueda presentar alguna deformación. Estas ideas no son delirantes, las madres las enjuician correctamente.
La depresión puerperal debe tratarse, de lo contrario hay riesgo de alteración del vínculo madre e hijo, aumento de la ansiedad infantil, alteraciones del desarrollo conductual y cognitivo del niño y anormalidades electroencefalográficas en el lóbulo frontal del niño. El tratamiento consiste en la psicoeducación de la paciente y su familia, de modo que la psicoterapia es indispensable; además se puede utilizar farmacoterapia, hospitalización, inicio de terapia electroconvulsiva o fototerapia, según el caso.
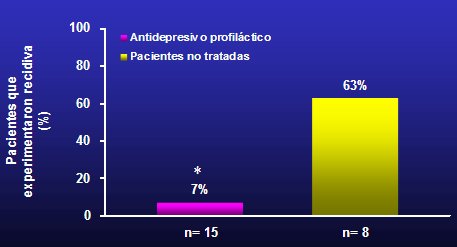
En la depresión puerperal, hay dos modalidades terapéuticas estudiadas: preventivas y activas. Las preventivas se deben iniciar inmediatamente después del parto, con orientación familiar y tratamiento farmacológico. Se puede usar antidepresivos tricíclicos o litio, cuando se trata de una enfermedad bipolar y en esos casos se debe suspender la lactancia; si se utilizan serotoninérgicos, no es necesario suspender la lactancia; se han usado estrógenos, con resultados parcialmente satisfactorios. Las modalidades activas de tratamiento se aplican cuando la paciente ya está enferma: psicoterapia interpersonal, terapia cognitivo-conductual, estrógenos, serotoninérgicos, venlafaxina y privación de sueño, que alivia los síntomas en forma transitoria, de modo que sirve como tratamiento auxiliar. Si no se realiza tratamiento preventivo de la depresión puerperal en las madres que han tenido una depresión puerperal previa, 63% de ellas presentará una recidiva (Fig. 3) (11).
 Tamaño completo
Tamaño completo Figura 3. Recidiva de depresión puerperal, p = 0,0086 versus pacientes no tratadas (11)
En cuanto al tratamiento farmacológico, la fluoxetina es el serotoninérgico (ISRS) más estudiado en la lactancia; está presente, así como su metabolito activo, en la leche materna en menos de 10% de la dosis terapéutica en adultos, y en el plasma de lactantes expuestos. Existen casos anecdóticos de alteraciones conductuales, vómitos, deposiciones líquidas y actividad de tipo epiléptico en lactantes, con dosis altas (60 mg/diarios), pero una dosis de 20 mg sería suficiente para tratar una depresión. No se han publicado anormalidades neurológicas o del desarrollo en estudios a largo plazo, pero éstos no se han publicado.
Los estudios indican que la sertralina y la dexmetilsertralina están presentes en la leche materna en niveles bajos. No existen estudios que registren efectos adversos a corto o a largo plazo, lo que no permite descartar que la exposición crónica a sertralina altere el desarrollo neuroconductual de los lactantes expuestos.
Como guía para el uso de ISRS durante el embarazo y lactancia:
- El diagnóstico preciso es fundamental.
- Sólo se debe considerar la medicación en episodios moderados a severos o en casos de comorbilidad psiquiátrica.
- Un fármaco de categoría C, para el cual los estudios en humanos demuestren bajo riesgo, es preferible a un fármaco de categoría B, para el cual no hay estudios en humanos (bupropion).
- Si una mujer se embaraza estando en tratamiento, la discontinuación del mismo dependerá de su historia psiquiátrica previa.
- La historia familiar de depresión o historia de depresión recurrente aumentan el riesgo de depresión durante el embarazo o el puerperio.
- Si la suspensión del tratamiento en el embarazo genera una reagudización depresiva, se debe reinstalar el fármaco, ya que la depresión durante el embarazo y la lactancia tiene consecuencias negativas demostradas en el establecimiento del vínculo madre-hijo y en el desarrollo del niño.
- Se debe informar a la madre y a sus familiares sobre los resultados de la investigación y la experiencia clínica sobre los niveles de serotoninérgicos en leche y en plasma del lactante, para reducir la ansiedad y los sentimientos de culpa.
- Si la madre y la familia están informadas resulta mucho más fácil tolerar la indicación médica.
- Las madres que rechazan el tratamiento se deben supervisar en forma estricta, ya que existe riesgo de suicidio, suicidio ampliado e infanticidio.
- Las decisiones respecto al tratamiento se deben tomar en conjunto con la madre y su pareja u otros miembros de la familia (12).
Caso clínico Nº 1
Primípara 34 años, casada, profesora de inglés, puérpera de 4 semanas. Consulta por primera vez a escondidas de sus familiares, por sintomatología depresiva posterior al parto de dos semanas de evolución, caracterizada por sentimientos predominantes de culpa e incapacidad; ha sacudido en dos ocasiones a su hijo y ha presentado ideación poco estructurada de suicidio ampliado. Acepta con dificultad la indicación de tratamiento farmacológico porque no quiere suspender la lactancia, por lo que se inicia dosis baja de clonazepan y sertralina. Después de tres semanas de tratamiento continúa sintomática, aunque con leve mejoría, por lo que se recomienda aumentar la dosis del fármaco; la paciente rechaza esta indicación, aduciendo que el médico pediatra le señaló que el fármaco era perjudicial para el niño, pero no recuerda el nombre ni el número de teléfono del profesional. En esa consulta se pesquisan ideas sobrevaloradas (“pre-delirantes”) sobre la importancia de la lactancia materna. Por razones económicas no se inicia psicoterapia en esta paciente. Se cita a sus familiares; en la siguiente consulta la paciente acude acompañada por su madre, pero ésta apoya la postura de la hija en cuanto a no aumentar la dosis, porque también es ferviente partidaria de la lactancia. El marido no sabe que su esposa está en tratamiento psiquiátrico hasta la quinta semana de tratamiento, en que la paciente realiza un intento suicida con gas, requiriendo hospitalización prolongada, suspensión de la lactancia y TEC.Caso clínico Nº 2
Andrea Yates es una mujer norteamericana, de personalidad retraída, tímida y reservada; deportista en su juventud, muy religiosa, enfermera de profesión. En ocho años de matrimonio tiene 5 hijos y 6 embarazos (el segundo terminó en un aborto espontáneo). Para criar a sus cinco hijos abandona su actividad laboral y deportiva y decide educar a sus hijos en casa, lo que limita sus posibilidades de desarrollo personal y acentúa su retraimiento social. Vive con su familia en un remolque. Su religiosidad se torna en franco fanatismo tras trabar amistad con un pastor. En junio de 1999, con 4 hijos, se hospitaliza tras un intento suicida con sobredosis de fármacos y se da de alta con tratamiento; es el primer episodio depresivo puerperal diagnosticado y tratado. Abandona el tratamiento y comienza a presentar síntomas psicóticos, que ni ella ni su esposo informan al psiquiatra hasta que realiza diversos gestos suicidas y de automutilación, por lo que se hospitaliza nuevamente y queda con tratamiento antidepresivo y antipsicótico. Se les advierte que un nuevo embarazo sería de alto riesgo. El marido decide comprar una casa, con lo que mejora en forma significativa la condición clínica de la paciente, desaparecen los síntomas psicóticos y reanuda parte de sus actividades sociales y deportivas. Andrea se encontraba contenta y en alguna ocasión mencionó a su psiquiatra que consideraba que vivir en un remolque era un fracaso y la compra de la casa nueva le había hecho muy bien. En marzo del año 2000, a instancias de su esposo, se embaraza y suspende el tratamiento. El padre fallece poco después del nacimiento de su hija menor y rápidamente comienza a presentar síntomas psicóticos. En los meses de marzo y mayo de 2001 se hospitaliza nuevamente y queda a cargo de un nuevo psiquiatra, que la da de alta al poco tiempo porque considera que no está psicótica. En mayo de 2001, diez días después del alta, ahoga a sus cinco hijos en la bañera; explica que ella no era una buena madre y que sus hijos no se estaban desarrollando correctamente, por lo que merecía un castigo.Estos casos clínicos confirman que frente a toda puérpera con depresión se debe iniciar tratamiento lo antes posible, porque los eventuales efectos adversos de los fármacos son mucho menores que las consecuencias de una depresión materna y puerperal no tratada.
Referencias
- Weinstock, 2001.
- Weissmann et al. J Affect 1993; 29: 77.
- Oppenheim G. Psychological disorders in pregnancy, Psychological Disorders in Obstetrics and Gynecology (Priest RG, ed.), 1985.
- Kumar & Robson. Br J Psychiatry 1984; 144:35 ; O’Hara. J Abnorm Psychol 1984;93:158; Gotlib et al. J Consult Clin Psychol 1989; 57:269 ; Jadresic et al. Rev Chil Neuro-Psiquiat 1993; 30:99.
- Appleby et al. Br J Psychiatry 1998; 173: 209; Orr and Miller. Paediatr Perinat Epidemiol 2000; 14:309; Steer et al. J Clin Epidemiol 1992; 45: 1093.
- Abrams. Infant Mental Health 1995; Jones. Infant Behaviour and Development 1998; 21: 527; Lundy et al. Infant Behaviour and Development 1999; 22: 11; Brennan et al. APA Annual Meeting May 2003.
- Stuart S, O‘ Hara MW. J Psychother Pract Res 1994; 4:18.
- Sociedad Norteamericana de Teratología.
- Stahl, 2005.
- Hendrick, Altshuler, 2002.
- Wisner & Wheeler. Hosp Community Psychiatry 1994; 45: 1191-1196.
- Misri et al, 2000.

