Cursos
← vista completaPublicado el 1 de julio de 2001 | http://doi.org/10.5867/medwave.2001.07.3242
Manejo del desprendimiento de retina (parte 2)
Management of retinal detachment (Part 2)
Resumen
Este texto completo es la transcripción editada y revisada del Curso Universitario Internacional de Oftalmología, organizado por el Servicio de Oftalmología, Hospital Clínico U. de Chile, desde el 27 al 29 de julio de 2000.
Continuación
Aparte de los tres descritos, hay otros procedimientos que se pueden utilizar:
El globo de Lincoff
Es un procedimiento temporal que se inserta con depresión escleral. Se hace una pequeña incisión conjuntival, el globo se coloca en el meridiano correcto, luego se infla, y es impresionante la cantidad de buckle que se puede lograr y lo poco que se compromete el movimiento ocular. Sin embargo, a pesar de los buenos resultados y de la insistencia de su inventor, el globo de Lincoff no se emplea en más de 1% de las operaciones de retina en los Estados Unidos, según la mayoría de las encuestas.
Demarcación con láser de los DR periféricos
Es otro procedimiento que es conveniente tener en cuenta. Hay una publicación reciente en el Am J Ophthalmol acerca de esta técnica. Hay ciertos DR periféricos, asociados con pequeños agujeros atróficos que no son bulosos y que están ubicados anteriores al ecuador, que se pueden tratar con demarcación con láser. Hay publicaciones que demuestran que esto es muy eficaz y lo importante es saber que no se debe hacer en DR periféricos bulosos sino únicamente en DR relativamente planos.
Inyección supracoroidea
Su objetivo es inducir un efecto de colapso.
Momento más oportuno (timing) de la cirugía retinal
Este concepto se refiere al momento correcto para efectuar la cirugía retinal. Lo primero que se debe considerar es que si la mácula no está desprendida, el objetivo principal es readherir las lesiones antes de que la comprometan.
Hay factores que indican el grado de urgencia. La presencia de fluido superior, obviamente, crea más urgencia y los síntomas agudos también indican mayor urgencia, comparados con desprendimentos más asintomáticos. Cualquier desprendimiento de localización inferior es menos urgente y los DR periféricos y asintomáticos son, obviamente, mucho menos urgentes.
En los Estados Unidos existe el problema de la mala praxis médica. En este sentido, la mayor causa de demandas no es la reparación defectuosa de los DR sino la falta de diagnóstico y de tratamiento oportunos. Este factor se ha identificado en algunos informes recientes y, sobre esa base, al contrario de lo que se pensaba antes, si la mácula se desprende, el principal objetivo es readherirla tan pronto como sea posible.
Sin embargo, está demostrado que no hay diferencias en la agudeza visual final si la mácula se readhiere en cualquier momento de la primera semana. Intuitivamente se podría pensar que la mácula que se readhiere en el primer día debería funcionar mejor que la que lo hace en los días subsiguientes, pero los datos demuestran que no hay diferencias dentro de la primera semana.
Elección del procedimiento
No hay literatura norteamericana que compare adecuadamente las distintas técnicas en el DR primario. Por ejemplo, la mayoría de los artículos que versan sobre la vitrectomía dan las indicaciones que son obvias de ella, o sea, los pacientes con material del lente retenido o con hemorragia del vítreo, pero hay muy pocos artículos que comparan la eficacia de distintos procedimientos en el DR primario.
Pat Wilkinson, de Baltimore, escribió un editorial sobre este tema en 1998, en la revista Retina, y solicitó que se dieran a conocer datos apropiados de la cirugía para el DR (Retina, 1998, 18(3) p199-201). Simplemente, no hay literatura apropiada que oriente claramente en la toma de decisión frente al DR primario.
Solamente se dispone de encuestas. Por ejemplo, se plantea un DR hipotético en un paciente fáquico, con mácula adherida, que involucra un cuadrante, con un desgarro superior en herradura, digamos, a la 1 en punto. Esta pregunta se ha repondido en varias reuniones y los datos obtenidos son interesantes. En el año 1990, los miembros de la Sociedad de Retina y Vítreo preguntaron cuál sería la opinión respecto a la RN para este DR hipotético. En esa ocasión, 38% de los cirujanos de retina respondieron que preferirían RN en ese paciente hipotético. En la reunión preacadémica de la AAO en el año 95, la cifra fue de 28%. Grupos similares fueron encuestados en los años 96 y 97, y los números variaron significativamente, de 80% a 56%.
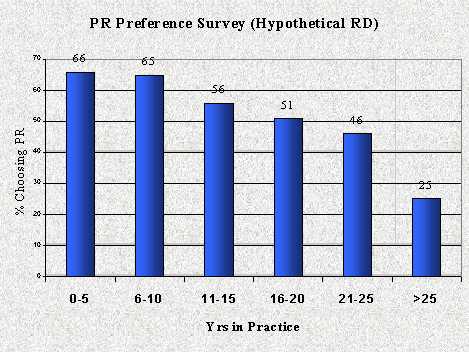
En la Sociedad de Retina y Vítreo, el año pasado, se encuestó acerca del mismo DR hipotético y se analizaron las respuestas según los años de ejercicio de los oftalmólogos encuestados; se encontró una gran diferencia entre los que llevan menos de cinco años de ejercicio, de quienes 66% escogerían la RN, y los que llevan más de 25 años en ejercicio, grupo en el cual la cifra baja a menos de 25% (Tabla I). Lo que esto pruebe, depende de la edad de ustedes.
 Tamaño completo
Tamaño completo Tabla I.
La Sociedad de Retina y Vítreo hizo además una encuesta con este paciente hipotético, al que se le agregaron algunos factores de complicación, y se preguntó qué técnica escogerían frente a cada complicación agregada (PR = pneumatic retinopathy; SB = scleral buckle; VIT = vitrectomy). Los resultados se muestran en la Tabla II.
 Tamaño completo
Tamaño completo Tabla II.
Basado en lo anterior, se ha configurado un esquema que puede ayudar a elegir el procedimiento más indicado. Según este esquema, ante un DR en paciente fáquico con cualquiera de las siguientes condiciones: opacidad vítrea o uveitis, rupturas postecuatoriales, PVR C2 o mayor y/o desprendimiento coroídeo, es mejor elegir la vitrectomía.
En ausencia de todas estas condiciones, si no hay sólo rupturas de 2 a 10 mm, es aconsejable el buckle escleral, y si sólo hay rupturas de 2 a 10 mm, pero hay “enrejado” inferior, también se debe elegir el buckle. Si no hay “enrejado” inferior, pero hay rupturas separadas por más de 3 horas, también se opta por el buckle. Si no las hay, se evalúa si hay poca cooperación del paciente. Si la respuesta es "sí", hay que ir otra vez al buckle escleral, y si es "no", se pasa a la siguiente pregunta; ésta se refiere a la poca tolerancia del paciente debido a factores personales, económicos, etc., para más de un procedimiento. Si la respuesta es "sí", nuevamente conduce al buckle escleral y si es "no", entonces se elige la RN (Figura 1).
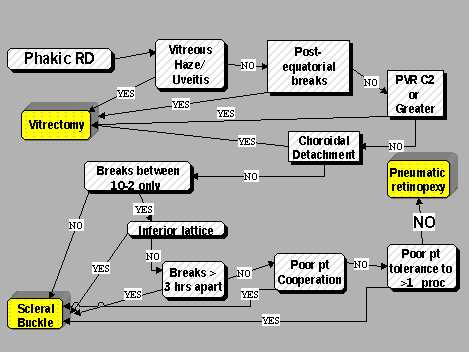 Tamaño completo
Tamaño completo Figura 1.
En los Estados Unidos es necesario tener todas estas respuestas antes de entrar a la RN. Eso significa que muchos pacientes con lesiones superiores van a ir a RN, como se ve en el gráfico de preferencias, pero es importante revisar todos estos factores antes de ir a RN, buckle escleral o vitrectomía.
En caso de DR en un paciente seudofáquico o afáquico (Figura 2), se recomienda seguir la filosofía del grupo de Phoenix, Arizona, que realizó una enorme cantidad de vitrectomías en pacientes afáquicos o seudofáquicos. Si hay rupturas inferiores, se hace inmediatamente una vitrectomía y un buckle escleral. Si no hay lesiones inferiores, la pregunta siguiente es si hay algo postecuatorial. Si la respuesta es sí, voy a vitrectomía; si es no, entonces paso por todas las otras preguntas que pasé anteriormente y si las respuestan son todas sí, hago la RN.
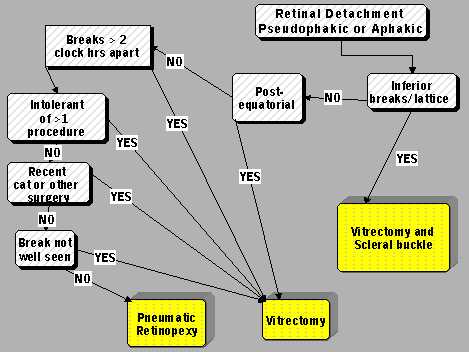 Tamaño completo
Tamaño completo Figura 2.
Por eso, realizo el buckle escleral y la vitrectomía en todos los pacientes seudofáquicos o afáquicos con lesiones inferiores, y la vitrectomía sola a todo el resto, excepto los relativamente raros DR superiores, pequeños, que se pueden tratar con RN.
En el caso de que la mácula esté comprometida en el DR (Figura 3), si ha estado fuera por más de dos años (afortunadamente, esto es poco frecuente), hay que tomar una decisión. Si el paciente es joven o el otro ojo es pobre, se propone cirugía, pero en DR de más de dos años de duración, en paciente no tan joven o con otro ojo en buenas condiciones, se puede escoger no reparar estos desprendimientos. Si la mácula ha estado desprendida por menos de un mes, se indica una cirugía dentro de una semana; si ha estado desprendida desde un mes a dos años, es razonable reimplantarla dentro de un mes.
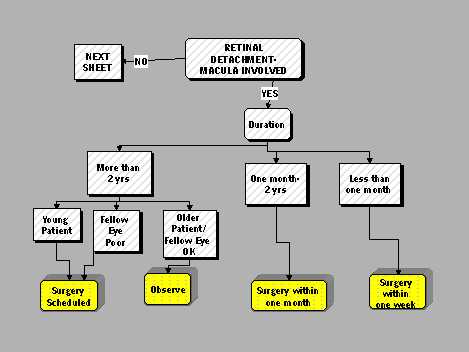 Tamaño completo
Tamaño completo Figura 3.
Si la mácula está adherida, la primera pregunta es si el DR es postecuatorial (Figura 4). Si es así y es superior, la cirugía debe efectuarse dentro de 24 horas, es decir, es una emergencia, especialmente si es sintomático. Si es asintomático, se puede operar dentro de una semana de su descubrimiento, si éste se hizo durante un examen de rutina. Si no es postecuatorial, en otras palabras, si es un DR periférico y sintomático, habitualmente, se puede esperar una semana, pero si es asintomático y preecuatorial, la cirugía puede esperar hasta un mes.
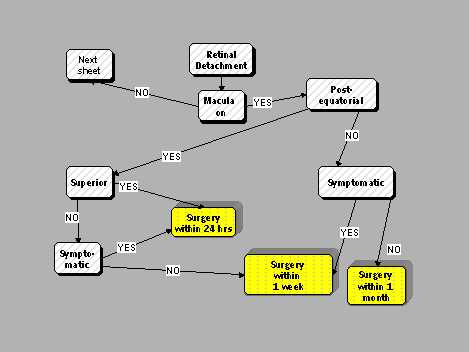 Tamaño completo
Tamaño completo Figura 4.
En resumen, tanto la vitrectomía como la RN y el buckle escleral tienen un rol en el tratamiento del DR primario. Los días del buckle como procedimiento primario automático ya son cosa del pasado.
Es muy difícil efectuar estudios aleatorios y, probablemente, no se van a realizar nunca. En el único estudio prospectivo, aleatorio, hecho en Wisconsin, en que se comparó RN y buckle, se encontró una gran diferencia en pacientes seudofáquicos, en quienes la RN fue inferior.
Mientras no se desarrollen estudios apropiados, habrá que confiar en este proceso de toma de decisiones; es importante que lo lleven a cabo todas las personas que realizan cirugía retinal. Todos ellos deberían preparar su propio diagrama de flujo y esforzarse por descubrir la racionalidad de su propio proceso de toma de decisiones frente al DR.

