Cursos
← vista completaPublicado el 1 de noviembre de 2003 | http://doi.org/10.5867/medwave.2003.10.3287
Tumores formadores de cartílago: clínica
Cartilage-forming tumors: clinical presentation
Resumen
Este texto completo es la transcripción editada y revisada de una conferencia dictada en el curso Lesiones Tumorales y Pseudotumorales del Sistema Musculoesquelético, organizado en Santiago por el Departamento de Ortopedia y Traumatología de la Universidad de Chile del 12 al 16 de mayo de 2003.
Director: Dr. Miguel Sepulveda H.
Características generales
Los tumores formadores de cartílago son los tumores primarios más frecuentes. Se caracterizan por su comportamiento extraño y su evolución incierta, ya que pueden tener muy buen aspecto, pero mal desenlace. Además, son de muy difícil diagnóstico.
En la figura 1 se observa una región condroídea, central, que corresponde a un encondroma de rodilla.
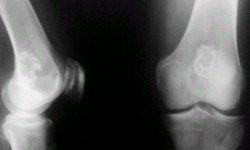 Tamaño completo
Tamaño completo Figura 1. Encondroma de rodilla.
Los tumores formadores de cartílago benignos se clasifican en únicos (o solitarios) y múltiples. Entre los últimos se cuentan la osteocondromatosis y la encondromatosis.
De los tumores solitarios hay cuatro variedades:
- El osteocondroma, que es el más frecuente.
- El condroma, también frecuente.
- El condroblastoma, que es más raro y también se puede mencionar con apellidos (condroblastoma benigno, epifisiario, etc.).
- El cuarto tumor aparece en 70% de la literatura como fibroma condromixoide y en 30%, como condroma fibromixoide, pero corresponden a la misma entidad.
Condroma
Es un tumor formador de cartílago benigno, solitario, cuya ubicación más frecuente es central y en las manos.
En la figura 2 se observa una lesión con contenido algodonoso, que tiene altísima probabilidad de ser un tumor formador de cartílago. Por su localización se trata de un condroma y porque su ubicación es central, se denominará encondroma.
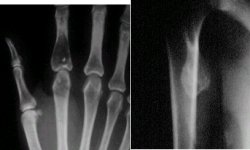 Tamaño completo
Tamaño completo Figura 2. Endocondroma de dedos.
Cuando el tumor es central, se llama encondroma y, cuando es periférico, eucondroma, aunque es mejor hablar de condroma periostal o periférico. Estos últimos son menos frecuentes.
El tumor central, característico, benigno, con todas las características radiológicas no agresivas, se presenta entre la segunda y la quinta décadas de la vida, sin diferencia por sexos, como se puede apreciar en la figura 3. Es importante tenerlo en cuenta para no plantear estos diagnósticos en edades distintas.
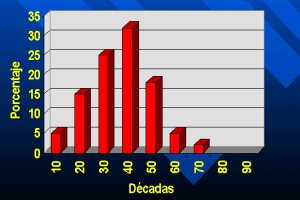 Tamaño completo
Tamaño completo Figura 3. Distribución del condroma por edad.
La ubicación más frecuente es en manos, pero se puede presentar en pies y huesos largos; afecta con cierta frecuencia el tercio distal de fémur.
En la figura 4 se muestra una imagen característica con una lesión central, con formación de cartílago.
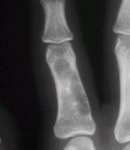 Tamaño completo
Tamaño completo Figura 4. Aspecto radiológico de condroma (dedo).
En su cuadro clínico, lo más frecuente es que se presente como un hallazgo radiológico asintomático, aunque también puede debutar como fractura en hueso patológico o con síntomas debidos al efecto de masa.
En la radiología da una lesión radiolúcida, redondeada u ovoídea, bien delimitada, expansiva, con adelgazamiento de la cortical, ubicada con mayor frecuencia a nivel metafisiario y, lo más importante, con presencia de calcificaciones moteadas.
La forma no agresiva y la presencia de una estructura interna que corresponde a cartílago estructuran fácilmente el diagnóstico de esta lesión.
Condroma periostal
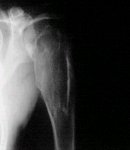
El condroma periostal, también llamado yuxtacortical, es menos frecuente. Se ve principalmente en huesos largos de manos y pies, aunque puede tener cualquier localización. En nuestra experiencia, se observa de preferencia en húmero proximal, como la lesión que se aprecia en la figura 5.
 Tamaño completo
Tamaño completo Figura 5. Condroma periostal en húmero proximal.
La frecuencia de recidiva local es baja y el riesgo de malignización o sarcomatización es menor de 1%, cuando la lesión es única y distal, pero aumenta a 10% en las lesiones múltiples y axiales. Antiguamente se decía que los condromas de la mano, únicos o múltiples, no se sarcomatizan, pero nosotros hemos visto casos de malignización, aunque escasos.
Encondromatosis
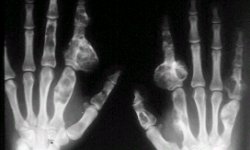
Cuando los condromas o encondromas se transforman en lesiones múltiples se habla de encondromatosis, que compromete varios huesos. En la figura 6 se pueden ver las características típicas de la lesión.
 Tamaño completo
Tamaño completo Figura 6. Encondromatosis multiple de manos.
Se habla de enfermedad de Ollier cuando una encondromatosis múltiple compromete solamente un hemicuerpo, es decir, en la encondromatosis unilateral. La mayoría de los autores aceptan esta definición, aunque hay casos de encondromatosis que no corresponden a enfermedad de Ollier.
Cuando esta enfermedad se asocia a hemangiomas de tejidos blandos o flebolitos, se denomina síndrome de Mafucci. En nuestra serie de 300 pacientes sólo hay un caso de Mafucci y ocho casos de enfermedad de Ollier.
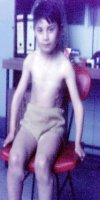
Se manifiesta desde la infancia con deformidad de extremidades y secuelas importantes, como alteración del crecimiento, acortamiento con asimetría, fusión articular, sinostosis, etc. En la figura 7 se muestra a un niño afectado por esta enfermedad.
 Tamaño completo
Tamaño completo Figura 7. Paciente pediátrico con encondromatosis.
Es un cuadro fácil de sospechar por el aumento de volumen y deformidades múltiples. Radiológicamente, se caracteriza por lesiones radiolúcidas, múltiples, habitualmente metafisiarias.
No se debe confundir estos cuadros con osteocondromatosis, que no tiene ninguna relación y que no compromete las manos.
El riesgo de malignización en la encondromatosis es superior a 10%, hasta 30% en algunas series, especialmente en las lesiones de ubicación distal, y hasta 40% cuando son múltiples y axiales. Es importante considerar lo anterior cuando se toma la decisión de intervenir en el curso de esta enfermedad.
Osteocondroma
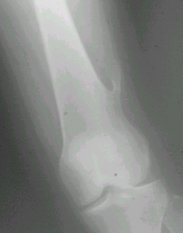
El osteocondroma, también denominado exostosis osteocartilaginosa, es una lesión exuberante, una exostosis ósea recubierta de cartílago. Se ubica en la superficie externa del hueso, que crece y se rodea de un capuchón de cartílago, y da el aspecto que se ve en la figura 8.
 Tamaño completo
Tamaño completo Figura 8. Osteocondroma de fémur distal.
Esta lesión se clasifica como tumor por la deformación que produce, pero algunos autores no lo consideran así, porque está formado por hueso y cartílago normal. En todo caso, lo más importante es que es el tumor óseo primario más frecuente.
Muchos grupos, incluso el nuestro, denominan osteocondroma la exostosis subungueal o “cacho” de la falange distal, que habitualmente se ve en el primer ortejo. Otros autores consideran que esto no es correcto y que esa lesión corresponde a otro tipo de entidad, porque tiene un componente infeccioso o traumático.
Es un tumor benigno propio de individuos muy jóvenes, a diferencia del anterior: 70% de las lesiones osteocondrales se encuentran en las dos primeras décadas de la vida, como se puede ver en el gráfico de la figura 9. Es más frecuente en varones.
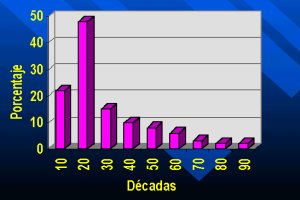 Tamaño completo
Tamaño completo Figura 9. Distribución del osteocondroma según edad.
La lesión que comienza precozmente causa trastornos de crecimiento, con acortamiento y deformidad de la extremidad afectada. En caso contrario, habitualmente es asintomática y se diagnostica como un hallazgo.
Puede cursar con aumento de volumen o dolor, cuya causa más frecuente es la compresión de nervios, tendones, músculos por la masa tumoral. La localización que más dolor causa es la cara interna o medial del fémur distal, principalmente en mujeres, debido a que éstas usan pantalones ajustados y caminan rozando las piernas, lo que provoca las molestias.
Otra causa de dolor es la bursitis, que es la inflamación del capuchón cartilagíneo que cubre el tumor; éste consta de hueso, cartílago y, por fuera, este capuchón o bursa.
El dolor también se puede deber a una fractura, que es más frecuente en los osteocondromas pediculados, pues los sésiles tienen una base amplia de unión con el hueso.
Finalmente, lo más importante de recordar es que cuando un osteocondroma duele, además de las tres causas señaladas se debe descartar la sarcomatización, ya que por definición los osteocondromas son indoloros.
La ubicación más frecuente es alrededor de la rodilla, metafisiaria, habitualmente en fémur distal. En la figura 10 se muestra un ejemplo radiográfico de exostosis u osteocondroma.
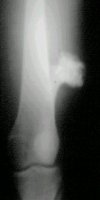 Tamaño completo
Tamaño completo Figura 10. Exostosis de fémur distal.
Se debe considerar que el tamaño de la lesión es el doble o triple de lo que se observa en la radiografía, porque la gran lesión de partes blandas no se refleja en la radiología simple, por tratarse de cartílago.
La ubicación es habitualmente metafisiaria, pero, cuando el tumor es pediculado, se puede sospechar radiológicamente porque, con el crecimiento, se aleja de la articulación.
La recidiva, luego del tratamiento quirúrgico, es mayor en los tumores sésiles que en los pediculados, pero la malignización no supera 1%.
Como la lesión siempre es exofítica, los patólogos que ven la pieza no la pueden interpretar como un condroblastoma, porque el osteocondroma siempre sale y se aleja de la articulación.
Osteocondromatosis
La osteocondromatosis, en la mayoría de los casos, es hereditaria, autosómica dominante. Es más frecuente en varones; en general, se manifiesta más precozmente que el osteocondroma solitario y aparece en niños menores de 10 años.
El porcentaje de malignización en la osteocondromatosis aumenta a 10%-20%, especialmente en lesiones múltiples y axiales.
Los encondromas y osteocondromas se pueden malignizar a un condrosarcoma, pero también pueden aparecer osteosarcomas secundarios.
Condroblastoma
También se denomina condroblastoma epifisiario o benigno, aunque como nomenclatura basta condroblastoma, ya que se sabe que la lesión epifisiaria es característica.
Es un tumor benigno, menos frecuente que los anteriores, de modo que se ve sólo en centros de referencia. La edad más frecuente de aparición es la segunda década de la vida: alrededor de 90% de los condroblastomas aparecen antes de los 20 años.
Es más frecuente en varones y poco frecuente en adultos. La localización y la edad son muy importantes para el diagnóstico; no se debe pensar en un tumor de células gigantes antes de los 20 años. Por otra parte, desde el punto de vista radiológico también hay una diferencia importante entre ambas entidades: en el condroblastoma habitualmente se presenta una periferia esclerótica, que casi nunca se ve en el tumor de células gigantes.
La localización epifisiaria es típica, pero también puede aparecer en núcleos de osificación secundarios, por ejemplo, en trocánter mayor. Lo habitual es que aparezca en huesos largos, en tibia proximal, fémur proximal y distal y húmero proximal. En la figura 11 se puede ver una lesión osteolítica cerca de la epífisis proximal de la tibia.
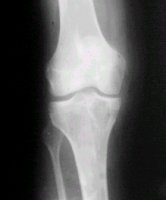 Tamaño completo
Tamaño completo Figura 11. Condroblastoma en radiografía AP de rodilla.
Desde el punto de vista radiológico se manifiesta como una lesión osteolítica, excéntrica, epifisiaria, muy similar al tumor de células gigantes. Lo que los diferencia es la presencia de cartílago, cuya ausencia puede aumentar la duda, más aún si se trata de una localización infrecuente, como el talón.
Las principales características clínicas son el dolor y el aumento de volumen. Con menos frecuencia este tumor produce derrame articular, que se presentó en el 20% de los casos en nuestra experiencia, con líquido prácticamente normal. Por lo tanto, en un tumor alrededor de la rodilla con derrame articular se debe pensar en un condroblastoma
Condroma fibromixoide
El condroma fibromixoide es el menos frecuente en este grupo de tumores. En nuestro grupo, la experiencia es de 7 u 8 casos. En la literatura se puede encontrar con el nombre de fibroma condromixoide.
Es un tumor benigno formador de cartílago y se considera una rareza. Es más frecuente en las dos primeras décadas de la vida. Su presentación no se diferencia por sexo. Se puede ver en adultos, pero su distribución etaria es bastante aleatoria.
Se ubica de preferencia en la metáfisis de los huesos largos, con mayor frecuencia en la tibia proximal.
También predomina como hallazgo, pero puede haber dolor y aumento de volumen. En la radiología se pueden ver lesiones radiolúcidas, excéntricas y expansivas, tal como se muestra en la figura 12.
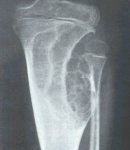 Tamaño completo
Tamaño completo Figura 12. Condroma fibromixoide tibial proximal.

