Cursos
← vista completaPublicado el 1 de junio de 2004 | http://doi.org/10.5867/medwave.2004.05.3616
Aspergilosis: diagnóstico
Aspergillosis: diagnosis
Resumen
Este texto completo es la transcripción editada y revisada del Curso de Inmersión en Micosis Invasiva, organizado en Santiago por Merck, Sharp & Dohme durante los días 1 y 2 de julio de 2003.
En 1974 o 1976, Aisner describió, en Annals of Internal Medicine, dos grupos de pacientes. Uno, diagnosticado dentro de los cuatro primeros días del inicio de los síntomas, los que mostraron tendencia a sobrevivir; y otro grupo de diagnóstico tardío, en la mayoría de los casos más de dos semanas después del inicio de los síntomas, y virtualmente todos murieron.
Como las conidias están en todas partes y se inhalan fácilmente, en muchos pacientes el cultivo de desgarro para Aspergillus no resulta tan útil para el diagnóstico como habíamos esperado que fuera; pero el cultivo de desgarro, sumado a la enfermedad subyacente, sí puede ser de gran ayuda. Un cultivo de desgarro positivo para Aspergillus, en una persona sana, no significa nada; en un trasplantado de médula ósea lo significa todo. La mejor manera de hacer el diagnóstico es por biopsia, pero con frecuencia no se puede hacer biopsia en los pacientes que más la necesitan. Como se ha señalado, la aspergilosis se asocia con angioinvasión e infarto tisular con hemorragia, por lo que no es tan simple hacer una biopsia. Por eso, muchos de los diagnósticos publicados eran post mortem, con estudio tisular de autopsias. El diagnóstico post mortem sirve para publicar en revistas académicas, pero no ayuda al paciente.
¿Cómo se puede hacer el diagnóstico, entonces? John Perfect presenta un hermoso trabajo con pacientes de alto riesgo (Perfect CID 33:1824,01), trasplantados de médula ósea, 64% de cuyos cultivos positivos estaba asociado con enfermedad: neutropenia y enfermedades hematológicas. En grupos de menor riesgo, con trasplante de médula ósea, pero aún importante, 28%. También importante, tratamiento con corticoides, y en los casos de VIH, que ya no se ven con frecuencia, y en los trasplantes de órganos, que son los de corazón, pulmón e hígado, no los de riñón. También presenta algunos casos de diabéticos, pero no estoy seguro de lo que significa esto, porque tenemos muchísimos casos de diabetes. En general, en el trabajo se estudian enfermos de riesgo alto e intermedio. En los de alto riesgo, el cultivo positivo es muy importante para el diagnóstico, y en los de riesgo intermedio, conviene pensar seriamente en él.
Significado del cultivo positivo
Depende de la especie de Aspergillus que se encuentre. El más frecuente es el A. fumigatus. Hay aspergilosis pulmonar invasora, aspergilosis necrotizante crónica, cuadro que puede presentar cualquier individuo fumador o que tenga algún daño pulmonar de base; el hongo se aloja en el pulmón y se lo va comiendo lentamente, no sólo en los individuos con inmunosupresión sistémica. También hay frecuentemente colonización y contaminación en los cultivos. Fuera del A. fumigatus, lejos el más frecuente, está el A. flavus que preocupa un poco; el A. nidulans, no mucho; el A. niger, que es casi siempre colonización y contaminación; y luego el A. terreus, que es relativamente frecuente en Europa. Es importante, porque es resistente a la amfotericina B. Aunque es positivo en no más de 4% de los cultivos, importa identificarlo, porque el paciente que tiene A. terreus no se va a mejorar con amfotericina. .
Mortalidad
En una revisión publicada por Lim a comienzos de los noventa, aparece una mortalidad muy alta; en 50 casos, 87% de los que tenían trasplante de médula ósea murieron; en los casos de leucemia y linfomas, alrededor de la mitad. En los trasplantes de riñón, bastante elevado, pero hay muy pocos, lo mismo que los trasplantes de pulmón. No es una enfermedad leve. Los factores que contribuían a la mortalidad en aquella época (a comienzos de los noventa) son la falta de medicamentos eficaces; había pocos y todos muy tóxicos; el diagnóstico precoz era muy difícil; no se obtenía una buena respuesta inflamatoria en esos pacientes; y no había buenos ensayos de laboratorio para el diagnóstico. Esto ha mejorado, por lo menos en relación con la aspergilosis.
Criterios de diagnóstico
El Grupo de Estudio de Micosis del Comité Europeo de Investigación en Oncología (EORTC/MSG), llegó por fin a un consenso que vale para el diagnóstico, no sólo de Aspergillus sino también de Fusarium, Trichosporium y Zygomyces.
Estas enfermedades se adquieren por inhalación y se inician cuando las conidias se alojan en los senos paranasales o, con mayor frecuencia, en los pulmones. Si se documenta una patología compatible, por ejemplo, neumonía o sinusitis, en un paciente predispuesto, el diagnóstico lo hace el hallazgo del hongo en cultivo de secreción o por histopatología, en una muestra de biopsia, en un terreno normalmente estéril. Esto es fácil, pero tardío. Estos pacientes están casi al borde de la muerte.
Si se quiere hacer un diagnóstico más precoz, tendremos enfermedad probable, tomando como criterios los factores del huésped, la clínica y un factor micológico, que no es tan útil como la biopsia.
Factores del huésped: neutropenia, tratamiento corticoesteroidal, trasplante u otra situación de inmunosupresión sistémica.
Factores clínicos: neumonía, sinusitis, compromiso cutáneo, a veces, lamentablemente, absceso cerebral.
Ahora podemos agregar los cambios radiográficos, que son lesiones que plantean o indican aspergilosis, como los infiltrados, cavitaciones, bolo micótico y el signo del halo. Estos criterios quedaron aceptados hace poco por el consenso europeo y ahora también en los Estados Unidos.
Criterios micológicos: dos cultivos de desgarro positivos, o un cultivo de lavado broncoalveolar positivo, o dos análisis de Platelia positivos en desgarro o uno positivo en lavado broncoalveolar. Este es un análisis nuevo que se está realizando para Aspergillus galactomannans. Ya está aprobado en los Estados Unidos y podremos adquirirlo en algunos meses más. Desgraciadamente, Biorad va a tratar de vender las placas en dos mil dólares la placa de 96 determinaciones, por lo que no sé si todos van a poder disponer de él. Además, se debe monitorizar la evolución del paciente dos veces por semana, por lo que el costo va a ser muy alto.
El análisis de la polimerasa en cadena (PCR) tiene potencial para diagnóstico, pero aún
no está listo para el uso general, en parte porque es tan sensible que da demasiados falsos positivos.
Signos radiológicos
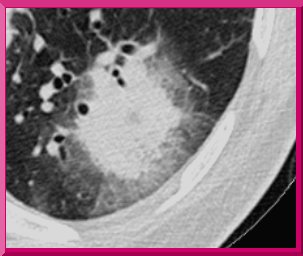
La figura 1 muestra el signo del halo en un paciente neutropénico. Es la zona de aspecto nebuloso que rodea el infiltrado y corresponde a sangre extravasada del tejido infartado.
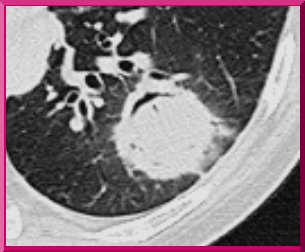
Si este cuadro avanza y aumentan los leucocitos polimorfonucleares, puede haber necrosis al interior del infiltrado, donde se observa la bola micótica con la creciente aérea que muestra la figura 2 y que es una manifestación tardía. Para presentarla, el enfermo debe sobrevivir un tiempo, por eso se necesita el diagnóstico precoz, porque muchos pacientes se mueren sin llegar a las manifestaciones tardías de la enfermedad.
 Tamaño completo
Tamaño completo Figura 1. TAC en aspergilosis pulmonar invasora. Signo del halo.
 Tamaño completo
Tamaño completo Figura 2. TAC en aspergilosis pulmonar invasora. Bola fúngica.
Es importante apreciarlo, pero sólo en los pacientes neutropénicos; en un paciente no neutropénico, el signo del halo no es tan específico de aspergilosis.
Estas lesiones, que se ven muy bien en TC, mejor que en la radiografía convencional, son características de aspergilosis, o bien fusariosis, tricosporosis o zygomicosis, que son todas angioinvasoras. Por eso, en paciente de riesgo que presenta una neumonía, se hace una TAC, a veces antes de la radiografía, en busca del signo del halo
Diagnóstico serológico
Es preciso conocer la calidad del control para establecer el punto de corte en el ELISA. Si se utiliza para diagnóstico de aspergilosis invasora, el antígeno es A. galactomannans y, en diferentes series publicadas, la sensibilidad es de 65% a 100%. La especificidad es de 81% a 100% según cuál artículo publicado se consulta. Los nuevos análisis son mejores y dan sobre 90% en sensibilidad y especificidad; además, son capaces de detectar el hongo antes del inicio clínico de la enfermedad. La sensibilidad aumenta con las determinaciones seriadas. Para el diagnóstico, debe haber dos determinaciones positivas.
Maertens y cols publicaron un trabajo muy bueno en el Journal of Infectious Diseases (JID 186:1297, 2002) sobre la determinación prospectiva de galactomannan de Aspergillus en 100 receptores de alotrasplante de células troncales, con muy buenos resultados.
Puede haber falsos positivos, en los primeros días posteriores al trasplante de médula ósea, por absorción de antígeno aspergilar por mucositis. También sucede en niños, probablemente porque su intestino no es capaz de excluir los antígenos de Aspergillus.
El método también funciona muy bien en el lavado broncoalveolar.
La calificación de enfermedad probable corresponde al paciente vulnerable, con infiltrados pulmonares sospechosos, pero sin una confirmación micológica definitiva, es decir, sin una demostración de la presencia de Aspergillus. Algunos de ellos tienen positivo el análisis, pero no sabemos lo que eso significa.
Hay un ensayo nuevo, desarrollado en Japón, modificación del test del Limulus para CID, que mide el nivel de 1,3 beta D glucano. Es interesante, porque pesquisa muchos hongos diferentes, Aspergillus, Candida, etc. Parece que es muy bueno, no da muchos falsos positivos y tiene buena especificidad. Aún no ha salido de Japón, no lo tiene nadie más todavía y no sé qué va a resultar de él, pero es un posible análisis panmicótico, que podría pesquisar fácilmente la presencia de hongos en el torrente sanguíneo.
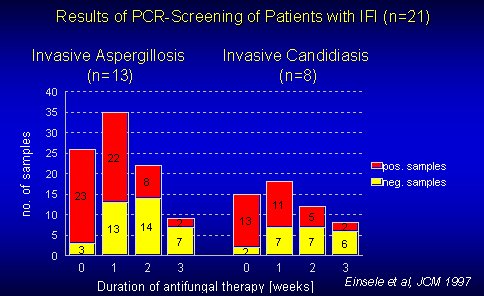
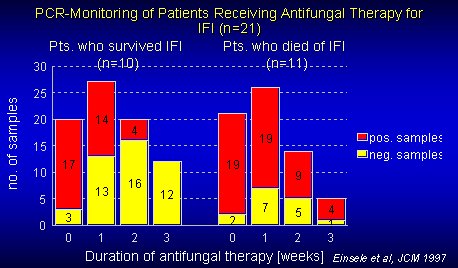
Respecto al análisis de PCR, que detecta una columna vertebral común a todos los hongos, Candida, Aspergillus, Tricosporium y Criptococcus, no demora mucho y aparece bien en determinaciones seriadas. El problema es que las series estudiadas son todas muy pequeñas, y no se puede patentar un análisis y señalarlo cómo el mejor con los resultados de 29 pacientes (Figuras 3 y 4).
 Tamaño completo
Tamaño completo Figura 3. Análisis de PCR en pacientes con micosis invasiva.
 Tamaño completo
Tamaño completo Figura 4. Monitoreo con PCR de pacientes recibiendo terapia antifúngica.
En el paciente vulnerable, clínicamente, se busca neumonía, con hemoptisis, infarto pulmonar, signos radiológicos de infiltrados, bola micótica y hemorragia, sinusitis necrotizante con escaras, y, menos frecuente, pero horrible cuando existe, el absceso cerebral. Ocasionalmente hay lesiones cutáneas. Es necesario recordar que el Aspergillus suele penetrar por los catéteres, los que coloniza. Más rara es la invasión por el tubo digestivo. La Candida invade con frecuencia por el tracto digestivo. El Aspergillus generalmente invade desde afuera, por el aparato respiratorio.

