Publicado el 1 de enero de 2006 | http://doi.org/10.5867/medwave.2006.01.2423
Obesidad infantil y síndrome metabólico (II): experiencia en Cínica Santa María. Tratamiento
Childhood obesity and metabolic syndrome (II): Santa Maria Clinic experience in treatment
Resumen
La publicación de estas Actas Científicas ha sido posible gracias a una colaboración editorial entre Medwave y el Servicio de Pediatría del Hospital Clínico San Borja Arriarán.
Edición científica: Dr. Luis Delpiano.
Presentación
En un trabajo conjunto realizado en la Clínica Santa María de Santiago, con el fin de determinar la prevalencia del síndrome metabólico en los niños que consultan por obesidad, se estudió a 255 niños y adolescentes con un promedio de 11,3 años de edad, más menos 2,4 años; 44,7% eran hombres y 59,6% eran puberales. Realizamos evaluación antropométrica, TTGO, perfil lipídico y registro de presión arterial, y se utilizó la bioimpedanciometría como método para estimar la composición corporal.
Los criterios utilizados para definir síndrome metabólico se basaron en una publicación de Circulation, pero se modificó el valor de corte de la glicemia, porque en la actualidad se sabe que con glicemia sobre 110 mg/dl el riesgo es mayor, por lo que es erróneo clasificar a los niños con glicemia normal si tienen valores de 108 ó 110 (Circulation 2004; 110: 2494-7). Así, se definió el síndrome metabólico por la presencia de tres o más de los criterios siguientes: glicemia 100 mg/dl o más; HDL menor de 50 mg/dl y, en hombres de 14 a 19 años, menor de 45 mg/dl; triglicéridos 100 mg/dl o más; cintura mayor que el percentil 75 para edad y sexo; presión arterial mayor que el percentil 90 para edad, sexo y talla. En este estudio consideramos la circunferencia de cintura sobre el percentil 75, pero algunos trabajos consideran este parámetro en el percentil 90.
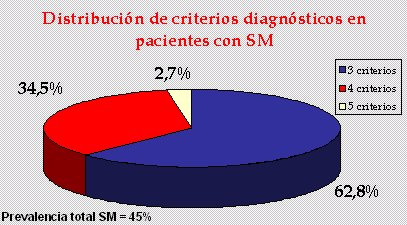
La prevalencia total de síndrome metabólico fue de 45% de los niños; de ellos, 62,8% presentaron tres criterios diagnósticos, 34,5% presentaron cuatro criterios diagnósticos y 2,7% presentaron los cinco criterios (Fig. 1).
 Tamaño completo
Tamaño completo Figura 1. Criterios diagnósticos en pacientes con síndrome metabólico.
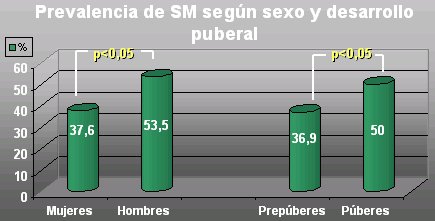
Al comparar según desarrollo puberal y sexo, se encontró que la prevalencia de síndrome metabólico fue significativamente mayor en hombres que en mujeres, y que los púberes presentaron el síndrome metabólico con una frecuencia significativamente mayor que los pacientes prepuberales (Figura 2).
 Tamaño completo
Tamaño completo Figura 2. Síndrome metabólico según sexo y desarrollo puberal.
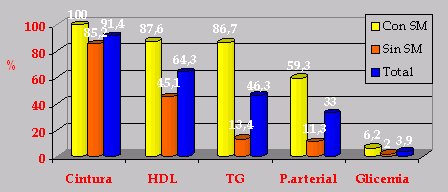
En cuanto a la frecuencia de presentación de los criterios diagnósticos de síndrome metabólico, la circunferencia de cintura estuvo presente en 100% de los pacientes. Esto es importante, porque consideramos el percentil 75, que se podría decir que es un poco exigente, pero en general los niños sobrepasaban ampliamente este valor, es decir, no hubo niños en el percentil 80 u 85, sino que en su mayoría fluctuaban entre los percentiles 95 y 99, lo que no modificó mucho los resultados. En los niños con síndrome metabólico y en los niños sin síndrome metabólico (Fig. 3), la circunferencia de cintura fue el criterio más presente. En orden de frecuencia le siguen la alteración del HDL, los triglicéridos y la presión arterial. Afortunadamente, la glicemia fue el criterio que menos se alteró.
 Tamaño completo
Tamaño completo Figura 3. Frecuencia de presentación de criterios de síndrome metabólico en pacientes con síndrome metabólico y sin él.
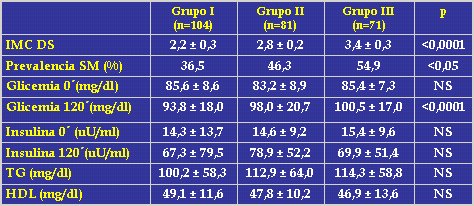
Los grupos se clasificaron según la gravedad de la obesidad: grupo I, con los pacientes que tuvieron z score entre 2,0 y 2,5 de IMC; grupo II, entre 2,5 y 3,0; y grupo III, los pacientes con obesidad grave, con valor mayor de 3,0. La prevalencia de síndrome metabólico fue significativamente superior en los niños más obesos. En los niveles de glicemia basal no hubo diferencias significativas, pero los niveles de glicemia postcarga subieron a medida que aumentaba la gravedad de la obesidad. No hubo diferencias estadísticamente significativas en los niveles de insulina, HDL y triglicéridos; éstos aumentaron con el grado de obesidad y los HDL disminuyeron (Tabla I).
 Tamaño completo
Tamaño completo Tabla I. Prevalencia de síndrome metabólico según gravedad de la obesidad.
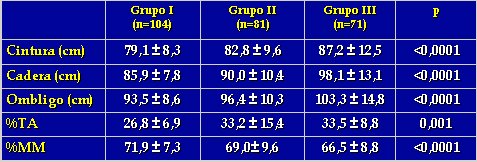
En cuanto a la circunferencia de cintura, cadera y ombligo, se observó diferencias significativas entre los grupos, con valores mayores en los pacientes obesos que en los no obesos. El porcentaje de tejido adiposo y masa magra, determinado mediante bioimpedanciometría, fue mayor y menor, respectivamente, en los pacientes más obesos, en forma significativa (Tabla II).
 Tamaño completo
Tamaño completo Tabla II. Circunferencias de cadera, cintura y ombligo y porcentaje de masa grasa y magra, según gravedad de la obesidad.
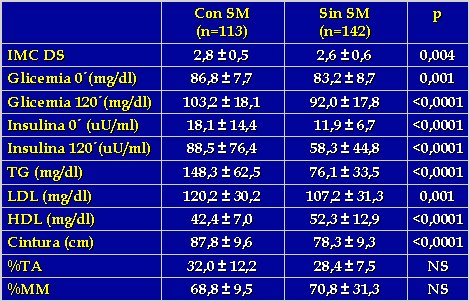
También se clasificó la muestra en dos grupos: con síndrome metabólico y sin él; aquí se observaron las mayores diferencias. Los niños con síndrome metabólico eran más obesos y tenían mayor nivel de glicemia, insulina y triglicéridos, en escala significativa, que los niños que no tenían el síndrome (Tabla III). Los LDL no están incluidos como criterio diagnóstico en ningún trabajo, pero en adultos se considera que el paciente que presenta riesgo cardiovascular debe mantener cifras menores de 100 mg/dl, y en este estudio hubo niños de 7 años con LDL 120, 140 ó 150 mg/dl. Este dato se podría considerar como criterio diagnóstico, porque es un marcador, por lo menos en adultos, de riesgo cardiovascular. Los niveles de HDL fueron significativamente menores en los niños con síndrome metabólico.
 Tamaño completo
Tamaño completo Tabla III. Características antropométricas y de laboratorio de los niños con síndrome metabólico y sin él.
Manejo del síndrome metabólico
El síndrome metabólico es reversible. Es grave, porque denota que el paciente está en riesgo de sufrir una serie de complicaciones, pero todavía queda algo por hacer. Lo más importante es la prevención de la obesidad mediante dieta saludable y fomento de la actividad física; luego, el manejo adecuado de la obesidad. Hay una serie de recomendaciones de la Academia Americana de Pediatría (American Academy of Pediatrics, AAP), Academia Americana de Diabetes (ADA), American Heart Association (AHA) y National High Blood Pressure Program (NHBPP), dirigidas a pesquisar en forma precoz a los niños y controlarlos en forma adecuada.
En cuanto al manejo de la obesidad, en niños menores de 7 años con IMC en el percentil 95 o superior, la AAP recomienda mantener su peso si hay hipertensión arterial y bajar al percentil 85 o inferior, si hay complicaciones secundarias. Llama la atención que en un niño de siete años con percentil mayor de 95 sólo se recomiende que mantenga el peso y no hacerlo bajar, aun cuando sea hipertenso; parece un criterio poco exigente. En los niños mayores de 7 años se recomienda que bajen de peso con IMC mayor o igual al percentil 95, o con IMC entre percentil 85 y 95 y una complicación no aguda secundaria a la obesidad.
Los beneficios de la actividad física se han demostrado en una serie de trabajos. Se sabe que el ejercicio mejora la insulinosensibilidad en niños, adolescentes y adultos; reduce los niveles de insulina en ayunas; mejora la presión arterial y mejora los niveles de glicemia a las dos horas en un test de tolerancia a la glucosa oral. La recomendación de la Academia Americana de Pediatría son 30 minutos diarios de ejercicio aeróbico, lo que en la práctica no es fácil de cumplir (Int J Obes Relat Metab Disord 2002; 26: 1310-16).
En cuanto a medicamentos, en pacientes con intolerancia a la glucosa se utilizan hipoglicemiantes orales (biguanidas o tiazolidinedionas); en adolescentes con insulinorresistencia, lo que más se utiliza es la metformina. Estudios en adultos demuestran los beneficios de los fármacos asociados a la actividad física en el manejo de la baja de peso.
Para la pesquisa precoz, La AAP, ADA, AHA y NHBPP recomiendan:
- Controlar cada dos años con glicemia en ayunas a niños con IMC en el percentil 85 o superior (sobrepeso), historia familiar de diabetes mellitus o signos de insulinorresistencia, desde los 10 años o antes, a la pubertad.
- El comité de expertos en obesidad de la AAP recomienda medir la glicemia e insulinemia en niños con riesgo de insulinorresistencia y en niñas que presenten pubertad temprana o menarquia temprana; evaluar el perfil lipídico en niños con antecedente familiar de enfermedad cardiovascular precoz o hipercolesterolemia en los padres de 240 mg/dl o más; evaluar con medición de presión arterial a todo niño con sobrepeso; evaluar con perfil lipídico y glicemia en ayunas a todo niño con sobrepeso y prehipertensos.
- Además, la medición de la presión arterial debe ser parte del examen físico en el control pediátrico de todo niño mayor de 3 años. Hay tablas útiles para determinar en forma temprana dónde se ubica el niño.
Derivación
Los criterios para derivar al especialista son los siguientes:
- niño que avanza con rapidez en la curva de peso, que en poco tiempo se salta carriles y no cesa de subir de peso;
- antecedentes familiares de riesgo cardiovascular;
- niños nacidos PEG o GEG, con exceso de peso;
- sospecha clínica de insulinorresistencia o síndrome metabólico.
En el punto 2 se considera a los hijos de padres obesos, diabéticos, hipertensos o dislipidémicos. Entre los criterios diagnósticos de síndrome metabólico no se consideran los antecedentes familiares, lo que puede ser un defecto, porque no es lo mismo un niño con un contexto familiar de riesgo, que un niño que no lo tiene. Se sabe que los niños que presentan antecedentes familiares desarrollan en mayor proporción patología cardiovascular a largo plazo, por lo que debe ser un criterio de inclusión, en el momento de clasificar a los niños.
Conclusiones
El síndrome metabólico es un diagnóstico que debe considerarse en la evaluación de un niño o adolescente con sobrepeso u obesidad. El diagnóstico precoz de los pacientes en riesgo, por parte del pediatra, es crucial para prevenir el desarrollo del síndrome con su morbilidad asociada a mediano y largo plazo.

