Suplementos
← vista completaPublicado el 11 de octubre de 2016 | http://doi.org/10.5867/medwave.2016.6552
Insuficiencia cardiaca: rol de la imagenología cardiovascular
Heart failure: role of cardiovascular imaging
Resumen
Se analiza la utilidad de la ecocardiografía y nuevas técnicas de dianóstico cardiológico no invasivo en la valoración de la insuficiencia cardiaca. Se valora la utilidad de la coronariografía no invasiva por tomografía computarizada, así como las crecientes aplicaciones de la resonancia magnética en el estudio de la cardiopatía isquémica, miocardiopatías y displasia arritmogénica del ventrículo derecho. Para este propósito, se utilizan algunos casos clínicos. Se enfatiza la importancia del uso combinado de estas técnicas, especialmente en los pacientes con insuficiencia cardiaca cuya etiología sea la cardiopatía isquémica o alguna miocardiopatía.
Introducción
La insuficiencia cardiaca es la primera causa de hospitalización en mayores de 65 años, convirtiéndose en la nueva “epidemia del siglo XXI” con una mortalidad que alcanza aproximadamente al 50% de los pacientes un año después del diagnóstico [1],[2]. De esta manera, el pronóstico de la insuficiencia cardiaca es peor que el del cáncer independientemente del género [3].
En la actualidad, la imagenología cardiaca constituye una herramienta indispensable para el diagnóstico etiológico y el manejo de la insuficiencia cardiaca [4],[5]. La ecocardiografía y específicamente el Doppler tisular tienen un papel central en la evaluación de la función sistólica de los pacientes con esta enfermedad. A su vez, la resonancia cardiaca es ampliamente utilizada en la valoración de la insuficiencia cardiaca secundaria a miocardiopatías.
Imagenología en la insuficiencia cardiaca
Función ventricular
En pacientes con insuficiencia cardiaca, el uso de la imagenología tiene como objetivo principal el estudio de la función ventricular, a través de la estimación de la fracción de eyección del ventrículo izquierdo, las características de llenado del ventrículo izquierdo, y la función del ventrículo derecho.
La evaluación de la función del ventrículo izquierdo mediante ecocardiografía modo M, es todavía una alternativa por su alta resolución temporal. Sin embargo, es inexacta en pacientes que presentan ventrículos con alteración segmentaria de la contracción y/o geometría no elíptica. En la actualidad, la ecocardiografía bidimensional sigue siendo la herramienta diagnóstica no invasiva principal en la evaluación de pacientes portadores de insuficiencia cardiaca, y es considerada la técnica de evaluación inicial en las actuales guías para el diagnóstico y manejo de esta condición clínica [6].
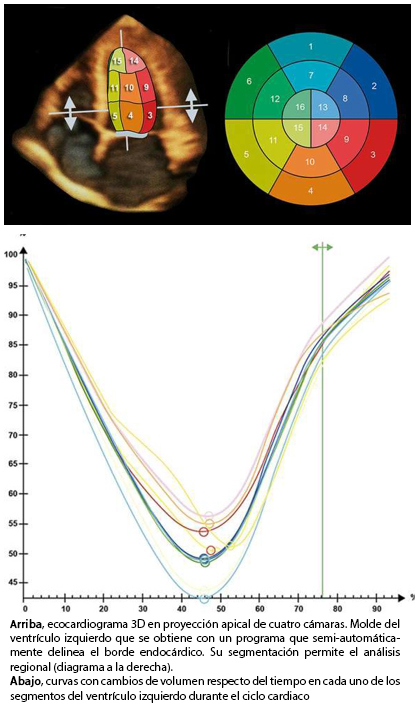
Si bien, la ecocardiografía bidimensional tiene alta sensibilidad y especificidad para evaluar la función del ventrículo izquierdo, es una técnica operador dependiente y requiere de competencias y experiencia en la obtención de planos ecocardiográficos adecuados, que permitan la estimación de la fracción de eyección con exactitud. Por otra parte, el método de discos apical biplano modificado de Simpson –ampliamente utilizado– requiere la definición precisa del endocardio ventricular, para la obtención de una fracción de eyección correcta (Figura 1). Por lo tanto, cuando las imágenes ecocardiográficas obtenidas no son adecuadas, el uso de contraste ecocardiográfico permite superar este problema. La ecocardiografía bidimensional también permite objetivar la existencia de alteración segmentaria de la contracción del ventrículo izquierdo, hallazgo que puede o no representar patología isquémica, como se discutirá más adelante.
El advenimiento de la ecocardiografía tridimensional –recientemente validada– permite la evaluación de la función global y regional volumétrica del ventrículo izquierdo en tiempo real [7],[8].
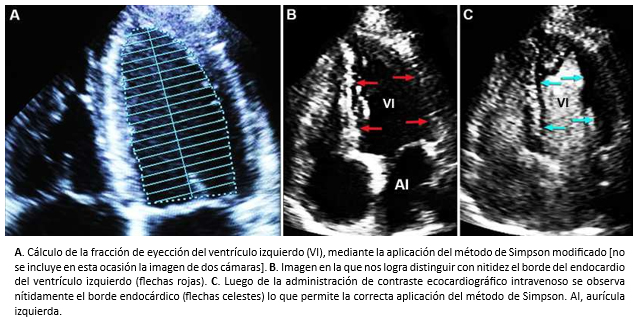 Tamaño completo
Tamaño completo La principal ventaja de la ecocardiografía tridimensional sobre la ecocardiografía modo M y la ecocardiografía bidimensional, es que no requiere un supuesto geométrico para la estimación de la fracción de eyección e incorpora el ápex del ventrículo izquierdo en el análisis, cuestión que por lo general no es posible con ecocardiografía bidimensional. Por lo tanto, la ecocardiografía tridimensional mejora la estimación de los volúmenes y la función del ventrículo izquierdo en pacientes con insuficiencia cardiaca [9].
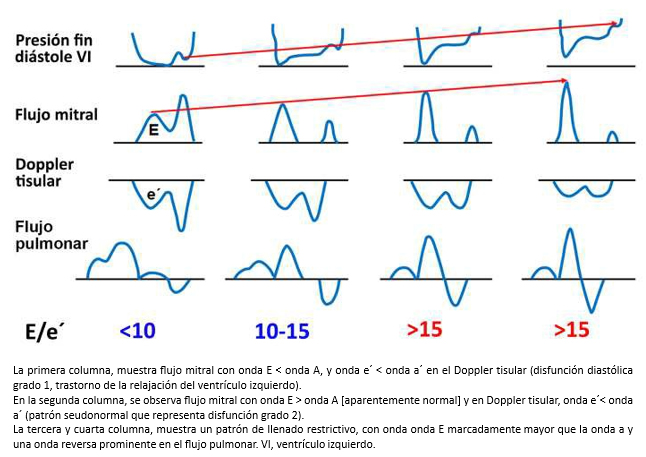
Un porcentaje significativo de pacientes que desarrollan un síndrome de insuficiencia cardiaca tienen la función sistólica del ventrículo izquierdo normal o casi normal, como ocurre por ejemplo en la cardiopatía hipertensiva e isquémica, miocardiopatía hipertrófica, o en las miocardiopatías restrictivas [10]. Clínicamente, muchas veces no es posible discernir si la insuficiencia cardiaca es consecuencia de disfunción sistólica, diastólica, o la coexistencia de ambas. En este sentido, existen algunos criterios diagnósticos que permiten establecer la existencia de insuficiencia cardiaca diastólica. Estos son: signos y síntomas de insuficiencia cardiaca; FEVI ≥ 50% por ecocardiografía y elementos de disfunción diastólica en el Doppler cardiaco convencional y doppler tisular (Figura 2).
 Tamaño completo
Tamaño completo En este escenario, el doppler tisular en combinación con el Doppler cardiaco convencional, permiten objetivar en estos pacientes la disfunción diastólica del ventrículo izquierdo y estimar su severidad [11]
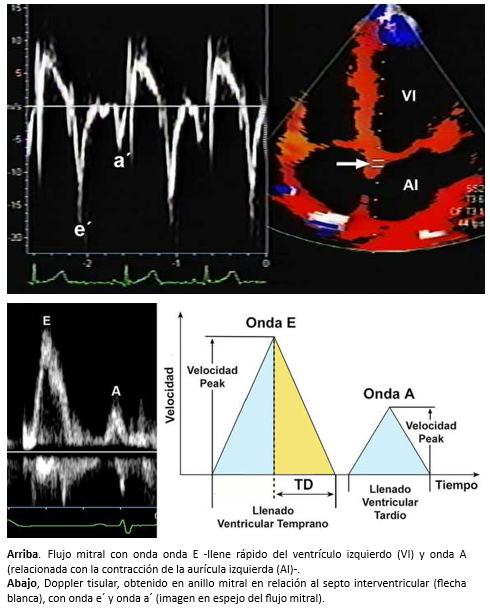
El uso de las velocidades de flujo mitral mediante Doppler espectral pulsado y las velocidades del tejido miocárdico –a nivel del anillo mitral– mediante doppler tisular, permite diferenciar la disfunción diastólica leve (alteración de la relajación) del patrón de seudonormalización y patrón restrictivo, que representan disfunción diastólica más avanzada (Figura 3).
 Tamaño completo
Tamaño completo En individuos sin patología cardiaca, el Doppler tisular diastólico es una imagen en espejo del flujo diastólico transmural, con una primera onda e’ de mayor amplitud que la segunda onda a’ y con velocidades de la onda e’ > 8,5 cm/s [12]. En la disfunción diastólica del ventrículo izquierdo, existe una disminución de la onda e’ (< 8,5 cm/s), inversión de la relación e’/a’ que se hace < 1 [11].
Otro parámetro útil, es la medición de la relación E/e’ (onda E del flujo transmitral y onda e’ del doppler tisular del anillo mitral), que en individuos sanos y en las etapas iniciales de disfunción diastólica es < 10. Sin embargo, en la disfunción diastólica con patrón seudonormalizado del ventrículo izquierdo (estadio II) la relación se invierte y es > 10 [11] y supera los 15 cuando el patrón de llenado es restrictivo. Algunos autores ha demostrado que la relación E/e’ se correlaciona con la presión de llenado del ventrículo izquierdo [13],[14]. A su vez, una relación E/e’ > 15 es altamente específica de presiones elevadas en la aurícula izquierda, mientras que una relación E/e’ < 8, es altamente sensitiva para presiones normales en la aurícula izquierda [15]. Cabe destacar que la relación E/e’, ha sido validada en pacientes con taquicardia sinusal [16] y en pacientes con fibrilación auricular [17].
Por otra parte, las técnicas de deformación miocárdica, especialmente la deformación miocárdica por speckle tracking, que es ángulo independiente y por lo tanto es superior a la técnica de deformación miocárdica por Doppler, que es ángulo dependiente. No obstante, se requieren imágenes de ecocardiografía bidimensional de muy buena calidad que permitan el correcto delineamiento del endocardio. Los parámetros de deformación miocárdica que se obtienen son el strain (S) y strain rate (SR) (Figura 4). El primero de ellos representa la deformación del miocardio y el segundo la velocidad de la deformación. Ambos parámetros entregan información del estado contráctil del ventrículo izquierdo. El conocimiento de valores de referencia normales con deformación miocárdica por speckle tracking bidimensional [18] y tridimensional [19], han impulsado su uso en la práctica clínica rutinaria.
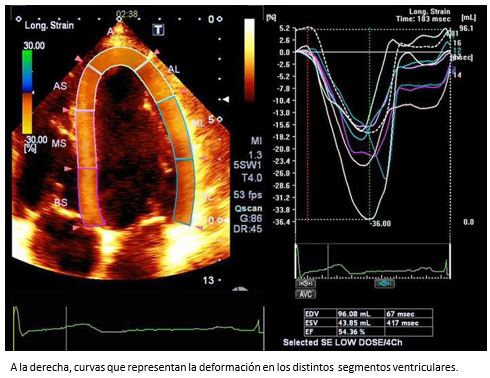 Tamaño completo
Tamaño completo Como fue señalado previamente, la ecocardiografía tridimensional es una técnica imagenológica que permite la estimación de los volúmenes del ventrículo izquierdo con mayor certeza (Figura 5) y el strain tridimensional (S3D) (Figura 6), convirtiéndose progresivamente –en la práctica clínica– en el estándar de oro para la evaluación de pacientes con insuficiencia cardiaca [7],[8]. En la Figura 7, se muestra el caso de un paciente con insuficiencia cardiaca severa estudiado con strain tridimensional, antes y después de terapia de resincronización cardiaca.
 Tamaño completo
Tamaño completo 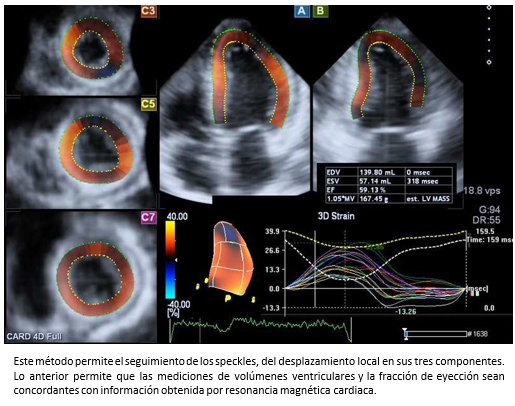 Tamaño completo
Tamaño completo 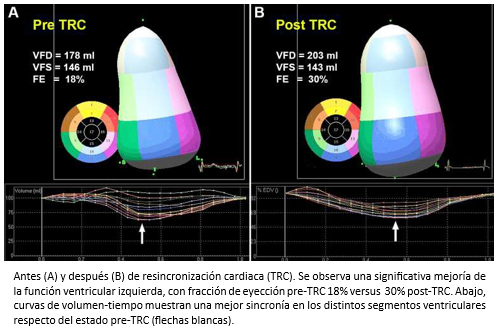 Tamaño completo
Tamaño completo Evaluación del ventrículo derecho
La evaluación del ventrículo derecho y la presión de la aurícula derecha [20] es de gran importancia para el manejo de los pacientes con insuficiencia cardiaca descompensada [21],[22].
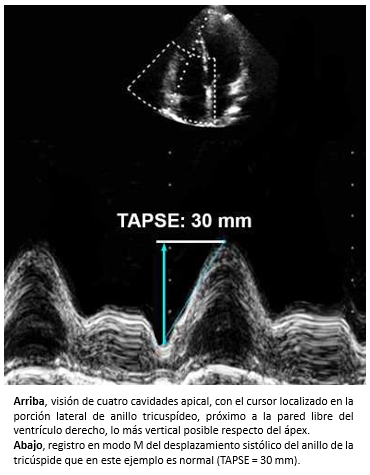
El estudio del ventrículo derecho es difícil porque se trata de una cámara que posee una geometría compleja y asimétrica con tres regiones: tracto de entrada, tracto de salida y cuerpo o miocardio apical [23]. Lo anterior, impide evaluar la función sistólica del ventrículo derecho cuantitativamente mediante ecocardiografía bidimensional, técnica que utiliza fórmulas basadas en la morfología de un cilindro uniforme. Por lo tanto, la evaluación es habitualmente cualitativa. Sin embargo, existen algunos parámetros que permiten la estimación semicuantitativa de la función del ventrículo derecho, destacando entre estos el TAPSE (que por sus siglas en inglés corresponde a la excursión sistólica del anillo tricuspídeo). La excursión sistólica del anillo tricuspídeo, es una medición realizada con ecocardiografía modo M, que mide la distancia del desplazamiento del anillo tricuspídeo desde el final del diástole al final del sístole (figura 8). Para su obtención, se usa la visión apical de cuatro cámaras de la ecocardiografía bidimensional, afín de colocar el cursor en la zona lateral del anillo tricuspídeo relacionado con la pared libre del ventrículo derecho, lo más vertical posible respecto del ápex (figura 8). El TAPSE (excursión sistólica del anillo tricuspídeo), se correlaciona con la fracción de eyección [24] y se considera un predictor de sobrevida en pacientes con insuficiencia cardiaca avanzada [25],[26]. Cuando la función sistólica del ventrículo derecho es normal, la velocidad del TAPSE es > 16 cm/s [27].
 Tamaño completo
Tamaño completo Otros parámetros actualmente usados son: el porcentaje del cambio del área del ventrículo derecho (diástole-sístole) (CAVD) y la técnica de deformación miocárdica mediante speckle tracking (figura 9). En el cambio del área del ventrículo derecho, se traza una línea recta en el plano del anillo tricuspídeo para luego delinear el endocardio del ventrículo derecho al final del diástole (VDD) y del sístole (VDS). Posteriormente, el cambio del área del ventrículo derecho, se calcula de la siguiente manera: VDD-VDS/VDD+100 (Figura 9). Valores > 44% se consideran normales. Sin embargo, no es una técnica recomendable para su uso rutinario en la práctica clínica por los supuestos geométricos que incorpora [27]. Actualmente, el método que permite obtener información más confiable, es la ecocardiografía tridimensional puesto que las mediciones cuantitativas que se obtienen con esta técnica no incorporan conjeturas geométricas [28],[29]. Además, la aparición y el desarrollo de la técnica de deformación miocárdica tridimensional, permite su utilización para la evaluación de la función del ventrículo derecho hoy en día [30] (Figura 9).
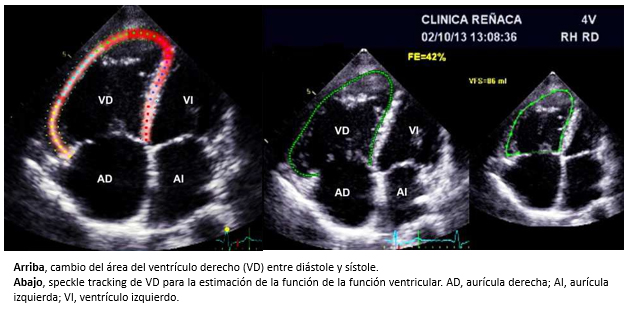 Tamaño completo
Tamaño completo Sin embargo, la resonancia cardiaca es la técnica diagnóstica que con mayor certeza permite evaluar las características morfológicas y funcionales del ventrículo derecho [31],[32] (Figura 10). Actualmente, es la técnica de elección para calcular los volúmenes diastólicos y sistólicos del ventrículo derecho y evaluar su función. Además, permite identificar la existencia de un infarto de ventrículo derecho como causa de dilatación del ventrículo derecho y es diagnóstica en la displasia arritmogénica del ventrículo derecho.
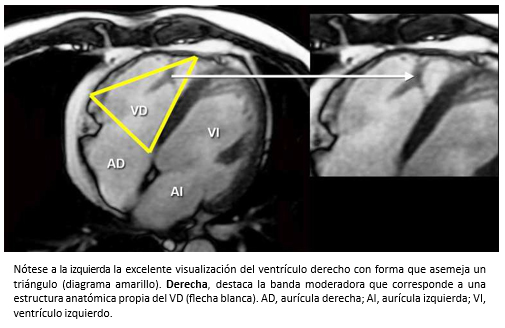 Tamaño completo
Tamaño completo Estimación de la presión de la aurícula derecha
El cálculo de la presión aurícula derecha es fundamental para estimar la hemodinamia del ventrículo derecho y para cuantificar la presión sistólica de la arteria pulmonar (PSAP). El diámetro de la vena cava inferior y de su colapso inspiratorio, permite estimar los rangos de la presión en la aurícula derecha. La medición debe ser realizada a 1-3 cm de la unión de la vena cava inferior y la aurícula derecha (Figura 11). Un diámetro de vena cava inferior menor a 20 mm con colapso inspiratorio adecuado (>40%) indica una presión de aurícula derecha mayor a 10 mmHg. Un diámetro de vena cava inferior mayor de 20 mm con colapso inspiratorio inadecuado (<40%) indica una presión de aurícula derecha mayor a 10 mmHg. Por último, la presión de la aurícula derecha debe considerarse indeterminada, en pacientes con vena cava inferior menor de 20 mm y colapso inspiratorio inadecuado (<40%) [22]. Esta guía reemplaza al método tradicional que categorizaba la presión de la aurícula derecha en cinco grupos con rangos de 5 mmHg cada uno, según el tamaño de la vena cava inferior y el grado de colapso inspiratorio [33].
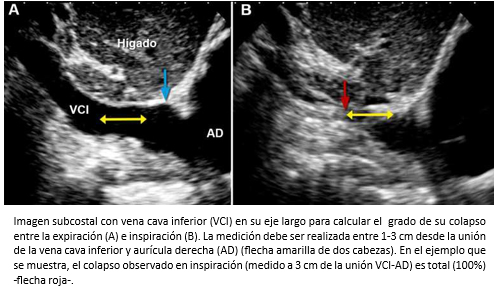 Tamaño completo
Tamaño completo Para calcular la presión sistólica del ventrículo derecho, se utiliza la velocidad máxima del reflujo tricuspídeo, que representa el gradiente de presión entre VD-AD (Figura 12). A este valor, se le agrega la presión de la aurícula derecha. La suma indica la presión sistólica de la arteria pulmonar, en ausencia de estenosis pulmonar [34]. Una presión sistólica de la arteria pulmonar mayor de 38 mmHg se considera hipertensión pulmonar [35].
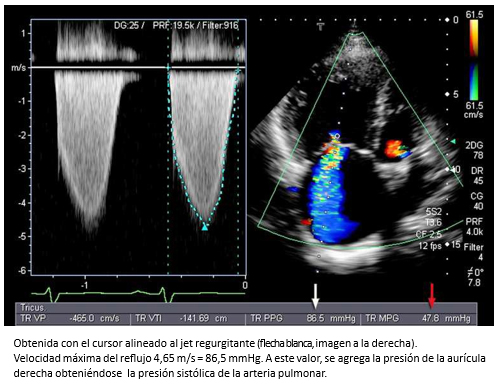 Tamaño completo
Tamaño completo Evaluación con ecocardiografía de las causas de insuficiencia cardiaca
La ecocardiografía en sus distintas modalidades, juega un importante rol en la determinación de la etiología de la insuficiencia cardiaca, puesto que permite la evaluación de la estructura y la función cardíaca tal como se analizó previamente. Un ecocardiograma que demuestre un ventrículo izquierdo dilatado con una disminución de su función sistólica global en ausencia de patología valvular significativa, sugiere una miocardiopatía dilatada. Por otra parte, hallazgos similares en presencia de alteración segmentaria de la contracción ventricular sugieren una miocardiopatía isquémica. No obstante, un ventrículo izquierdo dilatado y pobremente contráctil con alteración segmentaria de la contracción ventricular, puede corresponder perfectamente a una miocardiopatía dilatada. De hecho, la ecocardiografía bidimensional y el Doppler convencional no son capaces de diferenciar entre una miocardiopatía dilatada y una miocardiopatía isquémica [36],[37] y como se discutirás más adelante, es necesario en estos casos, la utilización de otros métodos de diagnóstico para su correcta diferenciación.
Sin embargo, un ventrículo izquierdo dilatado e hipocontráctil asociado a insuficiencia mitral o aórtica severa, sugiere como causa una valvulopatía. Y, un paciente con insuficiencia cardiaca con ventrículo izquierdo hipertrófico no dilatado y función sistólica preservada, lo más probable es que sea producto de una la cardiopatía hipertensiva, una miocardiopatía hipertrófica o una miocardiopatía infiltrativa. Sin embargo, no hay que olvidar que la existencia de reflujo valvular leve o moderado, es un hallazgo frecuente en pacientes portadores de miocardiopatía dilatada [38], lo cual podría –ocasionalmente– ser considerado el factor causal de la insuficiencia cardiaca y no viceversa.
Insuficiencia cardiaca en la cardiopatía isquémica
En aproximadamente dos tercios de los pacientes pacientes, la insuficiencia cardiaca tiene como causa la cardiopatía coronaria [39],[40]. Por otra parte, para la toma de decisiones clínicas la diferenciación entre insuficiencia cardiaca producto de una miocardiopatía isquémica o no isquémica, tiene importantes implicaciones terapéuticas. Desafortunadamente, el diagnóstico diferencial en muchas ocasiones no es posible realizarlo clínicamente, porque pacientes con insuficiencia cardiaca secundaria a cardiopatía coronaria no presentan angina, mientras pacientes con miocardiopatía dilatada pueden presentarse como un cuadro anginoso [41],[42].
A su vez, algunas técnicas de diagnóstico no-invasivo de amplio uso en la práctica clínica, como la ecocardiografía no permite la diferenciación entre ambas condiciones [36]. Lo anterior estimula la realización de angiografía coronaria, procedimiento invasivo que idealmente debería evitarse [43].
El diagnóstico diferencial es importante, porque el pronóstico de la insuficiencia cardiaca es diferente si la etiología es, o no isquémica [44],[45]. En este sentido, la tomografía computarizada de arterias coronarias tiene un rol esencial para el diagnóstico de la enfermedad coronaria (EC) por su elevado valor predictivo negativo [43],[46], técnica diagnóstica que se incluye actualmente en las guías para el diagnóstico y manejo de la insuficiencia cardiaca [47] -Figura 13-.
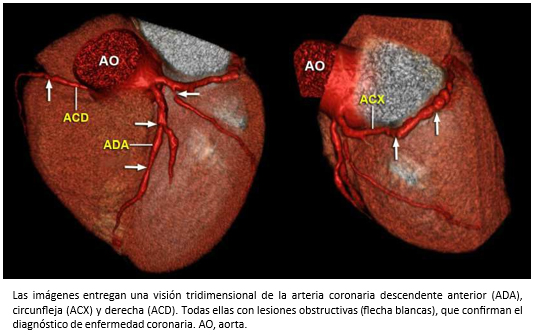 Tamaño completo
Tamaño completo El alto valor predictivo negativo de la tomografía computarizada de arterias coronarias para la detección de enfermedad coronaria puede ser útil para la diferenciación entre la miocardiopatía isquémica y no isquémica, la distinción de los cuales tiene importantes implicaciones terapéuticas [48].
Viabilidad miocárdica
La detección de miocardio hibernado pero viable, en pacientes con insuficiencia cardiaca secundaria a una CC es fundamental, puesto que representa tejido que muy probablemente se recuperará luego de realizarse revascularización coronaria, mejorando la función ventricular y la capacidad funcional en estos pacientes [49]. En la actualidad, la resonancia cardiaca es el mejor método para determinar zonas de miocardio hibernado que con alta probabilidad se recuperarán luego de una revascularización, mejorando la función regional y global del ventrículo izquierdo [50]. A su vez, la resonancia cardiaca es capaz de predecir el pronóstico de pacientes con insuficiencia cardiaca secundaria a cardiopatía coronaria [51],[52].
Caso clínico
Hombre de 62 años con historia de infarto agudo de miocardio de pared anterior con supradesnivel del segmento ST. Hospitalizado a las cuatro horas de iniciados los síntomas. La coronariografía objetivó oclusión de la arteria descendente anterior en su tercio proximal. Luego de la aspiración de abundante material trombótico, se realizó angioplastía primaria con implantación de dos stents medicados. La ecocardiografía bidimensional, mostró un ventrículo izquierdo dilatado con una extensa área de acinesia anteroseptal y apical y disminución de la función sistólica global (fracción de eyección 40%). Dos meses después, el paciente inicia cuadro de insuficiencia cardiaca. Se solicitó resonancia cardiaca para evaluación morfofuncional del ventrículo izquierdo, que revela la existencia de un infarto transmural extenso en territorio de la arteria coronaria descendente anterior con zonas de obstrucción microvascular persistente, vale decir, territorio no viable (Figuras 14 y 15). Esto, traduce que la revascularización miocárdica realizada, se hizo en un territorio si posibilidades de recuperación y explican el desarrollo de su cuadro de insuficiencia cardiaca.
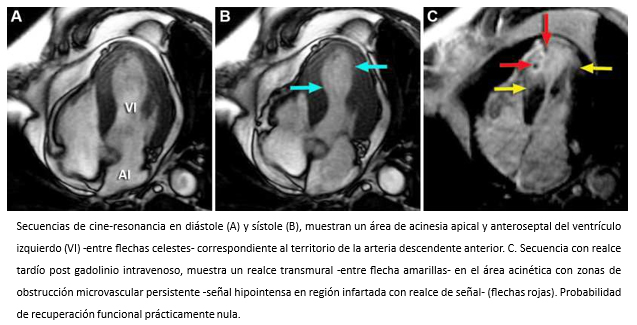 Tamaño completo
Tamaño completo 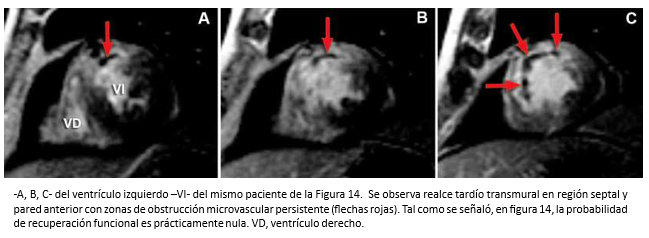 Tamaño completo
Tamaño completo Insuficiencia cardiaca secundaria a miocardiopatías
Amiloidosis
La amiloidosis es el prototipo de las miocardiopatías infiltrativas, que causa insuficiencia cardiaca con una elevada mortalidad [53]. La ecocardiografía bidimensional permite sospecharla al pesquisarse algunos de los siguientes signos: ventrículo izquierdo hipertrófico y no dilatado con miocardio ecogénico de aspecto granular inespecífico y difuso (“vidrio esmerilado”), localizado fundamentalmente en el septo interventricular, ventrículo derecho engrosado, dilatación biauricular, derrame pericárdico y/o engrosamiento valvular o del septo interauricular. Pero, la resonancia cardiaca además de entregar información morfológica y funcional, permite la caracterización de los tejidos y en las imágenes posterior a la administración de gadolinio se observa hipercaptación subendocárdica difusa y realce parcheado con aspecto de cebra, patrón característico de la amiloidosis cardiaca con valor pronóstico (ver Figura 16) [54],[55],[56],[57].
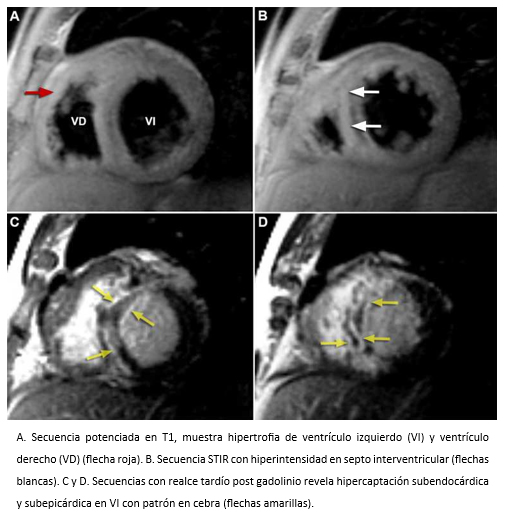 Tamaño completo
Tamaño completo Caso Clínico
Hombre 56, fumador 15 cigarrillos por día, hospitalizado por edema pulmonar agudo asociado a hipertensión arterial. Hermanos (mujer de 15 años y hombre de 42 años) fallecieron súbitamente. La ecocardiografía bidimensional reveló hipocinesia anteroseptal distal y apical del ventrículo izquierdo con una fracción de eyección 45%. Ventrículo derecho ligeramente dilatado con función sistólica preservada. Coronariografía demostró arterias coronarias sin lesiones de ateromatosas obstructivas. Un holter de ritmo de 24 horas, registró algunos breves episodios autolimitados de taquicardia ventricular. Se planteó el diagnóstico de displasia arritmogénica de ventrículo derecho, solicitándose resonancia cardiaca que la descartó, objetivándose una amiloidosis cardiaca (Figura 21).
Fibrosis endomiocárdica
La fibrosis endomiocárdica es una miocardiopatía restrictiva progresiva de etiología desconocida, que se observa con mayor frecuencia en regiones tropicales y subtropicales [58],[59],[60]. Su característica principal es la formación de trombosis fibrosa en la superficie endocárdica apical del ventrículo izquierdo y/o derecho.
La ecocardiografía bidimensional transtorácica, es útil para la evaluación de aspectos morfológicos como la obliteración del ápex del o los ventrículos afectados y la dilatación de las aurículas. Pero, la resonancia cardiaca es la técnica de elección para la evaluación de pacientes portadores de fibrosis endomiocárdica, porque entrega información morfológica y funcional, así como características tisulares del miocardio [61],[62],[63], permitiendo la pesquisa de fibrosis subendocárdica con buena correlación histopatológica, hallazgo característico de esta enfermedad [63]. Sin embargo, la ecocardiografía bidimensional transtorácica con Doppler color en combinación con ecocardiografía de contraste, puede ser una herramienta diagnóstica de gran valor en pacientes con fibrosis endomiocárdica [64].
Caso Clínico
Mujer de 42 años con insuficiencia cardiaca de 4 meses de evolución, CF III (NYHA). Auscultación cardiaca 3° y 4° ruido. Soplos (-). La ecocardiografía bidimensional, reveló función sistólica de ventrículo izquierdo preservada, obliteración del ápex por masa ecogénica con ausencia de flujo color más allá de la superficie de ésta (Figura 17 A-B) y patrón de llenado de ventrículo izquierdo seudonormal (flujo mitral E/A >1; Doppler tisular e´/a´ <1). Para diferenciar entre trombo y tumor, se realizó ecocardiografía de contraste miocárdico (ECM) que mostró una buena opacificación de la cavidad ventricular izquierda, contraste homogéneo en miocardio y existencia de un trombo obliterando el ápex del ventrículo izquierdo (Figura 17C). La evaluación se complementó con resonancia cardiaca. Las imágenes de cine mostraron engrosamiento apical del ventrículo izquierdo y dilatación de la aurícula izquierda (Figura 18). En las imágenes de eje corto con secuencias de perfusión post gadolinio, se observa opacificación homogénea normal del miocardio con ausencia de contraste al interior del ventrículo izquierdo hacia la región apical producto de material trombótico (flechas amarillas), y en las secuencias de realce tardío, se visualiza el miocardio con señal nula (normal), ausencia de contraste en la cavidad del ventrículo izquierdo por el trombo (flecha amarillas) con hipercaptación que lo rodea y representa fibrosis subendocárdica (flechas verdes) -Figura 19-. La imagen en cuatro cámaras con relace tardío muestra hipercaptación subendocárdica (fibrosis) que rodea el trombo apical con forma similar a la observada en ecocardiografía de contraste miocárdico (Figura 20). Coronariografía descartó enfermedad coronaria. Con el diagnóstico de fibrosis endomiocárdica, la paciente fue operada confirmándose la existencia de material trombótico y tejido fibroso subendocárdico del LV, realizándose endocardiectomía. El estudio histopatológico confirmó el diagnóstico. La paciente, retomó una vida sin restricciones en CF Clase I.
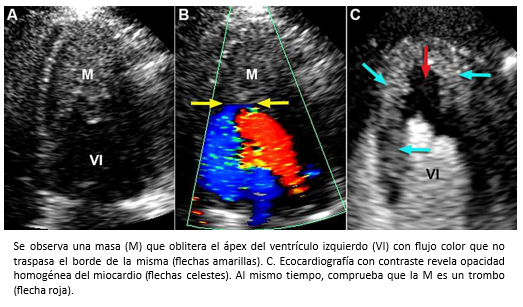 Tamaño completo
Tamaño completo 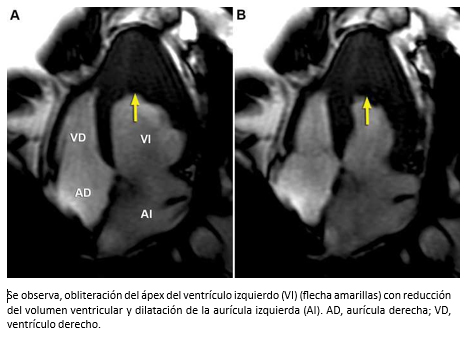 Tamaño completo
Tamaño completo 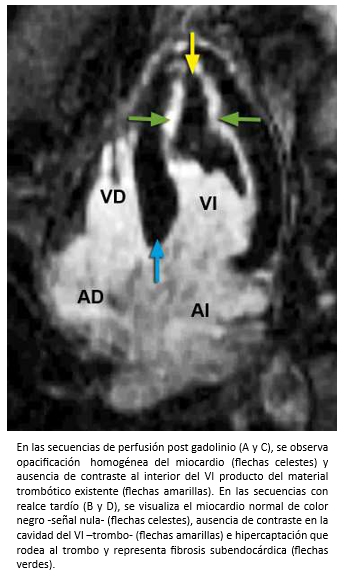 Tamaño completo
Tamaño completo 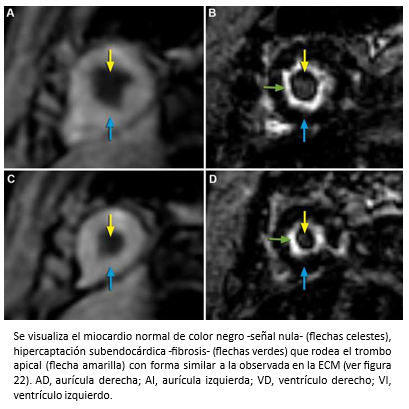 Tamaño completo
Tamaño completo Miocardiopatía hipertrófica
La miocardiopatía hipertrófica es la forma más común de enfermedad cardíaca hereditaria, afectando al 0,2% de la población mundial [65],[66]. Aproximadamente el 50% de los pacientes desarrollan algún grado de insuficiencia cardiaca producto de distintos mecanismos fisiopatológicos, que incluyen la obstrucción del tracto de salida del ventrículo izquierdo, disfunción diastólica con función sistólica preservada, o disfunción sistólica global, la que se expresa fundamentalmente por disnea de esfuerzo [67].
La característica anatómica y funcional de la miocardiopatía hipertrófica es la hipertrofia miocárdica, la que es predominantemente asimétrica septal, sin embargo puede ser también concéntrica, estar localizada en la porción medioventricular, o en el ápex del ventrículo izquierdo [68],[69].
La ecocardiografía bidimensional más el Doppler cardiaco, son las técnicas diagnósticas de elección para la evaluación de pacientes con miocardiopatía hipertrófica, especialmente para evaluar el grado y localización de la hipertrofia ventricular, la función sistólica y diastólica del ventrículo izquierdo, la presencia de regurgitación mitral y también para el cálculo del gradiente en el tracto de salida del ventrículo izquierdo, presente en aproximadamente un 20 a 25% de los pacientes [70],[71]. Los pacientes con gradiente subaórtico dinámico ≥30 mm Hg en reposo, tienen mayor riesgo de desarrollar insuficiencia cardiaca [69]. Sin embargo, una minoría de pacientes sin obstrucción u obstrucción <30 mmHg, puede desarrollar insuficiencia cardiaca progresiva como consecuencia de la disfunción diastólica del ventrículo izquierdo [72]. Por ser un método no invasivo y relativamente económico, la ecocardiografía debe ser la técnica diagnóstica de primera línea en la evaluación de pacientes con sospecha de miocardiopatía hipertrófica. Sin embargo, la resonancia cardiaca es un método que permite objetivar con mayor precisión la diversidad fenotípica de la miocardiopatía hipertrófica, especialmente en aquellos casos en los que la ecocardiografía bidimensional no es diagnóstica, porque la hipertrofia puede estar localizada en zonas que escapan a la pesquisa ecocardiográfica. Por ejemplo, cuando la hipertrofia afecta exclusivamente a los segmentos anterolaterales del ventrículo izquierdo [73], o ante la presencia de criptas de miocardio [74]. A su vez, la resonancia cardiaca permite el diagnóstico de fibrosis miocárdica que está presente en aproximadamente 75-80% de los pacientes con miocardiopatía hipertrófica [75], se correlaciona con la histopatología [76],[77] y su extensión se asocia con dilatación progresiva del ventrículo izquierdo, insuficiencia cardiaca y muerte [78],[79]. La fibrosis en la miocardiopatía hipertrófica detectada por resonancia cardiaca en secuencias de realce tardío, se presenta con distintos patrones de distribución (patrón unifocal -Figura 21); patrón bifocal –característico- que afecta a la unión de ambos ventrículos; patrón multifocal (compromete diferentes segmentos del ventrículo izquierdo) -figura 22-; o un patrón difuso con afectación miocárdica extensa [78],[80].
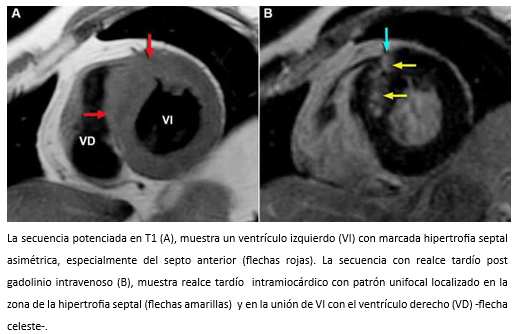 Tamaño completo
Tamaño completo 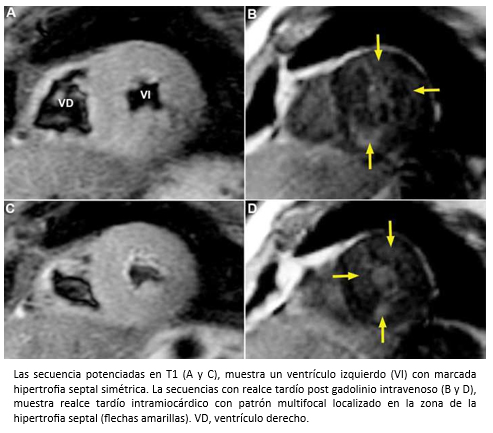 Tamaño completo
Tamaño completo Caso Clínico
Hombre de 45 años es referido para evaluación cardiológica con disnea de esfuerzos y dolor torácico opresivo ocasional. En auscultación cardiaca tenía un soplo sistólico eyectivo paraesternal izquierdo y apical y 4° ruido prominente. Al examen pulmonar escasos estertores en ambos campos pulmonares. Electrocardiograma, onda T invertida en precordiales. La ecocardiografía bidimensional con Doppler reveló una miocardiopatía hipertrófica asimétrica con movimiento sistólico anterior de la válvula mitral, reflujo mitral leve al color (Figura 23) y obstrucción sub-aórtica severa (gradiente máximo 146 mmHg; medio 70 mmHg) y reflujo mitral leve al color (Figura 24). TAC de arterias coronarias mostró árbol coronario normal. La evaluación se complementó con resonancia cardiaca que demostró la existencia de fibrosis miocárdica parcheada con patrón unifocal localizada en el septo anterior y zona de unión del ventrículo izquierdo con ventrículo derecho (Figura 17).
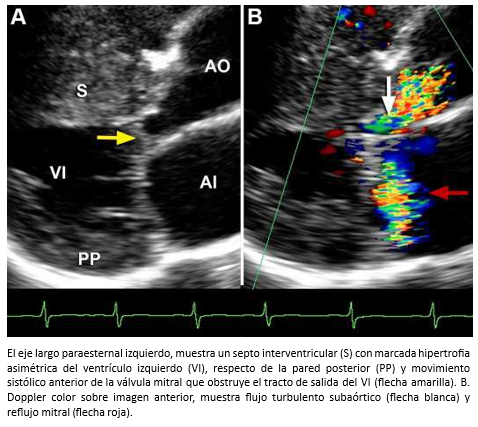 Tamaño completo
Tamaño completo 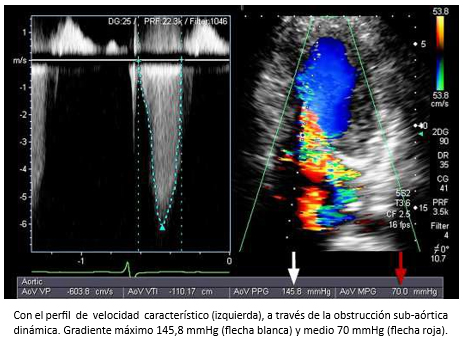 Tamaño completo
Tamaño completo Miocardiopatía dilatada
La miocardiopatía dilatada, es una enfermedad del músculo cardiaco de causa desconocida que afecta al ventrículo izquierdo, ventrículo derecho, o ambos ventrículos [81], y cuya mortalidad supera el 50% a cinco años de seguimiento [2].
La ecocardiografía bidimensional en combinación con el Doppler cardiaco convencional y doppler tisular, son técnicas que permiten la obtención de información relevante, como es la estimación de la severidad de la disfunción sistólica del ventrículo izquierdo y ventrículo derecho, el grado de disfunción diastólica (ver Figura 3), así como el cálculo de la presión sistólica de la arteria pulmonar (ver Figura 12). Sin embargo, estas técnicas diagnósticas no permiten diferenciar si la insuficiencia cardiaca es producto de una miocardiopatía dilatada genuina, o es secundaria a enfermedad coronaria severa [27], [36], cuestión que clínicamente no es posible en un alto porcentaje de los pacientes tal como fue previamente explicado [82],[83].
Actualmente, el diagnóstico diferencial puede ser hecho de manera no-invasiva, mediante la realización de una tomografía computarizada de arterias coronarias [43], evitándose la angiografía coronaria invasiva convencional (ver Figura 13).
El advenimiento de la resonancia cardiaca y su progresivo avance en los últimos años, nos permite contar en la práctica clínica actual con una herramienta diagnóstica no-invasiva robusta, para la evaluación exacta de la función ventricular de ambas cámaras, así como pesquisar la existencia de fibrosis miocárdica, determinando su ubicación y cuantificándola.
El patrón de localización de la fibrosis permite el diagnóstico diferencial entre la miocardiopatía dilatada y la miocardiopatía isquémica [84],[85]. En la miocardiopatía dilatada, el patrón de fibrosis típico lo constituye una banda intramiocárdica con compromiso septal, localizada habitualmente en la zona media de la pared miocárdica o en la región sub-epicárdica, aunque –ocasionalmente– se presenta con un patrón subendocárdico difuso pero sin corresponder a un determinado territorio coronario.
Por otra parte, se ha comunicado –recientemente– que la fibrosis se asocia de manera independiente con muerte cardíaca súbita, lo que sugiere la necesidad de un cardiodesfibrilador implantable (CDI) en estos pacientes, cuestión que implicaría un cambio en el paradigma actual [86],[87],[88],[89].
A su vez, se ha observado que los pacientes con miocardiopatía dilatada con ausencia de fibrosis –en estudio con resonancia cardiaca previo a la terapia de resincronización cardiaca (TRC)– es un predictor independiente de remodelación inversa de ventrículo izquierdo, hecho que es independiente de la situación clínica inicial y del grado de dilatación y disfunción del ventrículo izquierdo [90].
Por lo tanto, parece razonable utilizar la resonancia cardiaca en la evaluación de pacientes con insuficiencia cardiaca en los que se requiere establecer el diagnóstico diferencial con la miocardiopatía isquémica. Luego, una vez establecido el diagnóstico de miocardiopatía dilatada, la resonancia cardiaca nos entrega información que nos permitirá definir la indicación de resincronización cardiaca y cardiodesfibrilador implantable de manera más precisa resonancia cardiaca.
Caso Clínico
Hombre de 37 años, sin pasado cardiovascular, hospitalizado por cuadro de disnea de esfuerzos progresiva CF III-IV (NYHA). Al examen cardiaco se auscultó un ritmo de galope y signos congestivos en ambos campos pulmonares. El electrocardiograma mostraba un bloqueo completo de rama izquierda. Una ecocardiografía bidimensional mostró un ventrículo izquierdo dilatado con severa disminución de la contractilidad y un patrón de llenado del ventrículo izquierdo de tipo restrictivo. Estudio coronariográfico mostró un árbol coronario sin lesiones. Se realizó resonancia cardiaca para estudio de la causa etiológica de la insuficiencia cardiaca que mostró la existencia de una banda de fibrosis miocárdica localizada en la zona media de la pared del miocardio septal (Figura 25). El paciente recibió tratamiento farmacológico más la implantación de un resincronizador con cardiodesfibrilador. Su CF actual es I-II –NYHA-.
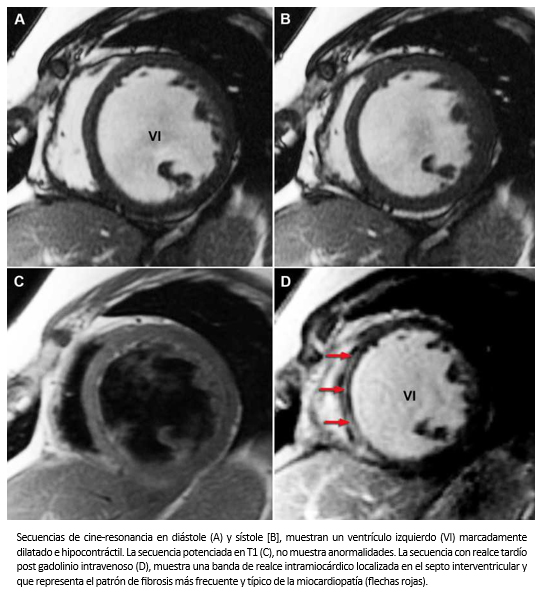 Tamaño completo
Tamaño completo Miocardiopatía no compactada de ventrículo izquierdo
La miocardiopatía no compactada de ventrículo izquierdo, es una miocardiopatía primaria de baja prevalencia, genéticamente determinada [91] que fue comunicada por primera vez el año 1984 [92] y de acuerdo a la organización mundial de la salud, es considerada una miocardiopatía inclasificable [93]. Esta miocardiopatía se caracteriza porque las paredes del ventrículo izquierdo están constituida por dos capas, una capa externa delgada con miocardio compacto (MCC) de aspecto uniforme (epicárdica) y una capa interna (endocárdica) más gruesa no-compactada (MCNC) constituida por trabeculaciones prominentes y recesos intertrabeculares [94],[95]. La mayoría de las trabeculaciones se localizan en la región apical y los segmentos medioventriculares de las paredes lateral e inferíor del ventrículo izquierdo [95],[96]. El diagnóstico se puede realizar mediante ecocardiografía bidimensional, siguiendo los criterios de Jenni y col. [94],[95]. Entre estos, se debe verificar la existencia de trabéculas prominentes con una relación entre el grosor de MCNC/MCC >2 (medido en el eje corto del ventrículo izquierdo al final del sístole) -Figura 26- y flujo desde la cavidad ventricular hacia los espacios de los recesos intertrabeculares -mediante Doppler color- [94],[95] -Figura 27-. También, se pueden utilizar los criterios de Chin y col. [97], especialmente para la evaluación de las trabeculaciones apicales, utilizándose la relación de la distancia desde la superfice epicárdica hasta el receso trabecular/superfice epicárdica hasta la cúspide de las trabeculaciones, la que debe ser > 0,5.
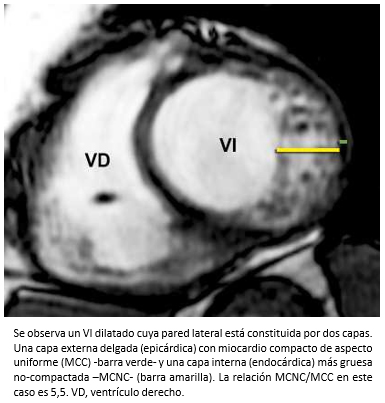 Tamaño completo
Tamaño completo 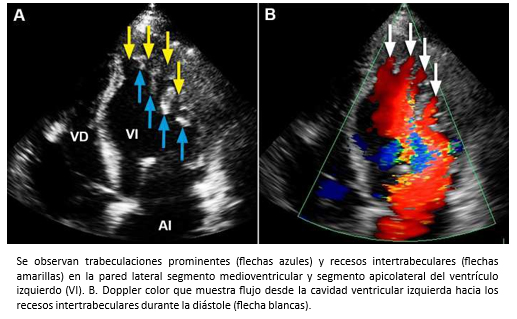 Tamaño completo
Tamaño completo Si bien la miocardiopatía no compactada del ventrículo izquierdo puede ser diagnosticada por ecocardiografía bidimensional, aplicándose los criterios previamente señalados, muchas veces no es posible la visualización de la región apical. Por lo tanto, la resonancia cardiaca es el método de diagnóstico de elección para la confirmación diagnóstica [96],[98],[99]. En comparación a la ecocardiografía bidimensional, la resonancia cardiaca es superior porque permite una mejor estimación de la extensión del MCNC, entregando al mismo tiempo información morfológica adicional [99]. En resonancia cardiaca, el criterio diagnóstico para la miocardiopatía no compactada del ventrículo izquierdo es la relación MCNC/MCC >2,3 (con medición realizada al final del diástole) [96]. En secuencias de realce tardío –luego de la administración de gadolinio– se puede observar hipercaptación (fibrosis) a nivel de las trabeculaciones y/o región subendocárdica del ventrículo izquierdo. La presencia de fibrosis está asociada a una mayor severidad de la enfermedad [100],[101].
Caso Clínico
Mujer de 49 años con historia de insuficiencia cardiaca rápidamente progresiva de aproximadamente un año de evolución. En CFIII-IV (NHHA), bajo tratamiento farmacológico intrahospitalario avanzado. Ecocardiograma mostró un ventrículo izquierdo dilatado con disfunción ventricular severa y elementos compatibles con miocardiopatía no compactada del ventrículo izquierdo (Figura 28). Para completar evaluación, se realizó estudio de resonancia cardiaca que confirmó esta patología (Figura 29).
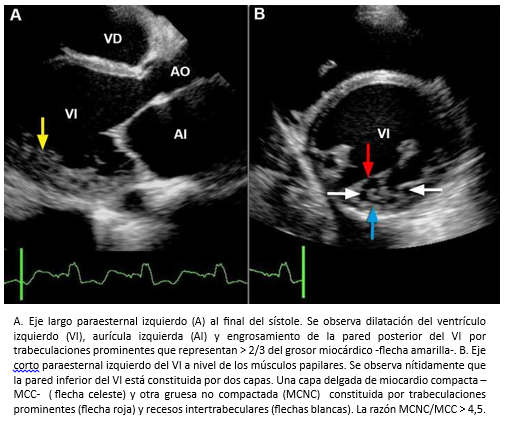 Tamaño completo
Tamaño completo 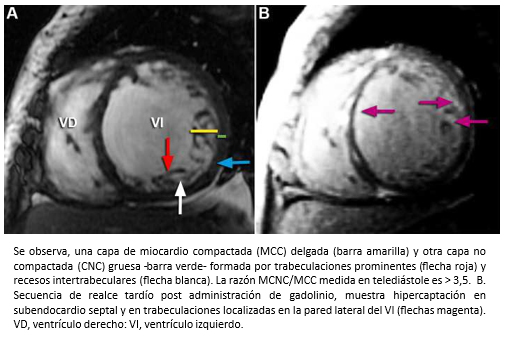 Tamaño completo
Tamaño completo Displasia arritmogénica del ventrículo derecho
La displasia arritmogénica del ventrículo derecho, es una miocardiopatía progresiva con determinación genética que principalmente compromete el ventrículo derecho, pero también puede afectar el ventrículo izquierdo aumentando su severidad [102],[103],[104],[105]. Histopatológicamente se caracteriza por reemplazo graso o fibrograso del tejido miocardio que produce un daño estructural progresivo [104],[106], manifiestado comúnmente por taquicardia ventricular (TV) y muerte súbita [104],[107]. Aunque con menos frecuencia, la primera manifestación de la displasia arritmogénica del ventrículo derecho puede ser la insuficiencia cardíaca [108],[109].
Producto de la complejidad de esta enfermedad, el Grupo de Trabajo para displasia arritmogénica del ventrículo derecho de la Sociedad Europea de Cardiología, propuso criterios diagnósticos electrocardiográficos, arrítmicos, histopatológicos, genéticos y morfofuncionales, internacionalmente aceptados [110]. Para aumentar su sensibilidad diagnóstica, estos criterios fueron recientemente modificados incluyéndose hallazgos obtenidos en resonancia cardiaca [111]. De esta manera, para el diagnóstico de displasia arritmogénica del ventrículo derecho se deben cumplir 2 criterios mayores, 1 criterio mayor y 2 menores o bien 4 criterios menores de categorías diagnósticas diferentes [112]. En la actualidad, la resonancia cardiaca es el método de diagnóstico no-invasivo ideal porque permite evaluar con gran precisión la anatomía, la función y las características del tejido miocárdico de ambos ventrículos [113],[114].
La ecocardiografía bidimensional, es una herramienta de gran utilidad diagnóstica que eventualmente permite objetivar la existencia alteración segmentaria de la contractacion de ventrículo derecho, las que asociadas a dilatación ventricular derecha y/o cambios del área fraccional del ventrículo derecho ≤ 33%, constituyen criterios ecocardiográficos mayores para el diagnóstico de esta afección [111]. Sin embargo, la ecocardiografía tiene limitaciones para la valoración de las alteraciones segmentaria de la contractilidad del ventrículo derecho, incluso en manos experimentadas y más allá de las relacionadas con ventanas ecocardiográficas sub-óptimas [115].
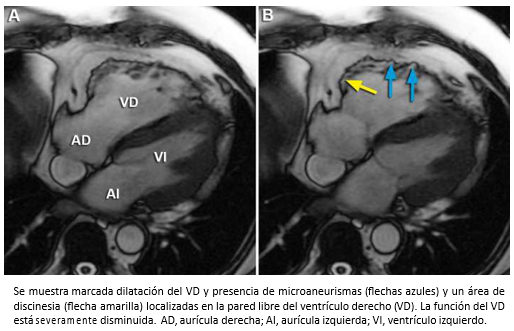
A pesar de que el diagnóstico histológico es definitivo para la displasia arritmogénica del ventrículo derecho [116], la disponibilidad actual de la resonancia cardiaca que permite identificar la infiltración fibroadiposa del miocardio [113],[114],[117], hace innecesario la realización rutinaria de biopsia endo-miocárdica en busca de infiltración fibrograsa, más aún cuando la displasia arritmogénica del ventrículo derecho es una enfermedad segmentaria con escasa afectación del septo –sitio habitual para la obtención de la muestra histológica– y la biopsia es una técnica invasiva no exenta de complicaciones (perforación, taponamiento y perforación) en relación con el adelgazamiento de la pared miocárdica y la mayor dificultad técnica. A su vez, la resonancia cardiaca con gadolinio endovenoso (contraste), permite objetivar la presencia de fibrosis que se manifiesta por hipercaptación en imágenes tardías post-gadolinio. En consecuencia, la resonancia cardiaca debe ser considerada hoy en día, la técnica imagenológica de elección para la valoración diagnóstica de pacientes con sospecha de displasia arritmogénica del ventrículo derecho [104],[113]. En la modificación de los criterios diagnósticos para displasia arritmogénica del ventrículo derecho [111], los siguientes hallazgos en resonancia cardiaca constituyen criterios diagnósticos mayores: áreas de aquinesia, disquinesia o contracción disincrónica de ventrículo derecho, asociadas a dilatación ventricular con volumen final de diástole indexado ≥ 110 ml/m2 en varones y ≥ 100 ml/m2 en mujeres, y/o disfunción de ventrículo derecho (FE ≤ 40%).
Caso Clínico
Hombre de 53 años, sin pasado cardiológico, que ingresó a nuestro hospital por disnea progresiva de dos semanas de evolución, fatigabilidad y edema de extremidades inferiores. En el examen físico se objetivó ortopnea, ingurgitación yugular, pulso de 104 lpm, presión arterial de 100/55 mmHg. En la auscultación cardiaca, se escuchó un tercer ruido cardiaco y a nivel pulmonar estertores en ambos campos. En el electrocardiograma, se observó una taquicardia sinusal. La radiografía de tórax mostró un índice cardiotorácico aumentado y congestión pulmonar y el ecocardiograma un ventrículo izquierdo hipertrófico con función sistólica preservada y un venrrículo derecho con aumento de sus diámetros internos y disminución de su contractilidad. La presión sistólica de la arteria pulmonar se estimó en 30 mmHg. Para complementar el estudio se solicitó una resonancia cardiaca, cuyos hallazgos permitieron establecer el diagnóstico de una displasia arritmogénica del ventrículo derecho. En la Figura 30, las imágenes axiales de cine resonancia muestran un ventrículo derecho marcadamente dilatado con severa disminución de su contractilidad y presencia de zonas de discinesia y microaneurismas localizados en la pared libre del ventrículo derecho, hallazgos que constituyen criterios mayores de resonancia cardiaca para el diagnóstico de esta afección. Al mismo tiempo, se objetivó infiltración grasa subepicárdica en la pared libre del ventrículo derecho que contribuye a reforzar el diagnóstico (Figura 31).
 Tamaño completo
Tamaño completo 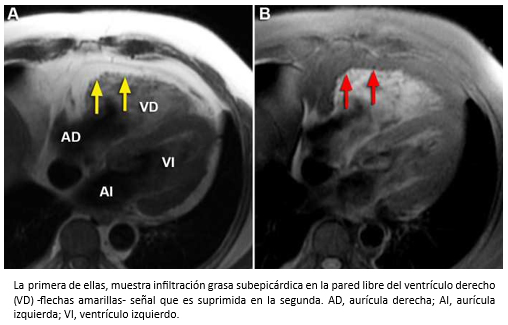 Tamaño completo
Tamaño completo Conclusiones
A pesar del papel central de la ecocardiografía en la evaluación primaria de la insuficiencia cardiaca, ésta es una condición patológica que requiere con frecuencia del uso de otras técnicas imagenológicas para definir el diagnóstico etiológico, el estado funcional y su manejo clínico en general.
Entre estos, el Doppler tisular tiene un rol central en la evaluación de insuficiencia cardiaca con función sistólica preservada y la resonancia cardiaca un rol primordial en la evaluación de la insuficiencia cardiaca, cuya etiología sea consecuencia de una cardiopatía isquémica o alguna miocardiopatía.
Notas
Del editor
Todas las imágenes que se muestran en el artículo proceden del archivo personal del autor, Dr. Rienzi Díaz Navarro, Cardiología Clínica Reñaca, Departamento de Medicina Interna, Universidad de Valparaíso.
Declaración de conflictos de intereses
Los autores han completado el formulario de declaración de conflictos intereses del ICMJE traducido al castellano por Medwave, y declaran no haber recibido financiamiento para la realización del reporte; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. Los formularios pueden ser solicitados contactando al autor responsable o a la dirección editorial de la Revista.
Financiamiento
Los autores declaran que no hubo fuentes de financiación externas.

