Revisión clínica
← vista completaPublicado el 13 de mayo de 2021 | http://doi.org/10.5867/medwave.2021.04.8194
Presión arterial y altitud: respuestas fisiológicas y manejo clínico
Blood pressure and high altitude: physiological response and clinical management
Resumen
La gran altitud es un ambiente extremo que impone fuertes desafíos para el ser humano que se expone por actividades laborales, recreativas o que vive en esta condición. La exposición a hipoxia hipobárica genera una serie de adaptaciones fisiológicas dadas por el entorno geográfico y las condiciones ambientales extremas asociadas. Estas respuestas de aclimatación pueden ser heterogéneas, siendo el resultado de cambios evolutivos y de la existencia de comorbilidades o patologías asociadas. En este contexto, el objetivo de este artículo es identificar la evidencia científica acerca de los efectos de la altitud geográfica en la presión arterial, desde los aspectos fisiológicos a las implicaciones clínicas en reposo y ejercicio. Asimismo, se abordan los mecanismos subyacentes y las posibles implicaciones clínicas en hipoxia aguda e hipoxia intermitente crónica.
|
Ideas clave
|
Introducción
La gran altitud es un entorno extremo, desafiante para el cuerpo humano. El frío, la baja humedad del aire y los altos niveles de radiación ultravioleta pueden dificultar la adaptación a esta condición. Sin embargo, el factor principal que subyace a las respuestas fisiológicas a la altitud es la baja presión atmosférica y la consiguiente reducción proporcional de la presión parcial de oxígeno en el aire inspirado (hipoxia hipobárica) [1],[2]. Esto ocurre a pesar de que la composición relativa del aire sigue siendo la misma que a nivel del mar, con un contenido de oxígeno de aproximadamente el 21%. La consiguiente hipoxemia e hipoxia tisular desencadenan numerosos mecanismos reguladores, que en la mayoría de los casos favorecen la adaptación, pero a veces pueden producir condiciones patológicas como el mal agudo de montaña o mal de montaña crónico. La hipertensión pulmonar es uno de los aspectos clave que caracteriza tanto al mal agudo de montaña como el mal de montaña crónico y es el factor patogénico en una de las formas más graves de mal agudo de montaña, es decir, el edema pulmonar. Debido a eso, la circulación pulmonar a gran altitud se ha investigado ampliamente a lo largo de los años, tanto desde el punto de vista fisiopatológico, como clínico [1]. Por el contrario, las respuestas de la circulación periférica y, en particular, de la presión arterial sistémica han recibido mucha menos atención. Al contrario de la hipertensión pulmonar, los cambios en la presión arterial no se han asociado, hasta ahora y de manera clara, con las respuestas patológicas a gran altitud.
Desde un punto de vista epidemiológico, incluso los cambios menores de la presión arterial inducidos por la exposición a gran altitud pueden ser relevantes. Esto se debe a que en la población general, cada milímetro de mercurio aumentado en la presión arterial tiene un impacto pronóstico significativo, y también porque el número de personas expuestas a altitudes elevadas es hoy en día considerable, incluida una proporción relevante de personas con factores de riesgo o enfermedades cardiovasculares, como la hipertensión arterial [3],[4]. Por un lado, las exposiciones breves a gran altitud se han vuelto comunes debido al desarrollo del turismo masivo y las industrias a gran altitud (por ejemplo, la minería). Por otro lado, millones de personas viven permanentemente en altitud, principalmente en Asia (el Himalaya), América del Sur (Los Andes) y Etiopía (Simien).
En este contexto, la presente revisión narrativa tiene como objetivo identificar los principales aspectos fisiológicos y clínicos relacionados con el control sistémico de la presión arterial en gran altitud, centrándose principalmente en la exposición aguda y crónica intermitente. En particular, esta revisión evidencia los estudios que documentan los cambios de presión arterial en reposo y durante el ejercicio, a la vez que aborda los mecanismos subyacentes y las implicaciones clínicas.
Metodología
Para la selección de artículos se llevó a cabo una búsqueda general de combinaciones de palabras clave, utilizando cuatro bases de datos científicas National Library of Medicine (PubMed), Scholar Google, SciELO y The Cochrane Library (Cochrane); utilizando palabras clave como “Blood Pressure”, “Altitude”, “High Altitude”, “Hypertension”, “Chronic intermittent Hypoxia”, “Hypoxia”, “Acute Hypoxia”. Se usaron los operadores booleanos AND y OR. Además, se utilizaron los principales artículos derivados de los estudios HIGHCARE, HIGH altitude Cardiovascular Research-HIMALAYA y HIGHCARE-ANDES.
Se seleccionaron todos los artículos de revisión e investigación de manera no sistemática que respondieran a los objetivos planteados para esta revisión narrativa de literatura en los últimos 27 años. Los resultados se exponen desde lo más general abarcando la respuesta fisiológica, los cambios con el ejercicio, el trabajo humano en altitud y el manejo clínico con recomendaciones basadas en la evidencia científica.
Resultados y discusión
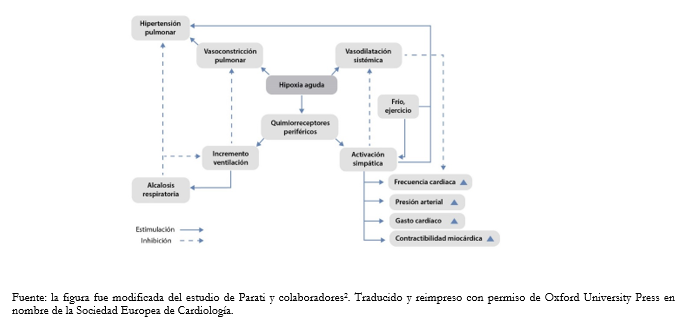 Tamaño completo
Tamaño completo Gran altitud y presión arterial: respuesta fisiológica
En cuanto a los efectos de la altitud sobre la presión arterial y la frecuencia cardíaca, se pueden destacar dos fases. Inicialmente, la exposición aguda a grandes altitudes produce vasodilatación sistémica sobre la base de mecanismos dependientes del endotelio, así como independientes de él. Esto puede conducir a un cierto nivel de reducción de la presión arterial durante unas horas. Después de este tiempo, sin embargo, este efecto hipotensor inicial es contrarrestado por una hipertonía simpática generalizada, con consiguiente vasoconstricción. Esencialmente esto se debe a la hipoxemia arterial recibida por los quimiorreceptores carotídeos periféricos y la "señal" al mesencéfalo, donde causa una reacción opuesta (Figura 1) [1],[2]. El resultado consiste en un aumento consistente y persistente de presión arterial a las pocas horas del inicio de la exposición a gran altitud, proporcional al grado de altitud alcanzada.
La hipertonía simpática también se asocia a un aumento de la frecuencia cardíaca tanto en reposo como durante el ejercicio. En gran altitud, el gasto cardíaco es mayor de lo que se aprecia en condiciones normales, tanto en reposo como durante el ejercicio [5]. Este incremento es válido sobre todo para las primeras horas de exposición a altitud; la consiguiente pérdida de volumen sanguíneo (por deshidratación) conduce a la normalización del gasto cardíaco, a pesar del aumento de la frecuencia cardíaca, con el retorno a valores cercanos o iguales a los que ocurren al nivel del mar. Otro aspecto importante desde el punto de vista hemodinámico es el de la tendencia, común a quienes alcanzan grandes altitudes, a la hemoconcentración por la contracción del volumen plasmático provocada por el aumento de las pérdidas respiratorias, urinarias y cutáneas [5]. La hipertonía simpática también se asocia con una menor actividad vagal debido a la supresión especular de la rama parasimpática del sistema nervioso autónomo [5],[6].
Los estudios sobre la presión arterial medida de manera convencional indican un posible efecto presor por la exposición a gran altitud, aunque los resultados de este tipo de medición no han sido consistentes [1],[7]. En un entorno clínico, se sabe que las mediciones puntuales en condiciones de reposo proporcionan una visión muy limitada del estado de la presión arterial del individuo, que se limita a un solo momento durante el día y se ve afectado por errores aleatorios y sistemáticos, incluido el efecto de bata blanca. Por lo tanto, las mediciones convencionales de la presión arterial no son adecuadas para explorar con precisión los efectos de los factores ambientales, como la presión barométrica, la temperatura del aire y la contaminación, en los niveles de presión arterial. Se puede lograr una evaluación más amplia y reproducible de la presión arterial mediante el monitoreo ambulatorio de la presión arterial en 24 horas, que tiene la ventaja adicional de evaluar la presión arterial en condiciones de vida diaria, incluidos los desafíos diurnos y el sueño nocturno.
En este contexto, varios grupos de investigación aplicaron esta técnica para evaluar los cambios de presión arterial en altura [8],[9], proporcionándose evidencia inicial del aumento de la presión arterial durante la exposición en altitud. Luego de estas investigaciones, el estudio desarrollado en Nepal (HIGHCARE, HIGH altitude Cardiovascular Research‐HIMALAYA) demostró en 47 voluntarios sanos evaluados a nivel del mar, después de una exposición corta (de 2 a 3 días) a una altitud de 3400 metros sobre el nivel del mar, inmediatamente después de alcanzar los 5400 metros sobre el nivel del mar (campamento base del Monte Everest), y después de una estadía de 12 días a esta altitud. Un claro aumento de la presión arterial en 24 horas, durante el día y la noche, que se observó a 3400 metros sobre el nivel del mar, con un incremento adicional de la presión arterial después de alcanzar 5400 metros sobre el nivel del mar. Los valores de la presión arterial se mantuvieron elevados de forma estable después de una estancia prolongada en altura (Figura 2) [10]. El aumento de la presión arterial con la altitud parece ser, por lo tanto, continuo y proporcional a la altitud alcanzada. En este sentido, en un estudio más reciente en voluntarios sanos, se observó que una exposición a moderada altitud (2000 metros sobre el nivel del mar) puede provocar un modesto pero significativo incremento en la presión arterial en 24 horas [11]. En esta misma línea, en un estudio realizado en Perú, se ha encontrado un aumento en la presión arterial a las 24 horas en pacientes con hipertensión arterial expuestos agudamente a una altitud de 3200 metros sobre el nivel del mar [12].
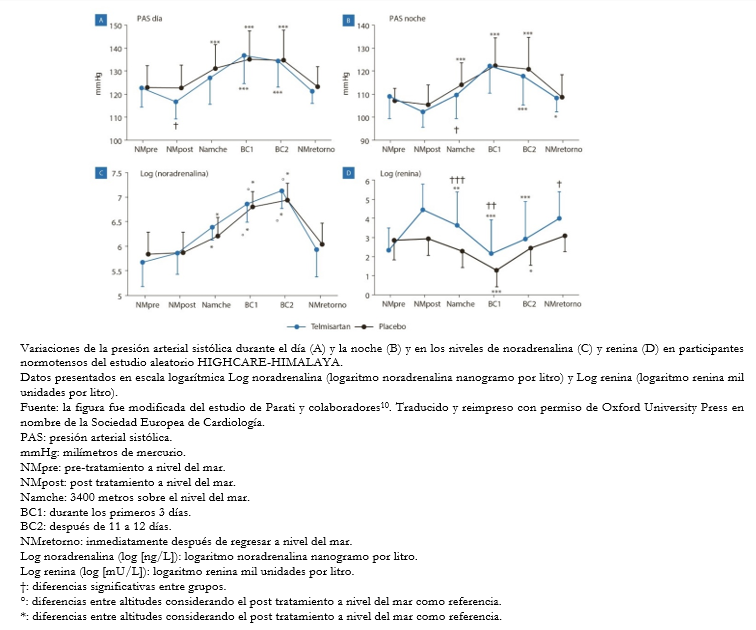 Tamaño completo
Tamaño completo En la Figura 2, se pueden observar los cambios en la presión arterial sistólica durante el día y la noche en el grupo placebo (líneas negras) y tratado con telmisartan 80 miligramos una vez al día (líneas azules). Los gráficos inferiores muestran cambios paralelos ocurridos en los niveles de noradrenalina (C) y renina (D). Los datos corresponden a los obtenidos en pre-tratamiento a nivel del mar, en post tratamiento a nivel del mar, a 3400 metros sobre el nivel del mar, y en campamento del Monte Everest (5400 metros sobre el nivel del mar), durante los primeros tres días y después de 11 a 12 días, e inmediatamente después de regresar a nivel del mar. Los símbolos indican diferencias significativas entre grupos (símbolos de cruces) y diferencias entre altitudes considerando el post tratamiento a nivel del mar como referencia (círculos y asteriscos).
Un análisis más detallado de los datos de HIGHCARE‐ HIMALAYA reveló que a altitudes más extremas (5400 metros sobre el nivel del mar), el aumento de la presión arterial fue particularmente evidente durante la noche, lo que condujo a una reducción de la caída nocturna de la presión arterial (dipping). Este fenómeno no se observó durante la exposición aguda a 3400 metros sobre el nivel del mar en el mismo estudio o en individuos expuestos a una altitud de 2000 metros sobre el nivel del mar [10],[11].
Los mecanismos fisiológicos involucrados en el control de la presión arterial son complejos y su contribución para mediar un aumento de esta en la altitud ha sido objeto de varios estudios. Desde un punto de vista hemodinámico, el aumento de la resistencia periférica parece ser de suma importancia. La activación simpática mediada por quimiorreceptores persistentes se demostró durante la exposición a la hipoxia hipobárica (se informó un aumento en los niveles plasmáticos de noradrenalina, pero no de adrenalina, así como un aumento en la activación de la fibra simpática del nervio peroneo en un estudio de microneurografía) [10],[13], mientras que después de las primeras horas de exposición, el efecto vasodilatador directo de la hipoxia parece perder importancia. La importancia de la activación de quimiorreflejos, está respaldada por el hallazgo de que un aumento en la oxigenación de la sangre inducida por la respiración lenta y profunda se asoció con una disminución inmediata de los valores de presión arterial [14]. Con respecto a los cambios de presión arterial con una exposición a gran altitud más prolongada, los datos son bastante limitados. Un estudio en jóvenes reclutas del ejército de Chile, que estuvieron en la localidad de Putre (3550 metros sobre el nivel del mar) indicó que la presión arterial elevada puede persistir incluso después de 12 meses de estadía [15]. Los estudios en poblaciones expuestas crónicamente a altitud proporcionaron resultados inconsistentes, aunque un metanálisis reciente ha sugerido que puede haber una conexión lineal directa entre la altitud y la presión arterial [16]. Una investigación publicada recientemente, realizada en personas expuestas crónicamente a la altitud en Cerro de Pasco (Perú), estudió la prevalencia de hipertensión arterial. Los hallazgos indicaron que un 7% presentó hipertensión arterial por la medición convencional, mientras que un 20% lo hizo por la monitorización continua durante 24 horas, asociado con el género masculino, sobrepeso y excesiva eritrocitosis. Por lo tanto, la prevalencia de hipertensión arterial podría estar subestimada cuando se mide por el método convencional [17]. Los datos epidemiológicos provenientes de diferentes altitudes son difíciles de comparar, debido a los principales factores de confusión: diferentes estilos de vida entre países, entre áreas urbanas y rurales, efectos climáticos, adaptaciones genéticas y mecanismos epigenéticos [18].
La presión arterial nocturna merece una mención especial a este respecto. Todavía no está claro por qué un aumento de la presión arterial puede ser más pronunciado durante la noche, pero hay varias hipótesis. En primer lugar, en altura, se sabe que la oxigenación de la sangre durante el sueño disminuye aún más en comparación con los valores diurnos. Ello podría conducir a una estimulación más pronunciada de los quimiorreceptores y, por lo tanto, al mantenimiento del tono simpático excepcionalmente alto también durante el sueño. En segundo lugar, el sueño en gran altitud generalmente se caracteriza por la aparición de apnea central, que con frecuencia suponen un patrón de respiración periódica. Sin embargo, en contraste con las apneas obstructivas, la asociación de las apneas centrales con la presión arterial elevada no se ha documentado, aunque no se puede excluir por completo [19]. Finalmente, la calidad del sueño en gran altitud se ve frecuentemente afectada por los síntomas de mal agudo de montaña, un aire inspirado más seco y el estrés psicológico, lo que puede afectar aún más los niveles nocturnos de presión arterial.
Cambios en la presión arterial durante el ejercicio a gran altitud
Permanecer en altitud está frecuentemente asociado con algún esfuerzo físico (escalar montañas o trabajar). Al realizar ejercicio en altitud, el estrés del ejercicio se suma al estrés causado por la disponibilidad reducida de oxígeno de este entorno. La adaptación cardiovascular al ejercicio durante la exposición aguda a gran altitud se caracteriza por una frecuencia cardiaca, presión arterial y equivalentes ventilatorios más altos en cualquier nivel de ejercicio en comparación con el nivel del mar, debido a la activación simpática inducida por la hipoxia [20]. Sin embargo, la capacidad de ejercicio se reduce en la altitud como consecuencia de la baja presión parcial de oxígeno en el aire inspirado, lo que limita el suministro de oxígeno muscular de manera directamente proporcional a la altitud a la que se realiza el esfuerzo [20]. Esto puede explicar por qué los niveles absolutos de presión arterial alcanzados en el ejercicio máximo podrían no ser muy diferentes entre la gran altitud y el nivel del mar, un hallazgo que debe interpretarse con precaución, teniendo en cuenta la reducción del consumo máximo de oxígeno que caracteriza la gran altitud [21].
Una presión arterial y frecuencia cardíaca más altas, combinadas con una reducción en la proporción de viabilidad subendocárdica (un índice que caracteriza la onda de la presión aórtica, que refleja la perfusión coronaria diastólica y los requerimientos de energía sistólica en la circulación coronaria) [22] en cualquier nivel dado de ejercicio en hipoxia, puede contribuir a un desequilibrio entre el suministro y la demanda de oxígeno miocárdico en individuos sedentarios no aclimatados [23]. Este mecanismo se ha propuesto para explicar casos esporádicos de isquemia miocárdica presentados en este entorno específico [24]. Además, la recuperación de la presión arterial después del ejercicio puede ocurrir más lentamente que a nivel del mar, incluso después del ejercicio submáximo [25].
Es probable que los pacientes con hipertensión arterial sean más propensos a desarrollar una presión arterial alta durante el ejercicio que los individuos normotensos [21],[25],[26]. En particular, después de normalizar el aumento de la presión arterial en altitud para las demandas metabólicas impuestas por el ejercicio, las trayectorias de presión arterial de los hipertensos nativos del nivel del mar que hacen ejercicio en altitud se desplazan hacia arriba y se vuelven más pronunciadas en comparación con las trayectorias observadas a nivel del mar [21]. Esto significa que si la presión arterial no se controla adecuadamente al nivel del mar, será aún mayor durante el ejercicio en altitud.
Muy pocos estudios han abordado el efecto del tratamiento farmacológico sobre la presión arterial durante el ejercicio en altitud [23]. En esta perspectiva, se debe reconocer que algunos medicamentos (en particular, los bloqueadores β no selectivos) pueden tener efectos nocivos sobre la fisiología del ejercicio en altitud, afectando negativamente el control ventilatorio y la difusión de oxígeno a nivel de la membrana capilar alveolar [27]. Por el contrario, un tratamiento combinado de telmisartán y nifedipino de liberación prolongada (nifedipino GITS: sistema terapéutico gastrointestinal) demostró tener un buen perfil de seguridad y eficacia, pudiendo producir un cambio descendente en la respuesta de presión arterial al ejercicio y mejorar el suministro de oxígeno muscular [25],[26].
Trabajo humano en altitud: hipobaria intermitente crónica
En Chile, debido a la geografía montañosa del país, una gran diversidad de actividades se realiza a gran altitud, es decir, entre altitudes mayores o iguales a 3000 y menores a 5500 metros sobre el nivel del mar. Entre ellas, se destaca la minería, considerando que alrededor del 80% de las mineras en Chile se ubican en gran altitud [28]. El área minera utiliza como modalidad laboral el sistema de turnos rotativos, donde el sujeto descansa a baja altitud o a nivel del mar (menos de 500 metros sobre el nivel del mar) y trabaja a gran altitud (de 500 a 2000 metros sobre el nivel del mar) por un tiempo proporcional al trabajado, lo que se ha denominado hipobaria intermitente crónica [29]. Las modalidades de turnos más utilizados en la exposición a hipobaria intermitente crónica son el 4x3 y 7x7 días; siendo este último el más utilizado y compatible con la vida socio familiar de los trabajadores. En trabajadores expuestos a hipobaria intermitente crónica, las adaptaciones fisiológicas a largo plazo tienden a ser similares a la hipoxia crónica en la respuesta ventilatoria, cardiovascular y fisiológica. Sin embargo, se han observado diferencias en el tiempo necesario para completar la aclimatación. La hipoxia crónica requiere de unos meses para la aclimatación, mientras que la hipobaria intermitente crónica parece requerir varios años para estabilizar algunos de los parámetros, mientras que otros no se estabilizan [30].
Los mineros chilenos sanos expuestos a hipobaria intermitente crónica han presentado mal agudo de montaña persistente en los primeros días de exposición, disminución de la capacidad física, hipertensión pulmonar y alteración en los patrones de sueño después de exponerse hasta 31 meses a 3800 metros sobre el nivel del mar y 4800 metros sobre el nivel del mar de altitud, en turnos de 7x7 días. También han presentado un aumento significativo de la presión arterial durante 24 horas al segundo día de exposición a gran altitud hasta el mes 19, respecto a la evaluación al nivel del mar [31]. Los estudios realizados en trabajadores expuestos a esta modalidad de exposición crónica intermitente a altitud han mostrado un incremento en la frecuencia cardíaca, presión arterial y disminución en la saturación en los primeros días de un turno de trabajo [32],[33],[34]. Estos estudios mostrarían una respuesta similar a la respuesta aguda en los primeros días que, como hemos señalado, estaría asociada a un incremento en la presión arterial [7],[10]. Ello podría estar acompañado de una disminución del umbral de síntomas de enfermedad coronaria, lo que podría generar un mayor riesgo de sufrir un evento coronario en personas residentes al nivel del mar que presentan riesgos cardiovasculares como la hipertensión arterial [23].
La hipertensión arterial es el principal factor de riesgo para enfermedad cerebrovascular y enfermedad coronaria. Se le atribuye el 54% de la enfermedad cerebrovascular y 47% de la enfermedad cardíaca isquémica [35]. Esta enfermedad crónica está presente en el 13,8% de la población minera en turnos 7x7 días de Chile para el año 2017 [36]. Después de varias décadas de desarrollo la hipobaria intermitente crónica sigue siendo un desafío pendiente desde el punto de vista biomédico y psicosocial, especialmente luego de la publicación en Chile del decreto N° 28 en noviembre de 2012, que modificó el decreto N° 594 de 1999, el cual protege la salud de las personas expuestas a hipobaria intermitente crónica. Este último decreto reconocía que la hipobaria intermitente crónica puede producir enfermedades profesionales reversibles a corto o largo plazo, principalmente cardiopulmonares y neurológicas, como policitemia, trastornos del sueño e hipertensión pulmonar, entre otras.
Manejo clínico
Cada año son más las personas que se exponen a esta condición por actividades de turismo, deporte y principalmente trabajo en los países de Latinoamérica cercanos a Los Andes. Muchas de estas personas tienen edad avanzada o patologías preexistentes. Esto plantea algunas consideraciones respecto a la edad, a la carga cardiovascular por la aclimatación, como al hecho de discernir si las personas hipertensas tratadas deben modificar la terapia antihipertensiva para evitar un aumento excesivo de la presión arterial y, en caso afirmativo, cómo hacerlo [1],[2].
Centrándose en las personas de edad avanzada, se reconoce ampliamente que la presión arterial aumenta con la edad debido al efecto combinado de los cambios ateroscleróticos, el endurecimiento de las grandes arterias, el deterioro de la función renal y la disfunción barorrefleja arterial. Las personas mayores tienen en promedio valores de presión arterial sistólicos más altos que los más jóvenes [37]. Por otra parte, se ha discutido ampliamente en una reciente declaración consensuada de expertos y sociedades científicas, el caso de los pacientes con afecciones cardiovasculares preexistentes que planifican ascender a gran altitud [1]. Los pacientes hipertensos pueden ser más susceptibles a gran altitud debido a una sensibilidad del quimiorreflejo hipóxico periférico y central ya elevado [38], y a la alteración de la homeostasis del calcio [39]. Como se mencionó anteriormente, en los participantes levemente hipertensos del estudio HIGHCARE-ANDES, que estuvieron expuestos de manera aguda a gran altitud (3259 metros sobre el nivel del mar), se mostró una importante respuesta presora a gran altitud, acompañada de una mayor reactividad de presión arterial al ejercicio en esta condición [12],[21],[25].
No está claro si los cambios en la presión arterial inducidos por la estadía aguda, crónica y crónica intermitente a gran altitud pueden ser clínicamente relevantes en términos de eventos cardiovasculares. Aparentemente, el aumento de la poscarga ventricular izquierda debido al aumento de la presión arterial, combinado con una disminución de la perfusión coronaria (debido al acortamiento del período diastólico con una frecuencia cardíaca más alta típica para la exposición a gran altitud) y con una oxigenación sanguínea reducida, pueden desencadenar eventos isquémicos cardíacos. Esta posibilidad se ilustra en un caso de alteraciones electrocardiográficas isquémicas observadas durante una prueba de ejercicio en altura, pero no presentes a nivel del mar en el mismo individuo [23].
Con respecto a la terapia farmacológica, varios estudios han probado la eficacia de diferentes fármacos antihipertensivos para controlar la presión arterial durante la estancia a gran altitud y, en general, sus efectos sobre la fisiopatología en altura. De hecho, los mecanismos de aclimatación afectan muchas vías biológicas dirigidas por fármacos antihipertensivos. Entre las clases de medicamentos utilizados con frecuencia para el control de la presión arterial, se deben mencionar los β bloqueadores. En individuos sanos expuestos a gran altitud, la administración de carvedilol, un β bloqueador no selectivo, mostró un buen control de la presión arterial pero a costa de una reducción de la saturación de oxígeno y la tolerancia al ejercicio. En el mismo estudio, el nebivolol, un antagonista selectivo, también mantuvo su eficacia durante la exposición a la gran altitud pero fue más eficaz en el mantenemiento del dipping fisiológico nocturno de la presión arterial, y tuvo un menor impacto en la tolerancia al ejercicio [7],[27]. En pacientes hipertensos expuestos de forma aguda a gran altitud (3200 metros sobre el nivel del mar), la combinación de telmisartán con un bloqueador de los canales de calcio, dihidropirimidínico (nifedipino de liberación prolongada) mantuvo su efectividad tanto a nivel del mar como a gran altitud [12], con grado de recomendación I, nivel de evidencia B, de acuerdo al sistema del Colegio Americano de Cardiología y Asociación Americana del Corazón (ACC/AHA) [40]. Una última mención ha de apuntar a la acetazolamida, un diurético que a menudo se usa para prevenir la enfermedad de montaña aguda, que también puede antagonizar el aumento de la presión arterial en gran altitud, así como inhibir la apnea del sueño central. En particular, este medicamento puede favorecer la deshidratación y el desequilibrio electrolítico, por lo que se recomienda una atención especial durante su uso [41]. En la Tabla 1 se presenta un resumen de las recomendaciones prácticas recientemente publicadas para pacientes con hipertensión arterial que planean una estadía en altura.
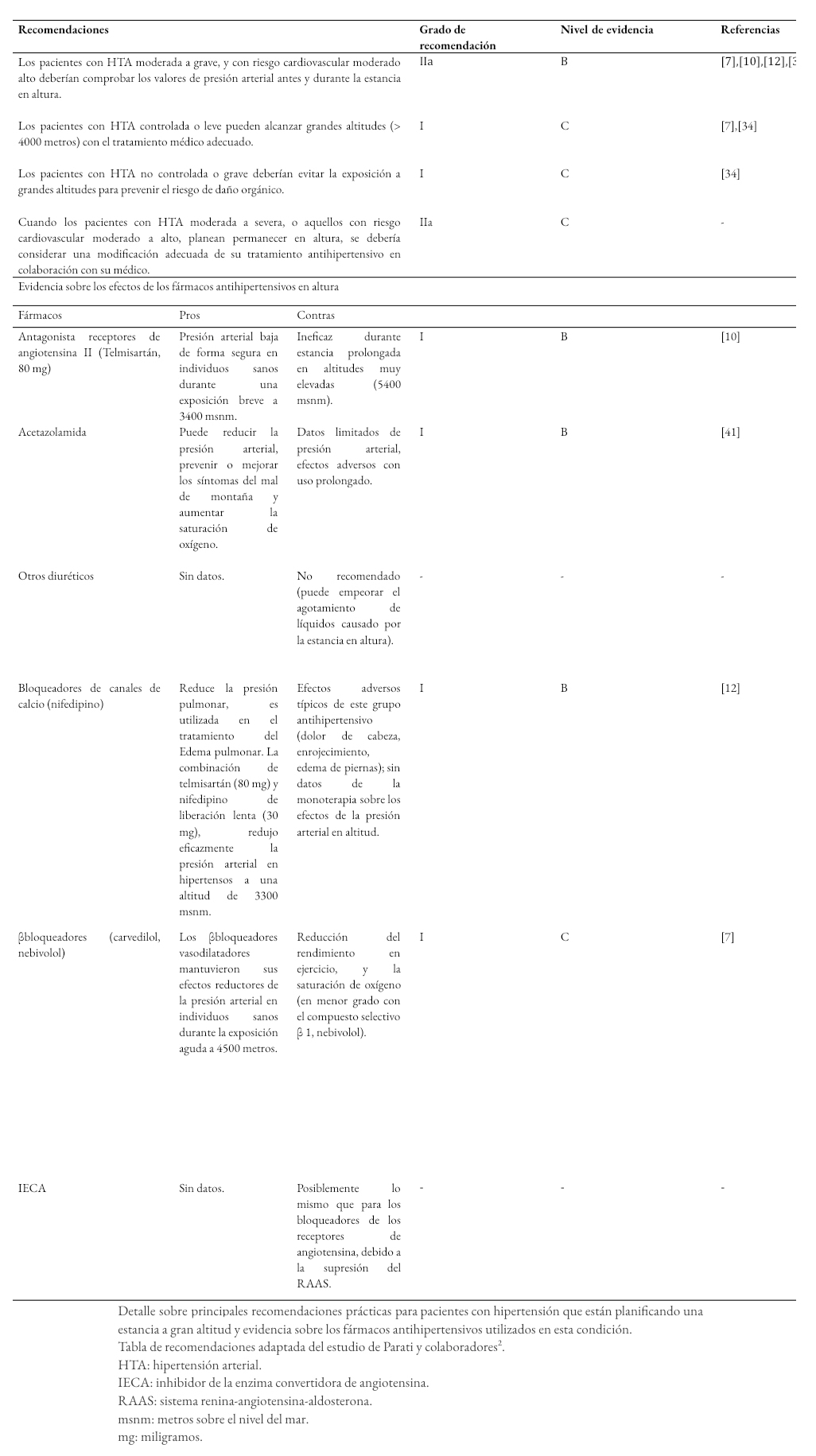 Tamaño completo
Tamaño completo Conclusiones
La gran altitud es un ambiente extremo que impone importantes desafíos para el ser humano. Las primeras reacciones del organismo inician con una serie de respuestas fisiológicas las que generalmente conducen a la adaptación a las condiciones de altura, pero en algunos casos contribuye a afecciones patológicas agudas y crónicas.
En condiciones de altitud se produce un incremento de la presión arterial, particularmente en la noche, con una disminución del dipping nocturno y una respuesta exacerbada durante el ejercicio, aspectos relevantes a considerar en el control de la presión arterial y las medidas preventivas, especialmente en trabajadores.
Respecto al manejo clínico y el pronóstico del aumento de la presión arterial con la altitud, existe evidencia de algunos fármacos reductores de la presión arterial. Sin embargo, en extrema altitud las intervenciones farmacológicas específicas no han sido claras. Por lo tanto, se debe realizar un enfoque preventivo individualizado, y considerar el riesgo cardiovascular dado por la presencia de daño orgánico o comorbilidades.
La hipertensión arterial sistémica no es una contraindicación para la exposición a gran altitud, excepto para los pacientes con alto riesgo cardiovascular. En consecuencia, los médicos no deben prohibir a los pacientes viajar a la altura, solo deben ajustar sus tratamientos farmacológicos y dar educación sobre los posibles riesgos.
Notas
Roles de autoría
ML: conceptualización, metodología, investigación, curación de datos, preparación del artículo original, revisión y edición del artículo, visualización, administración de proyectos y adquisición de fondos. GB: conceptualización, metodología, investigación, curación de datos, revisión y edición del artículo y supervisión. GP: metodología, investigación, curación de datos, revisión y edición del artículo, supervisión y administración del proyecto. SC: metodología, investigación, curación de datos, revisión y edición del artículo.
Conflictos de intereses
Los autores completaron la declaración de conflictos de interés de ICMJE y declararon que no recibieron fondos por la realización de este artículo; no tienen relaciones financieras con organizaciones que puedan tener interés en el artículo publicado en los últimos tres años y no tienen otras relaciones o actividades que puedan influenciar en la publicación del artículo. Los formularios se pueden solicitar contactando al autor responsable o al Comité Editorial de la Revista.
Fuente de financiamiento
Este artículo de revisión fue financiado por ANID/CONICYT Fondecyt Iniciación (Proyecto Nro. 11180503).
Comité de ética
El presente artículo estaría eximido de la aprobación de un comité de ética acreditado, debido a que es un artículo de revisión de tipo narrativo descriptivo, que utilizó en su gran mayoría resultados de ensayos clínicos publicados en revistas de alto impacto que contaron con aprobación de comité de ética. Finalmente, los resultados de este estudio de revisión no serán utilizados para el desarrollo de un ensayo clínico, sólo con fines descriptivos.

