Estudios originales
← vista completaPublicado el 9 de mayo de 2023 | http://doi.org/10.5867/medwave.2023.04.2660
Bloqueo interescalénico en el contexto de la recuperación acelerada para artroscopía de hombro: serie de casos
Interscalene block in the context of enhanced recovery for shoulder: A case series
Resumen
Introducción La aplicación de la recuperación acelerada en cirugía de hombro no ha tenido una aceptación tan favorable. Por ello, el objetivo de este estudio fue presentar y describir el uso de bloqueo interescalénico para favorecer la recuperación acelerada en una serie de pacientes sometidos a cirugía artroscopica de hombro.
Métodos Se incluyeron 35 pacientes sometidos a cirugía artroscópica de hombro, en quienes se administró bloqueo interescalénico y sedación. Posteriormente se evaluó la intensidad del dolor, náuseas, vómito, disnea, presencia de síndrome de Horner, visión borrosa, ronquera, tiempo transcurrido hasta el alta, reingresos no planeados, satisfacción del paciente y cumplimiento de los criterios de alta hospitalaria en las primeras 12 horas siguiendo los criterios de una recuperación acelerada.
Resultados En total, 27 pacientes (77,1%) tuvieron clasificación de la (ASA) I y 8 pacientes (22,9%) ASA II. Además, 97,1% fueron reparaciones de manguito rotador. Previo al alta, dos pacientes (5,7%) presentaron náuseas. Al momento del alta ningún paciente presentó disnea o visión borrosa, dos pacientes (5,7%) presentaron ronquera y la mediana de intensidad del dolor fue de 1,0 (0,0 a 7,0). Entre las 24 y 48 horas solo un (2,8%) paciente presentó náuseas y la mediana de intensidad del dolor fue de 1,0 (0,0 a 8,0). Todos los pacientes se mostraron satisfechos con disposición a repetir la experiencia. El 100% de pacientes cumplió los criterios médicos de alta a las 12 horas y 30 pacientes (85,7%) se dieron de alta el mismo día. La estancia fue de 12 (11,5 a 12,5) horas y ningún paciente reingresó.
Conclusión En pacientes seleccionados, con un equipo quirúrgico-anestésico comprometido, capacitado y con experiencia, hay una alta posibilidad de que el bloqueo interescalénico favorezca la realización de programas de recuperación acelerada en cirugía artroscópica de hombro.
Ideas clave
- La artroscopia de hombro es una de las cirugías ortopédicas que más se realiza en el mundo, por lo que buscar una estrategia de manejo perioperatorio multimodal es una prioridad.
- La aplicación de la recuperación acelerada en cirugía de hombro es más compleja que en otras cirugías ortopédicas.
- ELa presente serie de casos brinda información sobre cómo se pueden dar cuidados quirúrgicos y anestésicos de calidad a los pacientes de cirugía de hombro con la utilización del protocolo de recuperación acelerada.
- Son limitaciones de este estudio el tamaño reducido de la muestra, lo que podría afectar los resultados, y la hemiparesia diafragmática evaluada indirectamente con la presencia de disnea (que no se reportó en nuestros pacientes), pero que al carecer de un análisis objetivo no se puede aseverar que no se presentó.
Introducción
La recuperación acelerada después de cirugía (Enhanced Recovery After Surgery, ERAS) incluye una combinación de estrategias pre, intra y postoperatorias basadas en la evidencia más actual, con lo que se plantea mejorar la recuperación y funcionalidad de los pacientes, al minimizar la respuesta al estrés quirúrgico, las complicaciones postoperatorias y, por consiguiente, disminuir la estancia y los costos hospitalarios [1,2]. La aplicación de la recuperación acelerada en cirugía de hombro es más compleja que en otras cirugías ortopédicas [3,4,5], a pesar de que el bloqueo interescalénico es una técnica que ha demostrado que produce adecuados resultados trans y postoperatorios [6,7,8,9,10]. En un intento por favorecer la recuperación acelerada en cirugía de hombro, la Universidad de Pennsylvania publicó el Shoulder Arthroplasty Enhanced Recovery Protocol (ShARP), donde sus puntos medulares son: la educación del paciente, la analgesia multimodal basada en el uso de bloqueo interescalénico continuo ambulatorio, uso de antifibrinolíticos y profilaxis de náusea o vómito postoperatorio, a través de un equipo multidisciplinario y la selección adecuada de los pacientes. Esto significa que aquellos que tienen un adecuado soporte domiciliario, que puedan cuidarse a sí mismos y cuyas enfermedades estén controladas, con este procedimiento se logra una reducción de 1,5 días de estancia hospitalaria, aunque aún está en estudio su aplicación y beneficios [8,11]. A pesar de todo esto, aún se presentan controversias sobre su utilización como técnica anestésica única ya que en la mayoría de los casos se utiliza en conjunto con anestesia general, inclusive se debate sobre cuál de las dos técnicas presenta más ventajas para este tipo de cirugía [12]. La aplicación de anestesia general produce numerosos efectos adversos como nauseas/vómito, ronquera, disfunción cognitiva postoperatoria e inadecuado control del dolor, la combinación de los mismos puede producir mayor estancia en la unidad de cuidados postanestésicos y mayor estancia hospitalaria [11]. La aplicación de anestesia regional como técnica anestésica única reduce estos efectos. Sobre todo, favorece el control adecuado del dolor y si se realiza dentro de un programa de analgesia multimodal, como el programa de recuperación acelerada, se podría llevar a cabo en la mayor parte de los centros, donde hay personal calificado para realizarlas. Por lo tanto, el objetivo de este estudio es presentar y describir el uso del bloqueo interescalenico en dosis única más sedación para favorecer la recuperación acelerada en una serie de pacientes sometidos a cirugía artroscópica de hombro.
Métodos
En el periodo de estudio comprendido entre el 1 de febrero de 2020 y el 28 de febrero de 2022, previa aprobación por el comité de investigación del Hospital Ángeles Metropolitano y con firma del consentimiento informado de los pacientes, se realizó un estudio de serie de casos. En él fueron incluidos todos los pacientes programados para artroscopia de hombro del Hospital Ángeles Metropolitano, utilizando un muestreo no probabilístico de casos consecutivos. Estos casos se manejaron bajo una dinámica de recuperación acelerada después de la cirugía. Se incluyeron pacientes de ambos géneros de 18 a 80 años, con un estado físico de acuerdo a la clasificación de la American Society of Anesthesiologists (ASA) tipo I y II, con un índice de masa corporal de 18,5 a 39,9 kilogramos por metro cuadrado. No se incluyeron pacientes con coagulopatías, falla renal, hepática o cardiaca, así como neumopatía obstructiva o restrictiva, embarazo, problemas dérmicos o infecciosos en el cuello, que no comprendieran la naturaleza de la recuperación acelerada, con domicilio a más de dos horas de traslado al hospital, o sin forma de desplazarse al hospital de manera expedita o pacientes que no podían cuidarse a sí mismos o que no tuvieran un adecuado soporte domiciliario. A partir de marzo de 2020 los pacientes que se incluyeron debían contar con prueba PCR negativa para SARS-CoV-2 y radiografía de tórax negativa al momento de ingresar al hospital, ambas realizadas en las 24 horas previas. Una vez seleccionados se les explicó cómo sería su manejo y firmaron el consentimiento informado.
Las estrategias preoperatorias fueron primera cirugía del día: seis o siete de la mañana; ayuno no mayor a ocho horas, por lo que la noche previa debían cenar a las 22 o 23 horas: sin premedicación con benzodiazepinas de larga duración, salvo pacientes con uso crónico de las mismas en quienes no se suspendió su dosis habitual; y antibióticoprofilaxis con cefalotina dos gramos, 30 minutos antes de la cirugía. En los pacientes con alergia reconocida a cefalosporinas o penicilina se utilizó clindamicina 900 miligramos. Se colocaron medias de compresión para tromboprofilaxis mecánica, analgesia preventiva con antiinflamatorios no esteroideos (parecoxib 40 miligramos, en los alérgicos se cambió a ketorolaco 60 miligramos).
Las estrategias transoperatorias fueron técnica anestésica con bloqueo interescalénico en dosis única más sedación, normotermia, primera dosis de analgésico central (paracetamol 1 gramo), inicio de antieméticos (ondansetrón 8 miligramos). Las estrategias postoperatorias fueron sistema de crioterapia continua (Kodiak Breg Inc. Estados Unidos) en hombro operado, reiniciar la vía oral lo antes posible, continuar con los analgésicos y rotarlos a vía oral, la pauta analgésica para domicilio fue celecoxib, paracetamol, tramadol. Además, se corroboró el adecuado entendimiento de las indicaciones en caso de urgencia, esto es dolor intenso no controlado con la pauta establecida (Figura 1).
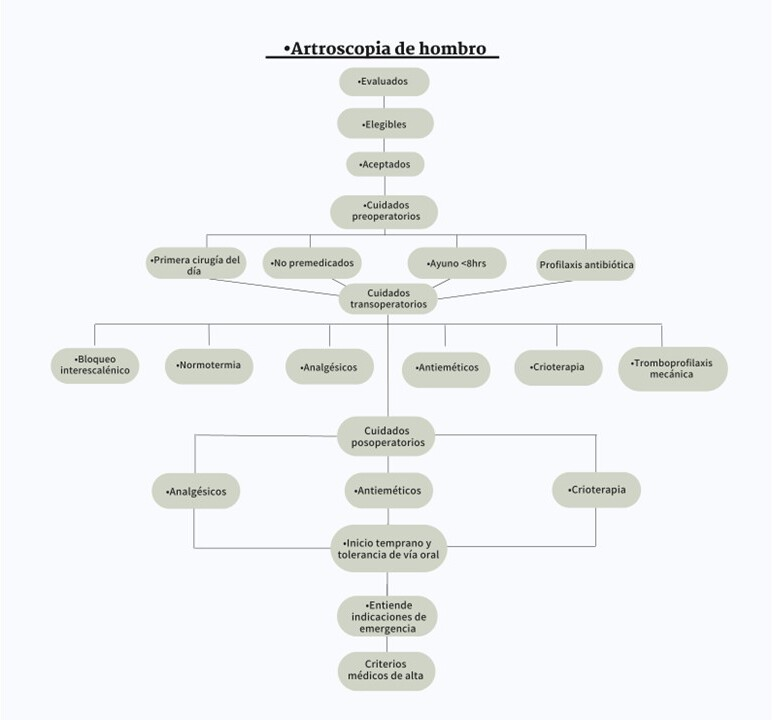
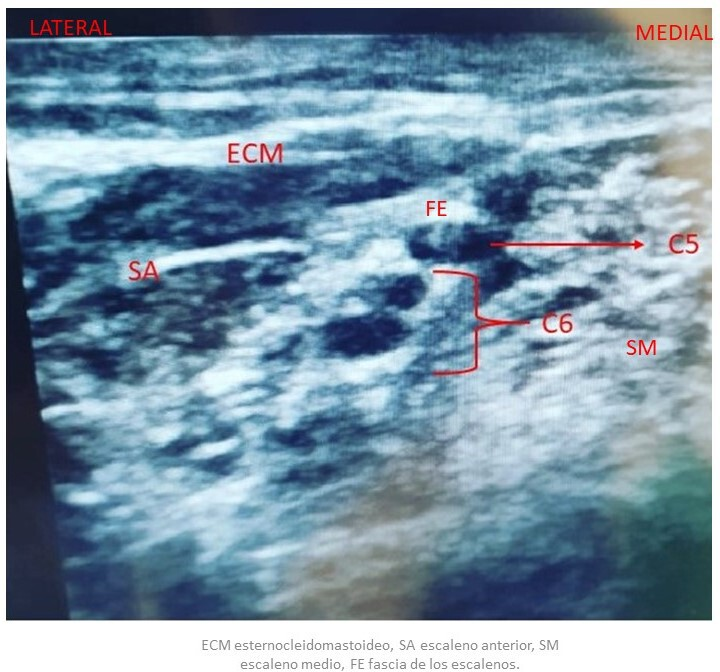
La técnica anestésica utilizada fue bloqueo interescalénico más sedación. Todos los pacientes fueron colocados en posición de silla de playa. El bloqueo interescalenico se realizó en dosis única, guiado por ultrasonido (Edge II Ultrasound System Fujifilm-Sonosite Inc. Estados Unidos) con un transductor lineal de alta frecuencia de 15 a 6 megahercios (HFL 50x Fujifilm-Sonosite Inc. Estados Unidos). El transductor se colocó sobre el cuello a nivel del cartílago cricoides, de forma transversal hasta localizar las tres estructuras hipoecoicas que representan al plexo braquial (Figura 2). La asepsia de la piel se realizó con solución cutánea de gluconato de clorhexidina al 2% (por vez) y alcohol isopropílico al 70% (volumen sobre volumen), con tinte (Chloraprep Becton Dickinson, Francia). El abordaje se realizó en eje corto con aguja aislada de 50 milímetros (B-Braun Melsungen AG Stimuplex A50, Alemania). Una vez que se visualizaron los troncos nerviosos, con la punta de la aguja perineural se inició la aplicación de anestésico local visualizando la adecuada difusión circunferencial, sin que el anestésico saliera de la fascia de los escalenos. La dosis anestésica consistió en una mezcla fija de ropivacaína 112 miligramos más lidocaína simple 100 miligramos, lo cual equivalía a un volumen de 20 mililitros. La sedación se estandarizó con midazolam 400 nanogramos por kilógramo y fentanilo a 1 nanogramo por kilógramo seguido de una infusión continua de dexmedetomidina a una dosis de 1 nanogramo por kilógramo durante la primera hora y durante la segunda hora a 0,5 nanogramos por kilógramo para mantener un grado III de sedación de acuerdo con la escala de Wilson [13]. Se aplicó oxígeno suplementario con mascarilla reservorio a seis litros por minuto. Todos los pacientes fueron operados por dos cirujanos de hombro con una experiencia de más de diez años en este tipo de cirugía.
En todos los pacientes se evaluaron como variables de resultado la intensidad del dolor con una escala visual análoga (EVA) del 1 al 10; la presencia o no de náuseas, vómito, paresia diafragmática (indirectamente por la sensación de disnea), síndrome de Horner, visión borrosa o ronquera al alta y de 24 a 48 horas después del alta mediante llamada telefónica; el tiempo que transcurrió hasta que estuvieran en condiciones médicas de ser dados de alta (dolor controlado, sin náuseas o vómito, sin disnea y tolerando la vía oral) en horas; la satisfacción del paciente (muy satisfecho, satisfecho, poco satisfecho, insatisfecho) al alta; el reingreso no planeado al hospital después del alta. Para el análisis estadístico se utilizaron medidas de tendencia central (mediana) y dispersión (rango intercuartílico, cuartilo 25 a 75) para variables cuantitativas con distribución no aproximada a la normal, así como frecuencias absolutas y relativas para variables cualitativas en el programa estadístico SPSS versión 22 para Windows.
Resultados
Se incluyeron 35 casos, de estos 20 (57,1%) fueron hombres y 15 (42,8%) fueron mujeres. La mediana de la edad fue de 49 (rango intercuartílico 43 a 61). De acuerdo con el estado físico 27 pacientes (77,1%) fueron ASA I y ocho (22,9%) fueron ASA II. La mediana del índice de masa corporal fue de 24,07 (20,24 a 38,01) kilogramo por metro cuadrado. El diagnóstico preoperatorio fue en 34 casos (97,1%) ruptura del manguito rotador y en un caso (2,8%) artrosis acromioclavicular (Tabla 1).
Previo al alta dos pacientes (5,7%) presentaron náuseas. Al momento del alta, ningún paciente presentó disnea o visión borrosa, dos pacientes (5,7%) presentaron ronquera y la mediana de intensidad del dolor fue de 1,0 (rango intercuartílico: 0,0 a 7,0). Entre las 24 a 48 horas solo un (2,8%) paciente presentó náuseas y la mediana de intensidad del dolor fue de 1,0 (0,0 a 8,0). En cuanto a la satisfacción de los pacientes, todos se mostraron muy satisfechos y mencionaron que repetirían la experiencia anestésica. En todos los pacientes la vía oral se inició antes de la cuarta hora postoperatoria. Todos los pacientes tuvieron condiciones médicas adecuadas a las 12 horas. Sin embargo, solo en 30 pacientes (85,7%) se dio el alta como estaba planeada en el mismo día, generando una mediana de tiempo de estancia hospitalaria de 12 (11,5 a 12,5) horas. Los restantes cinco pacientes (14,3%) fueron dados de alta la mañana siguiente. Ello generó una mediana de tiempo de estancia de 24 (23 a 25) horas. Este retraso del alta no se debió a cuestiones médicas, ya que todos los pacientes estaban en condiciones de ser egresados del hospital. No se presentó ningún reingreso no planeado.
Discusión
La artroscopia de hombro es una de las cirugías ortopédicas que más se realiza en el mundo, por lo que buscar una estrategia de manejo perioperatorio multimodal es una prioridad, de ahí la importancia de utilizar la técnica anestésica más adecuada para favorecer el alta temprana del paciente. De acuerdo con lo reportado previamente por Danninger [10], el uso de anestesia regional en conjunto con anestesia general en cirugía de hombro produjo un 18% de reducción del riesgo de readmisiones hospitalarias en pacientes ambulatorios, así como una reducción del 50% de la utilización de camas de terapia intensiva. Estos hallazgos pueden estar relacionados con la reducción del uso de opioides, así como con una mejor analgesia producida por el bloqueo nervioso. En nuestra serie, ningún paciente fue sometido a anestesia general y ninguno requirió manejo de terapia intensiva por dos razones. En la primera: no se utilizaron opioides potentes en el postoperatorio debido al efecto analgésico del bloqueo interescalénico que reduce el dolor de forma importante. En tanto en la segunda, no se presentaron complicaciones graves derivadas del bloqueo nervioso que, aunque no son frecuentes, se deben tener en consideración. El conjunto de beneficios que produce el programa favorecido por la analgesia brindada por el bloqueo interescalénico logró que los pacientes estuvieran listos para darse de alta a las 12 horas postoperatorias. Es importante señalar que se cumplió con las condiciones médicas necesarias para enviarlos a su domicilio. De igual forma, debemos tener presente que a pesar de que el efecto analgésico del bloqueo interescalénico disminuye en las siguientes horas, si se inicia oportunamente un manejo analgésico multimodal se logra un adecuado manejo del dolor durante las primeras 48 horas, donde se espera que el dolor postoperatorio sea más intenso. Existe una disyuntiva muy grande entre realizar la cirugía de hombro con anestesia general o con anestesia regional. Lo más común es la combinación de ambas [14], pero en nuestra serie vemos que es totalmente posible utilizar una sola técnica para realizar este tipo de cirugía, lo cual lo hace una propuesta interesante de manejo [11,15].
En el estudio de Ding [11] se encontró que en cirugía de hombro la utilización de anestesia regional sola comparándola con anestesia general, produjo tasas significativamente mayores de alta domiciliaria el mismo día en comparación con la atención institucionalizada, menos complicaciones hospitalarias totales, tasas reducidas de hospitalización y readmisión. Estos resultados favorables no son nuevos, ya que un estudio reportado en 1995 por D’Alessio [16] mostró que hubo menos readmisiones no planificadas debidas a dolor intenso, sedación y náuseas/vómitos, lo cual se corroboró en nuestros pacientes.
A pesar de estas ventajas, no se ha llegado a una utilización masiva de la anestesia regional. Por ejemplo, en 27 201 reparaciones de manguito rotador, solo el 15,4% recibió bloqueo interescalénico más anestesia general y ningún paciente recibió bloqueo nervioso únicamente [10]. Esto puede explicar, en parte, la baja utilización de los programas de recuperación acelerada. Por otro lado, a decir de algunos autores. esto se debe a que la anestesia regional por sí sola puede no ser apropiada de forma rutinaria. Sin embargo, en nuestro estudio y en estudios previos de nuestro grupo demostramos que con una selección adecuada de los pacientes, con un programa de manejo estandarizado como es la recuperación acelerada, así como contar con un grupo anestésico capacitado que sería el pilar del programa; se puede aplicar a la gran mayoría de los pacientes y hacer un uso generalizado. Asimismo, existen otras razones para la no utilización como el hecho de que se requiere un cirujano altamente calificado que se sienta cómodo con un paciente despierto/sedado. En nuestro caso los cirujanos de hombro (MR, AC) están totalmente familiarizados con esta situación y hacen manejo delicado de los tejidos, así como de los movimientos del brazo, ya que están convencidos de que los beneficios ofrecidos a sus pacientes son muy buenos. Además, se requiere de un anestesiólogo experto en anestesia regional. Uno de nuestros autores (GM), cuenta con una experiencia de 15 años en estas técnicas y, afortunadamente, las nuevas generaciones (AG) están tomando muy en serio el uso de anestesia regional, en concordancia con la tendencia mundial de un aumento de la utilización de bloqueos nerviosos en las últimas dos décadas [17].
Una situación muy necesaria es proveer de un ambiente agradable para el paciente. Esto implica una estricta normotermia, independientemente de la temperatura de la sala de cirugía, y un control del ruido generado por el martilleo y el fresado de las anclas, dado que estos estímulos pueden ser desagradables. No obstante, cuando el bloqueo es eficaz no son dolorosos, aunque en ocasiones esta incomodidad no se puede atenuar con sedación leve [18]. Por esta razón la recomendación es llevar a una sedación más profunda cuando se van a realizar estas maniobras quirúrgicas. Esto se logra con un equipo atento al procedimiento para poder llevar a cabo los ajustes en la profundidad de la sedación, así como una adecuada amnesia y/o ansiólisis en caso de despertar intempestivamente por el ruido. Por estas razones en nuestro estudio mantuvimos a los pacientes en un grado III de sedación, donde a pesar de la manipulación se mantuvieron confortables. Aparentemente la anestesia general provee este confort, amnesia y acinesia. Cabe señalar que con un adecuado nivel de sedación como el que generamos, se tienen cubiertas estas necesidades. En nuestros casos no valoramos la acinesia, pero el bloqueo interescalénico provee una adecuada acinesia para llevar a cabo cirugía de hombro [18]. Un beneficio importante de tener a un paciente despierto en posición de silla de playa es la reducción de las complicaciones derivadas de una oxigenación cerebral inadecuada [18]. No obstante, también implica tener un acceso limitado a la vía aérea lo cual es un desafío para el anestesiólogo [19,20]. En nuestro estudio no en todos los pacientes se monitorizó la oxigenación cerebral ya que, aunque lo utilizamos de forma rutinaria, hemos tenido problemas con el abasto de sensores. En nuestros pacientes no se presentó la necesidad de controlar la vía aérea de forma urgente y, aunque es un riesgo potencial, en nuestra opinión son anecdóticas las ocasiones en que se requiere un control urgente de la vía aérea. En estos casos, el cambio de posición se puede llevar a cabo rápidamente con el uso de las sillas de playa comerciales. Ejemplos de ellos son el dispositivo Deluxe Arthroscopic Legholder (Allen Medical Systems) o el dispositivo Tmax shoulder positioner (Smith and Nephew). En nuestro caso, el que más frecuentemente utilizamos es el primero.
Consideramos que la anestesia regional está infrautilizada en el manejo de cirugías de extremidades superiores, así como poco implementada en los protocolos de recuperación acelerada después de cirugía [21]. La presente serie de casos brinda información sobre como con la utilización del protocolo de recuperación acelerada se pueden dar cuidados quirúrgicos y anestésicos de calidad a los pacientes de cirugía de hombro. Siguiendo estas estrategias sistematizadas en la mayoría de los casos, van a generan resultados favorables.
Las limitaciones de nuestro estudio están relacionadas con el tamaño de la muestra reducido, lo que podría afectar los resultados. A ello se suma la hemiparesia diafragmática evaluada indirectamente con la presencia de disnea, que no se reportó en ningún paciente, Sin embargo, al carecer de un análisis objetivo (evaluación de la movilidad diafragmática por ecografía, Figura 2), no se puede aseverar que no se presentó.
Conclusión
En esta serie de casos se puede observar una alta posibilidad de que el bloqueo interescalénico favorezca la realización de programas de recuperación acelerada. Esto, debido a que el 100% de pacientes tuvo condiciones médicas para el alta a las 12 horas postoperatorias. Solo se requiere una adecuada selección de pacientes y un equipo quirúrgico-anestésico capacitado, comprometido y con experiencia.

