Estudios originales
← vista completaPublicado el 23 de enero de 2025 | http://doi.org/10.5867/medwave.2025.01.2946
Resultados quirúrgicos, sobrevida y factores pronósticos de una cohorte de pacientes con cáncer pulmonar operados en el Hospital Clínico de la Universidad de Chile
Surgical outcomes, survival and prognostic factors in a cohort of lung cancer patients operated at the University of Chile Clinical Hospital
Resumen
Introducción El cáncer pulmonar es la primera causa de muerte por cáncer a nivel mundial, con una alta letalidad. El mejor tratamiento para pacientes con enfermedad localizada es la resección anatómica, que logra buenas sobrevidas promedio a largo plazo. En Chile no encontramos estudios enfocados en esta cirugía en términos de complicaciones, sobrevida a largo plazo, ni su potencial asociación con factores clínicos o patológicos. El objetivo de este trabajo es describir las características clínicas, complicaciones perioperatorias y sobrevida a 5 y 10 años de una cohorte de pacientes con cáncer pulmonar, operados en el Hospital Clínico de la Universidad de Chile, así como explorar posibles factores pronósticos que inciden en ella.
Metodología Se analizó una cohorte de 107 pacientes con cáncer pulmonar operados desde el año 2004 hasta 2015 en un solo centro. El criterio de inclusión fue cirugía de intención curativa realizada en nuestro hospital. Los criterios de exclusión fueron cirugías con otra intención, biopsia no concordante con cáncer primario pulmonar o analizada en otro centro. Se registraron datos clínicos, perioperatorios e histopatológicos. Se estimó la sobrevida global a 5 y 10 años, y se realizó un análisis exploratorio de posibles factores pronósticos que pudieran incidir en la sobrevida.
Resultados Se realizaron 107 cirugías que cumplieron el criterio. Se registró 27% de complicaciones con mortalidad de 5,6% a 30 días y 6,5% a 90 días. La sobrevida global fue de 44,7% a cinco años y 32,3% a 10 años. El análisis univariado mostró que factores con efecto en la sobrevida son sexo, edad, histología del tumor, estadio de la enfermedad, nivel de diseminación regional y la presencia de complicaciones postoperatorias. El análisis multivariado confirma que sexo, edad, nivel de diseminación regional y complicaciones postoperatorias se asocian de manera independiente a sobrevida.
Conclusiones Los resultados quirúrgicos de una cohorte de pacientes operados en un centro chileno muestran una mortalidad a 30 y 90 días similar a otras reportadas en la literatura internacional. La sobrevida global en estos pacientes seleccionados es mucho mayor a la reportada para pacientes con cáncer pulmonar en general. Se encontraron factores de riesgo eventualmente pesquisables en el estudio preoperatorio, que podrían cambiar el pronóstico. Estos hallazgos sugieren que mejorar la evaluación preoperatoria, permitiría optimizar la selección de pacientes para obtener mejores resultados quirúrgicos y de sobrevida a largo plazo.
Ideas clave
- El cáncer pulmonar es una patología de altísima letalidad en Chile y Latinoamérica.
- La cirugía es teóricamente la mejor estrategia para aumentar la sobrevida, pero tiene altas tasas de morbimortalidad y existen muy pocos datos de sus resultados en países latinoamericanos.
- En una cohorte de 107 pacientes operados con intención curativa, mostramos la sobrevida a largo plazo y factores clínicos que podrían incidir en ella.
- Algunas limitaciones de este trabajo son el número insuficiente de casos para algunas de las categorías de análisis, un potencial riesgo de sesgo debido al tamaño muestral propio de un muestreo de conveniencia, y el posible subregistro de variables como el tabaquismo.
Introducción
El cáncer pulmonar es la primera causa de muerte por dicha enfermedad a nivel mundial [1]. En general es un cáncer de alta letalidad, lo que se tradujo en una sobrevida a cinco años de 10 a 20% para los casos diagnosticados en el período de 2010 a 2014 [2]. En Chile, desde 2018 es la primera causa de muerte por cáncer, con una tasa cruda de mortalidad de 18,4 por 100 000 habitantes en 2021, desplazando al cáncer gástrico (tasa cruda de 15,4 para ese mismo año) [2,3,4]. Es un consenso que una de las mejores alternativas para un paciente con cáncer pulmonar localizado de células no pequeñas, es el tratamiento quirúrgico. Generalmente, se trata de una resección pulmonar anatómica (neumonectomía, lobectomía o segmentectomía) más linfadenectomía, seguida eventualmente por quimioterapia o radioterapia [4]. La morbimortalidad de este tipo de cirugías, que no están exentas de complicaciones tanto a corto como a largo plazo, ha disminuido notablemente en los últimos años, especialmente en los países desarrollados. Ello, probablemente se deba a un mejor estudio preoperatorio y selección de pacientes, a la aparición de nuevas técnicas quirúrgicas, y a la mejoría general de los cuidados anestésicos y postoperatorios [5]. La cirugía (cuando se estima apropiada para el paciente), se considera el procedimiento de elección en el cáncer pulmonar de células no pequeñas en las etapas 1 y 2, siendo una opción excepcional en etapa 3 [4]. Sin embargo, estos procedimientos quirúrgicos deben ir precedidos por una extensa evaluación clínica, funcional e imagenológica para determinar el estado cardiopulmonar del paciente, junto con la resecabilidad quirúrgica [6]. Esto debido a que, de estimarse que el riesgo quirúrgico supera los beneficios, se puede optar por otras alternativas ablativas como radioterapia exclusiva (estereotáxica o tradicional) o por una combinación con tratamiento sistémico (quimioterapia o terapias dirigidas) [4]. Por otra parte, tanto la cirugía como el manejo postoperatorio inmediato en general, son procesos de alta complejidad. Además, idealmente son realizados por equipos idóneos, muy bien entrenados y que cuentan con todos los equipamientos tecnológicos para llevarlos a cabo [7]. En Chile, si bien hay pocos estudios detallados, uno realizado en una cohorte de pacientes confirmados con cáncer de pulmón con células no pequeñas entre 2007 y 2011, encontró que solo 34% de los pacientes se diagnosticó en etapas 1 y 2 [8], mientras que otra cohorte entre los años 2010 y 2019 lo hizo en el 13,7% de los casos. En dicha cohorte, sólo en 14,7% de los pacientes se pudo realizar cirugía resectiva [9]. Entre otras razones, ello motivó que el cáncer pulmonar fuera incluido el año 2019 en las patologías cubiertas por el Régimen General de Garantías Explícitas en Salud. Este es un instrumento de regulación sanitaria implementado en Chile en 2005, que garantiza el acceso, oportunidad, calidad y protección financiera en la prestación de servicios de 85 problemas de salud priorizados al año 2024 [10].
En nuestro conocimiento, no se encuentran estudios publicados acerca de las complicaciones y la sobrevida a largo plazo tras el tratamiento quirúrgico en centros de salud chilenos, en pacientes operados con intención curativa. En este contexto, el objetivo del presente trabajo es describir las características clínicas, complicaciones perioperatorias, incluyendo mortalidad a 30 y 90 días, y sobrevida a 5 y 10 años de una cohorte de pacientes operados en el Hospital Clínico de la Universidad de Chile (un hospital universitario de la Región Metropolitana). También se exploran posibles factores pronósticos que puedan incidir en la sobrevida a largo plazo de esta cohorte, específicamente edad, sexo, histología, estadio, nivel de diseminación regional y la presencia de complicaciones postoperatorias.
Métodos
El presente estudio correspondió a un diseño de cohorte retrospectiva, observacional. Se analizó una cohorte de 107 pacientes operados por cáncer primario pulmonar de células no pequeñas con intención curativa, entre los años 2004 y 2015 en nuestra institución. La base de datos analizada corresponde a un registro de pacientes iniciado el año 2004, donde se incorporaron 176 pacientes evaluados por el equipo de cirugía de tórax de nuestro centro. Como criterio de inclusión se consideró a todo paciente operado con intención curativa, independiente si esta se pudo completar. Como criterios de exclusión se consideraron que la biopsia fuera procesada en otro centro (por lo que no se podía conocer la etapa patológica ni la variedad histológica, 16 pacientes excluidos); que mostrara una histología distinta a un cáncer pulmonar primario (41 pacientes excluidos); y a aquellos pacientes operados con objetivos no curativos (por ejemplo, cirugías para obtener biopsia o realizar pleurodesis en pacientes con enfermedad metastásica, 12 pacientes excluidos).
En la base de datos se consignaron variables clínicas al momento del diagnóstico: edad (en años), sexo (asignado al nacer, hombre o mujer), comorbilidades (autorreporte de hipertensión arterial, diabetes mellitus 2, cardiopatía coronaria, enfermedad pulmonar obstructiva crónica, fibrosis pulmonar y otras), hábito tabáquico y etapificación clínica con tomografía de cerebro, tórax y abdomen. El hábito tabáquico se cuantificó con el índice de paquetes de cigarrillos por año que informa la cantidad de paquetes de cigarrillos fumados en la vida. Un índice de 1, implica un paquete (20 cigarrillos) diario por un año. La etapificación del tumor se realizó basándonos en la 7ª u 8ª edición del sistema tumor diseminación metástasis (TNM por su sigla en inglés Tumor, Node, Metastases) del International Union Against Cancer [11]. Esta fue actualizada retrospectivamente a la 8ª versión [12] por los investigadores cuando correspondió. También fue anotada la fecha de cirugía.
Además, se registraron retrospectivamente mediante el seguimiento basado en la ficha electrónica, algunas variables operatorias. Estas variables fueron tipo de abordaje (toracotomía o cirugía mínimamente invasiva), tipo de resección (lobectomía, neumonectomía, segmentectomía, bilobectomía, lobectomía en manguito, resección en cuña, sin resección y otra), tipo de resección linfonodal (muestreo, linfadenectomía guiada por lóbulo o linfadenectomía mediastínica), tiempo operatorio en minutos, complicaciones según gravedad (clasificación de Clavien-Dindo), y estadía hospitalaria en días.
Los tipos histológicos fueron determinados según la clasificación de la Organización Mundial de la Salud (OMS) 2021 [13] y los sub tipos histológicos según aquella propuesta por la International Association for Study of Lung Cancer (IASCL), la American Thoracic Society (ATS) y la European Respiratory Society (ERS) [14].
La fecha de muerte se determinó a través de datos del Servicio de Registro Civil e Identificación, registrándose también la mortalidad a 30 y 90 días. Se estimó la sobrevida global desde la fecha de cirugía hasta el 31 de agosto de 2020, fecha de finalización del seguimiento para este estudio, o hasta la fecha de muerte en el caso de los pacientes fallecidos. No se registró la causa de muerte específica, por no contar con esta información en el Servicio de Registro Civil e Identificación.
Nuestra variable respuesta primaria fue el tiempo entre la cirugía y la muerte, o la última fecha de seguimiento. Realizamos un análisis exploratorio de posibles factores pronósticos sobre la base de variables predictoras de interés (sexo, edad, histología, diseminación regional y presencia de complicaciones e índice de paquetes por año), de acuerdo a criterio clínico, a la calidad y al número de casos de la información registrada. Por ello, debieron excluirse de este análisis variables clínicas relevantes como las comorbilidades.
Primero, se realizó un análisis descriptivo univariado de las frecuencias absolutas de las variables de interés. En segundo lugar, se estimó la curva de sobrevida con el método de Kaplan-Meier, considerando el periodo comprendido entre la fecha de la cirugía y la fecha de muerte o de último seguimiento. La comparación de diferentes grupos (clasificación tumor diseminación metástasis y tipos histológicos), se realizó mediante el test de log-rank. Para evaluar potenciales factores pronósticos, se utilizó un modelo de regresión de Cox. Se chequeó el supuesto de riesgos proporcionales mediante visualización gráfica y test de riesgos proporcionales. En el modelo univariado se incluyeron las siguientes variables pronósticas: sexo, edad, histología (recategorizada en adenocarcinoma, carcinoide bajo grado, escamosos e indiferenciados), estadio, nivel de diseminación regional (N0, N1 y N2 o N3) y presencia de complicaciones (variable dicotómica sí/no). Se aplicó el criterio de pesquisa de Hosmer – Lemeshow (es decir, comenzar ajustando un modelo con todas las variables con nivel de significancia p < 0,25 en el análisis univariado) [15], además de criterio clínico experto.
El procesamiento de los datos y el análisis estadístico se realizó con los software R studio versión 4.0.2 y Stata v16.
Este trabajo fue aprobado por el Comité Ético Científico y de Investigación en Seres Humanos del Hospital Clínico Universidad de Chile.
Resultados
Un total de 107 pacientes fueron operados en nuestra institución entre los años 2004 y 2015 que cumplieron los criterios de inclusión, 52 hombres (48,6%) y 55 mujeres (51,4%). La mediana de edad fue de 63 años (rango de 20 a 82 años). Las comorbilidades más frecuentes fueron hipertensión arterial (24,2%), enfermedad pulmonar obstructiva crónica (13%) y diabetes mellitus tipo 2 (9,4%). Del total de pacientes, 13 (12,5%) tuvieron un diagnóstico previo de otro cáncer, de los cuales uno fue un cáncer pulmonar previo. Además, 70 pacientes tenían hábito tabáquico (definido como más de 100 cigarros en la vida; 65,4%), ya sea activo o abandonado. La presentación clínica de los pacientes fue asintomática en 30,8% de los casos. De los sintomáticos, el 29,2% consultó por tos. La caracterización de los pacientes se presenta en la Tabla 1.
El principal abordaje quirúrgico (Tabla 2) fue la toracotomía, realizándose 90 cirugías por esa vía (84,1%) y 17 con técnicas mínimamente invasivas (15,9%). De ellas, tres se convirtieron a cirugía abierta (17,6%). La primera cirugía mínimamente invasiva fue realizada el año 2012. Del tipo de resecciones realizadas, 85 fueron lobectomías y bilobectomías (78,4%), 8 neumonectomías (7,5%), 7 segmentectomías anatómicas (6,5%), y 9 otras (8,4%). Del total. 29 pacientes (27,1%) presentaron complicaciones postoperatorias (Tabla 3), de los cuales 11 fueron mayores (Clavien-Dindo tipo III: 5, IV: 6). Un total de 7 pacientes fueron reintervenidos (6,5%). La mediana de la estadía hospitalaria fue de 8,6 días. La mortalidad a 30 días fue de 5,6% (6 pacientes) y a 90 días de 6,5% (7 pacientes). Las Tablas 2 y 3 muestran en detalle los aspectos quirúrgicos y la evolución postoperatoria de los pacientes de la serie.
En la Tabla 4 se observa el estadio clínico y patológico determinado tras la cirugía. Del total de pacientes, tres fueron catalogados como etapa patológica 0 (2,8%), 37 en etapa I (41,8%), 35 en etapa II (32,7%), 31 en etapa III (28,9%) y uno en etapa IV (0,9%). Los tipos histológicos más frecuentes (Tabla 5) fueron adenocarcinoma (48,6%) y carcinoma escamoso (31,8%). Detalles de la etapificación (clínica y patológica) e histología de los pacientes se presentan en las Tablas 4 y 5.
La sobrevida global de la cohorte de pacientes operados fue de 44,7% (intervalo de confianza 95%: 36,2 a 55,3) a cinco años y 32,3% (intervalo de confianza 95%: 23,7 a 44,2) a 10 años (Figura 1).
Sobrevida global de pacientes operados por cáncer pulmonar.
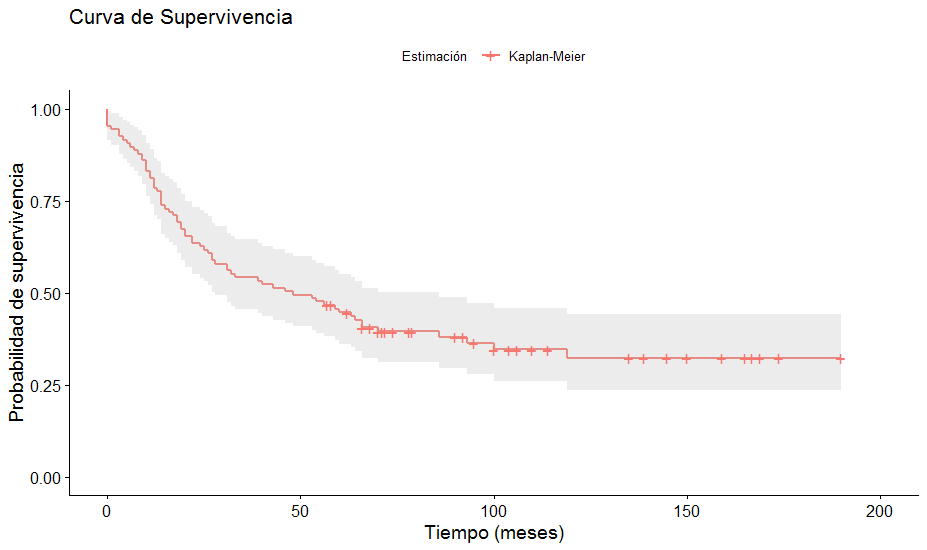
Fuente: elaborada por los autores.
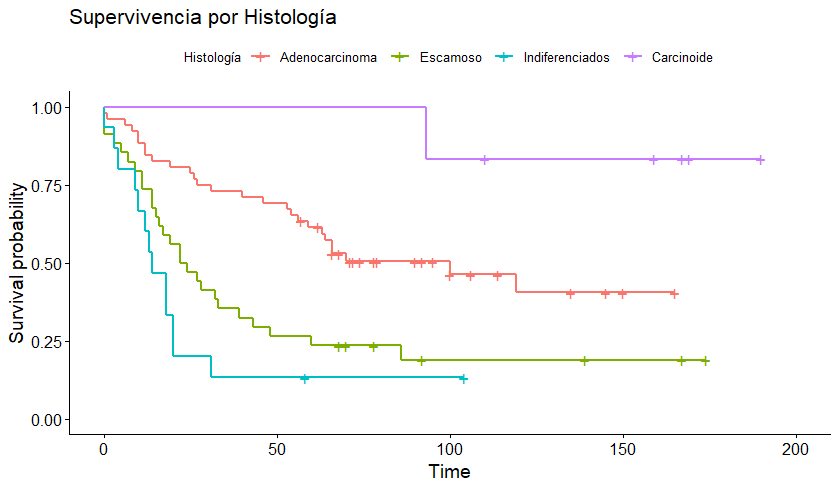
Se observaron diferencias significativas en la sobrevida de pacientes según el sexo de ellos, al igual que en la variedad histológica, el estadio patológico de los tumores y la presencia de complicaciones postoperatorias. De acuerdo al estadio patológico al momento de la cirugía, la sobrevida global a cinco años fue de 100% para pacientes en estadio 0 (n = 3), 60,4% en estadio I (n = 37), 37,7% en estadio II (n = 35), 28,1% en estadio III (n = 31) y 0% en estadio IV (n = 1).
En la Figura 2 se muestran las curvas de sobrevida por sexo, histología, estadio (excluyendo los estadios 0 y IV) y la presencia de complicaciones postoperatorias.
Sobrevida global pacientes operados según estadio patológico.
Fuente: elaborada por los autores.
En el análisis univariado (Tabla 6) se encontró que, de los factores explorados, aquellos que podrían tener efecto en la sobrevida fueron sexo, edad, histología del tumor, estadio de la enfermedad, nivel de diseminación regional y la presencia de complicaciones postoperatorias.
El análisis multivariado (Tabla 7) confirma que sexo, edad, nivel de diseminación regional y la presencia de complicaciones postoperatorias, se asocian de manera independiente a la sobrevida.
Discusión
En este trabajo presentamos los resultados quirúrgicos y la sobrevida a largo plazo, de una cohorte de pacientes operados de cáncer de pulmón con intención curativa en el Hospital Clínico de la Universidad de Chile. Nuestros hallazgos permiten reportar una sobrevida global de 44,7% a cinco años, al igual que una mortalidad a 90 días de 6,5% post cirugía. Además, caracterizamos a los pacientes en aspectos clínicos y quirúrgicos relevantes, incluyendo exposición a tabaco, presentación clínica, estadía hospitalaria, complicaciones y mortalidad perioperatoria.
La cirugía con intención curativa del cáncer de pulmón, que la mayoría de las veces implica una resección pulmonar mayor, es un procedimiento de alta morbimortalidad y estadía postoperatoria prolongada. En nuestra serie, más del 90% de las cirugías fue una lobectomía o resección aún mayor, la mortalidad a 90 días supera el 5%, similar a lo descrito en otras series internacionales (entre 3 y 6%) [16,17], y las complicaciones mayores se ven en más del 25% de los pacientes. Si bien un componente importante de la morbimortalidad tiene relación con condiciones (patológicas y no patológicas) previas de los pacientes [18], hay otros factores que se vinculan con la magnitud de la resección pulmonar y con otros factores determinados por complicaciones intraoperatorias (o del postoperatorio precoz) inesperadas, asociadas al procedimiento [19]. En nuestro estudio se observa que la presencia de complicaciones es un factor independiente que empeora la sobrevida a cinco años de los pacientes estudiados. Por ejemplo, en los primeros años en que se registró esta cohorte, nuestro centro no contaba con el test de difusión de monóxido de carbono, ni con el test cardiopulmonar. Ambos estudios son ampliamente utilizados en la evaluación preoperatoria de los pacientes candidatos a cirugía [20]. Tampoco estaba ampliamente difundida la rehabilitación cardiopulmonar preoperatoria de los pacientes, lo que podría ser una causa de la relativamente alta frecuencia de complicaciones y de mortalidad postoperatoria. Esto debiera motivar un esfuerzo de los equipos quirúrgicos, por hacer una selección más minuciosa de los pacientes que se van a someter a este tipo de cirugías.
Con respecto a la sobrevida, en Chile los registros poblacionales de cáncer existentes han permitido estimar sobrevidas observadas en pacientes con cáncer pulmonar en el rango de 5,5% a cinco años y de 3,8% a 10 años en el periodo de 1998 a 2012 [21]. Las sobrevidas superiores observadas en nuestro estudio (aunque menores a otros estudios internacionales donde se han reportado sobrevidas de hasta 57,5% a cinco años [22]), se relacionarían con la selección de pacientes, quienes tendrían mejor pronóstico al ser operados con intención curativa. En efecto, otros estudios en centros chilenos han documentado sobrevidas de 46,1% a tres años [8], incluyendo cirugías no resectivas. Otras series chilenas han documentado sobrevidas de 20,1% a cinco años para cáncer pulmonar de células no pequeñas [9]. En esta última serie, la sobrevida mostró una gran mejoría en los pacientes sometidos a cirugía con intención curativa (71%), aunque el seguimiento se calculó de manera distinta y los grupos de pacientes no eran comparables [9]. A nivel internacional, también se observa una consistencia en nuestros resultados con otras series de pacientes; aunque por las características de los estudios, la comparabilidad es limitada. Por ejemplo, la potencial asociación negativa (a menor nivel de diseminación, mayor sobrevida) entre sobrevida y el nivel de diseminación regional (linfonodos hiliares o mediastínicos) en resultados quirúrgicos, ha sido reportada previamente [16], al igual que la asociación entre sexo masculino y ciertas histologías (no adenocarcinoma) con peor pronóstico [22]. Si bien el número de pacientes es escaso (lo que se manifiesta en amplios intervalos de confianza) para hacer análisis más concluyentes, la asociación es estadísticamente significativa en el análisis multivariado y es clínicamente relevante. Esto es especialmente notorio respecto al nivel de diseminación regional.
En el estudio anatomo-patológico de las muestras se aprecian algunas tendencias nuevas observadas en estudios internacionales [23], como el predominio de los adenocarcinomas y la aparición de tumores pequeños, incluso menores a un centímetro, mínimamente invasivos o sin invasión. Destaca que casi el 40% de los pacientes operados fue etapa 1, lo que en general corresponde a hallazgos imagenológicos. Ello está en línea con el uso intensivo de la tomografía computarizada de tórax en el estudio de enfermedades cardiopulmonares [24]. También destaca que más del 30% de los pacientes se etapificó en etapa 3, en su gran mayoría por compromiso linfonodal del mediastino. Justamente, el compromiso linfonodal fue el factor más relevante al momento de evaluar la sobrevida a largo plazo, en consonancia con lo reportado por la literatura internacional [25].
Como se mencionó previamente, es relevante destacar que al momento de operarse en el centro en cuestión, estos pacientes no contaban con métodos avanzados de evaluación del mediastino no invasivos (tomografía por emisión de positrones - tomografía computarizada) o invasivos (mediastinoscopio o ultrasonido endobronquial). En los últimos años, la etapificación con tomografías por emisión de positrones - computarizada como mínimo, se ha vuelto estándar al igual que los criterios que obligan a una etapificación invasiva [26]. Ello hace necesario relevar la importancia de los registros hospitalarios de cáncer, y su continuidad en el tiempo para contribuir a evaluar las nuevas estrategias implementadas, junto con la gestión de casos en los hospitales [27].
Finalmente, se debe notar que la gran mayoría de los centros que manejan el cáncer pulmonar a nivel nacional, no cuentan con metodologías de evaluación del mediastino, ni con determinados instrumentos de medición de la capacidad cardiopulmonar. Esto es muy relevante, dado que las guías ministeriales incluidas en el plan de Acceso Universal con Garantías Explícitas en Salud para cáncer de pulmón se encuentran en actualización [28].
Nuestro estudio cuenta con varias limitaciones:
-
Dado que no se contaba con la causa de muerte, se reporta la sobrevida global, la que no es atribuible directamente al cáncer.
-
El número de pacientes es escaso para algunas de las categorías de análisis, las que debieron ser reagrupadas según criterios clínicos. Por la misma razón, algunas potenciales variables predictoras no fueron incluidas en el análisis, como por ejemplo, la presencia de comorbilidades.
-
En este estudio no determinamos tamaño muestral, considerándolo más bien como un muestreo de conveniencia [29], ya que corresponde a todos los casos registrados de los pacientes que optaron a cirugía curativa en este centro. Estos pacientes pueden contar con características definidas que los seleccionan para tal procedimiento (por ejemplo, menor comorbilidad asociada), al igual que características socioeconómicas particulares no registradas que pueden motivar su atención en nuestro centro, generando un potencial sesgo de selección de los pacientes estudiados. Sin embargo, nuestra intención es describir esta cohorte de pacientes, más que hacer generalizaciones de los resultados.
-
Variables relevantes como el índice de paquetes de cigarrillos por año no fueron consistentes con lo esperado (menor sobrevida a mayor índice de paquetes por año), por lo que no fue incluida en el análisis multivariado. Ello podría sugerir un subreporte del tabaquismo en nuestro registro (por ejemplo, otros reportes señalan presencia de tabaquismo hasta en 86% de los pacientes [8]).
A pesar de estas limitaciones, el presente estudio permite dar cuenta de los resultados quirúrgicos observados en una cohorte de 107 pacientes operados con intención curativa con un seguimiento de más de 10 años, hallazgos no reportados previamente en nuestro país. Esto es relevante pues puede motivar un estudio similar en otros centros, que permita dar cuenta de diferencias en la evolución post cirugía en diferentes establecimientos, junto con analizar cambios en el tiempo en estas características. Esto, considerando la inclusión progresiva de exámenes diagnósticos que permitan una mejor selección de los pacientes, al igual que el perfeccionamiento de la técnica quirúrgica tras el período analizado. Todos estos elementos podrían modificar la mortalidad post cirugía y reducir sus complicaciones, aumentando la sobrevida.
Conclusiones
En resumen, este trabajo muestra que el tratamiento quirúrgico del cáncer pulmonar en un centro universitario chileno, es capaz de lograr sobrevidas mayores a las reportadas para pacientes con cáncer pulmonar en general- Esto puede obedecer a una selección de pacientes con mejor pronóstico. Dada la mortalidad a 30 y 90 días, las sobrevidas observadas que varían según variables clínicas, con un estudio de la función cardiopulmonar sistemático y una etapificación más intensiva (en particular buscando la presencia de diseminación regional N2) se podría pesquisar a pacientes de mayor riesgo en el preoperatorio. De igual forma, se podría seleccionar de mejor manera al grupo de pacientes de esta enfermedad que más se beneficien con el tratamiento quirúrgico, descartando a aquellos de muy alto riesgo o en que el beneficio de la cirugía no sea tan evidente. Este sería el caso de los pacientes con linfonodos mediastínicos comprometidos.
En ese sentido, es imprescindible que los centros que traten cáncer pulmonar en Chile (y por extensión, en otros países latinoamericanos), incorporen tecnologías como el test de difusión pulmonar de monóxido de carbono, el test cardiopulmonar, las tomografías por emisión de positrones - computarizada, junto con el ultrasonido endobronquial para así optimizar los resultados y mejorar el uso de los recursos.

