Estudios originales
← vista completaPublicado el 26 de junio de 2025 | http://doi.org/10.5867/medwave.2025.05.3037
Análisis descriptivo de alteraciones inmunológicas en el fallo reproductivo recurrente y resultados terapéuticos
Descriptive analysis of immunological abnormalities in recurrent reproductive failure and therapeutical outcomes
Resumen
Introducción La inmunología reproductiva ha avanzado significativamente reconociendo al sistema inmunitario como crucial en el desarrollo del embarazo, permitiendo detectar alteraciones asociadas a fallo reproductivo recurrente y proponer tratamientos dirigidos a estas pacientes.
Métodos Se trata de un estudio descriptivo, observacional y retrospectivo, realizado en la Unidad de Inmunología Reproductiva del Hospital Clínico San Carlos de Madrid. Se analizaron los datos clínicos y analíticos de las pacientes diagnosticadas con fallo reproductivo recurrente entre 2019 y 2023, así como los datos relativos al tratamiento recibido como profilaxis de pérdida gestacional y la tasa de éxito de este. Finalmente, se realizó un estudio comparativo de los dos subgrupos mayoritarios de la población.
Resultados Un total de 277 pacientes fueron incluidas. El diagnóstico más prevalente fue de abortos de repetición (64,2%), seguido del fallo de implantación recurrente (25,2%). Se detectaron alteraciones inmunológicas y/o vasculares en el 88,8% de las pacientes. La alteración inmunológica más prevalente fue la expansión de células asesinas naturales citotóxicas (49,5%), seguida de la incongruencia HLA-C-KIR materno-fetal (39,1%) y la presencia de anticuerpos antifosfolipídicos (38,5%). El estudio comparativo entre el subgrupo de abortos de repetición y fallo de implantación recurrente mostró diferencias estadísticamente significativas en relación con la presencia de anticuerpos anti-nucleares (15,4 versus 28,3%, p = 0,03) y la deficiencia de vitamina D (37,2 versus 60,0 p = 0,01). Los medicamentos más utilizados fueron el ácido acetil salicílico a dosis bajas, la heparina de bajo peso molecular, la hidroxicloroquina y/o la prednisona, con una tasa de éxito global de 97,3%. No se registraron efectos adversos moderados ni graves en las pacientes tratadas.
Conclusiones El estudio inmunológico para descartar causas de fallo reproductivo recurrente es de gran utilidad en casos en los que se han descartado otras etiologías. El uso de terapias dirigidas a tratar estas alteraciones ha mostrado una alta efectividad.
Ideas clave
- Un importante porcentaje de pacientes presentan fallo reproductivo recurrente. Dentro de las posibles causas, las alteraciones inmunológicas pueden desempeñar un papel fundamental, tanto en la implantación como en el correcto desarrollo del embarazo.
- El estudio incluye una exhaustiva recopilación de los datos clínicos de nuestras pacientes con un análisis detallado de los factores clínicos, intervenciones terapéuticas y seguimiento.
- Un alto porcentaje de pacientes presentaron alteraciones inmunológicas que podían justificar el fallo reproductivo recurrente.
- Para fortalecer la validez de las prevalencias observadas, será fundamental realizar estudios adicionales en poblaciones independientes. La generalización de estos resultados puede verse limitada debido al diseño unicéntrico del estudio.
Introducción
La inmunología reproductiva ha cobrado relevancia en la última década, evolucionando desde la concepción inicial del embarazo como un estado de tolerancia inmunológica hacia el feto, a una comprensión más profunda de la participación activa del sistema inmunitario en todas las etapas del embarazo, desde la implantación hasta el parto [1,2,3,4].
Este avance ha impulsado cambios significativos en los enfoques terapéuticos del fallo reproductivo recurrente de causa inmunológica [5,6].
Se han ido identificando paulatinamente funciones importantes en la reproducción de diversos componentes del sistema inmunitario, como las células asesinas naturales y otros linajes celulares como macrófagos, granulocitos, linfocitos T o células plasmáticas [7,8,9,10]. Además, se ha descrito una compleja red de interrelaciones entre estas células y el trofoblasto extravellositario, esencial para la gestación, denominada el “código inmunológico del embarazo” [11]. La inflamación, aunque esencial en la implantación y el parto, cuando se desregula, puede contribuir a complicaciones obstétricas como infertilidad, abortos recurrentes, crecimiento intrauterino retardado o preeclampsia [2,12,13,14,15,16,17].
El fallo reproductivo recurrente, entendido como la incapacidad para conseguir una gestación a término, se clasifica principalmente en dos entidades: abortos de repetición; y fallo de implantación recurrente, cuando no se consigue embarazo tras técnicas de reproducción asistida. Su prevalencia en la población general es de entre 2 a 5% en casos de abortos de repetición [18] y de hasta 10% en el caso del fallo de implantación recurrente [19]. Las causas son diversas: genéticas, anatómicas, hematológicas, infecciosas, endocrinológicas o inmunológicas, entre otras [20]. A ellas se suman factores de riesgo adicionales como la edad materna, el índice de masa corporal o hábitos de vida perjudiciales (tabaquismo, consumo crónico de alcohol o estrés) [21]. Las enfermedades autoinmunes pueden provocar fallo reproductivo recurrente tanto por la inflamación sistémica que generan, como por el daño directo al tejido placentario. Este es el caso del síndrome antifosfolípido [22]. Alteraciones hormonales características de enfermedades tiroideas autoinmunes y alteraciones nutricionales asociadas a la enfermedad celíaca, también contribuyen a complicaciones gestacionales [23,24].
Estos factores subrayan la complejidad del manejo clínico en pacientes con condiciones auto o aloinmunes durante el embarazo. De igual forma, destacan la necesidad de un enfoque multidisciplinario para optimizar los resultados reproductivos. El correcto manejo de estas alteraciones inmunológicas es fundamental para el desarrollo del embarazo, habiendo surgido múltiples estudios con diferentes tratamientos.
Este estudio tiene como objetivo principal el caracterizar la prevalencia de alteraciones inmunológicas en pacientes con diagnóstico de fallo reproductivo recurrente, atendidas en la unidad de Inmunología Reproductiva del Hospital Clínico San Carlos de Madrid. De forma complementaria, se pretende evaluar la respuesta terapéutica a los tratamientos utilizados, considerando factores moduladores que puedan influir en el pronóstico gestacional.
Métodos
Diseño del estudio y contexto
Se realizó un estudio observacional, descriptivo y retrospectivo de todas las pacientes atendidas de manera consecutiva en la Unidad de Inmunología Reproductiva del Hospital Clínico San Carlos de Madrid, hospital de nivel III. El análisis abarcó el periodo desde la apertura de la unidad a inicios de 2019 hasta finales de 2023.
Participantes y tamaño muestral
Se incluyeron en el estudio todas las pacientes atendidas en la unidad especializada entre 2019 y 2023, siendo un total de 277. Todas las pacientes fueron derivadas desde otros servicios del Sistema Nacional de Salud de distintos hospitales del país, según el criterio de sus ginecólogos.
Se excluyeron las pacientes sin búsqueda gestacional en el momento de la consulta, así como aquellas cuyo diagnóstico no cumplía los criterios de fallo reproductivo recurrente (ver más adelante).
Fuentes de información y manejo
Los datos fueron obtenidos a través de una revisión manual de las historias clínicas electrónicas del hospital, realizada por el primer autor. Se recopilaron los siguientes datos: edad, antecedentes médicos personales, antecedentes familiares de enfermedades autoinmunes, enfermedades cardiovasculares (trombosis, ictus, infartos de miocardio y arritmias en menores de 50 años) y de fallo reproductivo recurrente, historia de tabaquismo e índice de masa corporal. Además, se documentaron datos gineco-obstétricos relevantes, como edad de menarquia, regularidad de ciclos menstruales, número de abortos, muertes fetales, inseminaciones artificiales, ciclos de estimulación ovárica, transferencias embrionarias de ovocitos propios y de ovodonaciones.
A nivel analítico, se recogieron los datos conforme a los protocolos establecidos en la consulta que incluyen anticuerpos anti-nucleares (ANAs), anticuerpos anti-peroxidasa (TPO), anti-tiroglobulina (TG), anti-transglutaminasa tisular IgA (tTgA), anticuerpos antifosfolípidos (al menos una determinación de anti-cardiolipina IgM e IgG, anti-B2glicoproteína IgM e IgG y anticoagulante lúpico), tiempo de tromboplastina parcial activado, dímero D, fibrinógeno, índice de la evaluación del modelo homeostático (HOMA, por su sigla en inglés Homeostatic Model Assessment), tirotropina (TSH), vitamina B9, B12 y D, homocisteína, complemento C3 y C4, monocitos y linfocitos células asesinas naturales citotóxicas en sangre periférica (CD3-CD16+ CD56+), tipaje del antígeno del leucocito humano (Human Leucocyte Antigen, HLA) de susceptibilidad a enfermedad celíaca (DQ2.2, DQ2.5, DQ8 y DQ7.5), HLA-C y receptores similares a inmunoglobulinas de células asesinas (Killer immunoglobulin-like receptor, KIR). La incongruencia KIR-HLA-C se estableció cuando la paciente presentaba un KIR AA o AA centromérico, y alguno de los progenitores presentaba un HLA-C2 [25]. La extracción de estos datos se realizó de forma manual.
Se procedió a clasificar de forma excluyente a las pacientes por diagnóstico reproductivo en los siguientes grupos: abortos de repetición, fallo de implantación recurrente, esterilidad y antecedente de muerte fetal.
El diagnóstico de abortos de repetición se realizó de acuerdo a los criterios de la European Society of Human Reproduction and Embryology (ESHRE) [26], como la pérdida de dos o más embarazos, incluidas las pérdidas de embarazo no visualizadas. El diagnóstico de fallo de implantación recurrente se definió como aquellas pacientes que habían recibido al menos dos transferencias fallidas de embriones de buena calidad. El diagnóstico de muerte fetal se estableció a partir de la semana 10 [27]. Se consideró esterilidad la incapacidad para conseguir gestación de forma natural al menos durante 12 meses. Por último, se incluyó un grupo denominado preventivo. Este lo integraron pacientes con diagnóstico previo de enfermedades autoinmunes, o alteraciones obstétricas previas graves de probable origen inmunológico.
Posteriormente, se recogieron los datos en relación con la pauta de profilaxis de pérdida gestacional que se indicó en cada paciente. En esta etapa se evaluó el éxito o fracaso de dicha intervención, entendido como la obtención de embarazo y el nacimiento de un recién nacido sano (test de APGAR superior a 7).
En los casos donde el tratamiento inicial no fue exitoso, se valoró si recibieron una segunda línea de tratamiento y la tasa de éxito de esta.
Durante el embarazo, también se registraron incidencias de preeclampsia, crecimiento intrauterino retardado y parto prematuro (menos de 37 semanas de embarazo).
Este estudio se realizó en conformidad con la Declaración de Helsinki. El Comité Ético de Investigación Clínica del Hospital Clínico San Carlos aprobó el protocolo del estudio (Proyecto FIS PI19/01450). Todas las pacientes firmaron consentimiento informado en la consulta para formar parte del proyecto, que incluye el análisis de datos para estudios retrospectivos.
Material de laboratorio
Los estudios analíticos de las pacientes fueron realizados como muestras de rutina. Las pruebas fueron tiempo de tromboplastina parcial activado, dímero D, fibrinógeno, índice HOMA (glucosa en ayunas por insulina / 405), TSH, vitamina B9, B12 y 25 (OH) D, homocisteína y monocitos. Todas ellas fueron realizadas en el laboratorio de análisis clínicos. La determinación de anticoagulante lúpico se realizó en el laboratorio de hematología.
Para la determinación de anticuerpos anti-peroxidasa, anti-tiroglobulinas y anti-transglutaminasa tisular IgA se realizaron mediante pruebas de enzimoinmunoanálisis (Enzyme-Linked Immuno Sorbent Assay, ELISA; AESKU.GROUP, Wendelsheim, Germany). Los anticuerpos anti-nucleares se realizaron mediante inmunofluorescencia indirecta (IFI, AESKU.GROUP, Wendelsheim, Germany), y los anticuerpos antifosfolípidos mediante Luminex (Bio-rad laboratories, Hercules [CA], USA) o quimioluminiscencia (Werfen, Barcelona, España).
El estudio celular de las células asesinas naturales citotóxicas se realizó mediante citometría de flujo multiparamétrica (Becton-Dickinson, San Jose, CA, USA), con el MultiTEST™ CD3 fluorescein isothiocyanate (FITC)/CD16+CD56 phycoerythrin (PE)/CD45 peridinin chlorophyll protein (PerCP)/CD19 allophycocyanin (APC). Para el estudio de HLA, se procedió a la extracción del ADN de leucocitos de sangre periférica mediante MagNa Pure Compact Nucleic Acid Isolation KIT (Roche®, Darmstadt, Germany). Posteriormente, se procedió a genotipar las muestras para HLA-C, HLA-DR, HLA-DQA, HLA-DQB y KIR mediante PCR-SSOP (ThermoFisher, Waltham, USA).
Todas las técnicas se realizaron de acuerdo a las instrucciones del fabricante.
Análisis estadístico
Los datos cuantitativos se encuentran expresados en media y desviación estándar, salvo que se indique lo contrario. Los datos cualitativos se expresan en porcentajes. Aunque el estudio es principalmente descriptivo, se procedió a incorporar un análisis analítico transversal para comparar las prevalencias de las alteraciones inmunológicas entre los dos subgrupos mayoritarios (abortos de repetición y fallo de implantación recurrente). Ello, con el fin de identificar diferentes en la prevalencia de las variables estudiadas, sin intentar establecer relaciones causales. Este estudio se realizó mediante la prueba de Chi-cuadrado. Los resultados fueron considerados estadísticamente significativos para p < 0,05. Únicamente el primer y último autor disponían de acceso a la base de datos.
Resultados
El número total de pacientes incluidas en el estudio fue de 277, con una edad media de 38 años (±3,6), con un rango entre 22 y 50 años.
El motivo de consulta fue de abortos de repetición (n = 178), fallo de implantación recurrente (n = 70), antecedente de muerte fetal (n = 7), esterilidad (n = 9) y grupo preventivo (n = 13).
Dentro del grupo de abortos de repetición, la media de abortos previos a nuestra consulta fue de 2,7 (±1,3), rango 2 a 14. La media de transferencias realizadas en el grupo de fallo de implantación recurrente fue de 2,82 (±2,4), rango 2 a 14, un total de 8 pacientes de este grupo (11,4%), recurrieron a ovodonación, con una media de 2,88 (±1,9), rango 1 a 7 (Tabla 1).
Dentro de las pacientes del grupo preventivo, cinco presentaban un diagnóstico previo de síndrome antifosfolípido, una paciente tenía antecedente de preeclampsia, tres pacientes presentaban trombocitopenia autoinmune y las cuatro restantes tenían un diagnóstico de enfermedad autoinmune previo (tres de esclerosis múltiple y una de artritis psoriásica).
De los datos recogidos en la anamnesis inicial de toda la población, el consumo de tabaco de forma activa se encontró en 10,1% de las pacientes, siendo un 14,4% adicionales exfumadoras. El antecedente médico más prevalente fue el de hipotiroidismo, observado en 83 pacientes (29,9%). Un total de 70 pacientes tenían un diagnóstico previo de autoinmunidad (25,7%).
En referencia a los antecedentes familiares, 41 pacientes tenían parientes de primer o segundo grado con diagnóstico de fallo reproductivo recurrente (14,8%). Un total de 74 pacientes (26,7%), presentaban antecedentes familiares de enfermedad autoinmune. Adicionalmente, 84 pacientes (30,3%), tenían antecedentes familiares cardiovasculares graves (trombosis, ictus o infarto agudo de miocardio) con menos de 50 años.
El índice de masa corporal se encontraba fuera del rango óptimo (18 a 25) en el 31,4% de los casos, siendo inferior a 18 en el 3,4%, entre 25 y 30 en 21,1% y mayor de 30 en el 6,8% de las pacientes.
El estudio inmunológico basal realizado mostró, de forma global, las siguientes alteraciones (Tabla 2).
Un total del 88,8% de las pacientes remitidas por fallo reproductivo recurrente, presentaron al menos una alteración de origen inmunológico/vascular. Dicha cifra aumenta a 96,0% si incluimos la susceptibilidad genética a celiaquía.
Las alteraciones vasculares en su conjunto (homocisteína, dímero D y/o fibrinógeno elevados), afectaban al 28,7% de la población, siendo la elevación de fibrinógeno la más prevalente (27,1%).
Se incluye como alteración del complemento tanto la hipocomplementemia como niveles elevados. De forma desglosada, a nivel de C3 lo más observado fue la elevación de este (87% elevado versus 13% disminuido). A nivel de C4, aunque también los niveles aumentados es la alteración más prevalente, la proporción no fue tan llamativa (63% versus 37%).
Un total de seis casos en los que no se detectó ninguna alteración positivizaron anticuerpos anti-fosfolipídicos durante la gestación.
La distribución de alteraciones analíticas encontradas por grupos se detalla en la Tabla 3.
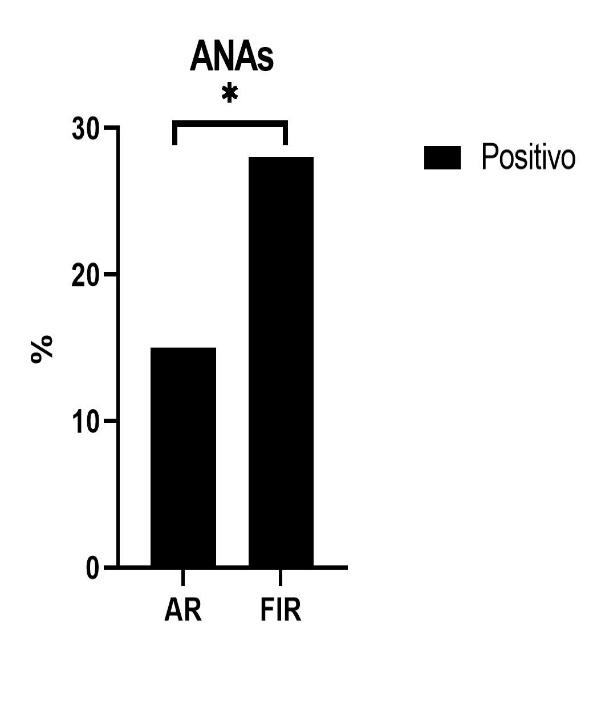
Se realizó un análisis estadístico mediante el test Chi-cuadrado (alterado versus no alterado) entre las variables de laboratorio analizadas en los grupos mayoritarios (abortos de repetición y fallo de implantación recurrente). En el análisis se observó una diferencia estadísticamente significativa a nivel de los anticuerpos anti-nucleares (15,4% versus 42,5%; p = 0,03), y de la deficiencia de vitamina D (60,0% versus 37,2%; p = 0,01), que es apreciable en la Figura 1. Asimismo, se evidenció una tendencia no estadísticamente significativa a nivel del fibrinógeno (23,7% versus 39,0% p = 0,07). Estos datos se pueden apreciar en la tabla suplementaria 1.
Principales hallazgos diferenciales entre los grupos abortos de repetición y fallo de implantación recurrente.
ANAs: anticuerpos anti-nucleares.
AR: abortos de repetición.
FIR: fallo de implantación recurrente.
Para la prevención de pérdida gestacional en estas pacientes se emplearon los siguientes fármacos en dosis profilácticas: ácido acetilsalicílico, heparina de bajo peso molecular, hidroxicloroquina, prednisona, terapia de emulsión de lípidos y gammaglobulinas intravenosas. La levotiroxina se suministró dependiendo de las alteraciones detectadas en el estudio y de la historia clínica de la paciente.
La combinación de ácido acetilsalicílico más heparina de bajo peso molecular fue la más frecuentemente utilizada, indicándose al 31,8% de las pacientes. En segundo lugar, se empleó la combinación de ácido acetilsalicílico más heparina de bajo peso molecular, más hidroxicloroquina en el 25,7% de los casos. La combinación de ácido acetilsalicílico más heparina de bajo peso molecular más prednisona fue aplicada en el 14,3% de los casos. Por último, la combinación de estos cuatro fármacos (ácido acetilsalicílico, heparina de bajo peso molecular, hidroxicloroquina y prednisona) fue suministrada en el 13,5% de los casos.
La terapia con emulsión de lípidos y el tratamiento con gammaglobulinas intravenosas fueron utilizados en 2,6% de los casos, respectivamente. En mayor medida se asociaron a los cuatro fármacos ya mencionados.
Todas las pacientes recibieron suplementos vitamínicos necesarios para el embarazo, incluyendo vitamina D. Aquellas que presentaban niveles inferiores a 30 nanogramos por mililitro recibieron suplemento adicional de 2200 unidades internacionales diarias.
La tasa de éxito gestacional, definida como un embarazo a término (superior a 37 semanas) con el nacimiento de un recién nacido vivo y sano, en la primera línea de tratamiento fue de 85,9% (240 recién nacidos vivos). De los 37 casos sin éxito en esa primera línea, 22 recurrieron a una segunda línea de tratamiento, con una tasa de éxito del 68,1% (15 recién nacidos vivos). La tasa de éxito global incluyendo ambas líneas fue de 97,3%.
Con respecto a las complicaciones de estos 255 embarazos, 17 pacientes presentaron un hematoma retrocorial en el primer trimestre. Tres embarazos cursaron con un crecimiento intrauterino retardado tipo 1 (dos en tratamiento con ácido acetilsalicílico más heparina de bajo peso molecular y un caso con ácido acetilsalicílico más heparina de bajo peso molecular más hidroxicloroquina más prednisona más gammaglobulinas intravenosas).
Se diagnosticaron dos casos de preeclampsia (una paciente recibía solo heparina de bajo peso molecular y el otro ácido acetilsalicílico más heparina de bajo peso molecular más hidroxicloroquina). Hubo siete casos de prematuridad, ninguno antes de la semana 32. Durante el puerperio, dos pacientes presentaron cuadros de artritis, no objetivándose otras alteraciones en el resto de pacientes.
A nivel neonatal, se observaron algunas complicaciones. Hubo un caso que requirió reanimación por APGAR inferior a 7 con buena respuesta y sin secuelas objetivables posteriores, un caso de ictericia neonatal que se resolvió con fototerapia, un caso de soplo cardiaco y un ingreso neonatal por deshidratación.
Discusión
Nuestros resultados muestran que 88% de la población con fallo reproductivo recurrente presentaba alteraciones inmunológicas y/o vasculares, lo que refuerza la hipótesis de un componente inmunológico en esta patología. La expansión de células asesinas naturales citotóxicas fue la alteración más significativa, afectando al 49,5% de las pacientes, seguida de la incongruencia HLA-C-KIR materno-fetal (39,1%) y la presencia de anticuerpos antifosfolípidos (38,5%). Todos estos factores han sido relacionados previamente con fallos en la implantación y pérdida gestacional recurrente. Un hallazgo notable fue la alta prevalencia de alelos de HLA asociados a enfermedad celíaca, detectados en el 78,6% de las pacientes, cifra notablemente superior a la población general. Esto sugiere un posible vínculo entre la susceptibilidad genética a autoinmunidad y el fallo reproductivo. Este aspecto merece una exploración más profunda en futuros estudios.
En cuanto a la respuesta terapéutica, se observó una tasa de éxito superior al 95% al considerar tanto la primera y segunda línea de tratamiento inmunológico. Este dato sugiere un alto grado de eficacia de las estrategias inmunomoduladoras utilizadas. Sin embargo, es necesario contextualizar estos resultados dentro de las limitaciones del estudio y considerar factores individuales que podrían influir en la respuesta al tratamiento.
Un número creciente de parejas enfrentan problemas reproductivos, que pueden estar causados o asociados a diversos factores [28]. La prevalencia exacta de cada uno de estos factores no está completamente esclarecida, dado que pueden presentarse de forma conjunta. Algunos autores estiman que en hasta un 75% de los casos la causa es desconocida [21], lo que hace crucial continuar investigando para esclarecer mejor estos casos y ofrecer tratamientos más dirigidos y efectivos. En nuestras pacientes, destaca una alta prevalencia de alteraciones inmunológicas, en concordancia con lo descrito previamente en otros estudios [1,16,24,29,30], en relación con patologías obstétricas. Es importante resaltar que las pacientes fueron referidas, principalmente por el Servicio de Ginecología y Obstetricia. Esto, luego de descartar otras causas no inmunológicas, lo que permite contar con un cribado inicial.
En este estudio, observamos que casi la mitad de las pacientes estudiadas presentaron niveles elevados de células asesinas naturales citotóxicas en sangre periférica. Ello concuerda con hallazgos previos que han asociado la expansión de estas células con fallo reproductivo recurrente [9,13]. Los linfocitos asesinos suponen el principal componente linfoide materno a nivel uterino (alrededor del 70% durante la implantación embrionaria) [31]. Estas células realizan funciones importantes durante las primeras fases del embarazo, como la remodelación de las arterias espirales uterinas y la secreción de moléculas como angiopoyetina 1 y 2 o el factor de crecimiento vascular. Todas ellas, esenciales para una adecuada placentación y crecimiento embrionario [32,33]. La expansión de estas células asesinas naturales citotóxicas, tanto a nivel endometrial como en sangre periférica se ha asociado a fallo reproductivo recurrente y a otros síndromes obstétricos [13,34].
Por otro lado, las células asesinas naturales uterinas, a través de sus receptores KIR estimuladores e inhibidores, interaccionan directamente con el trofoblasto embrionario, que expresa la molécula HLA-C. Diversas combinaciones del receptor KIR (clasificado molecularmente como KIR AA o KIR AA centromérico), también se han descrito como factor de riesgo obstétrico cuando interaccionan con un HLA-C2 del embrión, que inhibe la adecuada activación y función de las células uterinas asesinas naturales [11,29]. Nuestros hallazgos refuerzan la hipótesis de que un desajuste en la interacción entre los receptores KIR maternos y el HLA-C2 embrionarios podría desempeñar un papel clave en la fisiopatología del fallo reproductivo recurrente. La alta prevalencia de esta incompatibilidad en nuestra muestra sugiere que la combinación KIR-HLA-C2 desfavorable, podría interferir en los mecanismos de tolerancia inmunológica materno-fetal. Esto, afectaría la implantación y el desarrollo embrionario temprano.
Resulta particularmente llamativo que la presencia de anticuerpos anti-fosfolipídicos, considerado el biomarcador inmunológico con mayor grado de evidencia en la etiología del aborto de repetición, ocupe el tercer lugar en cuanto a prevalencia dentro de nuestra muestra. Aunque la implicación de los anticuerpos antifosfolipídicos en la pérdida gestacional recurrente está bien documentada, su asociación con el fallo de implantación recurrente y la muerte fetal también ha sido reportada en la literatura [35,36,37].
El componente vascular también es crucial para el correcto desarrollo del embarazo. Cerca de un 30% de las pacientes presentaban elevación de fibrinógeno, homocisteína y/o dímero D; marcadores conocidos de riesgo cardiovascular, que también se han correlacionado con inflamación [36,38,39,40]. Otros marcadores de inflamación como los monocitos o el complemento elevado también fueron detectados. Una inflamación excesiva durante el embarazo puede tener un efecto deletéreo y se ha asociado con fallos de implantación o de abortos, parto prematuro, preeclampsia o alteraciones neuropsiquiátricas en el recién nacido [2,15,41].
La deficiencia de vitamina D se detectó en un porcentaje significativamente elevado, especialmente en aquellas pacientes con abortos de repetición. Esta desempeña un papel inmunomodulador y su deficiencia se ha asociado con alteraciones de la respuesta inmune como autoinmunidad, inflamación y alteraciones vasculares [42]. En nuestro estudio, esta deficiencia podría vincularse con algunas de las alteraciones inmunológicas observadas. No obstante, son necesarios más estudios para confirmar esta asociación.
El análisis comparativo realizado entre los grupos abortos de repetición y fallo de implantación recurrente no mostraba diferencias estadísticamente significativas en la mayoría de los biomarcadores. La excepción fue la presencia de anticuerpos anti-nucleares y deficiencia de vitamina D, previamente descritos en asociación con abortos de repetición y fallo de implantación recurrente. Aunque ambas patologías son distintas, es probable que compartan alteraciones, ya que como se ha mencionado previamente, la inflamación es perjudicial en varias fases de este proceso.
Respecto al tratamiento, la mayoría de las pacientes recibieron ácido acetilsalicílico y heparina de bajo peso molecular a dosis profilácticas. El ácido acetilsalicílico se trata de un antiinflamatorio no esteroideo, con capacidad de inhibir tromboxanos que le otorgan una capacidad antiagregante útil en estados protrombóticos. Además, incluso a dosis bajas, tiene un efecto antiinflamatorio [43]. La heparina de bajo peso molecular, además de su efecto anticoagulante, también tiene cierta capacidad de inmunomodulación [44,45], lo que podría justificar su utilidad en casos no solo de afectación vascular, sino también inmunológica.
Dicha terapia fue utilizada principalmente en las pacientes con un diagnóstico de síndrome antifosfolípido o en aquellas con alguna una alteración hemostática protrombótica.
En el caso de que dicha terapia no tuviera éxito o que las pacientes presentasen otras alteraciones inflamatorias o autoinmunes (exceptuando hipotiroidismo autoinmune), se añadió hidroxicloroquina o prednisona a criterio del profesional y conforme al protocolo de consenso internacional para el síndrome antifosfolípido obstétrico [46].
La utilización de otros fármacos como la terapia de emulsión de lípidos o las gammaglobulinas intravenosas fue utilizada en casos concretos seleccionados, en los que no se había obtenido respuesta a la terapia convencional. Estas terapias fueron utilizadas con una alta tasa de éxito, superior al 95% de los casos contando primera y segunda línea de tratamiento y con un excelente perfil de seguridad.
Cabe destacar que la tasa de prematuridad fue de 2,7%, cuatro puntos por debajo comparada con la prevalencia española (6,7%) [47]. De la misma forma, la tasa de preeclampsia también se encontró disminuida, solo dos casos (0,78% versus de 2 a 10%) [48], así como de crecimiento intrauterino retardado, tres pacientes (1,1% versus de 10 a 15%) [49].
Los resultados de este estudio tienen importantes implicaciones clínicas, tanto en el diagnóstico como en el manejo de estas pacientes. La alta prevalencia de alteraciones inmunológicas observada en nuestras pacientes sugiere su implicación en la fisiopatología de estas patologías. Ello refuerza la necesidad de incorporarlos de manera sistemática en la evaluación de estas pacientes, especialmente, cuando se hayan descartado otras causas conocidas. La identificación temprana de alteraciones inmunológicas permitiría una estratificación más precisa del riesgo y la implementación de estrategias terapéuticas dirigidas, optimizando los resultados reproductivos. Nuestros resultados respaldan la efectividad de los tratamientos inmunomoduladores utilizados, lo que sugiere un abordaje más proactivo en la detección y manejo de estas alteraciones. De esta forma, se podría mejorar significativamente las tasas de éxito en este grupo de pacientes. Asimismo, refuerzan la importancia de continuar investigando el impacto de los distintos perfiles inmunológicos en la reproducción, para avanzar hacia un enfoque más personalizado y basado en evidencia en el tratamiento del fallo reproductivo recurrente.
El estudio presenta varias limitaciones que deben considerarse al interpretar los resultados. Debido a que las pacientes incluidas fueron derivadas por profesionales externos a la unidad, dichos resultados pueden depender de las indicaciones clínicas y el criterio de derivación de dichos profesionales. Esto podría generar un sesgo de selección al no representar la totalidad de la población con problemas reproductivos. Además, la generalización de los resultados se ve restringida por la naturaleza del estudio, ya que se ha realizado en un único centro altamente especializado. Aunque los resultados son relevantes para esta unidad en concreto, la extrapolación de estos resultados a otras poblaciones debe hacerse con cautela. Factores como diferencias en la derivación de pacientes, variabilidad en los protocolos de evaluación inmunológica y diversidad genética y ambiental podrían influir en las prevalencias observadas en otros entornos clínicos. Por lo tanto, será fundamental llevar a cabo estudios multicéntricos con un diseño más amplio, que permitan corroborar estos hallazgos en distintas poblaciones y contextos clínicos. Esto contribuiría a una mayor validez externa de los resultados. También permitiría establecer con mayor precisión la relevancia de las alteraciones inmunológicas identificadas en el fallo reproductivo recurrente.
Conclusiones
En este estudio observamos una prevalencia significativa de alteraciones inmunológicas en pacientes con fallo reproductivo recurrente, lo que sugiere que las alteraciones del sistema inmunológico pueden desempeñar un papel importante en su etiología. Estos resultados enfatizan la necesidad de seguir investigando la relación entre el sistema inmunitario y las complicaciones obstétricas, con el objetivo de desarrollar enfoques clínicos más individualizados y basados en evidencia.
Además, las pacientes con alteraciones inmunológicas que recibieron tratamiento inmunomodulador experimentaron una elevada tasa de éxito gestacional, con un perfil de seguridad favorable. Esos resultados respaldan la necesidad de estudios adicionales para optimizar estrategias terapéuticas y definir criterios de selección de pacientes que puedan beneficiarse de este enfoque.

