Estudios originales
← vista completaPublicado el 27 de abril de 2026 | http://doi.org/10.5867/medwave.2026.03.3122
Estigma y discriminación hacia personas que viven con VIH en personal de salud de un hospital público en México: estudio transversal
Stigma and discrimination toward people living with HIV among healthcare workers in a public hospital in Mexico: A cross-sectional study
Resumen
Introducción En el contexto global del VIH, el entorno biopsicosocial de las poblaciones clave sigue marcado por una cultura que promueve el estigma y la discriminación. Estas actitudes, basadas en concepciones erróneas sobre lo que implica vivir con VIH, trascienden el ámbito sanitario y afectan la calidad de vida de las personas. En México, su documentación dentro de unidades hospitalarias es aún limitada. El objetivo de este estudio fue estimar la frecuencia de estigma y discriminación hacia el VIH en el personal de salud de un hospital público de segundo nivel, así como identificar diferencias según la categoría laboral.
Métodos Se realizó un estudio observacional, descriptivo y transversal entre febrero y mayo de 2025 en un hospital público de segundo nivel, ubicado en Cancún, Quintana Roo, México. Se aplicó el cuestionario breve de estigma hacia personas con VIH propuesto por Nyblade . Participaron 316 trabajadores de distintas categorías laborales. Con el fin de identificar diferencias en las actitudes estigmatizantes según la categoría profesional y explorar posibles asociaciones entre variables sociodemográficas y las creencias relacionadas con el VIH, se realizaron análisis estadísticos descriptivos, pruebas no paramétricas (Kruskal-Wallis, U de Mann-Whitney, correlaciones de Spearman) y comparaciones con prueba de Dunn y corrección de Bonferroni.
Resultados El 22,5% del personal reportó haber presenciado rechazo a trabajar con personas que viven con VIH y el 30,1% observó atención de menor calidad hacia ellas. El 32,9% estuvo de acuerdo con que las personas seropositivas son irresponsables y el 30,4% con que “no les importa el contagio”. Se identificaron diferencias significativas en el nivel de estigma entre categorías laborales (p < 0,001). Asistentes médicos y becarios mostraron actitudes más estigmatizantes, mientras que médicos familiares, jefaturas de enfermería y laboratoristas destacaron por su empatía. Conocer personalmente a una persona que vive con VIH se asoció significativamente con una mayor aceptación del derecho a embarazarse (p = 0,047).
Conclusiones El estigma hacia las personas que viven con VIH continúa presente dentro del entorno hospitalario. Es apremiante establecer programas de sensibilización y formación continua orientados a reducir actitudes discriminatorias, promoviendo el respeto, la información y la comprensión entre todo el personal de salud.
Ideas clave
- El estigma y la discriminación hacia las personas que viven con VIH persisten en los entornos sanitarios, y pueden afectar la calidad de la atención.
- Este estudio aporta evidencia reciente sobre la frecuencia de actitudes estigmatizantes entre personal clínico y no clínico de un hospital público de segundo nivel en México.
- Se identificaron diferencias significativas en las actitudes hacia las personas que viven con VIH según la categoría laboral, así como asociaciones entre la edad y determinadas creencias estigmatizantes.
- El estudio se basa en información autorreportada, lo que puede implicar sesgo de deseabilidad social, y se realizó en un solo hospital, lo que limita la generalización de los resultados.
Introducción
La transmisión del virus de inmunodeficiencia humana (VIH) sigue representando un reto global de carácter biopsicosocial que afecta de forma desproporcionada a poblaciones clave. Desde el inicio de la pandemia, el abordaje biomédico ha ido acompañado de una carga significativa de estigma y discriminación. Dicha carga está sostenida por ideas erróneas sobre lo que implica vivir con VIH o pertenecer a un grupo asociado a esta infección [1].
Entre estas ideas se incluyen creencias infundadas sobre las formas de transmisión, como la percepción de que el contacto cotidiano implica riesgo. A estas ideas se añaden atribuciones morales negativas que responsabilizan a las personas de haber adquirido el virus. Dichos mecanismos coinciden con la construcción del estigma descrita por Goffman [2]. Este constructo social se ha mantenido en diversas esferas sociales, particularmente la educativa, laboral y sanitaria. En ellas, las creencias distorsionadas se reproducen y sostienen prácticas discriminatorias [1].
De acuerdo con el Programa Conjunto de las Naciones Unidas sobre el VIH/SIDA (ONUSIDA), el estigma relacionado con el VIH implica un proceso de desvalorización que da lugar a atribuciones negativas. Estas, pueden convertirse en actos discriminatorios que deterioran la dignidad y los derechos de las personas, independientemente de si viven con VIH o no [3]. El estigma puede clasificarse como interno, cuando es interiorizado por la propia persona, o externo, cuando proviene de actores sociales como medios de comunicación, familia, empleadores o personal de salud [4]. Este último tipo es especialmente preocupante cuando se presenta en entornos clínicos, pues actúa como barrera para el diagnóstico oportuno, el inicio del tratamiento y la adherencia a los servicios médicos [5].
Las expresiones de estigma institucional pueden manifestarse a través del uso de lenguaje despectivo, trato diferenciado, divulgación no consentida del estado serológico o prácticas médicas discriminatorias. En países con datos disponibles, hasta 21% de las personas con VIH reportaron haber sido rechazadas en servicios de salud en los últimos 12 meses, y en varias regiones se ha documentado la imposición de anticonceptivos para acceder al tratamiento antirretroviral, especialmente entre mujeres [6,7].
En México, el estigma hacia las personas que viven con VIH ha sido documentado en diversas esferas sociales. Sin embargo, los estudios que exploran este fenómeno dentro del personal de salud en unidades de segundo nivel siguen siendo escasos [8,9]. La persistencia de actitudes negativas entre profesionales y trabajadores administrativos, la tendencia a responsabilizar moralmente a las personas seropositivas por haber adquirido el virus, el deseo de mantener distancia o evitar el contacto, el uso de lenguaje estigmatizante y la percepción de que representan un riesgo para otros, contribuye a perpetuar la desigualdad y vulneración de derechos. Sin datos específicos, resulta difícil construir programas efectivos de sensibilización que respondan a las realidades y necesidades del personal que brinda atención directa [10].
Diversos instrumentos han sido diseñados para medir el estigma relacionado con el VIH en el entorno hospitalario. Entre ellos destaca el cuestionario breve desarrollado por Nyblade et al, validado en distintos países y adaptable tanto a personal clínico como no clínico [11,12,13].
En este contexto, el presente estudio tuvo como objetivo general estimar la frecuencia de estigma y discriminación hacia el VIH entre el personal de salud de un hospital público de segundo nivel en Cancún, Quintana Roo, México. De manera específica, se propuso:
-
Describir la frecuencia con la que el personal de salud observa manifestaciones de estigma y discriminación relacionadas con el VIH dentro de la institución.
-
Describir la frecuencia con la que el personal de salud expresa opiniones o actitudes que reflejan estigma o discriminación hacia las personas seropositivas.
-
Comparar el nivel de estigma y aceptación hacia las personas que viven con VIH entre las distintas categorías laborales del personal de salud.
-
Explorar la correlación entre la edad del personal de salud y la presencia de actitudes estigmatizantes hacia personas seropositivas, así como la asociación entre el sexo y dichas actitudes.
-
Explorar la correlación entre distintas creencias estigmatizantes hacia las personas que viven con VIH, con el fin de identificar la coexistencia de estas actitudes dentro de un mismo participante.
Además, se exploró la posible asociación entre el conocimiento personal de alguien con VIH y las actitudes reportadas, con la finalidad de generar evidencia que oriente el diseño de intervenciones educativas e institucionales encaminadas a reducir el estigma en los entornos sanitarios.
Métodos
Se realizó un estudio observacional, descriptivo y transversal, con una medición única, conducido entre febrero y mayo de 2025 en un hospital público de segundo nivel ubicado en Cancún, Quintana Roo, México. La investigación poseyó un carácter retrospectivo, ya que tanto las exposiciones como los desenlaces de interés (actitudes, creencias y experiencias relacionadas con el estigma hacia personas que viven con VIH) habían ocurrido antes del momento de la aplicación del cuestionario. Estos fueron captados mediante autorreporte, sin revisión de expedientes clínicos ni seguimiento de los participantes.
La población de interés incluyó a profesionales de salud, personal no clínico y estudiantes en formación clínica que participaban en actividades asistenciales. El universo de referencia estuvo conformado por 438 personas registradas en la plantilla institucional del año 2024. Dicha plantilla incluía a trabajadores activos y estudiantes de pregrado del periodo otoño 2024. Solo se incluyeron a personas que aceptaron participar de forma voluntaria, firmaron el consentimiento informado y completaron el cuestionario de manera íntegra. Se excluyeron los cuestionarios incompletos o con respuestas inconsistentes.
El tamaño de muestra fue estimado en 332 sujetos, empleando la fórmula para poblaciones finitas disponible en el software OpenEpi versión 3,0. Se asumió una proporción esperada (p) de 0,5, que representa la máxima varianza posible cuando no existen estudios previos comparables, un nivel de confianza del 95% (Z = 1,96) y un margen de error absoluto (d) del 5%. La ecuación utilizada fue: n = [DEFF × N × p(1–p)] / [(d²/Z²)(N–1) + p(1–p)], donde se consideró un efecto de diseño (DEFF, del inglés Design Effect) de 1.
Se empleó un muestreo estratificado con asignación proporcional. Los estratos se definieron según la categoría funcional del personal (enfermería, médicos, estudiantes de pregrado y otras categorías, que incluyeron personal administrativo, de laboratorio, trabajo social y asistentes).
Dentro de cada estrato se realizó una selección sistemática proporcional al tamaño, utilizando listados institucionales actualizados y números aleatorios generados por el software Epidat versión 4,2.
En Epidat se ingresó el tamaño total de la población (N = 438), distribuida en 177 enfermeros, 105 médicos, 115 estudiantes de pregrado y 41 personas de otras categorías. El programa calculó una muestra total de 332 sujetos, proporcional a cada estrato, resultando en 122 enfermeros, 83 médicos, 89 estudiantes de pregrado y 38 pertenecientes a otras categorías.
Para la recolección de datos se utilizó la Herramienta de Monitoreo de Indicadores Globales de Estigma y Discriminación desarrollada por Nyblade et al y validada por el Health Policy Project en 2013, en estudios realizados en China, Egipto, Kenia, Puerto Rico y otros países. Esta herramienta recopila seis de los indicadores globales aprobados para medir estigma y discriminación en entornos de salud, y ha sido adaptada y validada en población latinoamericana [13]. El instrumento se compone de cuatro secciones y nueve preguntas distribuidas de la siguiente manera:
-
Control de infecciones (2 preguntas con 6 subítems), que exploran las preocupaciones del personal de salud sobre el riesgo de infección en su lugar de trabajo.
-
Ambiente institucional (2 preguntas con 3 subítems), que indagan las prácticas y experiencias del personal que brinda atención a personas que viven con VIH.
-
Políticas institucionales y ambiente laboral (3 preguntas con 4 subítems), que evalúan la existencia de políticas contra la discriminación y la disponibilidad de insumos de protección.
-
Opiniones personales sobre las personas que viven con VIH (2 preguntas con 4 subítems), que examinan estereotipos, atribuciones negativas y actitudes hacia la autonomía de las personas seropositivas.
Cada ítem se responde mediante una escala tipo Likert de cuatro opciones (totalmente de acuerdo, de acuerdo, en desacuerdo, totalmente en desacuerdo) o en formato dicotómico (sí/no), según el tipo de pregunta. Las respuestas se analizaron como frecuencias absolutas y relativas. No se sumaron puntuaciones globales, dado que el instrumento está diseñado para describir la frecuencia y distribución de actitudes estigmatizantes, no para generar un puntaje total.
Para los análisis inferenciales, el estudio se centró en cuatro afirmaciones específicas de la sección “Opiniones personales sobre las personas que viven con VIH”, seleccionadas por su correspondencia directa con los objetivos del estudio y por reflejar creencias estigmatizantes explícitas susceptibles de comparación entre categorías laborales y variables sociodemográficas. Las afirmaciones analizadas fueron:
-
“La mayoría de las personas con VIH no les importa si infectan a otras personas”.
-
“Las personas que viven con VIH deberían sentir vergüenza”.
-
“Las personas se infectan con VIH porque se involucran en conductas irresponsables”.
-
“Las mujeres que viven con VIH deberían quedar embarazadas y tener hijos/as si lo desean”.
Las opciones de respuesta se ordenaron de menor a mayor grado de estigma, asignando valores ordinales crecientes (1: totalmente en desacuerdo, 2: en desacuerdo, 3: de acuerdo, 4: totalmente de acuerdo). En el caso del ítem de contenido positivo relacionado con el derecho reproductivo de las personas que viven con VIH, el orden se interpretó de forma inversa, considerando los valores más altos como mayor nivel de aceptación. Esta codificación se utilizó exclusivamente para permitir la comparación ordinal entre grupos y el cálculo de rangos promedio en las pruebas no paramétricas, sin generar puntuaciones sumatorias.
Para los análisis no paramétricos (Kruskal–Wallis y comparaciones post hoc de Dunn), las variables correspondientes a afirmaciones estigmatizantes fueron recodificadas de forma inversa, de modo que los valores más bajos reflejaran mayor grado de estigma y los valores más altos menor estigma. Esta recodificación se realizó únicamente para facilitar la interpretación comparativa de los rangos promedio, sin modificar la naturaleza ordinal de la escala.
Los cuestionarios fueron aplicados de manera presencial por el investigador responsable, sin recolectar datos identificatorios. Los registros se codificaron y transcribieron a una base de datos en Excel, y el análisis se realizó con el software IBM SPSS Statistics versión 26. Se emplearon medidas de tendencia central y dispersión para variables cuantitativas, y frecuencias absolutas y relativas para variables cualitativas, conforme al primer y segundo objetivo específico.
Para los análisis comparativos, se definieron como variables independientes la categoría laboral (médicos, enfermería, estudiantes y otras categorías), el sexo, y el contacto previo con personas que viven con VIH.
Las actitudes hacia las personas seropositivas y las experiencias observadas de discriminación se analizaron como variables dependientes ordinales o dicotómicas.
Debido a la ausencia de normalidad en las distribuciones (evaluada mediante prueba de Shapiro-Wilk), se emplearon pruebas no paramétricas: Kruskal-Wallis para comparar más de dos grupos y U de Mann-Whitney para comparaciones binarias. En caso de diferencias significativas, se realizaron análisis post hoc con prueba de Dunn y corrección de Bonferroni.
Adicionalmente, se elaboró un diagrama de calor como recurso descriptivo para visualizar el ranking relativo de estigma entre categorías laborales, entendido como la ordenación comparativa de las posiciones del 1 al 15 según el grado de acuerdo con las afirmaciones estigmatizantes evaluadas.
El diagrama se construyó a partir de los rangos promedio obtenidos en las pruebas no paramétricas (Kruskal-Wallis y comparaciones post hoc de Dunn con corrección de Bonferroni). Para su presentación se generó un ranking ordinal relativo derivado de dichos rangos, organizado en orden ascendente de estigmatización, donde el valor 1 corresponde a la categoría laboral con menor nivel relativo de estigma y el valor 15 a la categoría con mayor nivel relativo de estigmatización en cada ítem. Esta representación corresponde únicamente a una reordenación visual comparativa y no modifica la dirección analítica de los rangos promedio originales.
La escala cromática se diseñó de modo que los tonos más claros representaran menor nivel relativo de estigmatización y los tonos más intensos mayor nivel relativo de estigmatización.
Las correlaciones entre variables continuas u ordinales (por ejemplo, edad y actitudes hacia las personas que viven con VIH) se evaluaron mediante el coeficiente de Spearman (ρ). Los resultados se expresaron con valores de p, considerando un nivel de significancia estadística de p < 0,05. Cuando fue pertinente, se consideraron intervalos de confianza del 95%, los cuales se consignaron en las tablas de resultados.
Las comparaciones y análisis de asociación se realizaron con el objetivo de identificar diferencias en la expresión de actitudes estigmatizantes según la categoría laboral del personal de salud, así como explorar la relación entre el sexo de los participantes y creencias relacionadas con el VIH, en concordancia con los objetivos específicos del estudio.
Este manuscrito fue elaborado siguiendo la Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) checklist para estudios observacionales transversales, con el objetivo de garantizar la transparencia, exhaustividad y calidad metodológica en el reporte.
Consideraciones éticas
El estudio fue aprobado por el comité local de ética en investigación de la institución. Todos los procedimientos se realizaron conforme a la Ley General de Salud en materia de investigación y a los principios de la Declaración de Helsinki. La confidencialidad fue resguardada en todo momento mediante el uso de folios anónimos.
Resultados
En cuanto a las características generales de la población estudiada, se incluyó un total de 316 participantes. La mayoría correspondió a mujeres con 66,5% del total, en comparación con 33,5% de hombres. El grupo etario más representado fue el de 18 a 29 años con 37,3%, seguido por el grupo de 30 a 39 años con 29,2%, y el de 40 a 49 años con 22,4%. Solo el 1,5% de los participantes eran mayores de 60 años. La edad promedio fue de 34,4 años (desviación estándar: 11,0), con una mediana de 33 años y un rango de edad de 18 a 67 años.
Respecto al grado máximo de estudios, la licenciatura fue el grado académico más común, reportada por 38,9% de los encuestados, seguida por el posgrado con 22,8%, el nivel técnico con 19,6% y la preparatoria con 17,7%. En cuanto a religión, predominó el catolicismo con 60,4%, mientras que 13% refirió practicar el cristianismo y 26,3% se identificó con otras creencias.
En relación con la categoría laboral dentro del hospital, 23,1% del personal correspondía a enfermería general, siendo la categoría más representada, seguida por becarios de enfermería (15,8%) y médicos no familiares (15,5%). En menor proporción se encontraron las jefaturas y sub-jefaturas de enfermería con 1,3% cada una.
En cuanto a la antigüedad laboral, el 47,8% del personal tenía entre 0 y 5 años de servicio, mientras que 41,4% llevaba entre 6 y 19 años y solo 10,7% tenía más de 20 años. La antigüedad laboral promedio fue de 8,3 años (desviación estándar: 7,9), con una mediana de 6 años y un rango de 0 a 26 años con 9 meses. En la Tabla 1 se resumen las características generales de la población estudiada.
Sobre la influencia del conocimiento de una persona allegada con VIH en las actitudes del personal de salud, nuestro trabajo reportó que del total de participantes, el 32,6% refirió conocer personalmente a una persona seropositiva. Por su parte, el 67,4% indicó no tener contacto previo con alguien diagnosticado. Se compararon las actitudes entre ambos grupos mediante la prueba de U de Mann-Whitney.
No se encontraron diferencias estadísticamente significativas en los ítems relacionados con el estigma hacia las personas que viven con VIH en afirmaciones como:
-
“No les importa el contagio” (U = 99 84,5; p = 0,141).
-
“Deben sentir vergüenza” (U = 10 342,5; p = 0,305).
-
“Son irresponsables” (U = 10 716; p = 0,724).
Sin embargo, se observó una diferencia estadísticamente significativa en el ítem “personas que viven con VIH deben poder embarazarse” (U = 9553,5; p = 0,047), donde el grupo que no conocía personalmente a una persona seropositiva expresó mayor desacuerdo con esta afirmación en comparación con quienes sí conocían a una persona con VIH.
En relación con la frecuencia de la observación de actos discriminatorios, el 22,5% del personal reportó haber presenciado rechazo a trabajar con personas que viven con VIH al menos una vez dentro del hospital. Asimismo, el 30,1% informó haber observado un servicio de salud de menor calidad hacia estas personas en comparación con otros pacientes.
Adicional a esto, el 93,7% del personal consideró que incurrir en conductas discriminatorias hacia personas seropositivas podría traer consecuencias laborales, mientras que solo 3,8% indicó que no habría repercusiones.
Un aspecto relevante, fue la frecuencia con la que el personal de salud emitía opiniones que muestran estigma y discriminación. La Tabla 2 muestra la distribución de respuestas del personal de salud ante cuatro aseveraciones relacionadas con el estigma hacia personas que viven con VIH.
En el ítem “personas que viven con VIH no les importa el contagio”, el 30,4% del personal expresó algún grado de acuerdo (9,5% totalmente de acuerdo y 20,9% de acuerdo), mientras que 69,6% manifestó desacuerdo.
Respecto a la afirmación “personas que viven con VIH deben sentir vergüenza”, un 30,3% estuvo de acuerdo (4,4% totalmente de acuerdo, 25,9% de acuerdo), mientras que la mayoría (69,6%) expresó desacuerdo total.
En cuanto a la creencia de que “personas que viven con VIH son irresponsables”, el 32,9% estuvo de acuerdo, mientras que el 67,1% se manifestó en desacuerdo.
Finalmente, ante el enunciado “personas que viven con VIH deben poder embarazarse”, el 70,9% estuvo de acuerdo y solo el 29,1% manifestó desacuerdo.
Asimismo, se observó una correlación negativa débil, pero estadísticamente significativa, entre la edad del personal de salud y algunas creencias estigmatizantes y discriminatorias hacia las personas seropositivas. En general, los participantes de mayor edad mostraron menor acuerdo con afirmaciones como “a las personas que viven con VIH no les importa si contagian a otras personas”, “las personas que viven con VIH deberían sentir vergüenza” y “las personas que viven con VIH se infectan porque son irresponsables”. En contraste, la edad se asoció positivamente con el acuerdo respecto a que “las personas que viven con VIH deben poder embarazarse si lo desean”, lo que refleja una mayor aceptación del derecho reproductivo en los participantes de mayor edad.
Los valores de correlación y sus intervalos de confianza del 95% se presentan en la Tabla 3.
Adicionalmente, se analizaron e identificaron correlaciones estadísticamente significativas entre los distintos ítems de creencias con el propósito de explorar la coexistencia de creencias estigmatizantes dentro del mismo individuo. Ello, como un análisis descriptivo orientado a identificar patrones de estigma expresado (Tabla 4). Por ejemplo, se observó una correlación entre estar de acuerdo con que las personas seropositivas deberían sentir vergüenza y considerar que son irresponsables, así como entre esta última y creer que no les importa si contagian a otros. Estos hallazgos indican que las personas que expresaron acuerdo con una afirmación estigmatizante tendieron también a coincidir con otras de contenido similar.
La comparación de grupos según sexo de actitudes estigmatizantes hacia las personas seropositivas mediante la prueba U de Mann-Whitney, no mostró diferencias estadísticamente significativas en ninguno de los ítems evaluados (p > 0,05). Esto sugiere que el sexo biológico no influye de manera relevante en las creencias relacionadas con contagio, vergüenza, responsabilidad o derechos reproductivos en esta muestra.
En cambio, la comparación de actitudes estigmatizantes según la categoría de los participantes dentro del hospital, por medio dela prueba de Kruskal-Wallis, mostró diferencias estadísticamente significativas en las cuatro afirmaciones evaluadas:
-
Ítem 15,1 – “La mayoría de las personas con VIH no les importa si infectan a otras personas”: H = 39,358, p < 0,001.
-
Ítem 15,2 – “Las personas que viven con VIH deberían sentir vergüenza”: H = 48,038, p < 0,001.
-
Ítem 15,3 – “Las personas se infectan con VIH porque se involucran en conductas irresponsables”: H = 67,135, p < 0,001.
-
Ítem 16 – “Las mujeres que viven con VIH deberían quedar embarazadas y tener hijos/as si lo desean”: H = 44,570, p < 0,001.
Esto indica que la posición profesional dentro del hospital influye en el nivel de estigma o aceptación hacia las personas seropositivas.
Para el análisis de las diferencias entre categorías específicas, se realizó una comparación post hoc. Concretamente, se aplicaron Pruebas de Dunn con corrección de Bonferroni en las que se observaron diferencias estadísticamente significativas en los niveles de estigma según la categoría laboral del personal de salud.
Para el ítem “La mayoría de las personas con VIH no les importa si infectan a otras personas”, las asistentes médicas presentaron el rango promedio más bajo (R = 90,68), donde R corresponde al rango promedio asignado por las pruebas no paramétricas (Kruskal–Wallis y comparación post hoc de Dunn con corrección de Bonferroni), siendo los rangos más bajos indicativos de mayor acuerdo con la afirmación estigmatizante. Se identificaron diferencias estadísticamente significativas (p < 0,05) comparando dicha categoría con médicos familiares (R = 192,27), subjefatura de enfermería (R = 193,67) y auxiliares de enfermería (R = 189,15), quienes mostraron significativamente menor estigma.
En el ítem “Las personas que viven con VIH deberían sentir vergüenza”, los rangos más bajos se observaron nuevamente en asistentes médicos (R = 94,41) y personal de enfermería general (R = 101,55). Estas categorías se diferenciaron de manera significativa (p < 0,05) en médicos generales (R = 180,18), auxiliares (R = 193,08) y subjefaturas (R = 190,63), quienes presentaron actitudes menos estigmatizantes.
Respecto a la afirmación “Las personas se infectan con VIH porque se involucran en conductas irresponsables”, las categorías con mayor estigma se presentaron en becario médico (R = 104,68), asistente médico (R = 106,73) y enfermería general (R = 121,12). Estas mostraron diferencias estadísticamente significativas (p < 0,05) frente a médicos familiares (R = 184,69), médicos generales (R = 183,14) y subjefaturas de enfermería (R = 195,19), quienes obtuvieron los rangos más altos.
Finalmente, en el ítem “Las mujeres que viven con VIH deberían quedar embarazadas y tener hijos/as si lo desean”, se observó mayor aceptación del derecho reproductivo en médicos familiares (R = 177,59), laboratoristas (R = 177,16) y subjefaturas de enfermería (R = 174,92). Estos grupos difirieron significativamente (p < 0,05) de asistentes médicos (R = 101,46), becarios médicos (R = 120,48) y trabajadores sociales (R = 127,09), quienes expresaron mayor desacuerdo con esta aseveración. En la Figura 1 se resume el ranking de estigma y falta de empatía por categoría laboral en donde los valores representan la lista ordinal relativa derivada de los rangos promedio obtenidos en pruebas no paramétricas. El valor 1 indica menor nivel relativo de estigmatización y el valor 15 mayor nivel relativo de estigmatización entre las categorías laborales.
Mapa de calor: ranking de estigma y falta de empatía por categoría laboral.
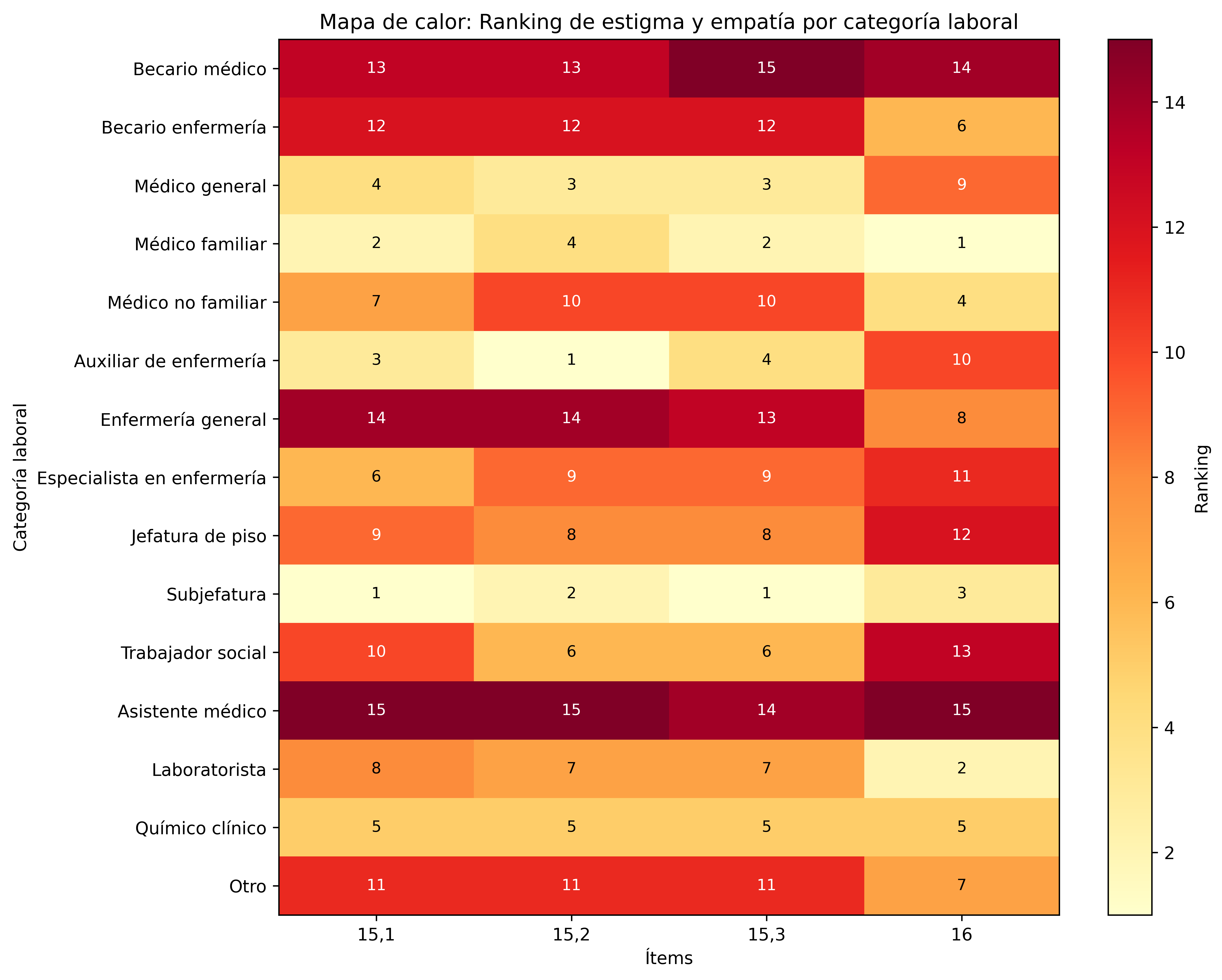
15.1 “La mayoría de las personas con VIH no les importa si infectan a otras personas”.
15.2 “Las personas que viven con VIH deberían sentir vergüenza”.
15.3 “Las personas se infectan con VIH porque se involucran en conductas irresponsables”.
16 “Las mujeres que viven con VIH deberían quedar embarazadas y tener hijos/as si lo desean”.
Fuente: elaboración propia a partir de los resultados del estudio.
Discusión
En este estudio, 22,5 % del personal de salud reportó haber presenciado actos de rechazo hacia personas que viven con VIH. Además, 30,1% observó que a estas personas se les brindaba una atención de menor calidad debido a su condición serológica. Estas manifestaciones discriminatorias reflejan un problema persistente en la práctica clínica que compromete tanto la calidad de la atención como la dignidad de las personas seropositivas.
La actualización mundial del SIDA publicada por ONUSIDA en 2024 confirma que esta situación no es exclusiva del contexto mexicano. En un análisis de 42 países, casi el 47% de la población expresó actitudes discriminatorias hacia las personas que viven con VIH, y una de cada cuatro personas seropositivas reportó haber enfrentado estigma al buscar atención médica por motivos ajenos a su diagnóstico [14]. Estos datos coinciden con los reportados en la edición 2020 del mismo informe, donde hasta 21% de las personas que viven con VIH fueron rechazadas o se les negó atención en el año previo [6].
En este panorama internacional, las cifras locales resultan aún más preocupantes, al superar el umbral planteado por las metas 10-10-10: reducir a menos del 10% tanto las experiencias de estigma entre personas que viven con VIH como las actitudes negativas del personal de salud [5]. A pocos meses de concluir 2025, año fijado para alcanzar dichos objetivos, los datos advirtieron que sin estrategias institucionales inmediatas de capacitación, sensibilización y reforma cultural en el sector salud, difícilmente se logrará revertir este panorama [14].
Se identificó una asociación significativa entre conocer a una personas seropositivas y actitudes más empáticas. Quienes tenían ese contacto mostraron mayor acuerdo con el derecho de las mujeres con VIH a embarazarse (p = 0,047). Este hallazgo puede interpretarse a través del modelo del contacto, desarrollado por Pettigrew y Tropp. Dicho contrato sostiene que la interacción directa y significativa con personas pertenecientes a grupos marginados tiende a reducir los prejuicios, incluso en contextos donde no se cumplen todas las condiciones ideales [15].
En el entorno hospitalario, el contacto previo con personas que viven con VIH parece favorecer la empatía y el reconocimiento de sus derechos, contrarrestando actitudes discriminatorias que históricamente han limitado su autonomía reproductiva. Si bien esta variable no explicó todos los dominios evaluados, su impacto en el reconocimiento de derechos refuerza su utilidad para el diseño de estrategias institucionales. Por ejemplo, ONUSIDA ha subrayado que el involucramiento activo de las propias personas seropositivas en procesos de capacitación y sensibilización resulta fundamental para construir entornos clínicos más inclusivos y con menor carga estigmatizante [5].
El análisis por categoría laboral evidenció diferencias notables en los niveles de estigma expresado. Las actitudes más estigmatizantes y discriminatorias se concentraron entre asistentes médicos y becarios clínicos, mientras que médicos familiares y jefaturas de enfermería mostraron respuestas más empáticas. Aunque este estudio no evaluó de manera específica la jerarquía institucional como variable independiente, la tendencia observada entre las distintas categorías laborales es congruente con lo reportado por Jordans et al. Ellos identificaron que el personal más joven y con menor jerarquía en hospitales de Países Bajos manifestaba con mayor frecuencia actitudes estigmatizantes [16].
De forma similar, el estudio de Hierrezuelo Rojas en Cuba encontró que 80% del personal masculino de salud presentó creencias negativas hacia el VIH, lo cual refuerza que la edad, el género y el rol profesional son determinantes clave en la reproducción del estigma [9].
Los estudios que han utilizado el mismo instrumento de medición son escasos. Uno de los pocos es el de Nyblade et al, quienes, aunque emplearon la misma escala base, se enfocaron en validar su aplicabilidad general en contextos multicéntricos, sin desglosar los ítems de forma individual. Aun así, reportaron que hasta 25% del personal sanitario reconoció haber escuchado o utilizado lenguaje estigmatizante hacia personas seropositivas. Este hallazgo se relaciona con nuestros resultados, puesto que 22,5% del personal reportó haber presenciado actos de rechazo [13].
A diferencia de Nyblade et al, estudios como el de Tamayo-Zuluaga en Colombia utilizaron escalas distintas, pero exploraron variables conceptualmente similares en población médica y en formación. En su análisis, 44,6% de los participantes estuvo de acuerdo con que las personas que viven con VIH eran responsables de haber adquirido el virus, y 30,2% consideró que deberían sentirse culpables. Estos datos coinciden con nuestros indicadores de opinión, donde 32,9% del personal consideró que las personas seropositivas son irresponsables y el 30,4% opinó que “no les importa contagiar a otros” [13,17].
Entre las principales limitaciones del estudio destaca el posible sesgo de deseabilidad social, ya que, al tratarse de un tema sensible, algunos participantes pudieron responder según lo socialmente aceptado más que desde sus creencias reales. Además, el cuestionario no incluyó una pregunta específica sobre atención directa a personas que viven con VIH, lo que impidió correlacionar el nivel de contacto clínico con las actitudes reportadas. Si bien se emplearon pruebas no paramétricas para la comparación entre grupos, no fue posible estimar intervalos de confianza para la diferencia de medianas debido a las limitaciones del software utilizado, por lo que los resultados comparativos se interpretaron principalmente a partir de los valores de p y la consistencia de los patrones observados.
En conjunto, los resultados evidencian la necesidad de fortalecer las políticas institucionales orientadas a eliminar el estigma en los servicios de salud. Las actitudes negativas observadas entre determinados grupos laborales, junto con la percepción de una atención diferenciada hacia las personas seropositivas, subrayan la urgencia de implementar programas de capacitación continua que integren contenidos sobre derechos humanos, diversidad sexual y actualización clínica en VIH. Promover espacios de interacción directa entre el personal sanitario y las personas que viven con VIH, así como incluir a estas últimas en actividades de formación y sensibilización, puede contribuir a reducir prejuicios, fomentar la empatía y mejorar la calidad del trato.
De manera prospectiva, se exhorta a futuras investigaciones a desarrollar estudios multicéntricos y longitudinales que evalúen el impacto de las intervenciones educativas a lo largo del tiempo y en distintos contextos institucionales. Complementar el enfoque cuantitativo con metodologías cualitativas (como entrevistas o grupos focales) permitiría comprender los mecanismos institucionales y culturales que perpetúan las actitudes estigmatizantes, y facilitar la validación de versiones abreviadas o adaptadas del instrumento utilizado, útiles para la evaluación periódica del clima laboral y de la calidad del trato hacia personas seropositivas.
Conclusiones
Los hallazgos de esta investigación confirman que el estigma y la discriminación hacia las personas que viven con VIH persisten en el entorno sanitario, identificándose actitudes negativas en distintos niveles del personal y diferencias significativas entre categorías laborales. Estos resultados subrayan la importancia de fortalecer estrategias institucionales orientadas a reducir expresiones estigmatizantes, mediante acciones de capacitación continua, revisión de protocolos y mejora del ambiente laboral.
Asimismo, la asociación observada entre el contacto previo con personas seropositivas y actitudes más favorables sugiere que los espacios de sensibilización informados y estructurados podrían contribuir a disminuir percepciones erróneas, mitos y temores infundados relacionados con el VIH. Una comprensión adecuada de las experiencias y necesidades de las personas que viven con VIH constituye un componente central para mejorar la calidad de la atención, y puede promoverse a través de información clara, desarrollo de competencias comunicativas y un ambiente de respeto y trato digno.
Avanzar hacia entornos clínicos más inclusivos no depende únicamente de modificaciones estructurales, sino también de procesos formativos que favorezcan la empatía, la información precisa y la comprensión de la diversidad de experiencias vinculadas al VIH. Estos hallazgos aportan evidencia útil para orientar intervenciones futuras y para el diseño de programas institucionales que busquen reducir el estigma en los servicios de salud.

