Evaluaciones económicas
← vista completaPublicado el 15 de marzo de 2022 | http://doi.org/10.5867/medwave.2022.02.002118
Estudio de costo-efectividad de profilaxis con emicizumab versus agentes hemostáticos alternativos en pacientes con hemofilia A grave en Perú
Cost-effectiveness study of prophylaxis with emicizumab versus bypassing agents in patients with severe hemophilia A in Peru
Resumen
Contexto La hemofilia es un trastorno hemorrágico de la coagulación que ocurre en uno de cada 5000 nacimientos masculinos. Los pacientes con hemofilia A grave no tratados tienen complicaciones hemorrágicas, incluyendo sangrados articulares y menor sobrevida. El emicizumab es un anticuerpo monoclonal aprobado por los Estados Unidos para la profilaxis rutinaria de pacientes pediátricos y adultos con hemofilia A grave con inhibidores del factor VIII de coagulación.
Objetivos Realizar un estudio de costo-efectividad de la profilaxis con emicizumab para niños y adultos con hemofilia A grave, en comparación con el actual manejo de esos pacientes en el Ministerio de Salud y el Seguro Social de Salud de Perú.
Metodología Se modeló la transición del paciente entre estados médicos con la metodología de Markov y se estimó a lo largo de su vida costos y efectos incrementales de emicizumab comparados con el actual manejo. Se estimó el impacto presupuestario de emicizumab proyectando costos netos anuales y su valor presente a cinco años.
Resultados Emicizumab generaría ahorros en el Ministerio de Salud entre 14,6 y 16,0 por niño y 11,8 por adulto, en US$ millones actuales, y en el Seguro Social de Salud de 12,8 a 14,9 por niño y 40,1 por adulto. Además, se generan ganancias en efectividad, medidas en años de vida ajustados por calidad, de 0,36 por niño y 0,56 por adulto y de 0,25 por niño y 0,36 por adulto en esas respectivas instituciones. El impacto presupuestario sería un ahorro anual neto, en US$ millones, de 12,8 y 15,0 en esas entidades.
Conclusión El actual manejo de la enfermedad es muy costoso y con resultados de salud inferiores a los posibles con emicizumab. Este fármaco produciría grandes ahorros y mejor salud. Ambas entidades debieran implementar protocolos para la profilaxis y tratamiento de la hemofilia y financiarla con presupuesto propio.
|
Ideas clave
|
Introducción
La hemofilia es un trastorno hemorrágico generalmente hereditario, causado por problemas en la coagulación sanguínea. La hemofilia A representa el 85% del total de casos y ocurre por una insuficiencia del factor VIII de coagulación.
Alrededor de 440 000 personas padecen de hemofilia A grave en el mundo [1]. Los pacientes no tratados tienen complicaciones hemorrágicas significativas, incluyendo sangrados articulares y disminución de la sobrevida, con una esperanza de vida media de 8 a 11 años. Se estima que en Estados Unidos en 2017 la carga de enfermedad causada por la hemofilia A grave era de 0,33 años de vida ajustados por discapacidad por 1000 habitantes. Según los coautores de este artículo, en Perú habría actualmente 3000 personas con hemofilia, de las cuales solo 1002 tendrían un diagnóstico oficial, dos tercios de ellas con un cuadro grave [2]. Los peruanos habrían perdido 168,8 años de vida ajustados por discapacidad por 1000 habitantes debido a todas las causas [2]. Extrapolando el cociente de Estados Unidos, la hemofilia causaría en Perú apenas el 0,20% de la carga de enfermedad, aunque impone un gasto al sistema de salud porcentualmente muy superior.
Históricamente el tratamiento de la hemofilia ha sido la reposición por transfusión periódica de los factores de coagulación derivados del plasma sanguíneo o fabricados por recombinación genética. Pero de 5 a 7% de los pacientes con hemofilia A, y un tercio de los pacientes con hemofilia A grave, desarrollan anticuerpos o "inhibidores", que reducen la eficacia de los factores de coagulación y aumentan la mortalidad. Los pacientes con niveles altos de inhibidores son tratados con agentes hemostáticos alternativos, como concentrado complejo de protrombina activada o factor recombinante VIIa. Los niños diagnosticados con hemofilia A grave pueden ser sometidos a la inmunotolerancia con la administración de altas dosis de factor VIII de coagulación para inactivar la producción de inhibidores en el sistema inmune. La inmunotolerancia beneficia entre 60y 80% de los pacientes menores de 18 años [3].
La hemofilia A grave es una de las enfermedades de más costoso tratamiento. En Estados Unidos tratar un episodio hemorrágico puede costar US$ 50 000. Para reducir los sangrados, los pacientes con hemofilia A grave reciben varias veces por semana concentrados de factor VIII de coagulación por vía intravenosa. Debido a su alto costo (entre US$ 300 000 y US$ 2,5 millones por paciente anualmente) solo unos pocos reciben profilaxis con agentes hemostáticos alternativos [4].
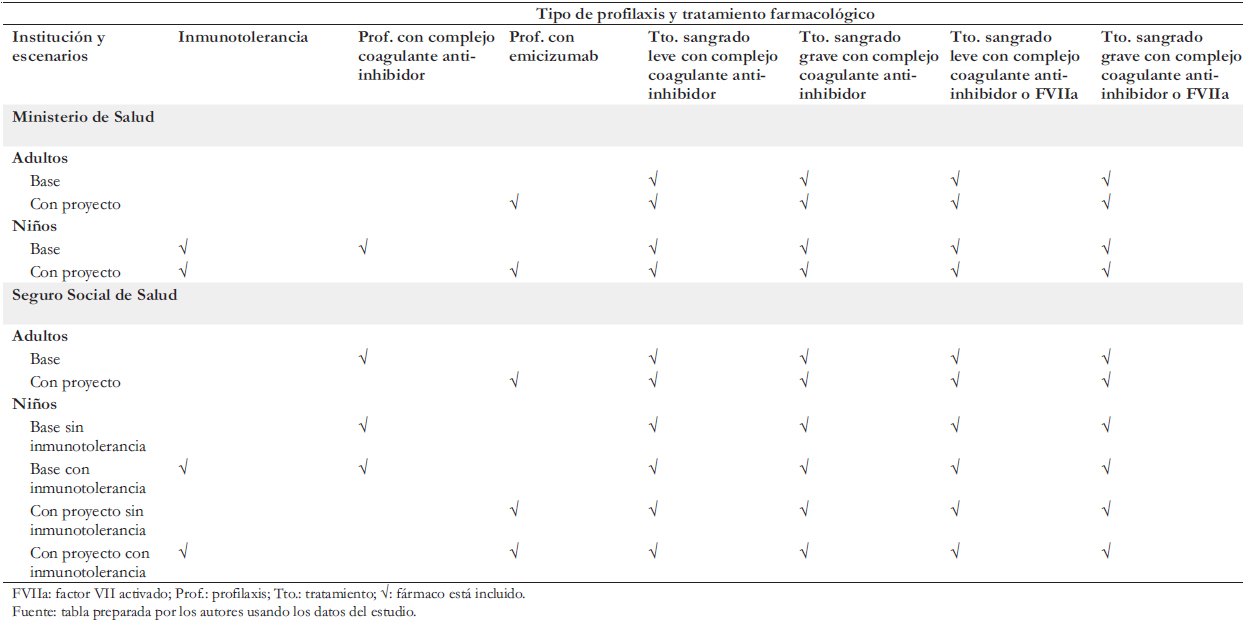
Existe consenso mundial que privilegia la profilaxis en lugar del tratamiento de las hemorragias con la infusión intermitente de factores para evitar sangrados espontáneos. Sin embargo, en Perú el Ministerio de Salud aún no otorga profilaxis para la hemofilia A grave y trata los sangrados con complejo coagulante anti-inhibidor o factor VII activado recombinante donados según disponibilidad. En el Seguro Social de Salud, todos los niños con inhibidores reciben inmunotolerancia y profilaxis con complejo coagulante anti-inhibidor. Los adultos no reciben profilaxis; sus episodios hemorrágicos son tratados en primera línea con complejo coagulante anti-inhibidor (90%) o en segunda con factor VII activado (10%).
El anticuerpo monoclonal emicizumab (Hemlibra®), aprobado en 2017 por la Food and Drug Administration, funciona como un cofactor del factor VIII de coagulación. En pacientes con inhibidores, se vio un 87% de reducción de sangrado respecto de los pacientes sin profilaxis. Dos tercios de los pacientes en profilaxis estuvieron libres de sangrado en un año. En pacientes sin inhibidores los efectos fueron aún más favorables. La aplicación subcutánea semanal de emicizumab facilita la adherencia del paciente y contribuye a reducir los sangrados y hospitalizaciones y a mejorar la calidad de vida, por lo que se debiera indicar emicizumab para la profilaxis de hemofilia A con y sin inhibidores. Sin embargo, dicha decisión debe basarse en una evaluación económica de costo-efectividad, para determinar si los beneficios incrementales de salud asociados al uso de emicizumab justifican su costo incremental.
Este estudio buscó determinar la relación de costo-efectividad de emicizumab como profilaxis para la hemofilia A grave en comparación con las actuales alternativas terapéuticas en Perú, para adultos y niños cubiertos por el Ministerio de Salud y el Seguro Social de Salud, con inhibidores, en profilaxis con complejo coagulante anti-inhibidor o factor VII activado recombinante o sin profilaxis.
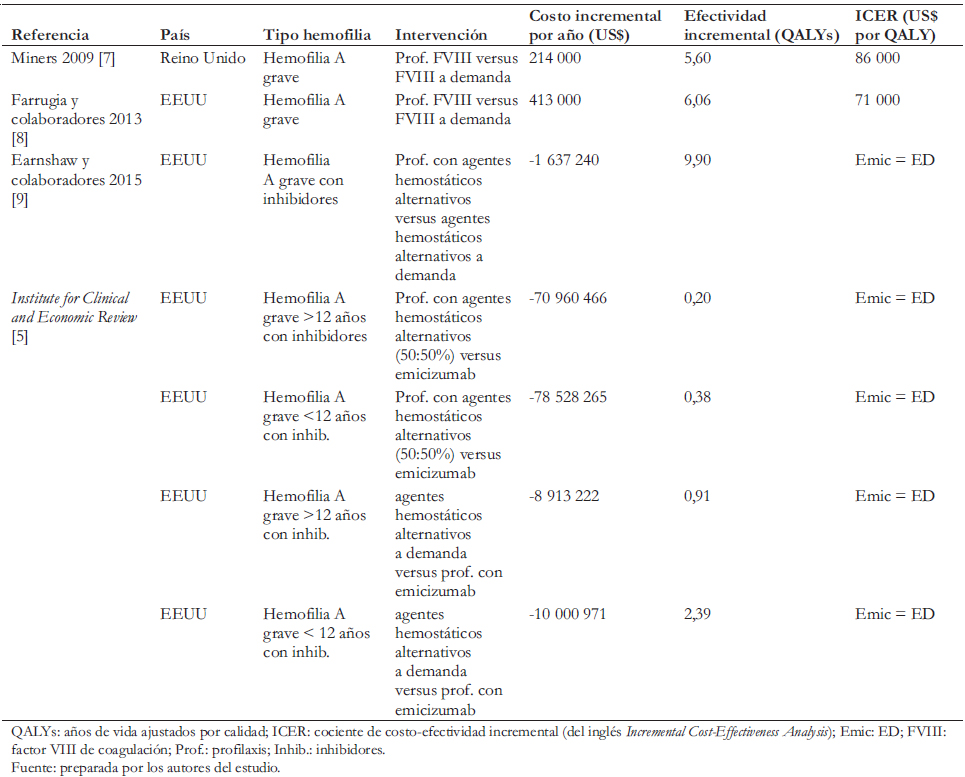
Existen unos pocos estudios internacionales de costoefectividad para hemofilia que comparen profilaxis con demanda por tratamiento para episodios hemorrágicos. En la Tabla 1 se presentan dichos estudios, con un resumen de la revisión de la literatura. Ellos muestran cocientes de costoefectividad incremental que están dentro de los rangos considerados aceptables para incorporar una nueva tecnología al régimen de financiamiento o aseguramiento en sus respectivos países. También muestran una reducción en discapacidad y un aumento en la productividad de los pacientes. Existe un único estudio con inhibidores en profilaxis que compara el uso de ese nuevo fármaco en pacientes con profilaxis y agentes hemostáticos alternativos, o bien con tratamiento a demanda [5]. Este concluyó que emicizumab reduce los costos médicos anuales por paciente en US$ 1,9 millones en mayores de 12 años y en US$ 720 000 en menores de 12 años. También encontró que la profilaxis con emicizumab comparada con tratamiento a demanda o con profilaxis con agentes hemostáticos alternativos podría ser ahorradora de costos. Además, emicizumab es más efectivo y, comparativamente con las otras estrategias de manejo, permite reducir a un menor costo la carga de enfermedad.
 Tamaño completo
Tamaño completo Métodos
Diseño
Para cumplir con el objetivo del estudio, se realizó un análisis de costo-efectividad desde la perspectiva del pagador (Ministerio de Salud o Seguro Social de Salud), mediante un modelo que simula la transición de los pacientes entre los distintos estados médicos usando la metodología de Markov. El modelo se implementó con el programa TreeAge, para simular la historia natural de un paciente con hemofilia en Perú.
Se formularon dos escenarios: el “escenario base”, que representa la situación actual en el Ministerio de Salud y en el Seguro Social de Salud, y el “escenario con proyecto”, que representa la adopción de profilaxis con emicizumab en las dos instituciones. En ambos escenarios los niños (menores de 15 años) del Ministerio de Salud y del Seguro Social de Salud reciben profilaxis, pero en el escenario base esta es realizada con complejo coagulante anti-inhibidor mientras que en el escenario con proyecto se efectúa con emicizumab. Asimismo, en ambos escenarios los adultos cubiertos por el Ministerio de Salud no reciben profilaxis. En el Seguro Social de Salud el escenario base contempla que los adultos reciben profilaxis con complejo coagulante anti-inhibidor, mientras que en el escenario con proyecto esta es hecha con emicizumab. Adicionalmente, ambos escenarios contemplan la aplicación de inmunotolerancia a niños en determinados casos con presencia de inhibidores. La Tabla 2 resume los elementos del diseño recién descritos.
También se hizo un análisis de impacto presupuestario para el Ministerio de Salud y el Seguro Social de Salud. Es decir, se estimó el costo anual adicional asociado a la adopción por parte de esas dos instituciones de emicizumab como esquema profiláctico. Para ello se multiplicaron los costos por paciente por la cantidad anual de pacientes que consumirían emicizumab para la profilaxis de la hemofilia A grave. Se supuso que el inicio de la profilaxis con emicizumab ocurre a la edad de dos años en los niños y a los 18 años en los adultos. El horizonte del estudio de costo-efectividad fue de 16 años en el caso de los niños y de 52 años en el de los adultos. El horizonte del análisis de impacto presupuestario fue de cinco años. Una revisión de la literatura lleva a concluir que hay desconocimiento respecto de la cantidad anual de sangrados en pacientes con hemofilia A grave en función de sus características individuales [5]. Por ello, el Institute for Clinical and Economic Review realizó simulaciones en torno a la cantidad de sangrados [5]. Para suplir esta falencia, los autores obtuvieron de los expertos peruanos una estimación de la cantidad promedio de sangrados anuales de pacientes niños y adultos. Aunque la literatura reporta una duración media de la inmunotolerancia de 26,2 meses hasta lograr tolerancia completa, los expertos nacionales reportaron que en el caso de Perú esta dura en promedio nueve meses. Puesto que la posología de emicizumab se basa en el peso del paciente, en consulta con los expertos supusimos que el peso promedio de un niño es de 35 kilogramos y el de un adulto de 70 kilogramos. También especificamos la posología señalando la cantidad y frecuencia de administración (Tabla 3).
Costos
Para la definición de las características de la profilaxis, dosis, cantidad de sangrado y tipos de tratamientos de los pacientes graves, se contó con la colaboración de un comité de expertos peruanos en hemofilia, todos los cuales participaron como coautores de este artículo. La estimación de los costos anuales de los fármacos consumidos por pacientes con hemofilia A grave aparece en la Tabla 3. Los costos de emicizumab considerados fueron el precio de venta actual y una simulación con un descuento de 20%. Tanto el precio como el descuento fueron suministrador por el laboratorio Roche Perú. Para la estimación de costos de inmunotolerancia en el caso de los niños, se consideró nueve meses de uso. Para los costos asociados a las atenciones recibidas durante los estados de sangrado (leve o grave) se analizaron los tarifarios de dos hospitales públicos con experiencia en el tratamiento de la hemofilia: el Hospital Nacional Dos de Mayo y la Clínica Ricardo Palma. Considerando que los valores de los hospitales públicos están fuertemente subsidiados, se decidió usar como precio base los precios de la Clínica Ricardo Palma, establecimiento privado, puesto que estos últimos serían montos más cercanos al verdadero costo (Tabla 4). Además, se realizó una simulación usando los tarifarios del Hospital Nacional Dos de Mayo.
En la administración de la profilaxis y de los tratamientos de los sangrados incluimos los costos de los fármacos solamente con información suministrada por hematólogos especializados en hemofilia y consideramos un uso eficiente de emicizumab, teniendo en cuenta su presentación. No incluimos los costos de la mano de obra de los recursos humanos de salud, como médicos, enfermeras y auxiliares, porque los consideramos marginales en relación con los costos de los fármacos. Esto está en línea con la literatura publicada (por ejemplo, Earnshaw y colaboradores, 2015 [5]). Los costos anuales de la atención de pacientes con hemofilia A grave por institución se presentan en la Tabla 3. Los componentes farmacológicos están especificados en la Tabla 4. Todas las cifras monetarias están expresadas en soles y dólares del 31 de diciembre de 2019.
Efectividad
Para ser consistentes con la literatura farmacoeconómica sobre la hemofilia A grave, medimos la efectividad en términos de ganancias en los años de vida ajustados por calidad. Puesto que no se dispone de información sobre esta efectividad en Perú, usamos los siguientes valores sobre años de vida ajustados por calidad reportados por el Institute for Clinical and Economic Review (2018) para los estados de salud señalados: “sangrado grave” 0,54, “sangrado leve” 0,66, “sin sangrado” 0,82 [5].
Evaluación farmaeconómica
El modelo formulado simuló cómo los pacientes con hemofilia transitan con distintas probabilidades (Tabla 5) entre cuatro diferentes estados de salud (Figura 1) en ciclos consecutivos de una semana a lo largo del tiempo, usando para ello la metodología de Markov. En cada uno de los cuatro estados (por ejemplo “sin sangrado”), el paciente tiene una cierta probabilidad de permanecer en ese estado hasta el ciclo siguiente, y tres otras probabilidades de cambiar de estado durante el ciclo (por ejemplo, “muerte”, “sangrado leve” o “sangrado grave”).
Consideramos dos escenarios: el escenario base o “sin proyecto”, que corresponde al actual manejo de los pacientes con hemofilia en el Ministerio de Salud y el Seguro Social de Salud, y el escenario “con proyecto”, que considera profilaxis con emicizumab para tres tipos de pacientes: adultos con inhibidores, niños con inhibidores y sin inmunotolerancia y niños con inhibidores y con inmunotolerancia. Este análisis de eventos es similar al que usó el Institute for Clinical and Economic Review (2018) en su estudio de costo-efectividad de emicizumab [5]. El horizonte temporal para los adultos fue de 52 años (valor equivalente a la esperanza de vida para pacientes con hemofilia A y B reportado en un estudio inglés) y para los niños de 16 años [6]. El modelo, implementado en el programa computacional TreeAge consideró cuatro estados excluyentes: sin sangrado, sangrado leve, sangrado grave y muerte; y ocho probabilidades de transición.
Tanto costos como efectividad en años futuros fueron actualizados a valor presente, usando una tasa de descuento anual real del 3% consistente con el único otro análisis de costo-efectividad realizado desde la perspectiva del pagador y publicado [5].
Los valores resultantes del modelo de Markov (escenarios de profilaxis con emicizumab) fueron comparados con sus respectivos escenarios bases tanto del Ministerio de Salud como del Seguro Social de Salud. Se conformaron de este modo, tres pares comparativos (escenario base versus escenario con proyecto) para Ministerio de Salud y tres para Seguro Social de Salud: uno para adultos con inhibidores; otro para niños con inhibidores sin inmunotolerancia; y otro para niños con inhibidores con inmunotolerancia. Para la construcción del modelo se tuvo en cuenta los siguientes supuestos: a) Se trata de un paciente con hemofilia A grave (menos de 1% del valor normal del factor de coagulación VIII). b) La edad promedio de inicio de la profilaxis con emicizumab en niños es de dos años y en adultos de 18 años. c) La cantidad de episodios anuales de sangrado en el escenario base para el Ministerio de Salud fue de ocho y para el Seguro Social de Salud de seis. d) La cantidad de episodios de sangrado anual en el escenario con proyecto, tanto en Ministerio de Salud como en Seguro Social de Salud de uno en niños con inhibidores con y sin inmunotolerancia y de dos en adultos con inhibidores. e) En los casos de sangrado se consideraron los costos adicionales de días cama, exámenes y consultas médicas de seguimiento. f) Todos los casos que presentaron sangrado fueron tratados con agentes hemostáticos alternativos (esquema actual).
Para la evaluación de los resultados se calculó los valores presentes de los costos totales; de los costos incrementales (comparando el escenario base con el escenario con proyecto); de la eficacia en años de vida ajustados por calidad; de la eficacia incremental en años de vida ajustados por calidad; y el cociente de costo-efectividad incremental en dólares americanos por años de vida ajustados por calidad. Este cociente se interpreta según su ubicación en los cuadrantes de la Figura 2.
En el caso ideal, la nueva tecnología mejora el estado de salud del paciente y disminuye sus costos. A esta opción se la denomina estrategia “dominante” pues es deseable sin ambigüedad. En el caso indeseable, cuando disminuye el estado de salud y aumenta los costos, se habla de estrategia “dominada”. Los casos en que la nueva tecnología mejora el estado de salud pero aumenta los costos o bien empeora el estado de salud pero disminuye los costos deben ser comparados con otras intervenciones médicas para determinar su mérito relativo.
Finalmente, se realizaron simulaciones con el modelo considerando rebajas en el precio de emicizumab.
Análisis de Impacto presupuestario
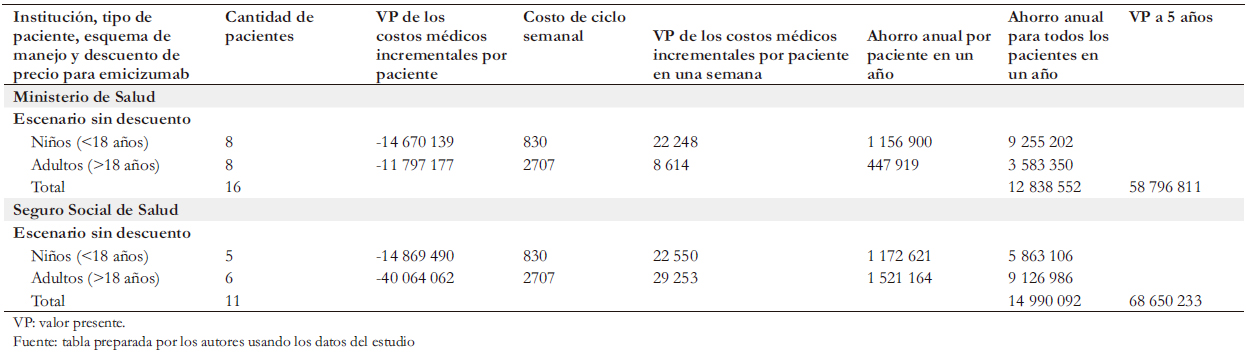
El valor presente del costo incremental para el escenario con proyecto, obtenido del modelo, representa el ahorro o mayor gasto (costo incremental negativo o positivo, respectivamente) del total de los ciclos posibles para un paciente. Este valor presente consideró un costo semanal de la profilaxis de US$ 830 para un niño y de US$ 2707 para un adulto. Estos valores, multiplicados por el número de pacientes niños y adultos, arrojaron estimaciones del ahorro o mayor gasto anual y del valor presente a un horizonte de cinco años. Este valor representa el impacto que tendría sobre el presupuesto que actualmente destina el Ministerio de Salud o el Seguro Social de Salud para la adopción de una política de profilaxis con emicizumab. El impacto sería favorable si esta nueva política generara ahorros presupuestarios, o desfavorable si demandase un mayor presupuesto. Las autoridades con capacidad de decisión para adoptar la profilaxis con emicizumab necesitan conocer este valor. En el análisis de impacto presupuestario también consideramos una reducción en la cantidad futura de hospitalizaciones y en sus respectivos costos, pero no consideramos eventos adversos asociados al uso de emicizumab puesto que estos son infrecuentes y con consecuencias relativamente menores en el estado de salud del paciente.
 Tamaño completo
Tamaño completo 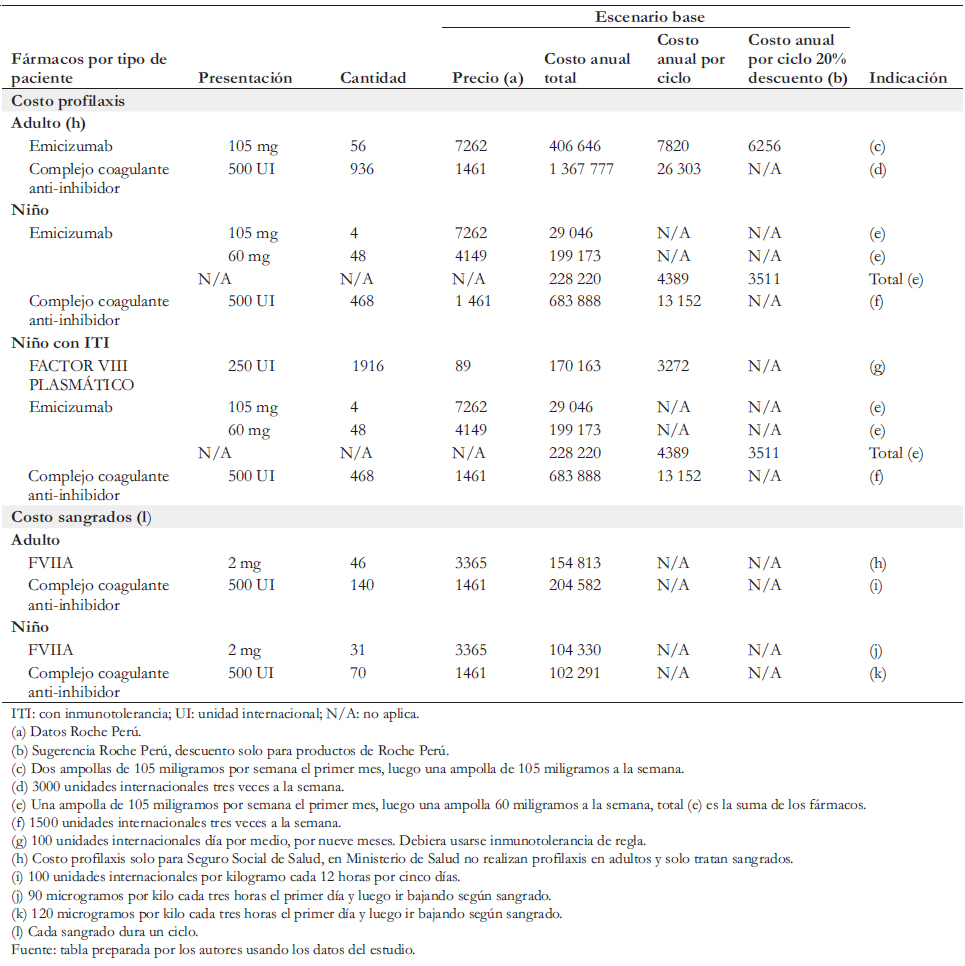 Tamaño completo
Tamaño completo 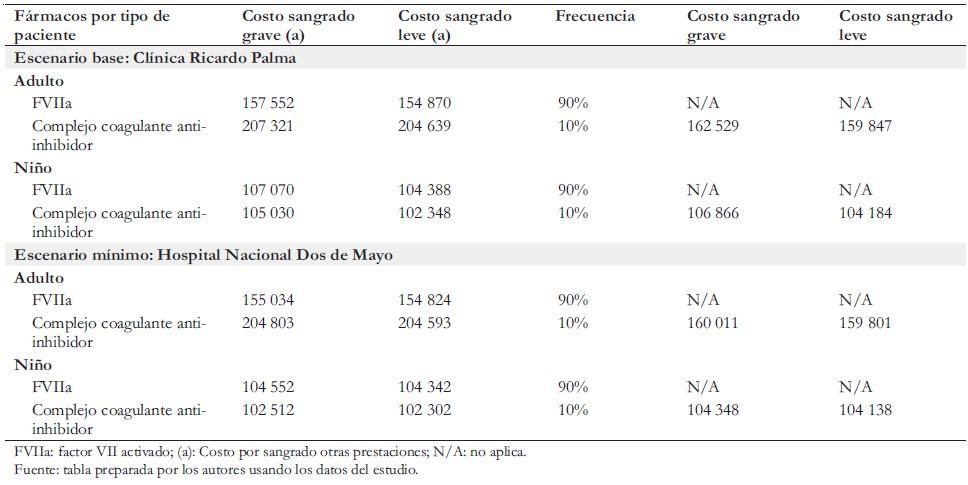 Tamaño completo
Tamaño completo 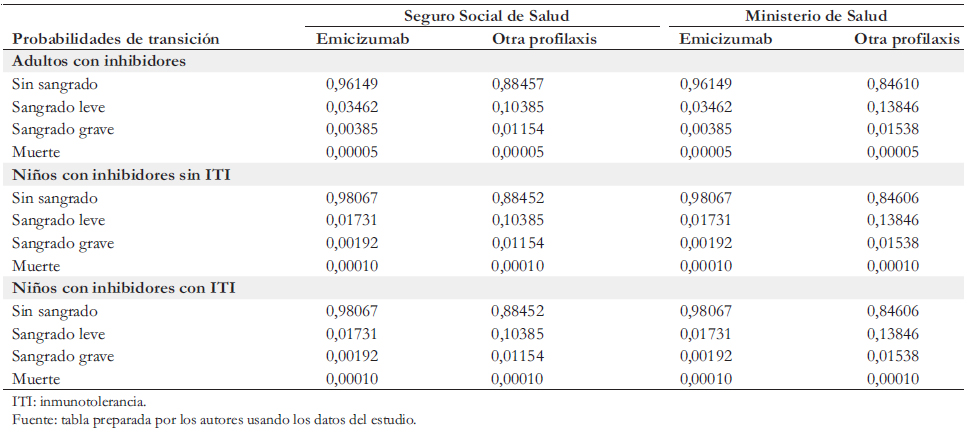 Tamaño completo
Tamaño completo 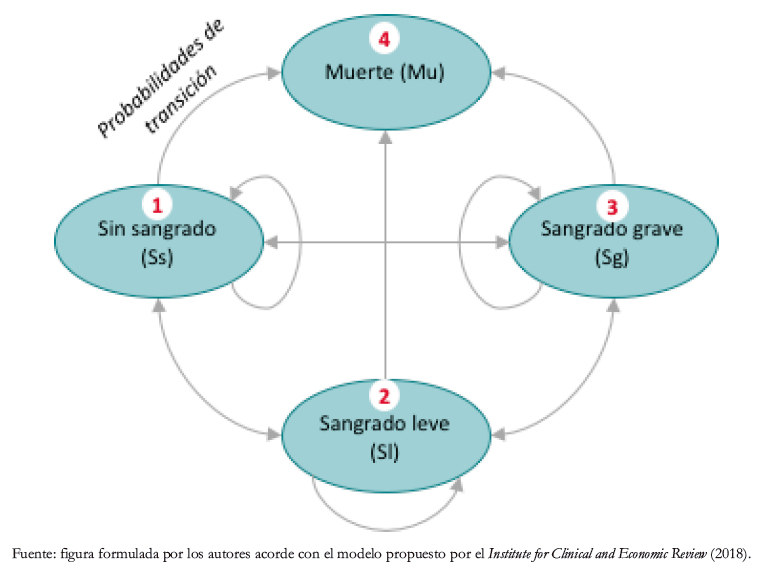 Tamaño completo
Tamaño completo 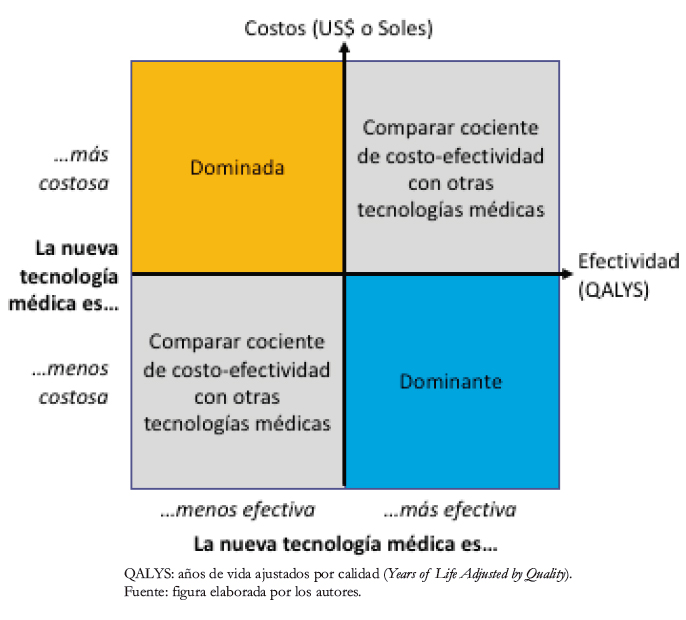 Tamaño completo
Tamaño completo Resultados
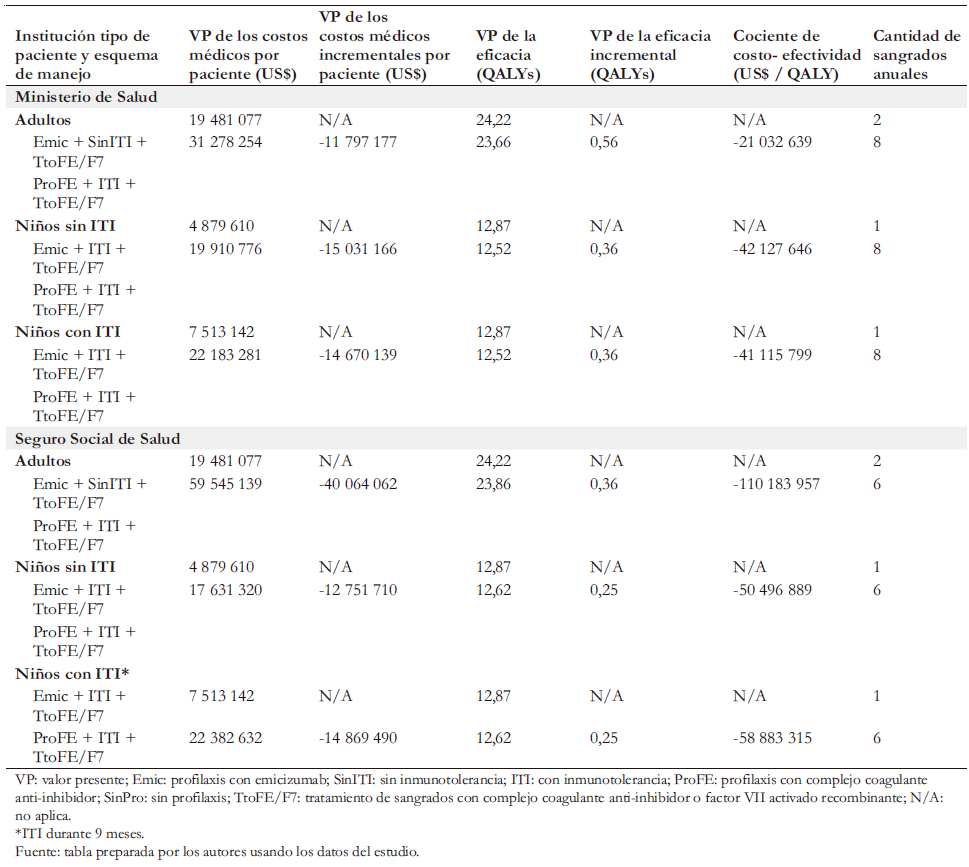
El principal resultado es que tanto en el Ministerio de Salud como en el Seguro Social de Salud emicizumab resultó ser la estrategia dominante, mientras que las estrategias alternativas fueron dominadas, incluyendo profilaxis con complejo coagulante anti-inhibidor en niños y adultos, con inmunotolerancia o sin ella (Tabla 6).
En el Ministerio de Salud, en comparación con la estrategia vigente, la profilaxis con emicizumab generaría por cada paciente ahorros de US$ 42,1 millones para niños con inhibidores sin inmunotolerancia, US$ 41,1 millones para niños con inhibidores con inmunotolerancia y US$ 21,0 millones en adultos con inhibidores. En el Seguro Social de Salud, emicizumab también generaría ahorros. Estos serían de US$ 50,5 millones para niños con inhibidores sin inmunotolerancia, de US$ 58,9 millones para niños con inhibidores con inmunotolerancia y de US$ 11,2 millones en adultos con inhibidores.
En el Ministerio de Salud, la profilaxis con emicizumab generaría una ganancia de efectividad por paciente respecto de la estrategia vigente. Dicha ganancia sería de 0,36 años de vida ajustados por calidad por niño con inhibidores y sin inmunotolerancia y de 0,56 años de vida ajustados por calidad por adulto con inhibidores. En el Seguro Social de Salud, la profilaxis con emicizumab también generaría ganancias de efectividad respecto de la estrategia actual de manejo de pacientes con hemofilia A grave. Ella sería de 0,25 años de vida ajustados por calidad por niño con inhibidores con y sin inmunotolerancia y de 0,36 años de vida ajustados por calidad por adulto con inhibidores.
En cuanto al análisis de costo-efectividad incremental, tanto en el Ministerio de Salud como en el Seguro Social de Salud el uso de emicizumab es una estrategia dominante pues aumenta la efectividad y reduce los costos.
Se realizó un análisis de sensibilidad univariado que muestra los resultados obtenidos al modificar cada uno de los parámetros entre un valor mínimo y máximo. Este análisis arrojó que a pesar de los cambios de parámetros, cualquiera que sea la edad del paciente y el actual tipo de tratamiento, la adopción de emicizumab generarían ahorros y mejoría en el estado de salud (Tabla 7).
También se hizo un análisis de sensibilidad probabilístico cuyos resultados se presentan gráficamente a continuación (Figura 3), para el caso de los niños. Este análisis muestra que en casi el 100% de las simulaciones, la profilaxis con emicizumab sería costo-efectiva frente a los otros tratamientos, con un umbral inferior a US$ 45 258.
 Tamaño completo
Tamaño completo 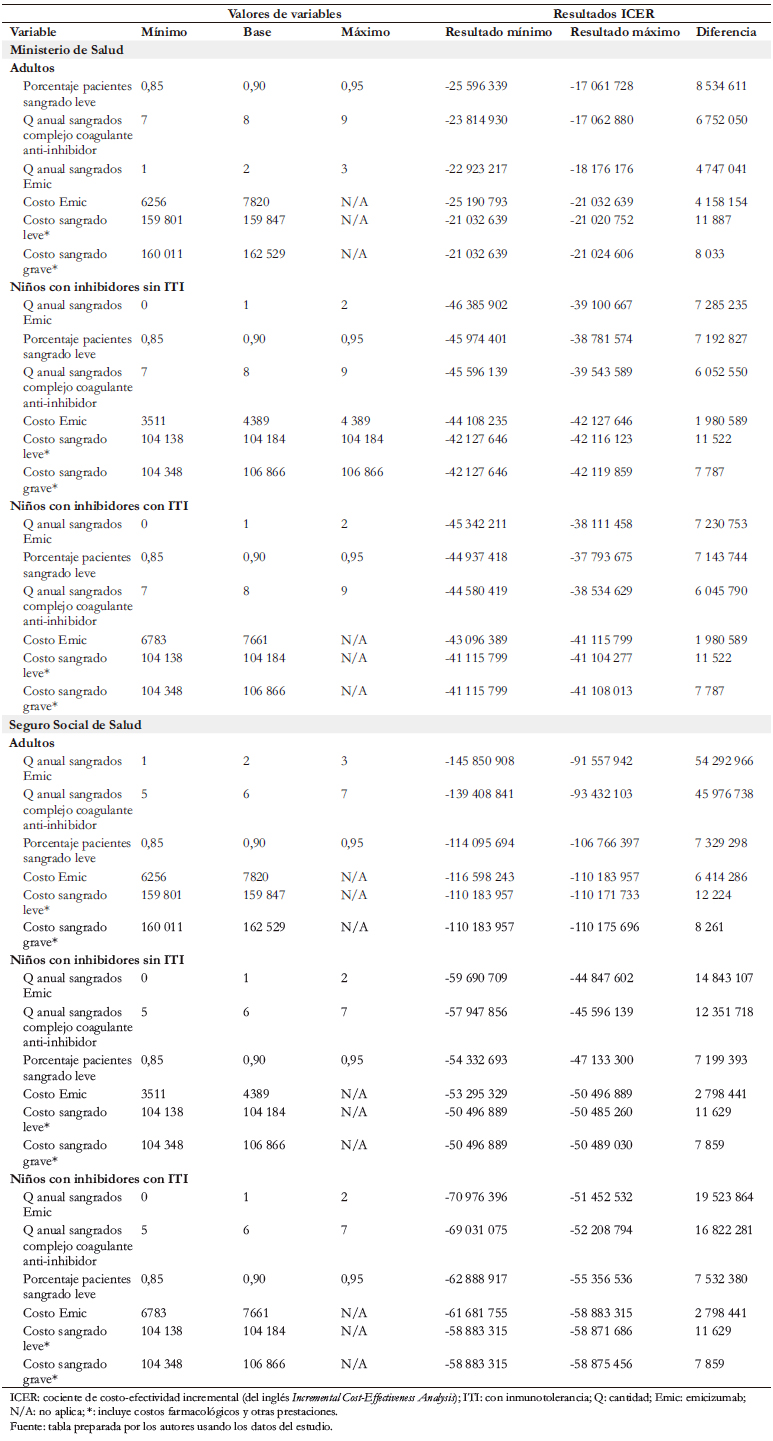 Tamaño completo
Tamaño completo El impacto presupuestario sería favorable para las finanzas públicas. La adopción de profilaxis con emicizumab resultaría en un importante ahorro neto para el Ministerio de Salud y para el Seguro Social de Salud (Tabla 8). En el primero, produciría un ahorro neto anual de US$12,8 millones. En valor presente para un período de cinco años el ahorro sería de US$ 58,8 millones. En el Seguro Social de Salud la profilaxis con emicizumab también resultaría en ahorros netos considerables. Estos serían de US$ 15,0 millones por año. En un periodo de cinco años el valor presente de esos ahorros sería de US$ 68,7 millones con el precio de lista de emicizumab. En un escenario alternativo en el que el precio de emicizumab tuviese un descuento del 20% (posibilidad que planteó Roche a los autores), en cinco años el ahorro para el Ministerio de Salud sería de US$ 62,0 millones y para el Seguro Social de Salud de US$ 72,3 millones.
A la fecha de redacción de este trabajo, el Ministerio de Salud recurre a donaciones para financiar el tratmiento de los sangrados en pacientes con hemofilia. Asimismo, es posible que algunos pacientes además tengan que realizar pagos o copagos cuya magnitud no está documentada. Nuestro análisis de impacto presupuestario supone que el Ministerio de Salud financia actualmente los fármacos con recursos propios. Pero si el financiamiento proviene en parte de donaciones y de pagos de pacientes, entonces estas instituciones públicas hoy estarían gastando menos en estos productos que si los estuviesen financiando completamente
con recursos propios. Por lo tanto el impacto presupuestario de adoptar emicizumab sería menor, en un monto desconocido, que lo que estimamos, al menos para el Ministerio de Salud.
Discusión
El manejo de la hemofilia A grave mediante el tratamiento de los sangrados “a demanda” genera enormes costos para los sistemas de salud. Además, produce discapacidad severa en los pacientes y reduce su esperanza de vida. Por otra parte, la profilaxis con complejo coagulante anti-inhibidor con y sin inmunotolerancia también es muy costosa. De igual forma, sus resultados en la salud de los pacientes no son tan buenos como los obtenidos cuando la profilaxis es realizada con emicizumab. Los resultados de este estudio muestran que las dos grandes instituciones públicas de salud de Perú, que otorgan atención médica casi a la totalidad de la población del país, incurren actualmente en costos elevados en el manejo de la hemofilia A grave, a la vez que sus pacientes innecesariamente experimentan una alta carga de enfermedad. También muestran que la profilaxis con emicizumab generaría considerables ahorros económicos para estas dos instituciones y permitiría mejorar el estado de salud de los pacientes con hemofilia A grave. Estos resultados son, por lo demás, consistentes con los de otros estudios publicados en países desarrollados, como se mostró en la Tabla 1.
La metodología adoptada en este trabajo, con la formulación de un modelo de Markov que da cuenta del ciclo de vida de los pacientes con hemofilia A grave y de los distintos estados de salud por los que transitan, es consistente con la usada en otros estudios en este ámbito, incluyendo el más reciente realizado por Institute for Clinical and Economic Review. Por otra parte, este esfuerzo reunió el conocimiento de algunos de los mayores expertos en hemofilia de Perú para poder documentar por primera vez en ese país los costos integrales de manejo de la hemofilia A grave en el Ministerio de Salud y en Seguro Social de Salud. También contribuyeron para estimar las ganancias en estado de salud y en gasto médico, que resultarían del uso de emicizumab como profilaxis para la hemofilia A grave.
Una de las incertidumbres de este trabajo proviene del desconocimiento de los verdaderos costos de la atención de salud en los hospitales del Ministerio de Salud y del Seguro Social de Salud. Usar como sustituto los costos de una clínica privada podría sobreestimar los costos actuales de esas dos instituciones en el manejo de la hemofilia. Sin embargo, las simulaciones en torno al costo de las atenciones médicas muestran que aún si los costos públicos fuesen sustancialmente menores que los costos privados, el principal resultado del estudio no cambiaría.
No es frecuente obtener como resultado de un estudio de costo-efectividad que una nueva tecnología médica permita a la vez reducir costos y mejorar el estado de salud de los pacientes. Lo habitual es que para la carga de enfermedad que produce una determinada patología, el sistema de salud deba incurrir un costo superior al actualmente incurrido en su manejo. Que la profilaxis con emicizumab sea dominante, habla sobre la alta conveniencia de adoptarla.
 Tamaño completo
Tamaño completo 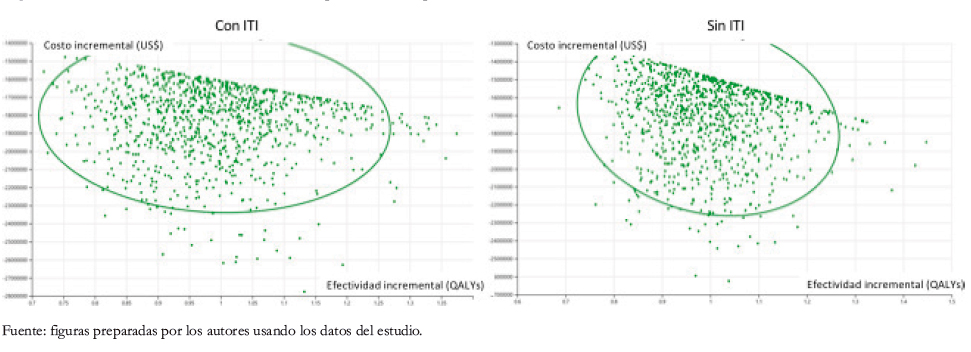 Tamaño completo
Tamaño completo Conclusión
Este análisis ha demostrado que el uso de emicizumab como profilaxis para la hemofilia A grave en niños y adultos cubiertos por el Ministerio de Salud o por el Seguro Social de Salud es una estrategia costo-efectiva dominante: proporciona mejores
resultados de salud a menores costos que el esquema terapéutico actual. Su uso generaría mejoras considerables en el estado de salud de todos los pacientes niños y adultos con hemofilia A grave. Además, produciría ahorros netos a cinco años para el Ministerio de Salud y el Seguro Social de Salud de US$ 58,8 millones y US$ 68,7 millones, respectivamente, considerando la actual cantidad de pacientes. Al sensibilizar cualquier variable del modelo, estos ahorros y beneficios se mantienen.
Los recursos que se ahorrasen producto del uso de emicizumab como profilaxis de la hemofilia A grave, se podrían asignar a la prevención o el tratamiento de otras patologías.
Por todo lo anterior, es altamente conveniente que el sistema público de salud de Perú, incluyendo el Ministerio de Salud y el Seguro Social de Salud, implemente protocolos para la profilaxis y tratamiento de la hemofilia y que dispongan de un financiamiento para ello proveniente de su presupuesto propio.
Notas
Autoría
RB: investigador principal, recopilación de datos, metodología, validación, visualización, redacción de borrador original, redacción de revisión y edición. CP: revisión de la literatura, recopilación de datos, metodología. PA: recopilación de datos, metodología, validación, visualización. NL, KS, CV, GC, VS: recopilación de datos, validación.
Conflictos de intereses
Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE, y declaran haber recibido financiamiento de parte de Roche Perú para la realización de este trabajo. Los formularios pueden ser solicitados contactando al autor corresponsal.
Financiamiento
El presente trabajo de investigación fue financiado por Roche Perú. La empresa no tuvo influencia en el diseño del estudio, análisis o interpretación de los resultados ni en la elaboración, revisión o aprobación del manuscrito.
Aspectos éticos
Dados los atributos del estudio (datos secundarios de libre acceso), no se requirió de comité de ética.
Idioma del envío
Español.

