Cursos
← vista completaPublicado el 1 de octubre de 2001 | http://doi.org/10.5867/medwave.2001.10.3320
Facotrabeculectomía con mitomicina C: una vía versus dos vías
Phacotrabeculectomy with mitomycin C: single versus double approach
Resumen
Este texto completo es la transcripción editada y revisada del Curso Universitario Internacional de Oftalmología, organizado por el Servicio de Oftalmología, Hospital Clínico U. de Chile, desde el 27 al 29 de julio de 2000.
Introducción
En esta presentación nos vamos a desplazar hacia una zona más posterior del globo ocular, pero siempre limitada al segmento anterior.
Todos los oftalmólogos que tratan a pacientes glaucomatosos han podido observar cómo la cirugía filtrante ha decrecido en forma significativa, debido a la aparición de nuevas y eficaces drogas antiglaucomatosas; en cambio, la cirugía combinada se ha incrementado, debido a la masificación de la facoemulsificación.
En la primera parte de esta presentación se verán las alternativas quirúrgicas en un paciente glaucomatoso que desarrolla una catarata y a continuación compartiremos parte de nuestra experiencia en facotrabeculectomía con mitomicina C.
Cirugía de catarata en paciente glaucomatoso
Para enfrentar este problema existen tres posibilidades:
- Efectuar sólo una facoemulsificación
- Efectuar primero una trabeculectomía y, posteriormente, en un segundo tiempo, una facoemulsificación
- Realizar una cirugía combinada.
La decisión se debe tomar sobre la base de tres factores: la presión intraocular que el paciente necesita o presión target, el número y tipo de medicamentos que el paciente está recibiendo, y el grado de daño glaucomatoso que tenga.
La definición de la presión target es un problema muy complejo. Al revisar la literatura, los criterios que plantea Chin aparecen como los más apropiados:
- Todos aquellos pacientes que se encuentran en tratamiento crónico, controlando su presión intraocular (PIO), deben mantener dicha cifra en el postoperatorio.
- Si existe un daño progresivo, la PIO deberá disminuir en 25% o más, y ser menor de 20 mmHg.
- En ausencia de información previa, la PIO deberá ser menor o igual a15 mmHg si la relación copa/disco está entre 0,9 y 1,0; menor o igual a 18 mmHg si esta relación está entre 0,7 y 0,8, y deberá ser menor o igual a 20 mmHg si la relación es inferior o igual a 0,6.
Así, la indicación de cirugía de catarata en un paciente glaucomatoso se puede dividir en tres grandes grupos según su PIO:
- Grupo de PIO controlada,
- Grupo de PIO límite y
- Grupo de PIO no controlada.
El primer grupo se divide, a su vez, según el grado de daño glaucomatoso.
Si el paciente tiene un daño glaucomatoso leve a moderado y está recibiendo una droga que se puede seguir utilizando en el postoperatorio, se debe realizar una facoemulsificación. Si el paciente está recibiendo más de una droga o un medicamento que no se puede seguir utilizando con seguridad en el postoperatorio, o bien si tiene un daño glaucomatoso avanzado, es preferible hacer una cirugía combinada.
Si el paciente tiene una presión límite y un daño glaucomatoso leve, la conducta dependerá del número y tipo de drogas que esté utilizando. Si está recibiendo una droga que se puede seguir utilizando en el postoperatorio, como, por ejemplo, un betabloqueador, se efectuará una facoemulsificación, pero eventualmente también se podría realizar una cirugía combinada; si este paciente está recibiendo más de una droga antiglaucomatosa o bien una droga que no se puede seguir utilizando en el postoperatorio, debería realizarse una cirugía combinada, igual que si el paciente tuviera un daño glaucomatoso moderado o avanzado.
Si el paciente tiene una PIO no controlada, se debería, teóricamente, realizar primero una trabeculectomía y en un segundo tiempo una facoemulsificación, porque la trabeculectomía sola tiene mejor pronóstico a largo plazo que la cirugía combinada y, además, la facoemulsificación realizada por córnea clara en pacientes con trabeculectomía previa funcionante no cambia la presión target de manera significativa, lo que sí ocurre con la extracción extracapsular.
Una condición especial la constituyen los pacientes glaucomatosos con una catarata total. Para tomar una conducta en ellos es necesario considerar la PIO preoperatoria, y el número y tipo de medicamentos que están recibiendo. Además, puede ser útil la evaluación del disco óptico contralateral.
Tipos de cirugía combinada
La extracción extracapsular más la trabeculectomía es la primera posibilidad, pero ha sido reemplazada por la facoemulsificación + trabeculectomía y sus variantes.
La facoemulsificación + trabeculectomía, que se puede realizar por una o dos vías. Al revisar los múltiples trabajos publicados, se ve que el éxito de la facotrabeculectomía en el control de la PIO es muy variable y puede ir desde 60% hasta incluso 100%.
Esta variabilidad depende de muchos factores:
- la técnica quirúrgica que los distintos autores emplean,
- el uso o no de antimetabolitos y sus concentraciones, y tiempos de exposición,
- la presencia de factores de riesgo en los pacientes,
- los otros procedimientos que se pudieran agregar en el postoperatorio,
- el seguimiento que tengan los pacientes,
- la definición de éxito que cada uno de los autores usa para sus trabajos (muy importante).
La facoemulsificación + trabeculectomía por una vía tiene muchas variantes. Hay autores que desarrollan la facotrabeculectomía por una vía y no colocan suturas, pero otros prefieren colocar suturas, que incluso pueden ser removibles. Hay quienes optan por cortar uno de los lados del túnel escleral previo a la trabeculectomía y luego suturar. Otros se inclinan por cortar ambos lados del túnel previo a la trabeculectomía. Finalmente, hay quienes prefieren tallar primero el túnel escleral, luego realizar la facoemulsificación y, por último, la trabeculectomía.
Todas estas variantes, a su vez, se pueden combinar con flaps conjuntivales base fórnix o base limbo.
La facotrabeculectomía tiene una serie de ventajas sobre la trabeculectomía combinada con extracción extracapsular. Permite un mejor control de la PIO en el postoperatorio inmediato y a largo plazo. Aquí es importante recordar que el alza tensional, en el postoperatorio inmediato de pacientes glaucomatosos que son sometidos a cirugía de cataratas solamente, puede llegar a 60%, en cambio, al utilizar la cirugía combinada con la extracción extracapsular, esta cifra baja a menos de 30%, según Simons. La necesidad de medicamentos en el postoperatorio es menor. La recuperación visual es mejor y más rápida. El número de complicaciones es menor. El uso de los moduladores puede hacerse con más seguridad.
La facoemulsificación con trabeculotomía es otra técnica de cirugía combinada, descrita por Tanihara. Es una buena alternativa en pacientes con glaucoma primario de ángulo abierto, para reducir la PIO postoperatoria y el número de medicamentos (Ophthalmic Surg Lasers 1997 Oct;28(10):810-7).
Se puede llevar a cabo con un flap escleral único, técnica con la cual se demuestra una reducción de la PIO de aproximadamente 8 mmHg, o bien con un doble flap, con lo cual se reduce aproximadamente en 10 mmHg. En esta técnica se describe un éxito de más de 90%, pero con tratamiento agregado en el postoperatorio.
La facoemulsificación + incisión en T en el piso del túnel escleral, descrita por Rossmann, es una técnica que ha demostrado resultados semejantes a los de la facotrabeculectomía sin antimetabolitos en un seguimiento de 24 meses. Esto quiere decir 60 a 65% de éxito, considerado como PIO bajo 20 mmHg sin tratamiento médico; si se agrega tratamiento médico, la cifra sube a 85% (J Cataract Refract Surg 2000 May;26(5):702-8).
La facoemulsificación más viscocanalostomía por una o dos vías está descrita, en publicaciones recientes, por Gimbel, y se han comparado ambos grupos sin encontrar diferencias estadísticamente significativas. Con esta técnica se logra disminuir la PIO, en el postoperatorio, entre 5 y 6 mmHg (J Cataract Refract Surg 1999 Oct; 25(10): 1370-5).
La facoemulsificación asociada a fotocoagulación endoscópica de los procesos ciliares, mediante una paracentesis, fue presentada en el encuentro de Boston, demostrando resultados bastante espectaculares.
Moduladores de la cicatrización
El gran inconveniente de la cirugía filtrante es el cese de su funcionalidad debido al exceso de cicatrización. El proceso de cicatrización tiene varias etapas, en las cuales es posible intervenir con miras a controlarla o modularla. En este proceso, los fibroblastos tienen gran importancia; ellos aparecen entre el segundo y tercer día, en el tejido lesionado, y predominan entre la semana y el año.
La mitomicina C y el 5-fluorouracilo son dos drogas que se han utilizado como moduladores de la cicatrización en la cirugía filtrante, ya que inhiben la proliferación fibroblástica y, con esto, la cicatrización. La mitomicina ha demostrado que es más de 100 veces más potente que el 5-fluorouracilo; esto se debería a que actúa en todas las fases del ciclo celular, a diferencia del 5-fluorouracilo que lo hace sólo en la fase de síntesis.
Con respecto a sus mecanismos de acción, la mitomicina es un agente alquilante que inhibe la proliferación fibroblástica, actuando en todas las etapas del ciclo celular. Se introduce en la cadena del ADN y promueve reacciones de entrecruzamiento (crosslinking), con lo cual interfiere en la síntesis del ADN y provoca roturas monocatenarias en éste y roturas cromosómicas.
Por su parte, el 5-fluorouracilo actúa como un análogo de bases pirimidínicas, se incorpora en la secuencia nucleotídica y de esta manera interfiere con la timidato sintetasa, inhibe la síntesis de ADN y genera una inestabilidad en la cadena.
El uso de los moduladores tiene varias ventajas: permiten un mejor control de la PIO, mejoran la sobrevida de la ampolla filtrante a largo plazo, y se requiere un menor número de medicamentos en el postoperatorio.
Sin embargo, en la actualidad, su uso en cirugía combinada se indica cuando existen factores de riesgo para la cirugía combinada, entre los cuales se cuentan:
- raza negra
- pacientes jóvenes
- tratamiento médico prolongado con parasimpaticomiméticos y algunos simpaticomiméticos
- cirugías previas
- uveítis
- la diabetes mellitus y la PIO preoperatoria mayor de 20 mmHg también se han postulado como factores de riesgo por algunos autores.
Las complicaciones con estos moduladores son más frecuentes y algunas pueden llegar a ser bastante graves:
- hifema
- filtraciones externas
- estrechamiento de cámara anterior
- desprendimientos coroideos
- hipotonía y maculopatía hipotónica
- blevitis
- la temida endoftalmitis.
Facotrabeculectomía con mitomicina C
Si se ha decidido realizar una facotrabeculectomía con mitomicina, puede llevarse a cabo por una o dos vías, cada una de las cuales tiene sus ventajas.
Por una vía ocupa menos tiempo quirúrgico, no es necesario el cambio de posición del cirujano, y la conversión, en caso de ser necesaria, es más fácil. Sin embargo, existe un contrasentido teórico: por una parte queremos que no filtre, pero por otro lado, es lo que buscamos.
Por dos vías hay menos manipulación de los tejidos conjuntivales y tendíneos,hay un mejor acceso en la etapa de la facoemulsificación, hay una menor dilución de la mitomicina por el suero que se utiliza en la facoemulsificación,el manejo de la ampolla en el postoperatorio es más fácil, el uso del flap conjuntival base fórnix o base limbo es indiferente, y se ha demostrado una menor necesidad de medicamentos antiglaucomatosos en el postoperatorio para el control de la PIO.
Comparación de la facotrabeculectomía con mitomicina C
Se presentará parte de los resultados preliminares de un ensayo clínico quirúrgico aleatorio que se está llevando a cabo en el Servicio de Oftalmología del Hospital Clínico Universidad de Chile.
A la fecha se han reclutado a 32 pacientes, con las siguientes características generales:
- 74 años de edad promedio
- predominio de mujeres
- 5 pacientes tienen ojo único
- la asignación al azar ha determinado hasta ahora 18 pacientes por una vía y 14 pacientes por dos vías.
- la PIO preoperatoria promedio del grupo es 18,4
- la excavación promedio es 0,64
- el número de drogas preoperatorias es 2,2 ± 0,8
- el seguimiento es de 1 a 12 meses, aunque aquí se presentarán los resultados de los seis primeros meses solamente.
En nuestro trabajo, se definieron como factores de riesgo de fracaso de la ampolla filtrante la cirugía previa (trabeculectomía) y el tratamiento prolongado previo con pilocarpina. Fueron excluidos los pacientes con uveítis o con glaucoma neovascular tratado, y los pacientes que entraron en el estudio se dividieron en cuatro grupos: una vía con y sin factor de riesgo, y dos vías con y sin factor de riesgo. Tanto la PIO preoperatoria como el número de drogas fueron semejantes en los cuatro grupos.
En cuanto a los tipos de glaucoma, el glaucoma primario de ángulo abierto es el más frecuente en nuestra serie. Le siguen el glaucoma Vogt y luego el glaucoma crónico de ángulo estrecho, con 17, 10 y 5 casos respectivamente.
Los grados de glaucoma se pueden ver en el cuadro siguiente (tabla I), en el que se observan las excavaciones en los cuatro grupos. Llama la atención que los valores más altos se encuentran en los dos grupos con factores de riesgo, lo que es un dato importante que es necesario recordar y considerar al interpretar los resultados.
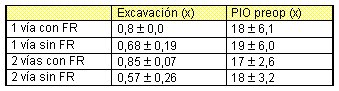 Tamaño completo
Tamaño completo Tabla I. Grado de glaucoma (C/D).
Según la indicación de cirugía combinada, los pacientes se dividieron en tres grupos:
- Pacientes con cataratas y daño grave del nervio óptico, que controlan su PIO con un medicamento.
- Pacientes con catarata que controlan la PIO con un tratamiento médico máximo de dos o más medicamentos.
- Pacientes con catarata y glaucoma que no controlan su PIO correctamente.
En el cuadro siguiente (Tabla II), se observa que la mayor parte de nuestros pacientes se ubican en el grupo 2, es decir, tienen la PIO controlada con dos o más medicamentos. Además, la presión preoperatoria en el grupo 3 es bastante más alta que en los otros dos grupos, y la PIO postoperatoria es semejante en los tres grupos.
 Tamaño completo
Tamaño completo Tabla II. Análisis por grupos.
Al analizar la evolución de la PIO en el postoperatorio, llama la atención que, en el grupo de una vía con factor de riesgo, se ha producido un incremento de la PIO en el sexto mes con respecto al tercero, y que esta situación no se ha dado en el resto.
Con respecto a las drogas antiglaucomatosas, éstas se han reducido en forma importante, en el postoperatorio, en los cuatro grupos, pero los valores más altos se presentan en los grupos con factores de riesgo, en los cuales las drogas fueron adicionadas con presiones promedio bastante bajas; esto se explica porque estos dos grupos eran los que tenían el mayor daño en el nervio óptico.
La inyección de 5-fluorouracilo subconjuntival y la suturolisis son algunas de las medidas que se pueden utilizar en el postoperatorio para mejorar el aspecto clínico de la ampolla filtrante o reducir las alzas tensionales. El análisis de los resultados permite apreciar que no existen mayores diferencias en los cuatro grupos.
Con respecto a las complicaciones, a la fecha han sido escasas y poco importantes; se destacan las filtraciones externas, que se han resuelto con tratamiento médico, excepto en un caso en que se necesitó una sutura.
Con respecto a las complicaciones en el control de la PIO, tres pacientes presentaron una hipotonía y dos presentaron una PIO mayor de 28 mmHg, todo esto en el primer día postoperatorio. Ambas situaciones se resolvieron a la semana después de la cirugía.
Al analizar la agudeza visual preoperatoria, expresada como el logaritmo del mínimo ángulo de resolución, se ve que todos los pacientes más bien se alejan de la línea del cero, que equivale a la visión 20/20, pero en el postoperatorio todos se acercan a la línea del cero, salvo dos pacientes, uno que tenía un daño glaucomatoso terminal con compromiso de la visión central y otro que tenía una maculopatía, cuyo diagnóstico no se pudo efectuar en el preoperatorio, debido a la densidad de la catarata.

