Comentarios
← vista completaPublicado el 16 de junio de 2020 | http://doi.org/10.5867/medwave.2020.05.7935
Asignación ética de recursos sanitarios escasos en el contexto de crisis por COVID-19
Ethical allocation of scarce health care resources in the context of the COVID-19 crisis
Resumen
La actual pandemia por COVID-19 tiene el potencial de sobrepasar la capacidad de hospitales y unidades de cuidados intensivos en Chile y América Latina. Por lo tanto, las autoridades locales tienen la obligación ética de estar preparadas mediante la implementación de medidas tendientes a evitar una situación de racionamiento de recursos sanitarios escasos, y a través de la definición de criterios éticamente aceptables y socialmente legítimos para la asignación de estos recursos. Este artículo presenta una respuesta a orientaciones éticas recientes emitidas por una institución académica chilena y analiza los principios éticos relevantes para la fundamentación ética de criterios de racionamiento. Se argumenta que, frente a circunstancias excepcionales como la actual pandemia, la moral centrada en el paciente de la medicina tradicional necesita ser ponderada con principios éticos formulados desde una perspectiva de salud pública, incluyendo los principios de utilidad social, justicia social y equidad, entre otros. Se concluye con algunas recomendaciones sobre cómo llegar a acuerdo sobre criterios de racionamiento y sobre la implementación de estos en la práctica clínica.
La pandemia causada por SARS-CoV-2 ha provocado una crisis sanitaria sin precedentes para la generación actual. La rápida transmisión del virus tiene el potencial de generar un gran número de pacientes graves que supera ampliamente los recursos sanitarios disponibles. Hemos atestiguado como la capacidad de hospitales y unidades de cuidado intensivo ha sido sobrepasada, incluso en países de ingresos altos como Italia y España. Los equipos de salud se han visto forzados a racionar el acceso a recursos sanitarios y decidir qué pacientes podrán acceder a unidades de cuidado intensivo y qué pacientes no. Una decisión donde está en juego la vida o la muerte.
Es de esperar que las medidas de contención adoptadas en Chile y otros países de la región logren frenar la curva epidémica lo suficiente para evitar el colapso en los sistemas de salud. Pero ante la incierta efectividad de estas medidas, la experiencia vista en otros países y las advertencias de expertos, las autoridades locales tienen la obligación ética de estar preparadas. Primero, tomando todas las medidas pertinentes para evitar que el país llegue a una situación en que tengamos que racionar el ingreso a unidades de cuidado intensivo entre pacientes que lo necesitan. Para lograr este objetivo es necesario, entre otras medidas, aumentar la cantidad de camas en dichas unidades con acceso a ventilación mecánica, protocolizar y coordinar las acciones de los equipos de salud, y dar una adecuada capacitación a sus miembros.
Segundo, ante una situación de racionamiento extremo, es necesario definir criterios éticamente aceptables y socialmente legítimos para la distribución de recursos sanitarios limitados. Los criterios deben ser éticamente aceptables en el sentido de contar con una fundamentación sólida en reconocidos principios y valores morales. Como argumento más adelante, la integración de principios de ética de salud pública es fundamental y necesaria para prevenir consecuencias negativas para los profesionales de salud y la comunidad en general. La legitimidad social, por su parte, requiere de la participación de la sociedad civil en la generación de estos criterios, incluyendo la definición de qué principios y valores son moralmente relevantes.
Asimismo, la comunidad académica está llamada a participar activamente en este debate, apoyando al gobierno y a la sociedad civil en la toma de decisiones en tiempos de crisis. Al momento de escribir este artículo, el principal aporte en Chile ha sido dado por el Centro de Bioética de la Pontificia Universidad Católica, a través de sendos documentos titulados "Covid-19: Orientaciones éticas para decisiones médicas"y "Orientaciones éticas ante el llamado ‘problema de la última cama’" (en adelante, Orientaciones éticas UC)[1],[2]. En lo que sigue, haré un breve análisis de estos importantes documentos, para luego discutir principios éticos relevantes para la fundamentación de criterios de racionamiento apropiados durante la pandemia por COVID-19. Mi propósito será aportar un marco ético para la deliberación y entregar ciertas recomendaciones. La definición de criterios específicos de racionamiento, va más allá de las posibilidades de este artículo.
Las Orientaciones éticas UC
Estos documentos toman como punto de partida la “centralidad de la persona en la relación y en la atención clínica” y desarrollan recomendaciones enfocadas en el bien del paciente y el resguardo de la relación médico-paciente. Procurar el bien del paciente individual conforma la base de la ética clínica tradicional. Se remonta a Hipócrates y prevalece en la bioética contemporánea a través de los principios de beneficencia y respeto por las personas[3],[4]. Las Orientaciones éticas UC son oportunas en poner de relieve estos principios y recordarnos que “(a) pesar de la escasez de recursos, no se puede renunciar a cuidar a cada paciente”. Sin embargo, es importante tener presente que en una pandemia la capacidad para entregar el cuidado que cada paciente necesita puede verse severamente limitada.
Frente a este desafío, las Orientaciones éticas UC recomiendan “hacer lo proporcionado a la condición clínica del paciente” y en “los pacientes para quienes se considere desproporcionado el acceso a una unidad de cuidado intensivo, (tomar) la decisión de adecuar el esfuerzo terapéutico”. Los médicos de unidades de cuidado intensivo están familiarizados con los principios de proporcionalidad y adecuación del esfuerzo terapéutico. Estos se aplican en casos donde las intervenciones médicas, sobre todo aquellas de cuidado crítico, dejan de representar un beneficio neto para el paciente[5],[6]. En lo que nos atañe, estas recomendaciones tienen la limitación de enfocarse en la ética del paciente individual. Responden a la pregunta: ¿es éticamente correcto decidir ingresar a una unidad de cuidado intensivo a este paciente, en lugar de no hacerlo? Pero la pregunta que nos convoca es otra: ¿es éticamente correcto decidir ingresar a una unidad de cuidado intensivo a este paciente, en lugar de este otro paciente?
Existe controversia sobre hasta qué punto los médicos tienen deberes más allá de aquellos determinados por los intereses del actual paciente, tales como deberes hacia otros miembros de la sociedad[7]. Pero pocos discreparán que, frente a circunstancias excepcionales, tales como una guerra o estados de emergencia nacional, los médicos deben tomar en cuenta los intereses de la sociedad[8]. En estos casos, la moral centrada en el paciente de la medicina tradicional necesita ser ponderada con principios y valores formulados desde una perspectiva de salud pública[9],[10],[11],[12]. Esto no implica negar que los profesionales de la salud, especialmente aquellos que trabajan con escasos recursos, a veces incorporan esta perspectiva en la toma de decisiones[13]. El punto es que, frente a una emergencia de salud pública, las decisiones sanitarias deben integrar principios éticos de salud pública de una manera que sea explícita, sistemática y transparente. ¿Cuáles son estos principios? Un buen punto de partida son tres principios comúnmente empleados para justificar el racionamiento de recursos sanitarios: utilidad social, justicia social y equidad. Estos principios cuentan con amplia aceptación en la literatura especializada, aunque a veces son usados bajo distintas denominaciones[14],[15],[16],[17],[18]. A continuación, presento brevemente cómo estos principios pueden aplicarse en la presente pandemia por COVID-19.
Principios éticos para la fundamentación de criterios de racionamiento
El principio de utilidad social se refiere a la maximización de los beneficios netos, pero trasladados al ámbito de la salud pública. En situaciones de crisis, este principio suele traducirse en salvar el mayor número de vidas, lo que es consistente con el reconocido valor inherente de toda vida humana[19]. Con este fin, debieran priorizarse los pacientes que más necesitan y más se beneficiarán de intervenciones de cuidado crítico, decisión que puede apoyarse con escalas de valoración clínica[20],[21]. Para estimar la utilidad social, es también relevante considerar los años de vida salvados[18]. Es difícil cuestionar que, ante una situación de racionamiento extremo, un paciente con buen pronóstico y larga expectativa de vida, debiese tener prioridad para acceder a una última cama en unidades de cuidado intensivo sobre otro paciente con una expectativa de vida corta (por ejemplo debido a un cáncer avanzado). Lo complejo de llevar a cabo estas estimaciones no debiera ser excusa para menoscabar su importancia. Reducir la mortalidad y la morbilidad causadas por COVID-19 debiera ser prioridad tanto desde un punto de vista clínico como de salud pública.
En términos generales, el principio de justicia se refiere a una distribución igual, equitativa y apropiada de los beneficios y las cargas en la población[3]. Este principio puede especificarse de distintas formas. Para efectos de este artículo, con el principio de justicia social me refiero a la idea ampliamente aceptada de que una justa repartición de recursos debiese dar prioridad a aquellos que están en una posición más desfavorable o tienen mayor necesidad[4],[14],[22]. Dicho de otro modo, no basta con maximizar los beneficios netos en la sociedad si, a través de ello, se generan o se exacerban injusticias sociales. Por ejemplo, es posible que el modo más eficiente de distribuir los recursos sanitarios en Chile sea concentrando las camas de unidades de cuidado intensivo en la zona central del país, donde vive la mayor parte de la población. Pero aun cuando esta medida permita maximizar la utilidad social, su implementación no sería justa en caso que impida el acceso a recursos a personas que viven en regiones extremas del país, históricamente desfavorecidas. En la práctica, la aplicación del principio de justicia social es una tarea compleja pues existen varias dimensiones en que las personas pueden encontrarse en desventaja, por ejemplo por enfermedad, bajos recursos, o por no haber tenido la oportunidad de disfrutar las distintas etapas de la vida[18]. Esto resalta la necesidad de contar con personas de diversas disciplinas al momento de aplicar este principio, sobre todo en el nivel macro de asignación de recursos.
De acuerdo con el principio de equidad (que también puede considerarse una exigencia basada en justicia), todas las personas que necesitan recursos sanitarios debieran tener iguales oportunidades para acceder a ellos, aunque al momento de asignar recursos pesen consideraciones morales relevantes tales como las derivadas de los dos principios anteriores. En condiciones normales, el acceso a unidades de cuidado intensivo y atenciones médicas en general se establece, en parte, por orden de llegada. Este sistema es igual para todos y no resulta problemático siempre y cuando quienes llegan tarde no queden sin atención. Pero ante una emergencia de salud pública puede ser insuficiente. Mientras pacientes con mal pronóstico son conectados a ventilación mecánica, otros con mejor pronóstico o mayor necesidad, por el solo hecho de llegar más tarde, pueden quedar sin acceso a este recurso. Por lo tanto, aun cuando se tengan en cuenta los principios de utilidad y justicia social, racionar el acceso por orden de llegada acaba siendo no equitativo y puede resultar en menos vidas salvadas. La fórmula éticamente más adecuada tal vez sea que entre pacientes considerados más o menos equivalentes según los principios anteriores, se seleccione al azar quién será admitido[9],[19]. En la práctica, sin embargo, cierto criterio de orden de llegada puede ser difícil de eludir[23].
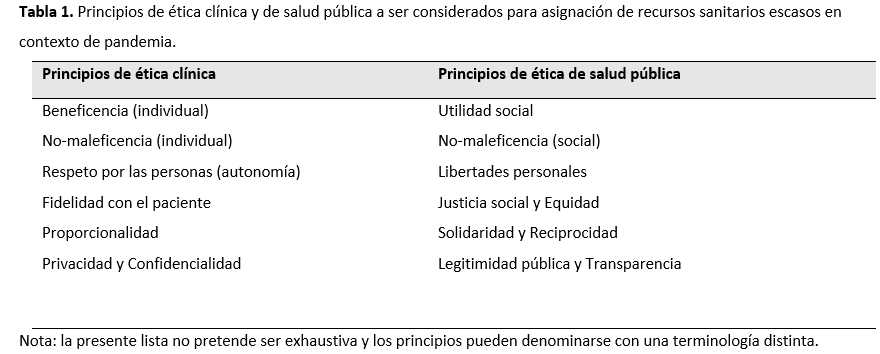
Cabe señalar que las Orientaciones éticas UC se ocupan de evaluar brevemente varios de los criterios recién mencionados. Sin embargo, los califica como injustos y discriminatorios, sobre la base de que “no se enfocan en el punto central de la atención médica: el paciente mismo, su condición objetiva, y su contexto”. Esto puede crear un falso dilema entre la ética clínica y la ética de salud pública. Si bien una situación de racionamiento extremo obliga a transitar desde un enfoque individualista a uno de salud pública, esto no implica dejar de lado la ética clínica. Deberes tales como no abandonar al paciente, o respetar sus instrucciones previas o voluntades anticipadas en caso de tenerlas, adquieren especial relevancia en este contexto. Pero como suele ocurrir en las controversias éticas, necesitamos encontrar un correcto balance entre principios en competencia, que en este caso provienen tanto del ámbito clínico como del de la salud pública (Tabla 1).
Es cierto que, vistos de manera individual, los principios de ética de salud pública antes mencionados difícilmente resultarán suficientes o satisfactorios. Pero la controversia no recae sobre este punto. En el presente escenario, donde los principios de salud pública son ineludibles, el desafío es combinarlos con otros principios éticamente relevantes de la mejor manera posible[19],[24]. Esta aproximación es, de hecho, consistente con la mayoría de las guías éticas internacionales, inclusive con aquellas publicadas por sociedades médicas en España e Italia durante la presente pandemia[25],[26].
 Tamaño completo
Tamaño completo Los principios de utilidad social, justicia social y equidad son esenciales, pero no agotan los principios éticos de salud pública relevantes en el presente contexto (Tabla 1). Por razones de espacio, solo comentaré algunos más que son especialmente relevantes.
El principio de solidaridad se refiere a la unidad y cooperación entre las comunidades, basada en el interés común por combatir la pandemia[27]. Es importante que las instituciones de salud de zonas con mayores recursos o menos afectadas por la crisis, estén dispuestas a apoyar a aquellas más afectadas. El principio de reciprocidad, por su parte, requiere que aquellos que ponen en riesgo su salud por ayudar a combatir la pandemia, reciban una adecuada compensación. Esto concierne principalmente a los trabajadores de salud, sobre los cuales recae un desproporcionado costo físico y emocional. Existe consenso en que este grupo debiera tener cierta prioridad para acceder a atención sanitaria en circunstancias de racionamiento extremo[14],[19]. Esto encuentra fundamento adicional en el principio de utilidad social, pues los trabajadores de la salud tienen un valor instrumental clave en el combate de la pandemia[28].
Finalmente, cabe insistir en la importancia de que el proceso de adopción de criterios para racionar recursos sanitarios escasos cumpla con principios de legitimidad pública y transparencia. Vale decir, que además de estar fundamentados en reconocidos principios morales, los criterios deben ser transparentes y comprensibles para el público, así como estar abiertos a discusión y revisión[29].
Consideraciones finales
La pandemia por COVID-19 nos pone frente al deber y el desafío ético de formular criterios éticamente aceptables para un eventual racionamiento de recursos sanitarios, que deben aplicar tanto para pacientes con o sin COVID-19. La fundamentación de estos criterios no puede reducirse exclusivamente a principios de ética clínica o de salud pública, sino que debe resultar de un adecuado balance entre ambas dimensiones normativas.
Para llegar a acuerdo sobre criterios de racionamiento, el aporte de expertos en todas las áreas relevantes (incluyendo médicos) es tan importante como incluir la participación de la sociedad civil. Hay temas de procedimiento, relacionados con cuál sería el modo más justo (fair) y legítimo de alcanzar un acuerdo de este tipo, que no alcanzan a ser abordados aquí[30], pero vale la pena señalar que la Mesa Social creada por el gobierno chileno para lidiar con esta pandemia puede proporcionar una plataforma útil en este sentido.
Resulta claro, sin embargo, que sin criterios definidos de racionamiento los profesionales de la salud se verán forzados a tomar decisiones de vida o muerte sin las herramientas necesarias, exponiéndose a ser calificados como injustos y arbitrarios. Esta situación, además de salvar menos vidas, ocasiona un enorme costo emocional y riesgo de estrés moral en los profesionales de la salud[31].
Por estos motivos, es recomendable que existan criterios predefinidos y que estos sean aplicados de manera consistente por profesionales distintos de quienes se encuentran proporcionando atención clínica, por ejemplo, a través de comités de triaje (o entidad similar) constituidos en los centros asistenciales correspondientes[10],[19],[24],[32].

