Análisis
← vista completaPublicado el 7 de abril de 2021 | http://doi.org/10.5867/medwave.2021.03.8147
Descripción y análisis de las intervenciones fundamentadas en la atención primaria para responder al COVID-19 en Colombia
Description and analysis of primary care-based COVID-19 interventions in Colombia
Resumen
Introducción A comienzos de 2020 se declaró la pandemia por COVID-19, lo cual requirió adoptar diferentes medidas de prevención e intervención a gran escala. En el caso de Colombia, implicó tomar una serie de medidas enfocadas en aislamiento y prestación de servicios a distancia, en un contexto marcado por las inequidades de salud del país. El presente artículo revisa la literatura disponible sobre las intervenciones fundamentadas en atención primaria para responder al COVID-19 en Colombia.
Métodos Se realizó una búsqueda de la literatura en PubMed, LILACS, MEDLINE, así como documentos y normativas oficiales expedidas en Colombia, la Organización Mundial de la Salud y la Organización Panamericana de la Salud. Se realizó una síntesis narrativa de 33 documentos en función de su aporte a la implementación de la atención primaria en Colombia y su papel frente a la pandemia.
Resultados La información se organizó en dos categorías: acciones tomadas en Colombia frente al COVID-19 y oportunidades en atención primaria frente al COVID-19. Se contrastaron las acciones de Colombia con la experiencia mundial, encontrando un mejor control de la situación en países que adoptaron la atención primaria como respuesta. La atención primaria se consolida como el principal mecanismo para enfrentar la pandemia a través de acciones comunitarias, prestación de servicios articulados, inclusión de la salud mental y adopción de procesos de telemedicina.
Conclusiones En Colombia, la atención primaria se presenta como una oportunidad para responder al COVID-19, y a los problemas y necesidades derivados de esta situación. Sin embargo, en el país, a pesar de lo anterior, hay resistencia para adoptar este tipo de enfoque y complementar el modelo hospitalocentrista para enfrentar la pandemia.
Ideas clave
- Colombia, en marzo de 2020, declaró la emergencia sanitaria y adoptó diferentes medidas gubernamentales para responder a la pandemia de COVID-19.
- Las medidas adoptadas en Colombia se centraron en el aislamiento social y el fortalecimiento del sistema hospitalario.
- En el mundo se reconoció el enfoque de la atención primaria en salud como la estrategia que permite la asistencia sanitaria esencial al alcance de los individuos y familias de la comunidad, a través de la autorresponsabilidad y autodeterminación.
- Colombia ha dirigido esfuerzos para incluir este enfoque a su sistema sanitario, pero esta coyuntura requiere revisar las estrategias desde la atención primaria en salud para responder a las amenazas actuales y futura.
- Dos limitaciones de este trabajo son la rápida evolución y cambio de la literatura científica respecto a atención primaria en salud y COVID-19, lo que restringirá la aplicabilidad de sus hallazgos en el tiempo; y la escasez de literatura disponible frente a la pandemia por COVID-19, particularmente para el caso colombiano.
Introducción
A finales de 2019, se identificó un nuevo coronavirus con potencial pandémico como agente etiológico de un grupo de casos de neumonía en China y rápidamente se expandió por el mundo. En febrero de 2020, se identificó como el coronavirus 2 del síndrome respiratorio agudo severo (SARS-CoV-2) y la Organización Mundial de la Salud (OMS) designó a la enfermedad causada por este como COVID-19[1]. Los casos se incrementaron de manera exponencial hasta que el 11 de marzo de 2020 fue declarado pandemia por la OMS, y provocó la adopción mundial de medidas de prevención en una escala previamente inexplorada[2].
En Colombia, se declaró estado de emergencia sanitaria por el Ministerio de Salud y Protección Social en marzo de 2020[3], dando paso a la implementación de diferentes medidas gubernamentales a través de documentos oficiales, con el objeto de controlar la propagación del virus. A pesar de estos esfuerzos, surgen nuevas problemáticas como la disminución de oportunidades de atención en salud, las alteraciones de salud mental secundarias al confinamiento y las dificultades económicas subsecuentes, agravadas por la inequidad socioeconómica y sanitaria del país[4],[5],[6].
Por otro lado, en el mundo se reconoció el enfoque de la atención primaria en salud como aquella estrategia que permite la asistencia sanitaria esencial al alcance de los individuos y familias de la comunidad, a través de la autorresponsabilidad y autodeterminación[7]. Colombia ha dirigido esfuerzos para incluir este enfoque a su sistema sanitario. Sin embargo, esta coyuntura requiere revisar las estrategias desde la atención primaria en salud para responder a las amenazas actuales y futuras[8].
El presente artículo busca revisar la literatura disponible sobre las oportunidades de intervención fundamentadas en atención primaria para responder al COVID-19 en Colombia, comparándolas con lo encontrado en la literatura y documentos oficiales disponibles con el fin de generar un marco de referencia de la aplicación de atención primaria en salud para la pandemia en el país.
Metodología
Se realizó una revisión narrativa para responder a la pregunta ¿Cuál es el papel de la atención primaria en salud para el control de la pandemia por COVID-19 en Colombia?
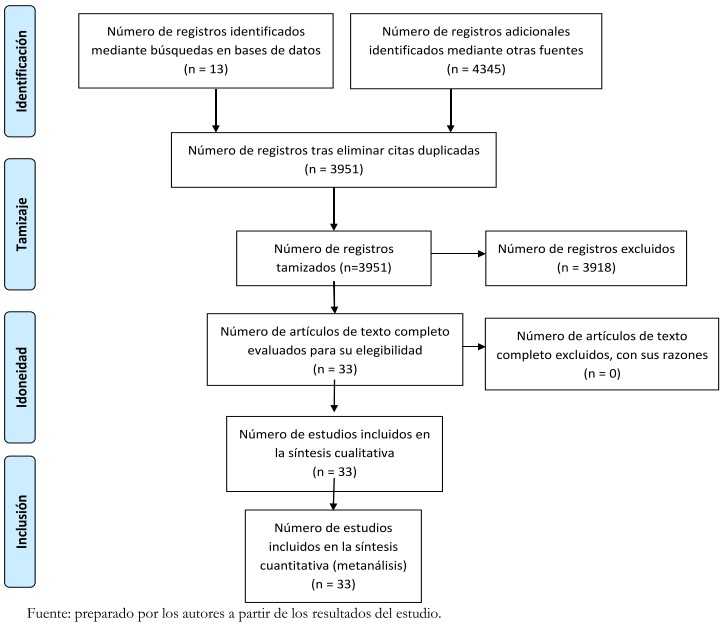
Utilizando los descriptores DeCS/MeSH “atención primaria de salud”, “infecciones por coronavirus”, “epidemias” y “prestación de servicios en salud” con sus respectivos términos en inglés, limitada a los últimos 10 años, con fecha de corte a junio de 2020. Se identificó la relevancia de los términos “salud mental” y “telemedicina”, por lo que se incluyeron en la búsqueda y asociándolos con los términos “Colombia” e “infecciones por coronavirus” con el fin de abordar la literatura disponible en el contexto colombiano, así como las relaciones entre atención primaria en salud y dichas infecciones (Figura 1).
 Tamaño completo
Tamaño completo Se seleccionaron artículos con acceso a texto completo, en español e inglés, correspondientes a estudios de investigación y documentos de reflexión que incluyeran elementos de atención primaria en salud y que analizan su rol frente a la pandemia. Por último, se incluyeron documentos y normativas oficiales de en Colombia, la OMS y la Organización Panamericana de la Salud (OPS) (Figura 2).
 Tamaño completo
Tamaño completo Los documentos encontrados se organizaron en una base de datos con títulos, resúmenes y fecha de publicación. Posteriormente, se eliminaron los duplicados y se revisaron los restantes de acuerdo con los criterios previamente mencionados. Se realizó una síntesis narrativa a 33 documentos en función de su aporte a la implementación de la atención primaria en Colombia y su papel frente a la pandemia, y se organizó la información en las siguientes categorías: acciones tomadas en Colombia frente al COVID-19 y oportunidades en atención primaria en salud frente al COVID-19.
Resultados
Acciones tomadas en Colombia frente al COVID-19
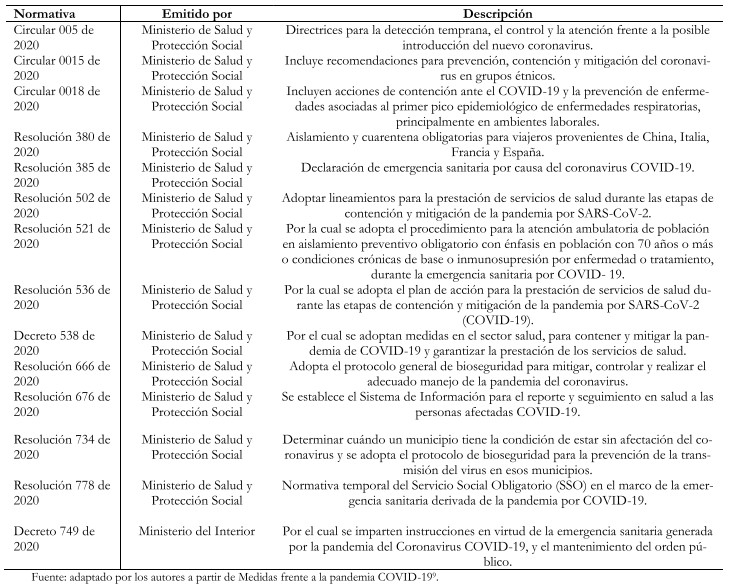
Colombia, al igual que numerosos países, ha integrado estrategias de atención primaria en salud para mejorar las condiciones sanitarias de la población teniendo en cuenta sus condiciones sociales[6]. No obstante, la normativa en respuesta al COVID-19 se ha limitado a la formulación de resoluciones clasificadas en medidas sanitarias y de emergencia sanitaria; medidas de emergencia social, económica y ecológica; y medidas de orden público y otras de carácter ordinario[9] (Tabla 1). Estas no se fundamentan en estrategias de atención primaria en salud, aunque incluyen aspectos de promoción y prevención.
 Tamaño completo
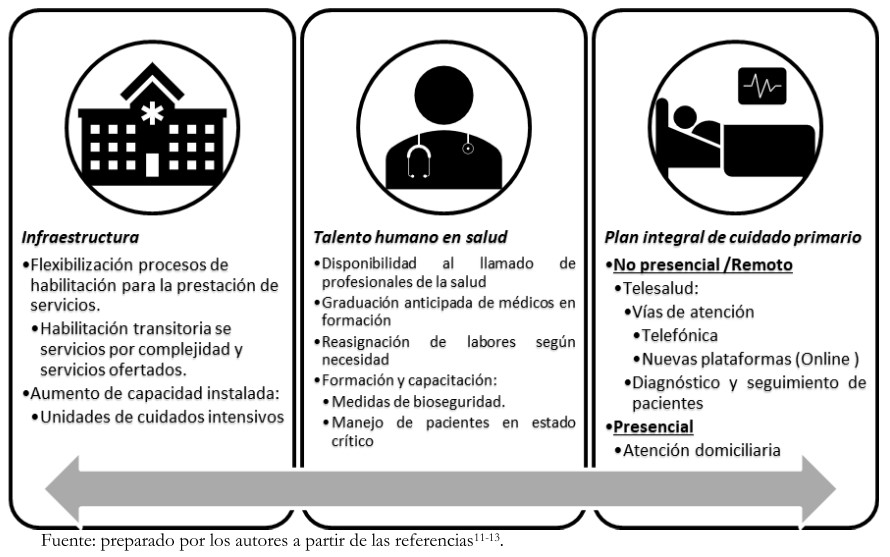
Tamaño completo De esta manera, la respuesta inicial incluyó planes para la detección temprana de la enfermedad, antes de la llegada del COVID-19[10]. Posterior a la declaración del estado de emergencia sanitaria en Colombia, y un día después de que la OMS declarara la pandemia, los esfuerzos se encaminaron a la prevención de la propagación del virus y a la preparación de los profesionales en salud y las instituciones prestadoras de servicios a un posible incremento de la demanda asistencial[11]. En este sentido, la normativa abarca temas estructurales, de talento humano y prestación de servicios (Figura 3), priorizando tres grupos poblacionales en cuanto a atención domiciliaria:
a) Personas que realizan demanda espontánea por morbilidad general (en especial, mayores de 70 años).
b) Pacientes con patología crónica controlada y de bajo riesgo.
c) Personas con patología crónica no controlada de riesgo mediano o alto y gestantes[12].
 Tamaño completo
Tamaño completo Adicionalmente, se implementó un sistema de notificación que detalla la información relacionada con la salud de los contagiados, integrando el reporte, atención y seguimiento de los pacientes. Así, se dio paso a la toma de decisiones sustentadas en los datos recolectados por este en materia de velocidad de propagación, identificación de casos nuevos y acumulados, seguimiento, letalidad, tiempo de evolución de la epidemia, capacidad instalada de camas en unidad de cuidado intensivo , laboratorios y talento humano disponible[13].
Por otro lado, las intervenciones varían a nivel mundial, evidenciando diferentes desenlaces que van desde el crecimiento explosivo de casos, como se observa en Brasil, Chile, Perú y México[14],[15],[16]. En contraste, la tendencia al aplanamiento observado en China, Vietnam, Cuba y Costa Rica obedece a la implementación de estrategias basadas en atención primaria en salud que incluyen la búsqueda activa de casos y donde los entes gubernamentales se responsabilizan por el aislamiento institucionalizado, seguimiento de casos y vigilancia epidemiológica mediante la caracterización de los contactos por parte de los infectados en lugares estratégicos[16],[17],[18]. Contrario a lo que ocurre en Colombia donde las acciones desde la atención primaria en salud no constituyen el eje central de la respuesta a la pandemia[9].
Oportunidades en atención primaria de salud frente al COVID-19
La pandemia representa una crisis sin precedentes y pone a prueba la respuesta de los sistemas de salud modernos[19]. Bajo el panorama mundial, la atención primaria en salud, como estrategia transversal de la salud pública e integral para abordar los principales problemas en salud de los individuos, familias y comunidades, puede responder a esta situación mediante la integración de la vigilancia epidemiológica, y acciones de prevención de la enfermedad desde la práctica clínica y en entornos comunitarios. Al respecto, referentes de salud pública y epidemiología consideran que toda enfermedad debe intervenirse de manera integral mediante el conocimiento de su Historia Natural de la Enfermedad y sus consecuentes periodos de prevención de le enfermedad definidos por Leavell y Clark: prevención primaria (educación, vacunación e intervención de los factores de riesgo de la población susceptible), prevención secundaria (diagnóstico precoz y tratamiento oportuno de las enfermedades) y prevención terciaria (rehabilitación, y mitigación de las secuelas y complicaciones de las enfermedades). De esta manera, se resalta la importancia de realizar acciones de promoción de la salud y prevención de la enfermedad en sus tres niveles, considerando el entorno y los factores de riesgo propios de los individuos y comunidades con el fin de mejorar el acceso, asegurar la continuidad de los servicios, y promover el autocuidado y solidaridad de la población, a diferencia del modelo hospitalocentrista con enfoque en la enfermedad y curación[20].
Por tal motivo, se presenta la oportunidad para reforzar aspectos clave en atención primaria en salud y el planteamiento de nuevas estrategias enfocadas hacia la prevención de la enfermedad[21]. Esto puede evidenciarse por las políticas implementadas de acción comunitaria para el cuidado de la población, haciendo énfasis en el autocuidado y empoderamiento en salud. Por otro lado, existe la necesidad de renovar la prestación de servicios en salud, articulándose con la implementación de la telemedicina como alternativa frente a medios tradicionales, al igual que la búsqueda de soluciones a problemas de salud mental derivados de la situación[22].
1. Acciones comunitarias
Las características del microorganismo le confieren una gran capacidad de contagio y que, en ausencia de vacunas y tratamientos específicos, exhortan la necesidad de emplear estrategias en salud pública dirigidas a disminuir el contacto entre la población y reducir la transmisión de la enfermedad. Es ahí donde medidas como el lavado de manos, el uso de tapabocas, el aislamiento, la cuarentena y el distanciamiento social cobran importancia[23].
En primer lugar, entre los elementos de promoción y prevención frente a la pandemia, se incluyen el lavado de manos y el uso de elementos de protección personal. La importancia de estos radica en que son herramientas de fácil acceso a toda la población y la involucran de manera activa en el control de los contagios, lo que estimula la solidaridad para facilitar el cumplimento de las medidas de aislamiento[24].
Al mismo tiempo, distintos autores concuerdan que una de las principales medidas para el control de la pandemia involucra la limitación de la circulación de las personas mediante la cuarentena, el aislamiento y el distanciamiento social[25]. Estas medidas, en combinación con los esfuerzos intersectoriales para el control de multitudes, tales como el cierre de instituciones académicas, han mostrado eficacia para controlar el aumento de los casos por COVID-19 y permite que los sistemas de salud se preparen para el aumento en su demanda[25].
Adicionalmente, las estrategias en atención primaria en salud exploran las características y necesidades particulares de las comunidades, incluyendo la seguridad cultural, la cual es importante dada la distribución desigual de la pandemia con predilección por poblaciones vulnerables como las comunidades de bajos recursos y las minorías étnicas. De esta manera, permiten la conjugación de saberes tradicionales y actuales, logrando la articulación del sistema de salud con estas poblaciones[26],[27].
Teniendo en cuenta lo anterior, el uso aislado de las medidas comunitarias tiene un impacto limitado en el control de la enfermedad, mientras que la combinación de estas ha demostrado ser efectiva y genera un alto impacto en la reducción de la transmisibilidad, el colapso de los servicios de atención y, consecuentemente, la mortalidad[25].
2. Prestación de servicios en salud y telemedicina
A nivel nacional se identifican ciertas condiciones que dificultan la prestación de servicios. En primer lugar, existe una baja disponibilidad de camas de unidad de cuidado intensivo[28]. Asimismo, hay disminución de la oportunidad de atención ambulatoria secundaria a las medidas adoptadas durante la pandemia, lo que aumenta el riesgo de deterioro de patologías crónicas y de pérdida de continuidad e integralidad en los servicios de salud. De esta manera surge la necesidad de adaptar los servicios intra y extrahospitalarios a través de la atención no presencial, aumentando la capacidad instalada y capacitando al personal de salud[29],[30],[31].
En consecuencia, la prestación de servicios intrahospitalarios se ha enfocado en el control de la propagación del virus, por lo que cobra importancia la protección de pacientes no infectados por COVID-19 mientras se garantiza atención a los infectados. Esto implica la adecuación de espacios para cumplir funciones de salas de hospitalización y unidad de cuidado intensivo, así como la limitación de procedimientos electivos con el fin de evitar que se presenten situaciones como la de Italia, donde el desborde de los servicios repercutió en una atención prestada en espacios improvisados y un consecuente aumento en el riesgo de contagio[19],[32]. Por este motivo, se han estipulado planes territoriales enfocados a la expansión de la capacidad instalada que buscan preparar a Colombia en caso de no lograr un control adecuado de la pandemia[33].
Con respecto a los servicios ambulatorios, dadas las medidas de aislamiento y con el fin de disminuir las tasas de contagio, fueron suspendidos. Ello dificulta el seguimiento de pacientes con patologías crónicas, así como los afectados por COVID-19 sin criterios de hospitalización. En respuesta a esto, surgen las visitas domiciliarias para continuar con los controles de estos pacientes, evaluando su entorno y las cuales en un futuro pueden adoptarse para la atención de patologías no urgentes[34]. De igual manera, se incluye la dispensación de medicamentos a domicilio y la entrega anticipada de hasta tres meses de formulación para limitar la circulación de personas[12].
Adicionalmente, en el mundo emerge un renovado interés en el uso de plataformas digitales que permitan la atención a distancia, puesto que dan continuidad a los servicios extrahospitalarios permitiendo el control de la propagación del virus mediante la limitación del contacto físico[31],[35]. Colombia cuenta con normativas sobre telemedicina, con el objetivo de facilitar el acceso a servicios asistenciales e información confiable de manera oportuna, así como descongestionar los servicios hospitalarios[36].
No obstante, en ambos casos es importante la educación del paciente, especialmente en casos confirmados de infección por COVID-19 susceptibles de manejo ambulatorio, enfatizando en la importancia del aislamiento y signos de alarma. Esto, debido a que no existe una vigilancia constante como la que ocurriría en servicios hospitalarios, lo que conlleva al riesgo de no cumplir efectivamente con los periodos establecidos de cuarentena.
Cabe destacar que el sistema sanitario requiere de actores capacitados para su ejecución que reconozcan la importancia de la atención integral desde la promoción y prevención, integrando la familia como fundamento de la sociedad. Por esto, la especialidad de medicina familiar y comunitaria, al atender las necesidades de la comunidad y del estado, surge como el principal encargado de garantizar este enfoque. No obstante, este debe estar presente durante la formación de todo el personal sanitario. Además, en respuesta a las necesidades inmediatas causadas por la pandemia, debe contemplarse la posibilidad de capacitar a otros actores dentro de la comunidad ajenos a la prestación de servicios, fortaleciéndola como gestora de su propia salud[37].
Así las cosas, se identifican las ventajas del cambio en el enfoque en la prestación de servicios. Estas incluyen el descongestionamiento de servicios de urgencias mediante la disminución de consultas innecesarias, la oportunidad de acceso continuo a información confiable, el ofrecimiento de consultas virtuales y el seguimiento de pacientes contagiados que no requieren de hospitalización[29].
3. Salud mental
Las emergencias en salud pública conllevan un mayor estrés emocional y aumento del riesgo de trastornos psiquiátricos, por lo que es importante que el sistema de salud intervenga en aspectos emocionales y de salud mental como respuesta a la pandemia. Asimismo, es necesario reconocer la población en mayor riesgo psicosocial, entre la que se incluyen aquellas que contraen COVID-19 o tiene alto riesgo de padecerla, el uso previo de sustancias psicoactivas y pacientes con patologías preexistentes, mentales o no. Concretamente, en las epidemias anteriores por síndrome respiratorio agudo severo (SARS, por sus siglas en inglés Severe Acute Respiratory Syndrome) en 2003 y Ébola en 2014 se observaron alteraciones comportamentales inducidas por el miedo en el público general sumado a mayores niveles de ansiedad, depresión y trastorno de estrés postraumático en sobrevivientes y trabajadores de salud que fueron evidentes incluso después de la epidemia[38],[39].
Por otro lado, el exceso de información proveniente de fuentes no confiables, asociado al estado de incertidumbre al que se enfrenta la población, puede detonar el inicio de trastornos psiquiátricos y aumentar el riesgo de suicidio. Por ejemplo, en un estudio realizado posterior al cierre de una universidad estadounidense debido a un ataque con armas de fuego, se evidenció que los individuos expuestos a información errónea a través de redes sociales refirieron mayores niveles de estrés agudo[20]. Asimismo, al combinarse con las medidas de aislamiento se genera un mayor riesgo de sentimientos de ansiedad y tensión emocional[22],[38],[39].
Al mismo tiempo, el estrés es inevitable en este tipo de situaciones, por lo que se recomienda tomar medidas de autocuidado en salud mental. Estas incluyen la actividad física, la realización de actividades sociales de manera remota a través de internet o teléfono, limitar la búsqueda de información sobre la crisis a fuentes oficiales y máximo dos veces al día[22],[38],[39]. De igual manera, a nivel comunitario es importante que la información proporcionada contenga lenguaje simple y entendible para toda la población, evitando el uso de términos complejos y empleando ejemplos prácticos al informar[22].
Consecuentemente, en el mundo se reconoce la necesidad de implementar estrategias comunitarias mediante el Programa de Acción para Superar las Brechas en Salud Mental (Mental Health Gap Action Programme, mhGAP), al capacitar personal no especializado para la atención en salud mental en los niveles básicos, permitiendo su abordaje oportuno[40]. Cabe destacar el programa surgido en China tras el SARS en 2003, este se ha potenciado con el paso del tiempo, por lo cual se encuentra disponible como respuesta a la pandemia por COVID-19[41]. En el caso de Colombia, además de contar con las rutas de atención en salud mental habituales, se implementó la telesalud como medio para ofrecer asistencia psicológica remota, principalmente mediante la apertura de líneas telefónicas[42].
Discusión
Desde el inicio de 2020 el mundo se encuentra en tiempos de crisis, duda e incertidumbre frente a la pandemia por COVID-19. Pero, sin menospreciar a las víctimas y los sucesos económicos, sociales o políticos que esto ha desencadenado; se puede afirmar que este suceso representa también una oportunidad de mejora en procesos de atención en salud, sobre todo con relación a atención primaria y uso de tecnologías en salud[43],[44].
A nivel mundial, la inequidad como uno de los principales retos para el mantenimiento de salud llevó al planteamiento del programa “salud para todos en el año 2000”, dándole importancia a las comunidades y el uso de estrategias de atención primaria en salud[45]. Sin embargo, para la región de Las Américas fue necesaria la renovación de estos conceptos en 2005 con el fin de revitalizar su adopción. Posteriormente, en 2008 se reconoce la necesidad de incluir la atención primaria en salud en todos los sistemas sanitarios del mundo a través del informe “atención primaria en salud más necesaria que nunca”[46],[47].
Para el caso de Colombia, durante la creación de su política sanitaria, no se incluyeron estos aspectos sino hasta el año 2007 cuando surge un interés en salud pública. Cuatro años después, en 2011, se implementan estrategias de atención primaria en salud como fundamento de su modelo de atención. Estas incluyen elementos de autocuidado, supervisión y motivación del personal sanitario y la integración con la comunidad, permitiendo su atención integrada, integral y continua. Adicionalmente, estos elementos contribuyen al desarrollo económico, político y social mediante el reconocimiento de la intersectorialidad como aspecto clave para la salud de su población[48],[49],[50].
Bajo esta dinámica, el país ha querido avanzar en la construcción de nuevas normativas, reestructurando la atención sanitaria basada en las estrategias de atención primaria en salud (Tabla 2). En consecuencia, se han notado cambios favorables, principalmente al comparar estadísticas como expectativa de vida y mortalidad, sumado a las experiencias desde la atención primaria para la prevención de la enfermedad, promoción y mantenimiento de la salud, enfocándose en el empoderamiento de las personas frente a su autocuidado[8].
 Tamaño completo
Tamaño completo Sin embargo, aunque dichas estrategias son conceptualmente adecuadas, puesto que giran en torno a las necesidades de una población en transición demográfica como la del país, existe resistencia al cambio. Colombia es un país de tradición hospitalocentrista, supraespecializado y centrado en la enfermedad. Todo ello contribuye a la fragmentación de los servicios y dificulta el abordaje de los determinantes sociales en salud, al recargar la prestación de servicios en el ámbito hospitalario sumado a otros factores sociales como la inequidad, los intereses particulares y la corrupción[51],[52],[53]. Adicionalmente, la falta de reconocimiento del médico familiar como el principal encargado de cumplir el papel integrador de las diferentes especialidades en medicina, dificulta el abordaje integral y la articulación de los servicios con la comunidad[37]. Por tal motivo, a pesar de los diferentes esfuerzos por incluir la atención primaria en salud en el marco normativo del sistema sanitario del país, su implementación ha sido parcial, marcada por la selectividad de los planes relacionados a esta estrategia en detrimento de la integralidad en la prestación de servicios en salud.
La respuesta inicial a la pandemia en el país tuvo como base el aislamiento y autocuidado, sin existir claridad en la normativa sobre la implementación de estrategias desde la atención primaria en salud y llevando a cabo, paralelamente, el fortalecimiento de los servicios intrahospitalarios enfocado a las unidad de cuidado intensivo dada las experiencias en otros países[19],[29]. Asimismo, luego de tres meses se flexibilizaron las medidas de aislamiento, estableciendo 43 excepciones a la normativa nacional pese al continuo ascenso en los casos con una tasa diaria mayor a la presentada en los meses anteriores. Así quedó en evidencia como se les resta importancia a las medidas de prevención de la enfermedad para evitar repercusiones económicas[54].
De igual manera, este enfoque queda reflejado en la identificación de casos por COVID-19 al realizar la prueba solo a pacientes sintomáticos, obviando otros vectores de contagio como la población asintomática y aquellos que deciden no consultar. Por el contrario, los países que desde la atención primaria en salud y mediante la implementación de nuevas tecnologías realizaron una búsqueda activa de casos y rastreo de contacto con estos, lograron un mejor control de la pandemia[18],[55].
Para el caso de Latinoamérica, las respuestas de los diferentes entes gubernamentales obedecen a sistemas de salud fragmentados y hospitalocentristas cuya integración de estrategias de atención primaria en salud ha sido parcial. Particularmente, durante el inicio de la pandemia, la atención primaria en salud pasó a segundo plano, siendo rezagada por intervenciones de carácter curativo a nivel de las unidad de cuidado intensivos y cuyo control de la situación gira entorno al seguimiento de los casos para determinar el comportamiento de la curva, lo que ha llevado a un control inadecuado de la pandemia. Por ejemplo, para el caso de Ecuador se superó rápidamente la capacidad de atención, lo que llevó al desborde del sistema y aumentó la mortalidad hasta dificultar el adecuado manejo de cadáveres. En contraste, países como Cuba, donde la atención primaria en salud ha sido un pilar fundamental para la respuesta, aparecen como puntos de referencia frente a las oportunidades que esta ofrece para la región[56],[57].
Adicionalmente, debe tenerse en cuenta la escasez de recursos de los individuos ya que esta puede limitar el acceso a nuevas tecnologías en telesalud[31] y limita la adopción de medidas de autocuidado en las poblaciones vulnerables. Esto, debido a la imposibilidad para adquirir elementos de protección personal o para acatar recomendaciones de aislamiento preventivo ante la necesidad de seguir laborando en ausencia de empleos formales; e incluso, en casos más drásticos, al no contar con un techo donde refugiarse. Por este motivo, a pesar de la implementación oportuna de la normativa en Colombia, aún existen consideraciones a tener en cuenta para su aplicabilidad[58],[59].
Por otra parte, las prioridades de atención en salud se han reorientado, encaminándose a dar respuesta a la pandemia. Esto, en combinación con el papel que juegan los servicios hospitalarios en la transmisión del virus, ha llevado a una disminución de las consultas a urgencias por miedo al contagio. Lo anterior conlleva a la atención tardía de patologías agudas, iniciando su atención en estadios más avanzados, lo que contribuye a un incremento en las complicaciones y la mortalidad. Del mismo modo, existe el riesgo de una disminución en el seguimiento ambulatorio de la población con enfermedades crónicas. A futuro, ello puede generar mayores complicaciones en cuanto a la progresión de estas y llevar a un posible colapso de los sistemas de atención, dado por la consulta en masa cuando se retomen las actividades habituales[60].
Frente a esta coyuntura, el abordaje desde la atención primaria en salud permite la continuidad de prestación de servicios durante la pandemia y la implementación de estas medidas puede contribuir de manera eficaz al mantenimiento de la salud de las poblaciones. De esta forma se constituye como la principal herramienta en materia de preparación frente a crisis sanitarias futuras. Sin embargo, cabe resaltar que la situación mundial por el COVID-19 trasciende las barreras sanitarias y su abordaje requiere de esfuerzos intersectoriales, dadas las consideraciones sociales y políticas que involucra la reestructuración de políticas en salud orientadas hacia la atención primaria en salud.
Como limitaciones del estudio se destaca la rápida evolución y cambio de la literatura científica respecto a atención primaria en salud y COVID-19, lo que restringirá la aplicabilidad de los hallazgos del presente estudio en el tiempo. Adicionalmente, debido a la novedad del tema, existe escasez de literatura disponible frente a la pandemia por COVID-19, siendo notoria particularmente para el caso colombiano.
Conclusión
En Colombia, la atención primaria se presenta como una oportunidad para responder al COVID-19, y a los problemas y necesidades derivados de esta situación. Sin embargo, en el país, a pesar de lo anterior, hay resistencia para adoptar este tipo de enfoque y complementar el modelo hospitalocentrista para enfrentar la pandemia.
Operativamente, la respuesta de los entes involucrados en Colombia frente a la situación ha sido oportuna y el marco normativo establecido permite el adecuado desarrollo de la labor del personal asistencial. No obstante, se debe fortalecer el abordaje de la situación actual desde la atención primaria en salud en su componente práctico, con el fin de permitir el mantenimiento de la integralidad e intersectorialidad de los servicios en salud, teniendo en cuenta el seguimiento de pacientes no afectados por COVID-19.
La reestructuración de la prestación de servicios, el mantenimiento de la salud mental y la implementación de nuevas tecnologías, son acciones en respuesta a la pandemia que, desde la atención primaria en salud, no solo contribuyen al control de la propagación del virus, sino que también optimizan el acceso a servicios mediante la integración de la comunidad, empoderándola frente a su autocuidado y el mantenimiento de la salud. Por este motivo se debe procurar su articulación en el contexto colombiano una vez resuelta la crisis sanitaria con el fin de garantizar el derecho fundamental a la salud.

