Revisión clínica
← vista completaPublicado el 12 de marzo de 2026 | http://doi.org/10.5867/medwave.2026.02.3143
Aspectos generales de rehabilitación en Síndrome de Guillain-Barré: revisión narrativa
General aspects of rehabilitation in Guillain-Barre syndrome: A literature review
Resumen
Introducción El síndrome de Guillain-Barré es la causa más común de parálisis flácida adquirida a nivel mundial. A pesar de que, tradicionalmente, se enfatiza la atención del período agudo, es frecuente que los pacientes persistan con síntomas residuales como debilidad, dolor neuropático, disfunción autonómica y fatiga. Estas secuelas generan discapacidad significativa e impactan en la posterior funcionalidad y calidad de vida de los pacientes, demostrando la importancia de un enfoque de tratamiento temprano, coordinado y multidisciplinario.
Métodos Se realizó una revisión narrativa y no sistemática de la literatura relacionada con la recuperación funcional de adultos con síndrome de Guillain-Barré. Para ello se incluyeron artículos de revisión, trabajos de investigación, guías clínicas y declaraciones de consenso de expertos. La estrategia de búsqueda priorizó protocolos de rehabilitación, predictores de pronóstico e intervenciones enfocadas en el área motora, sensitiva, autonómica y psicosocial. Los artículos fueron seleccionados de las bases de datos MEDLINE/PubMed, EMBASE y PEDro, accediendo a artículos, preferentemente, de entre los años 2015 y 2025, tanto en inglés como en español.
Resultados La evidencia apoya la implementación de un programa de rehabilitación estructurado y adaptado al estadio clínico de cada paciente, a sus factores pronósticos y a sus objetivos funcionales. Las intervenciones abarcan la reeducación motora, el entrenamiento de la musculatura respiratoria, la confección de órtesis, el tratamiento del dolor neuropático, así como el manejo sintomático de la fatiga y de las alteraciones autonómicas. Además, consideran el contexto personal y social del individuo. Escalas pronósticas y herramientas como la y el son útiles para diseñar el plan de rehabilitación.
Conclusión Las secuelas a largo plazo del síndrome de Guillain-Barré demuestran la necesidad de un enfoque de rehabilitación integral que cubra los ámbitos físicos, cognitivos y psicosociales. Una intervención temprana multidisciplinaria y la continuidad del cuidado deben constituir el foco terapéutico. Algunas intervenciones de rehabilitación aún requieren más evidencia para su implementación en la práctica.
Ideas clave
- El síndrome de Guillain-Barré es una patología potencialmente discapacitante por la diversas de alteraciones que puede producir.
- Sin embargo, existe una brecha de conocimiento, con escasos estudios de alta calidad metodológica sobre las estrategias más efectivas para la rehabilitación del síndrome de Guillain-Barré. Del mismo modo, se carece de guías clínicas específicas sobre este tópico.
- El presente artículo reúne los principales aspectos a considerar en el proceso de rehabilitación, proporcionando una orientación general para el abordaje integral de estos pacientes.
Introducción
El síndrome de Guillain-Barré es una enfermedad potencialmente mortal que se define clásicamente como un cuadro de “debilidad flácida ascendente, arrefléctica, simétrica y progresiva” [1]. Es la principal causa mundial de parálisis neuromuscular adquirida y está precedida, en la mayoría de los casos, por enfermedades infecciosas virales o bacterianas (por ejemplo, infección por Campylobacter jejuni, citomegalovirus o, más recientemente, SARS-CoV-2, entre otros) [1,2,3]. La patogenia del síndrome de Guillain-Barré estaría relacionada con una disfunción de la inmunidad humoral y celular, produciéndose una “respuesta cruzada” derivada del mimetismo molecular entre elementos de estos patógenos y componentes de la mielina o del axón [4,5]. Su diagnóstico es esencialmente clínico, aunque suele ser complejo debido a su variada presentación clínica y evolución. Sin embargo, el uso de la punción lumbar y el estudio electrodiagnóstico pueden ser útiles para la confirmación o el descarte de diagnósticos diferenciales [1,2].
Asociado a los síntomas motores y/o sensitivos que pueden presentarse por el daño del nervio periférico, con frecuencia se observan signos de disfunción autonómica, tales como fluctuaciones de la presión arterial, arritmias cardíacas, retención urinaria e insuficiencia respiratoria [6].
Alrededor de 25% de los pacientes necesitan de soporte ventilatorio debido al compromiso muscular respiratorio [7]. A pesar de que la mortalidad del síndrome de Guillain-Barré es baja (entre 5 y 10% de los casos) y los resultados son generalmente favorables, un 20% de los pacientes tienen una discapacidad grave permanente, con trastorno de marcha y/o requerimiento de asistencia ventilatoria [7,8]. Esto genera un gran impacto en las diferentes esferas del funcionamiento del individuo, tanto en el desarrollo de sus actividades básicas de la vida diaria, como en la participación en el trabajo y actividades sociales, lo que reviste una merma significativa en su calidad de vida [7]. Derivado de lo anterior, el enfoque hacia estos pacientes no solo debe centrarse en la atención de la fase aguda y en la mejora de la supervivencia, sino que también en la rehabilitación y reincorporación a las actividades cotidianas [7,9].
El objetivo del presente artículo es resumir, en una visión integral y actualizada, los principales aspectos a abordar en la rehabilitación de los pacientes con síndrome de Guillain-Barré, constituyendo una orientación general para el enfrentamiento multidisciplinario de estos casos. Para ello, se presenta un resumen general del cuadro clínico. A continuación, se estudian las áreas más relevantes para un proceso de rehabilitación integral. Finalmente, se presentan los principales instrumentos de pronóstico para esta patología.
Métodos
Se realizó una búsqueda en bases de datos como MEDLINE/PubMed, Scopus y PEDro Database, utilizando términos clave como "síndrome de Guillain-Barré", "diagnóstico", "tratamiento", "rehabilitación" y “medicina física”. Los criterios de inclusión fueron estudios en inglés y español, publicados entre 2015 y 2025, que trataran aspectos del abordaje integral del síndrome de Guillain-Barré. Se incluyeron artículos anteriores a 2015 solo si eran estudios pioneros en aspectos relevantes del manejo rehabilitador, por ejemplo, creando y validando algún puntaje de pronóstico funcional.
Presentación clínica
Cuadro clínico
El síndrome de Guillain-Barré típicamente se presenta como un cuadro de compromiso sensorial y debilidad motora bilateral progresiva de extremidades inferiores, que progresa a las extremidades superiores o el tronco, acompañado de ausencia o disminución de los reflejos osteotendinosos de los miembros comprometidos. La intensidad de los síntomas llega a un máximo entre las 2 y 4 semanas seguido de una fase de meseta, que puede durar desde días hasta meses. Posterior a este periodo comienza la recuperación progresiva del paciente, la que no siempre es completa [1,2] (Figura 1). Por lo tanto, un subgrupo de pacientes afectados por síndrome de Guillain-Barré quedarán con diversos grados de discapacidad a largo plazo y secuelas de diferente índole (debilidad, fatiga, dolor, disautonomía, entre otros) [1,2,9].
Curso temporal del síndrome de Guillain-Barré.
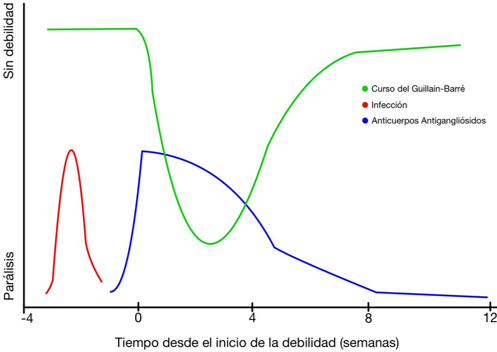
Existen diferentes patrones en la presentación del síndrome de Guillain-Barré, cuya clasificación combina elementos de la distribución topográfica de la afectación y de las alteraciones fisiopatológicas subyacentes, habitualmente pesquisadas en el estudio electrodiagnóstico [1,2]. Entre estos patrones descritos, la polineuropatía desmielinizante inflamatoria adquirida (AIDP, del inglés Acute Inflammatory Demyelinating Polyneuropathy) es la forma más frecuente en la mayoría de los estudios publicados, y tiene los síntomas y temporalidad de la enfermedad ya descrita [10]. Por otro lado, existe una variante de neuropatía motora axonal aguda, con afectación axonal motora pura y ausencia de alteraciones sensitivas, al menos pesquisables clínicamente, y la neuropatía motora y sensitiva axonal aguda. Otras variantes que pueden observarse con el síndrome de Miller Fisher, cuya triada clásica incluye oftalmoparesia, ataxia y arreflexia, o la variante faringo-cervicobraquial, caracterizada por debilidad de los músculos faríngeos, cervicales y de miembros superiores. Variantes menos frecuentes incluyen la encefalitis de Bickerstaff, la paraparesia, la diplejia facial sin debilidad de extremidades o la pandisautonomía exclusiva [10,11] (Figura 2).
Subtipos clínicos del síndrome de Guillain-Barré.
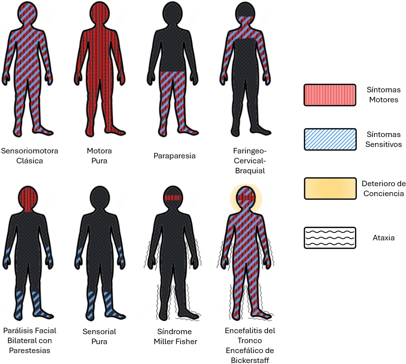
Un tercio de los pacientes requiere ingreso en la unidad de cuidados intensivos, lo que se asocia a un riesgo significativo de morbilidad, mortalidad y recuperación incompleta. Las causas principales de ingreso a unidad de cuidados intensivos son la debilidad respiratoria y las alteraciones autonómicas graves como bradicardia extrema o paro cardiorrespiratorio [12]. Otros síntomas habituales durante la evolución del síndrome de Guillain-Barré son parestesias (50%), compromiso de pares craneanos (hasta 60% de los pacientes), diarrea/constipación (15%), síndrome de secreción inadecuada de hormona antidiurética (5%) y retención urinaria (5%) [13,14].
Asimismo, hay otras patologías a tener en cuenta que podrían confundirse con un síndrome de Guillain-Barré y constituyen sus principales diagnósticos diferenciales. Por ejemplo, la mielitis transversa, en cuyo caso puede observarse un nivel sensitivo, acompañado de compromiso esfinteriano, especialmente urinario. Por otro lado, la miastenia gravis, si bien se presenta con alteraciones como debilidad o compromiso de pares craneales, se caracteriza por ptosis y oftalmoplejía, acompañado de indemnidad de los reflejos osteotendinosos, con una severidad de los síntomas que es fluctuante ya que se asocia a fatigabilidad como alteración cardinal. Otros diagnósticos a considerar son el botulismo, otras neuropatías tóxico-metabólicas, las miopatías agudas, la polineuropatía desmielinizante inflamatoria crónica y la mononeuropatía múltiple [1,2,15]. El detalle del proceso de diagnóstico diferencial con cada una de estas entidades excede el objetivo de esta revisión.
El diagnóstico del síndrome de Guillain-Barré se basa en la presentación clínica con algunos exámenes y procedimientos complementarios como la punción lumbar y el electrodiagnóstico, cuya revisión detallada va más allá del objetivo de esta revisión. El tratamiento habitual incluye diferentes medidas de soporte, de acuerdo con las disfunciones observadas y la gravedad de los síntomas, por ejemplo, mediante el uso de ventilación mecánica invasiva en casos de falla ventilatoria (habitualmente con necesidad de traqueostomía por el tiempo prolongado de su requerimiento) o de marcapasos externo en casos de bradicardia extrema [12,16]. El tratamiento específico puede realizarse a través de la infusión de inmunoglobulina endovenosa o plasmaféresis. Gracias a estas medidas, durante las últimas décadas se ha observado una reducción en el tiempo de recuperación y mortalidad, aunque, como se señaló, una proporción significativa de pacientes reportan discapacidad residual que debe ser abordada integralmente [16,17].
Discapacidad y calidad de vida relacionada con la salud en síndrome de Guillain-Barré
La evidencia publicada en los últimos años indica que el impacto del síndrome de Guillain-Barré va más allá del compromiso motor agudo, afectando de manera significativa la salud mental y la calidad de vida de los pacientes, incluso en el largo plazo. Estudios recientes han demostrado que mayor severidad del cuadro, mayor duración de la hospitalización, presencia de dolor persistente y edad avanzada se asocian con peores resultados en calidad de vida relacionada con la salud, evaluada mediante instrumentos como el Individualized Neuromuscular Quality of Life Questionnaire (INQoL), el EuroQoL-5D-5L y el SF-36 [18,19,20].
Asimismo, se ha descrito una elevada prevalencia de síntomas de ansiedad, depresión y estrés postraumático en pacientes con síndrome de Guillain-Barré, lo que refuerza la estrecha relación entre la severidad del curso clínico y los desenlaces en salud mental [18]. Estos factores no solo influyen en la percepción subjetiva de la enfermedad, sino que también tienen implicancias prácticas en la planificación del alta hospitalaria y en el destino posterior de los pacientes, como la probabilidad de alta a domicilio o la necesidad de continuidad de cuidados más prolongados en otras instituciones (por ejemplo, centros de larga estadía) [21].
En este contexto, el tratamiento del síndrome de Guillain-Barré a mediano y largo plazo requiere la participación de un equipo de rehabilitación multidisciplinario, que considere de manera integrada los déficits motores y sensitivos, los síntomas autonómicos, el dolor y los aspectos emocionales y psicosociales. La evidencia sugiere que un enfoque centrado en la persona, particularmente relevante en pacientes de mayor edad, permite optimizar los resultados funcionales, la reinserción comunitaria y la calidad de vida, especialmente cuando se apoya en modelos integradores como la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud (CIF), que se presentará posteriormente [18,19,20,21,22].
Abordaje de rehabilitación integral
La debilidad muscular suele ser un hallazgo predominante en el síndrome de Guillain-Barré. Su extensión y gravedad pueden variar desde una parálisis total que requiera ventilación mecánica hasta una paresia moderada o leve de los flexores dorsales del pie o de los músculos intrínsecos de la mano. Por lo tanto, durante las terapias de rehabilitación motora y según el grado de debilidad, los ejercicios pueden ser pasivos, activo-asistidos y activos (con o sin resistencia) [16]. En ocasiones, se puede requerir apoyo con aditamentos como topes antiequino (Figura 3) o palmetas de reposo para mantener las articulaciones en una posición de descanso adecuada para que, cuando se produzca la recuperación de la fuerza muscular, sea posible el uso funcional de estas [23,24,25,26]. Además, durante la rehabilitación de la marcha, junto con las ayudas técnicas como andadores o bastones, puede precisarse de órtesis para mejorar la función de ciertas articulaciones cuyo movimiento activo se ha visto afectado por la paresia. Algunas de las alternativas usadas en casos de paresia distal del miembro inferior son la órtesis tobillo pie, la correa anti-steppage u órtesis foot-up y el estabilizador de tobillo (Figura 4) [27,28]. El uso de estas órtesis ha demostrado mejorar la velocidad de marcha y el balance, junto con reducir el gasto energético, tanto en síndrome de Guillain-Barré como en otras polineuropatías con afectación motora [27,28,29]. La prescripción y confección ortésica debiese realizarse tras la evaluación multidisciplinaria del equipo de rehabilitación, valorando los beneficios funcionales potenciales y otros aspectos como la factibilidad real de su uso, el riesgo de lesiones de la piel y la cosmesis.
Tope antiequino.

Órtesis tobillo pie.
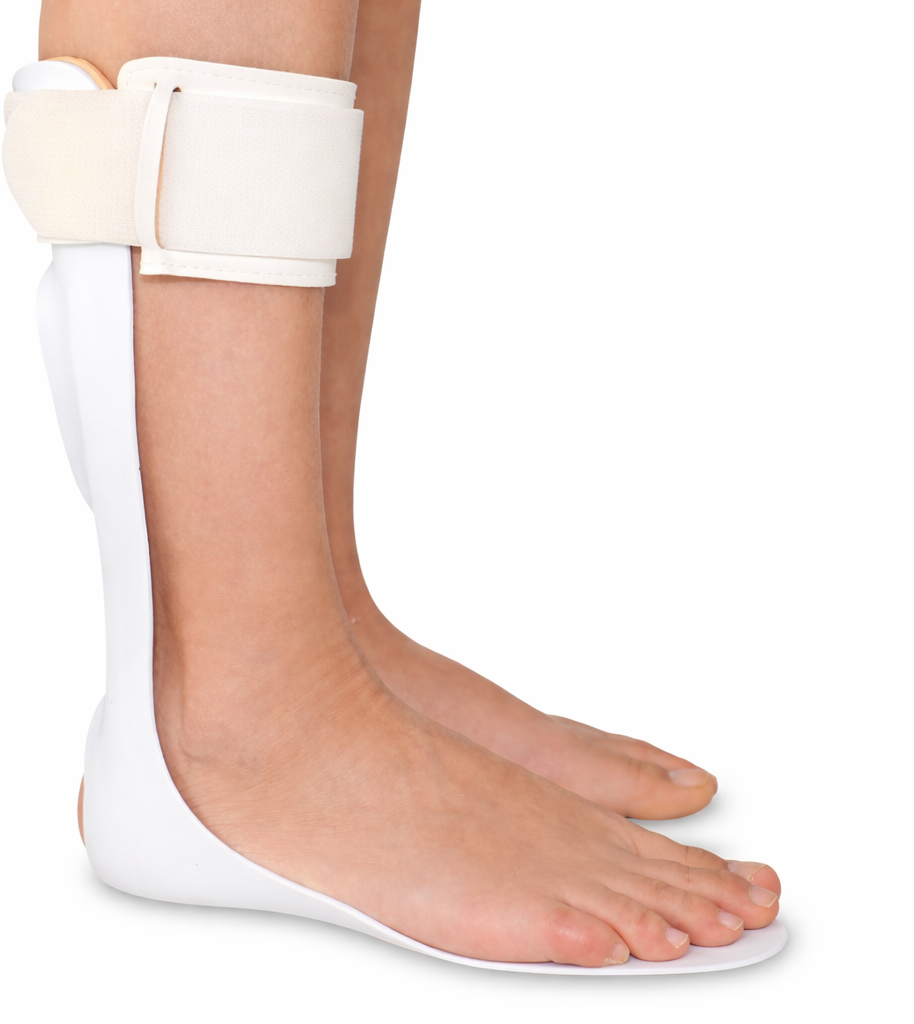
Por otro lado, se ha demostrado que el entrenamiento aeróbico en aparatos como cicloergómetros de extremidades superiores o bicicleta disminuye la fatiga y mejora la condición física y la calidad de vida en pacientes con síndrome de Guillain-Barré. Los ejercicios anteriores deben ser combinados con ejercicios de fuerza y equilibrio y con entrenamiento del control postural [16,30,31]. Además, se han descrito beneficios en la rehabilitación motora de pacientes con síndrome de Guillain-Barré con el uso de hidroterapia y estimulación eléctrica funcional [32,33].
Otra alteración que puede observarse en estos pacientes es la debilidad de la musculatura respiratoria. En este sentido, es posible evaluar la fuerza muscular respiratoria a través de mediciones como la presión inspiratoria máxima y la presión espiratoria máxima [34,35]. Con estos valores, se puede determinar si el paciente presenta una alteración respecto a una población normal, así como también planificar el entrenamiento muscular respiratorio, en el que se pueden utilizar válvulas umbral. El beneficio de estas intervenciones se ha propuesto en un pequeño estudio de factibilidad en síndrome de Guillain-Barré, así como también en un metaanálisis, como extrapolación de lo observado en diversas enfermedades neuromusculares [34,35]. Otra evaluación usada en programas de ejercicio en pacientes con síndrome de Guillain-Barré es la fuerza de prensión con dinamómetro, ya sea durante el seguimiento y como factor independiente relacionado con la funcionalidad global [36]. La participación del equipo de nutrición en la evaluación nutricional y la adecuación de la ingesta según los requerimientos del paciente es fundamental, especialmente durante el período agudo hospitalario. Esta intervención puede impactar en el desenlace funcional de los pacientes con síndrome de Guillain-Barré [37]. En este sentido, un estudio retrospectivo demostró que un peor estado nutricional en pacientes con síndrome de Guillain-Barré se asocia con mayor discapacidad, menor independencia funcional y estancias más prolongadas en rehabilitación. Asimismo, la mejoría del estado nutricional durante el proceso rehabilitador se correlacionó con una recuperación funcional más favorable, destacando la relevancia de la evaluación nutricional como parte del abordaje integral del síndrome de Guillain-Barré [37].
Finalmente, un aspecto importante a considerar durante el proceso de rehabilitación es el entrenamiento de familiares y cuidadores [26]. Lo anterior tiene como objetivo, por una parte, educar sobre la forma adecuada de asistir al paciente durante las transferencias y transiciones para otorgarle mayor seguridad en su domicilio, pero también disminuir la aparición de lesiones y dolor musculoesquelético en los cuidadores.
Disfunción autonómica y dolor
La disfunción autonómica está dada por el compromiso de fibras pequeñas. Los síntomas incluyen disminución de la sudoración (lo que podría llevar a alteraciones de la piel y, junto con el déficit sensitivo, condicionar la aparición de lesiones por presión), hipotensión ortostática, gastroparesia o estreñimiento, retención urinaria, entre otros [6,14]. En cuanto a la hipotensión ortostática, puede mejorarse la tolerancia al bípedo realizando entrenamiento en mesa basculante [38] (Figura 5), combinado con fajas abdominales o medias de compresión graduada de extremidades inferiores para favorecer el retorno venoso y una consiguiente mejor tolerancia al bípedo. Además, existe evidencia, aunque no concluyente, del uso de estimulación eléctrica funcional para este objetivo [39].
Mesa basculante para entrenamiento ortostático.
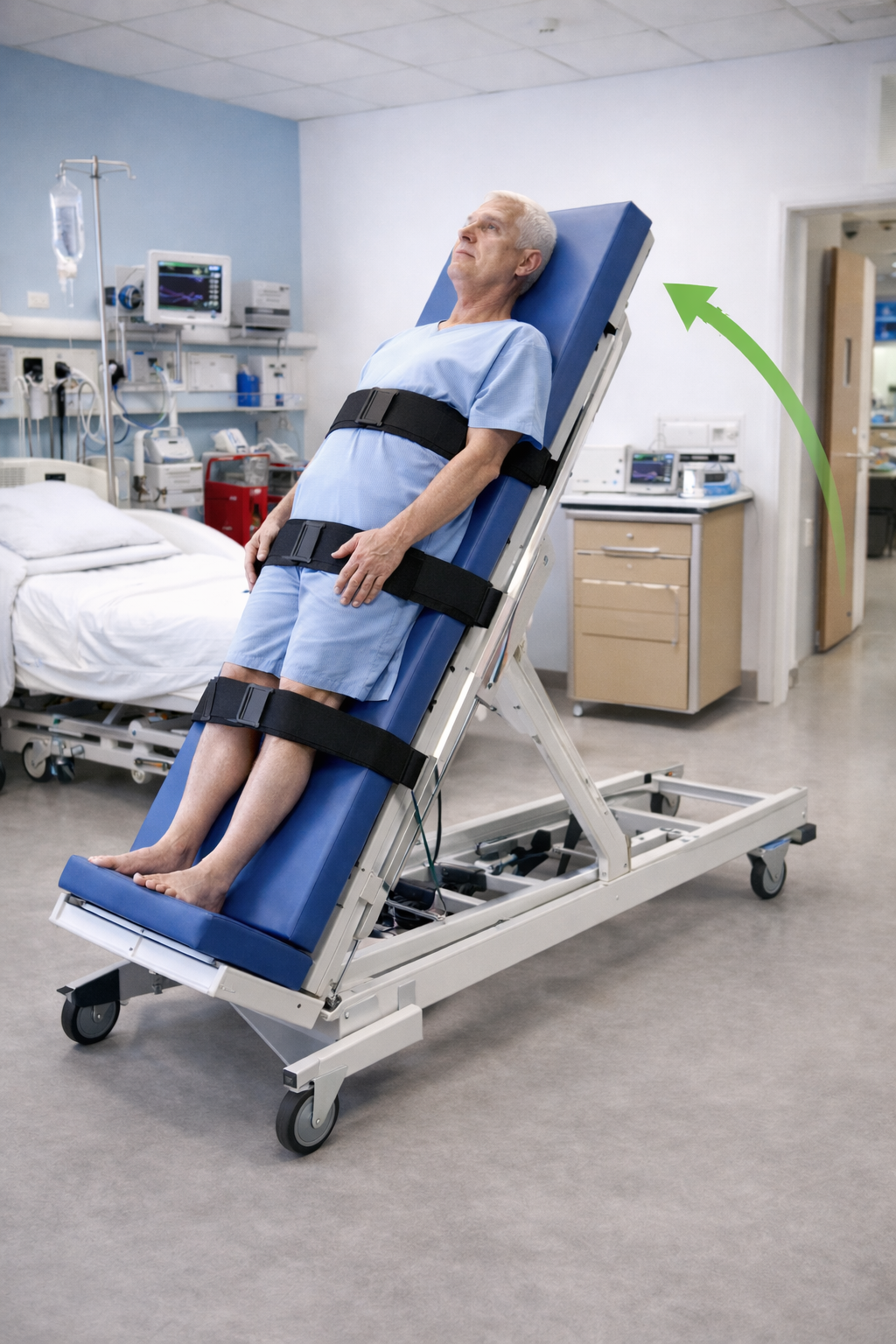
En cuanto al manejo del dolor, se pueden requerir intervenciones farmacológicas y no farmacológicas. En relación con las primeras, debe considerarse la presencia de dolor musculoesquelético derivado del desbalance muscular y síndrome miofascial secundario, acortamientos y contracturas, junto con la exacerbación de patologías previas como tendinopatías o artrosis. También es necesario observar la aparición de dolor neuropático en más de 50% de los pacientes con síndrome de Guillain-Barré [16,40,41]. Por consiguiente, es habitual el uso de fármacos neuromoduladores como coadyuvantes de los fármacos analgésicos habituales. Los grupos de fármacos más utilizados incluyen antidepresivos duales, gabapentinoides y anticonvulsivantes [40,41]. Con respecto al manejo no farmacológico, pueden realizarse intervenciones como terapias de desensibilización, imaginería motora, mindfulness y el uso de estimulación eléctrica transcutánea, aunque su beneficio se extrapola de otros tipos de dolor neuropático o dolor crónico [42,43].
Vejiga e intestino neurogénicos
La disfunción vesical se produce en diferentes enfermedades neurológicas. En el síndrome de Guillain-Barré puede estar presente hasta en un 30% de los casos, y su presentación varía desde la incontinencia hasta el vaciado incompleto o globo vesical, entre otras manifestaciones [6,44]. Las complicaciones más graves incluyen la infección del tracto urinario superior con daño renal secundario y la aparición de lesiones cutáneas secundarias a humedad excesiva y maceración de la piel en casos de incontinencia.
Cuando se presentan casos de vejiga neurogénica en síndrome de Guillain-Barré, hasta 10% se expresa como retención urinaria [44]. Debido a lo anterior, muchos pacientes pueden requerir el uso de sonda urinaria durante los primeros días, lo que permite evitar la sobredistensión vesical y el reflujo vesicoureteral. Además, este dispositivo mide la diuresis y calcula el balance hídrico. Sin embargo, cuando el paciente está estable y en los casos en que la alteración vesical se mantenga, es recomendable iniciar el cateterismo urinario intermitente, dado que permite mantener un ritmo de distensión/evacuación vesical más cercano al patrón fisiológico, y también ha demostrado una menor tasa de complicaciones infecciosas durante el seguimiento. En casos de persistencia de la disfunción es útil la realización de un estudio urodinámico formal [45].
Además, algunos pacientes pueden presentar paresia o disfunción de la musculatura del piso pélvico por el síndrome de Guillain-Barré y, por consiguiente, beneficiarse de terapias específicas de entrenamiento [46]. Esta intervención puede combinarse con técnicas como la estimulación eléctrica o el uso de biofeedback. En los casos infrecuentes de vejiga hiperactiva, algunas alternativas disponibles son el uso de anticolinérgicos o la inyección de toxina botulínica a nivel del detrusor [45,46].
Por su parte, dentro de los pacientes con síndrome de Guillain-Barré que se presentan con intestino neurogénico, la alteración más común es la constipación, aunque se han descrito casos de diarrea e incluso íleo adinámico [14,47]. Su abordaje incluye medidas no farmacológicas como una adecuada hidratación, dieta rica en fibras o la mantención de horarios regulares para la defecación. No obstante, algunos pacientes pueden requerir el uso de fármacos como lactulosa o polietilenglicol para lograr deposiciones regulares y sin dolor. Si bien estas intervenciones no han sido estudiadas dirigidamente en síndrome de Guillain-Barré, se suelen hacer en extrapolación de lo realizado en el manejo de pacientes con intestino neurogénico de otro origen como, por ejemplo, en casos de lesión medular [48].
En el abordaje de la vejiga e intestino neurogénico siempre es necesario considerar la repercusión que estas alteraciones pueden tener en la calidad de vida de los pacientes. En estudios de seguimiento a más de seis años, 49% de los pacientes que habían tenido síndrome de Guillain-Barré y persistían con síntomas urinarios reportaron interferencias en su vida diaria y 10,6% un impacto significativo en su calidad de vida [49]. Se ha observado que la merma en la autoestima y la vergüenza que genera el realizar procedimientos como el cateterismo urinario intermitente pueden impactar significativamente en la reinserción familiar, social y laboral. Por lo tanto, el acompañamiento terapéutico por el equipo de rehabilitación, incluyendo el apoyo de los equipos de psicología, resulta fundamental en este grupo de pacientes.
Fatiga residual en síndrome de Guillain-Barré
A pesar de que muchos pacientes muestran una recuperación favorable, especialmente en la fuerza muscular, un metaanálisis reciente mostró que del 22 al 44% de todos los pacientes presentan fatiga durante el seguimiento, pudiendo esta impactar negativamente en su calidad de vida [50]. De hecho, la fatiga constituye uno de los tres síntomas más discapacitantes, de acuerdo a lo referido por los propios pacientes. En un estudio prospectivo se observó que la fatiga era significativamente más frecuente y de severidad mayor en pacientes sobre 50 años y en mujeres, no encontrando una relación estadísticamente significativa con el antecedente clínico de alguna infección viral o bacteriana. Tampoco se encontró relación con la serología de la infección en los pacientes en que esta logró identificarse [51].
Las causas de la fatiga no se conocen a cabalidad, pero se han propuesto alteraciones centrales, disfunción de la fisiología de los nervios periféricos y aspectos cognitivo-emocionales [52,53]. El manejo de la fatiga incluye educar en técnicas de conservación de energía y protección articular, promover cambios en los estilos de vida (regulación del ritmo, pausas planificadas, u otros) y mejorar la higiene del sueño. Asimismo, en síndrome de Guillain-Barré y en otras patologías neurológicas pueden plantearse modificaciones en el hogar para hacer que este entorno sea más seguro y accesible. Por ejemplo, a través de superficies antideslizantes, barras de sujeción o pasamanos, ajustes de la iluminación, despeje de pasillos, entre otros [54]. Por otro lado, en casos de fatiga severa, incluso sin un trastorno del balance que sea a priori severo, debe considerarse la combinación de ayudas técnicas para la marcha intradomiciliaria como andador o bastones, con silla de ruedas para la movilidad comunitaria, porque el patrón de marcha puede empeorar conforme se manifiesta la fatiga. Finalmente, la fatiga es un síntoma que debe ser tomado en cuenta a la hora de planificar aspectos como el regreso a la conducción y la reinserción laboral y social.
Ayudas técnicas
La selección de una ayuda técnica para la marcha depende, entre otras cosas, de la fuerza, la estabilidad, la coordinación, la capacidad cardiovascular y el estado cognitivo de los pacientes [55]. Existen diferentes pruebas estandarizadas, mayormente utilizadas en accidentes vasculares cerebrales u otras situaciones de daño cerebral adquirido, que evalúan el balance y pueden ayudar en la toma de decisiones [56]. Las alternativas varían desde dispositivos que otorgan máxima estabilidad y apoyo, como un andador, hasta otros que permiten mayor libertad, pero brindan una menor estabilidad relativa, como el bastón inglés. Por otra parte, dado que muchos pacientes persisten con fatiga o han visto afectada su capacidad cardiopulmonar como consecuencia del síndrome de Guillain-Barré o la descompensación de sus comorbilidades, en algunos pacientes es necesario indicar una silla de ruedas para trayectos largos y desplazamientos extradomiciliarios. En esta elección se considerarán aspectos como el control de tronco y pelvis del paciente, la funcionalidad de extremidades superiores, el peso corporal y el terreno sobre el que la ayuda técnica será utilizada la mayor parte del tiempo, entre otros factores [55].
Plan de rehabilitación
Luego de considerar todos los aspectos desarrollados anteriormente, se establece un plan de rehabilitación basado en una evaluación precisa de la funcionalidad actual, la severidad del síndrome de Guillain-Barré y su pronóstico. Después de esta evaluación integral, se suele construir una lista de factores que afectan el funcionamiento del sujeto, resumidos en el Diagnóstico Trimodal del modelo de la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud [57] (Figura 6).
Marco conceptual de la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud (CIF).
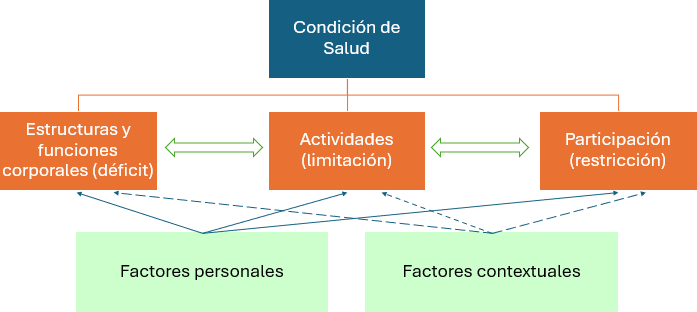
El plan de rehabilitación considera las deficiencias físicas (debilidad, contracturas y dolor, etc), las que se abordan para mejorar la función y prevenir la progresión. Por otra parte, las capacidades remanentes deben ser entrenadas dirigidamente con el mismo objetivo. Cuando sea necesario, la independencia funcional puede lograrse con ayudas técnicas y adaptaciones ambientales, como se describió previamente. De esta forma, dependiendo de los objetivos funcionales y las intervenciones planteadas para lograrlos, concurre la participación ordenada y coordinada de los diferentes miembros del equipo de rehabilitación durante este proceso [57,58,59]. El plan de rehabilitación debe revisarse en forma continua, habitualmente por medio de reuniones periódicas multidisciplinarias, que permitan actualizar los objetivos e intervenciones a realizar. Este modelo de enfrentamiento de los casos puede tener un impacto positivo en la recuperación funcional, en comparación con abordajes parcializados o no estructurados [59].
Seguimiento
Considerando la discapacidad residual que afecta a muchos pacientes con síndrome de Guillain-Barré al momento del alta, es fundamental contar con sistemas de seguimiento médico y terapias ambulatorias de rehabilitación, propiciando la continuidad del cuidado. Además, existen complicaciones como la aparición de dolor, los trastornos del ánimo o la sobrecarga del cuidador, que suelen manifestarse durante el período de rehabilitación ambulatoria con mayor intensidad. Por estas razones, los programas estructurados de seguimiento son el momento oportuno para su pesquisa e intervención precoz [60].
Existen diferentes instrumentos para establecer el pronóstico neurológico en síndrome de Guillain-Barré. Algunos se enfocan en la probabilidad de tener insuficiencia respiratoria y otros en la evolución de la enfermedad y la predicción de la recuperación funcional [61]. El resultado funcional se evalúa comúnmente con la escala de discapacidad del síndrome de Guillain-Barré, también conocida como la escala de Hughes [61]. Esta escala se centra en evaluar el estado funcional de los pacientes con síndrome de Guillain-Barré. Tiene 7 niveles, puntuados de 0 a 6, que describen grados crecientes de discapacidad, desde el paciente sano hasta el paciente fallecido. Se suele considerar que desde el nivel 0 hasta el 2 el paciente tiene un grado aceptable de independencia funcional, aunque el nivel 3 puede realizar marcha modificada con ayuda técnica [61]. Otro instrumento útil y validado es el Erasmus Guillain–Barré Syndrome Respiratory Insufficiency Score (EGRIS por sus siglas en inglés) (Tabla 1). Se utiliza para estimar el riesgo de que un paciente desarrolle insuficiencia respiratoria y requiera ser conectado a ventilación mecánica dentro de los primeros siete días desde su ingreso al hospital [61,62]. Las predicciones se basan en tres factores clínicos que se determinan al ingreso hospitalario: el tiempo desde el inicio de la debilidad hasta el ingreso, la presencia de debilidad facial y/o bulbar. y la gravedad de la debilidad muscular definida por la puntuación total de la escala Medical Research Council sum score (MRC-ss) [61,62]. La puntuación total del EGRIS varía de 0 a 7, lo que corresponde a un riesgo estimado de insuficiencia respiratoria dentro de la primera semana que varía de 1 a 90% [62].
Otro instrumento importante es el Erasmus GBS Outcome Score o EGOS, con su versión modificada (Tabla 2) [63]. Se trata de un modelo de pronóstico clínico que predice la capacidad de marcha independiente o independiente modificada de pacientes con síndrome de Guillain-Barré. En la práctica, se habla de cualquier grado de marcha, no necesariamente marcha comunitaria en largas distancias. Los factores que incluye esta escala son la edad, presencia de diarrea y el puntaje en el MRC-ss. Se puede realizar desde el ingreso hospitalario, sin embargo, si se realiza a los siete días de este cuenta con un mayor poder predictivo. Al ingresar los datos recopilados en la calculadora, esta nos muestra la probabilidad de no poder caminar de forma independiente en los meses 1, 3 y 6 de seguimiento [63]. A modo de ejemplo, un puntaje de EGOS de 4 puntos al ingreso hospitalario predice que el paciente no podrá caminar sin ayuda con una probabilidad de 38% y 10% al mes y a los tres meses de seguimiento. O dicho de otra forma, que tiene un 62% y un 90% de probabilidad de lograr una marcha independiente o independiente modificada al mes y a los 3 meses, respectivamente.
Tanto el EGRIS como el EGOS cuentan con calculadoras disponibles en la web y de acceso gratuito.
La relevancia de estos instrumentos de pronóstico es orientar sobre la toma de decisiones con información clínica de obtención rápida. Por ejemplo, un puntaje del EGRIS elevado podría definir el traslado precoz a una unidad crítica, dado el alto riesgo de requerir ventilación mecánica invasiva. Por otro lado, un puntaje del EGOS bajo permite planificar las intervenciones ambientales y la indicación de ayudas técnicas suponiendo una alta probabilidad de marcha independiente o independiente modificada en el mediano plazo.
Conclusiones
El síndrome de Guillain-Barré constituye una patología potencialmente discapacitante, con una afectación significativa de la funcionalidad y de la calidad de vida de los pacientes que presentan este diagnóstico. Tradicionalmente, los síntomas motores han sido los más conocidos y abordados. Sin embargo, a lo largo del presente artículo se han discutido, además de las consecuencias del trastorno de la fuerza, otros aspectos igualmente relevantes para el proceso rehabilitador, tales como el dolor, los síntomas autonómicos y los aspectos emocionales y psicosociales.
La planificación de la rehabilitación de estos pacientes resulta altamente desafiante y exige un enfoque multidisciplinario y coordinado, en el que confluyan las acciones de los distintos profesionales involucrados en dicho proceso, incorporando activamente al paciente y a su entorno. Un enfoque útil para el diagnóstico integral de los factores que participan en la discapacidad de los pacientes con síndrome de Guillain-Barré es el modelo de la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud, ya que este no solo considera la condición de salud (diagnóstico médico), sino también la evaluación de los déficits, las limitaciones en la actividad y las restricciones en la participación, junto con los factores personales y contextuales presentes, cuya relevancia no puede ser soslayada.
La evidencia actual muestra que la discapacidad puede estar presente incluso años después de la presentación de esta patología, lo que hace necesario diseñar estrategias de seguimiento clínico a mediano y largo plazo. Asimismo, una vez superado el período agudo y conforme mejora la independencia funcional, surgen otros desafíos para el proceso de rehabilitación, como la reinserción laboral y comunitaria.
Finalmente, debe reconocerse la existencia de una brecha de conocimiento, con escasos estudios de alta calidad metodológica sobre las estrategias más efectivas para la rehabilitación en el síndrome de Guillain-Barré, así como la ausencia de guías clínicas específicas sobre este tópico. No obstante, el presente artículo reúne los principales aspectos a considerar en el proceso de rehabilitación, proporcionando una orientación general para el abordaje integral de estos pacientes.

